Presidente Vincenzo GIANNETTO A.R. 2016 /2017
IL PRIMO SOCCORSO
F. DONES
Rotary International
Distretto 2110 Sicilia e Malta
Nunzio SCIBILIA
Governatore 2016/17
Commissione Distrettuale “BLS”
EMERGENZA: condizione patologica
ad insorgenza improvvisa, ad
evoluzione rapida, in cui il pericolo di
perdita della vita o di un organo del
paziente, senza adeguato intervento
sanitario, è calcolato in minuti
URGENZA: condizione patologica ad
insorgenza improvvisa, in cui il pericolo
di perdita della vita o di un organo del
paziente, senza adeguato intervento
sanitario, è calcolato in ore o giorni
Obiettivi formativi generali dell’emergenza
sanitaria
SAPERE:
identificare le principali condizioni
cliniche che necessitano
dell’applicazione del supporto vitale di base
ed avanzato
SAPER FARE:
essere in grado di definire ed applicare
l’esatto iter operativo necessario a
mettere in atto le manovre di
rianimazione
SAPER ESSERE: adattare il proprio comportamento a
quello degli altri componenti dell’équipe
di rianimazione al fine di perseguire la
maggior efficacia possibile degli atti
necessari allo svolgimento
dell’intervento di emergenza
Principali cause di morte nei
Paesi industrializzati
Cancro
Traumi
Malattie cardiovascolari
Decessi conseguenti ad infarto del
miocardio
Prima dell'arrivo in
ospedale
Dopo 24 h
21%
8%
52%
19%
Dopo 48 h
Dopo 30 giorni
Obiettivi formativi dell’emergenza sanitaria
1) Valutazione del paziente
2) Controllo delle vie aeree e RCP
3) Uso dei defibrillatori automatici esterni
4) Predisposizione accesso venoso
5) Somministrazione di farmaci di emergenza
6) Diagnosi e trattamento dello shock
7) Gestione extraospedaliera del paziente critico
8) Provvedimenti terapeutici fondamentali in terapia
intensiva
Sigle internazionali rappresentative dei
principali programmi formativi
BLS: Basic Life Support
PBLS: Pediatric Basic Life Support
ACLS: Advanced Cardiac Life Support
PHTLS: Prehospital Trauma Life Support
ATLS: Advanced Trauma Life Support
FCCS: Foundamental Critical Care Support
Valutazione dei rischi
• Fumo
• Incendio
• Sostanze pericolose (benzina, alcool,
caustici)
• Precarietà delle strutture
• Cavi elettrici
• Ambienti chiusi
• Presenza di liquidi organici (sangue, ecc.)
• Altri pericoli (animali, ecc)
Verifica equipaggiamento
• Guanti, mascherina, occhiali protettivi,
camice,
• Integrare in base a quanto rilevato sul posto
• Integrare il materiale di soccorso routinario
(aspiratore, ecc.)
Intervento
• Eliminare i rischi minori (spegnere
apparecchiature elettriche, allontanare il
materiale pericoloso, aprire le finestre)
• Allertare 118, VVF, Forze dell’ordine ecc.
• Valutare l’infortunato
• Raccogliere notizie sull’incidente
• Integrare materiale di soccorso
Valutazione primaria
Valutazione stato di coscienza
A Alert
Vigile e cosciente (può anche essere
confuso)
V Vocal
Risposta agli stimoli vocali
P Painful
Risposta solo agli stimoli dolorosi
U Unresponsive
Non c’è risposta
• Chiamare e scuotere dolcemente il paziente
• Pizzicare il trapezio e/o il gran pettorale
• Osservare le risposte agli stimoli diretti
verbali,tattili e dolorifici
• Se incosciente allertare il 118 se si è soli o
farlo chiamare
• Per determinare se il paziente esegue ordini
semplici far uscire la lingua
Respirazione
• Frequenza, ritmo, ampiezza,volume (tachipnea,
bradipnea)
• Dispnea (respirazione difficoltosa ed affannosa)
• Periodica, costale,diaframmatica
• Rumori respiratori
• Simmetria dell’espansione
• Tosse
• Mucose
• Colorito
• Capillary refill test
Cute
• Colore
• Temperatura
• Umidità
Apparato cardiocircolatorio
• Valutazione polsi
• Valutazione stato di shock
Valutazione polsi
•
•
•
•
•
Carotideo e femorale (centrali)
Radiale e pedidio (periferici)
Frequenza
Ampiezza
Ritmo
Frequenza
• Nell’adulto:
- 60-100 b/m’ (normocardico)
- < 60 b/m’ (bradicardico)
- > 100 b/m’ (tachicardico)
• Nel bambino (valori normali)
- neonato 95-145 b/m’
- 6° mese 110-175 b/m’
- 1 anno 105-170 b/m’
- 3 anni 80-140 b/m’
- 10 anni 60-110 b/m’
Ampiezza
• Normali
• Filiforme
• Martellante
Ritmo
• Ritmico
• Extrasistole
• fibrillante
Valutazione stato di shock
• Condizione clinica che tende ad aggravarsi
• Capillary refill test
• Posizione e manovre anti-shock
Sistema nervoso centrale
•
•
•
•
Pupille
Segni neurologici
Glasgow Coma Scale
Stato mentale
Pupille
Diametro:
• Midriasi
• Miosi
• Anisocoria
• Rettività agli stimoli luminosi
Segni neurologici
• Deficit di lato
• Motilità
• sensibilità
GLASGOW COMA SCALE
SCORE
I
Spontanea
4
Apertura
Allo stimolo verbale
3
degli occhi
Soltanto allo stimolo doloroso
2
Non risposta
1
Orientata, appropriata
5
Confusa
4
Parole inappropriate
3
Parole incomprensibili
2
Non risposta
1
Obbedisce ai comandi
6
Localizza lo stimolo doloroso
5
Si ritrae al dolore
4
Flette al dolore
3
Estende al dolore
2
Non risposta
1
Risposta
verbale
Risposta
motoria
Stato mentale
• Normale
• Agitazione psico-motoria
• sopore
Apparato gastroenterico
•
•
•
•
•
•
Nausea
Vomito
Ematemesi
Melena
Dolore
Pirosi
Apparato urinario
• Anuria
• Etc.
AMPLE
A Allergies
Allergie a farmaci e/o altre sostanze
M Medications
Documentazione di terapie in atto
P Past illness
Patologie pregresse o in atto
L Last lunch
Tempo trascorso dall’ultimo pasto
E Events
Circostanze ambientali e fisiologiche in
cui si è verificato l’evento
Ipotesi di percorso formativo in emergenza/urgenza
sanitaria
METODICHE DI BASE
BLS
PBLS
ACLS
FCCS
Foundamental Critical
Care Support
METODICHE AVANZATE
ATLS
Catena della sopravvivenza
1) ALLARME PRECOCE
2) RIANIMAZIONE CARDIOPOLMONARE
3) DEFIBRILLAZIONE PRECOCE
4) ALS (ADVANCED LIFE SUPPORT)
La catena della sopravvivenza
L’insieme delle azioni per tentare di salvare una persona colpita da morte
improvvisa cardiaca prende il nome di catena della sopravvivenza,
costituita da quattro anelli tutti egualmente importanti.
Il primo anello è l’allarme immediato, cioè la telefonata di chi è
testimone, anche occasionale, al 118. La rapidità del soccorso è
essenziale. Allertare il 118 rientra nei doveri di ogni cittadino di fronte
ad unapersona priva di coscienza e che non respira.
Il secondo anello è rappresentato dalla rianimazione cardiopolmonare
precoce. Ognuno dovrebbe saperavviare questa manovra, che aumenta
le possibilità di sopravvivenza della vittima di arresto cardiaco, ed è
utile anche in diverse altre condizioni (svenimento, annegamento,
soffocamento, folgorazione elettrica,intossicazione da farmaci o da
droghe).
In molti paesi è insegnata nella scuola o è obbligatoria per avere la
patente di guida.
Algoritmo BLS per l’adulto
VALUTAZIONE DELLO STATO DI COSCIENZA
A.AIRWAY
Apertura delle vie aeree
Il paziente
respira:
posizione
laterale di
sicurezza
Polso presente:
continuare la
ventilazione
rivalutare il polso
ogni minuto
SI
SI
B:BREATHING
valutazione
del respiro
C: CIRCULATION
valutazione del
circolo
Il paziente non
respira:
due
ventilazioni
di
soccorso
Polso assente:
massaggio cardiaco
esterno frequenza
100/min.
compressioni
toraciche 15/2
FASI DEL BASIC LIFE SUPPORT
Valutazione
A = Airway:
Coscienza-Vie aeree
Azione
118-apertura vie aeree
B = Breathing:
Presenza respiro
Insufflazioni
C = Circulation:
Presenza polso
Massaggio cardiaco
FASI DEL BASIC LIFE SUPPORT
Fase A: Valutazione stato di coscienza
Fase A: Allertamento sistema di emergenza
ABC
• A – Airways
controllo pervietà delle vie aeree:
- apertura bocca
- controllo visivo
- se intercorso trauma da caduta (collare)
- se trauma evitare movimenti della testa
Ripristino pervietà delle vie aeree
• Iperestensione
• Sublussazione della mandibola
• Pulizia cavo orale:
- dita ad uncino per solidi
- aspirazione per liquidi
- pinze per materiale grande e profondo
- togliere protesi se instabile
Mantenimento della pervietà delle
vie aeree
• Cannula di Guedel
- verificare che l’inserimento non abbia
spinto indietro il corpo della lingua
- fare attenzione alla misura della
cannula: Una cannula troppo grande
può causare laringospasmo, mentre
una troppo piccola può essere inutile
FASI DEL BASIC LIFE SUPPORT
Fase A: Apertura vie aeree
FASI DEL BASIC LIFE SUPPORT
Fase B: Valutazione della presenza di respiro
Inginocchiati accanto alla testa della vittima, con l’orecchio
vicino alla sua bocca e con lo sguardo rivolto verso il torace:
G.A.S.
• Guardo: movimenti del torace
• Ascolto: passaggio di aria da naso e bocca
• Sento: alito sulla guancia
B - Breathing
Valutazione
• Scoprire il torace
• Osservare (GAS: Guardo, Ascolto, Sento)
- tempi: 10”
- colorito della pelle: normale, cianosi, pallore
- movimenti del torace: FR 16-20 atti/m’
- posizionare mano immediatamente sotto lo
sterno per valutare movimenti diaframmatici
- saturimetria
respira
• Aiutare
- ossigeno
- monitorare saturimetria
non respira
• Garantire
- Ambu + O2 ad alti flussi (10-15 l/m)
con
reservoire
- verificare che vi sia espansione
toracica in
concomitanza con le ventilazioni
FASI DEL BASIC LIFE SUPPORT
Fase B: Respirazione artificiale
Bocca
a
bocca
Bocca
naso
Maschera utilizzo cefalico
FASI DEL BASIC LIFE SUPPORT
Fase B: Respirazione artificiale
Utilizzo sistema pallone ossigeno
Percentuali di O2
Pallone : 21%
Pallone+ O2 (10/12 l/min):50%
Pallone+ O2 +Reservoir: 90%
C - Circulation
valutazione
• Osservare
- polso carotideo (apprezzabile a 50 mmHg
contro gli 80 del radiale)
- valutazione shock: ipovolemico, neurogeno,
cardiogeno e anafilattico
- capillary refill test: deve essere inferiore a 2”
Circolazione presente
• monitorare
Circolazione assente
• RCP:
- 2 insufflazioni iniziali
- 1 soccorritore: 15 compressioni/2
insufflazioni
- 2 soccorritori: 15 compressioni/2 insufflazioni
- FC: 80 compressioni/m’
- controllare dopo 4 cicli se ripresa attività
cardiaca
• Se circolazione assente riprendere RCP
• Se circolo presente controllare respirazione
• Se circolazione e respiro presente:
monitoraggio
parametri vitali
• Se circolo presente e respiro assente
riprendere ventilazione
FASI DEL BASIC LIFE SUPPORT
Fase C: Valutazione della presenza di polso carotideo
per 10 secondi
FASI DEL BASIC LIFE SUPPORT
Fase C: Massaggio Cardiaco Esterno
Rapporto compressioni / ventilazioni = 15 : 2
Frequenza delle compressioni: 100 / min.
FASI DEL BASIC LIFE SUPPORT
Fase C: Massaggio Cardiaco Esterno
Posizione del soccorritore
OSTRUZIONE DELLE VIE AEREE
DA CORPO ESTRANEO
Flusso respiratorio sufficiente:
* nessuna manovra
Flusso respiratorio insufficiente o assente:
* manovra di Heimlich
Manovra di Heimlich
•
•
•
•
Prima di effettuarla riprovare le precedenti
Stendere il paziente per terra
Sedersi sulle gambe del paziente
Provocare un colpo di tosse arificiale sullo
stomaco immediatamente sotto lo sterno
con entrambe le mani a pugno con
un’inclinazione di 45° rispetto alla verticale
• Ripetere questa manovra per 5 volte
OSTRUZIONE DELLE VIE AEREE
MANOVRA DI HEIMLICH
Pz. cosciente
Pz. incosciente
Algoritmo universale ACLS
Algoritmo BLS
Monitor/defibrillatore
Riconoscere il ritmo
FV/TV
Valutare il polso
Defibrillare
3 volte
se necessario
Durante la CPR se non già fatto
1)Controllare collegamento elettrodi
2)Effettuare e verificare intubazione
e accesso venoso
3)Somministrare adrenalina ogni 3’
4)Correggere le cause reversibili
5)Considerare altri farmaci
FV/TV
Non FV/TV
CPR fino a
3 min.
Cause potenzialmente reversibili
1)Ipossia/Ipovolemia
4)Pneumotorace iperteso
2)Iper/ipokaliemia e alterazioni metaboliche 5)Tamponamento cardiaco
3)Ipotermia
6)Tromboembolia/ostruzione meccaniche
Gestione extraospedaliera del politraumatizzato
secondo il programma PHTLS
1) Controllo della scena
2) Valutazione primaria
3) Valutazione secondaria
4) Trasporto all’ospedale più idoneo in base
alle ferite della vittima
5) Consegna del paziente al reparto
d’accoglienza
Valutazione primaria: algoritmo di esecuzione
Valutazione primaria
Manovre di BLS
Manovre di ACLS
Manovre
PHTLS/ATLS
ESTRINSECAZIONE E
VALUTAZIONE SEGNI
VITALI
A- B - C
Intubazione orotracheale
Defibrillazione
Accesso venoso
Drenaggio pnx iperteso
Controllo temporaneo
emorragie
Revised Trauma Score
GCS
P.A.S
F.R
CODICE
Compreso fra 3 e 15
Compreso fra 9 e 12
Compreso fra 6 e 8
Compreso fra 4 e 5
Uguale a 3
>89
76-89
50-75
Compresa fra 10 e 29
> 29
Compresa fra 6 e 9
Compresa fra 1 e 5
4
3
2
1
0
50
0
0
1) Può essere calcolato diverse volte durante il
trattamento del traumatizzato
2) Utile per indirizzare il traumatizzato al centro più
idoneo
3) Ha una sensibilità dell’80%
Il terzo anello è costituito dalla defibrillazione elettrica precoce, per ripristinare il
più presto possibile unritmo cardiaco efficace. L’erogazione dello shock elettrico
tramite due placche applicate sul torace è fatta da operatori sanitari, ma anche da “laici”
addestrati, autorizzati e dotati di DAE, soprattutto personale dei servizi di sicurezza
(polizia di stato e locale, carabinieri, vigili del fuoco, protezione civile, addetti in luoghi
di grande affollamento). La manovra viene eseguita secondo le indicazioni a voce
dell’apparecchio.
Il cuore e' posizionato nel mediastino medio ed e' completamente
avvolto dal pericardio.
Il pericardio e' costituito da due foglietti, di cui quello interno e a
contatto con il muscolo cardiaco e‘ detto pericardio sieroso o
epicardio. Il foglietto esterno e' detto pericardio fibroso ed e'
costituito da tessuto connettivo
Il miocardio e' costituito da fibre muscolari striate e involontarie e
rappresentano il tessuto contrattile(miocardio comune)
Nel miocardio comune ci sono formazioni muscolari specializzate
denominate miocardio specifico che rappresenta il sistema di
conduzione del cuore.
Internamente il cuore e' rivestito dall'endocardio
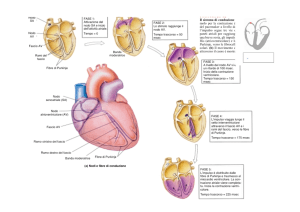
Il sistema di conduzione cardiaco e' costituito da:
- Nodo seno-atriale (pacemaker fisiologico)
- Tratti internodali (conduzione atriale)
- Nodo atrio-ventricolare
- Sistema di conduzione intraventricolare (fascio di His, tronco comune e
branche destra e sinistra)
- Fibre di Purkinje il sistema di conduzione del cuore e' un tessuto in
grado di generare ritmicamente impulsi che inducono il miocardio a
contrarsi anch'esso ritmicamente e di condurre tali impulsi per tutta
l'estensione del cuore. Questo e' reso possibile grazie alla capacita' dei
miociti del sistema di conduzione di autoeccitarsi e quindi di autogenerare
potenziali di azione che vengono rapidamente trasmessi alle fibrocellule
muscolari cardiache inducendo cosi' contrazioni ritmiche automatiche
- Il nodo seno-atriale
e' situato nell'atrio
Nodo seno-atriale
destro presso lo sbocco della vena cava
superiore (a livello del solco terminale)
immediatamente sotto l'endocardio
Tratti internodali - Conduzione atriale
Dal nodo seno-atriale partono i tratti internodali che costituiscono
le vie di conduzione degli atri e tra
gli atri e i ventricoli e che sono:
- Banda miocardica interatriale anteriore (fascio di Bachmann) che va
all'atrio sinistro e al nodo atrio-ventricolare
- Vie internodali centrale e inferiore essenzialmente al nodo atrioventricolare
Nodo atrio-ventricolare
Il nodo atrio-ventricolare e' situato posteriormente sul lato
destro del setto interatriale, in prossimita'
del seno coronarico
E' in sede subendocardica
E' costituito da 3 regioni che si susseguono in senso craniocaudale:
- Atrio-Nodale (A-N): zona di transizione tra atrio e nodo atrioventricolare
- Nodale (N): parte centrale del nodo atrio-ventricolare
- Nodo-Hisiana: fusione delle fibre nodali con il fascio di His
Sistema di conduzione intraventricolare
E' costituito dal fascio di His che decorre lungo il lato destro del setto
interventricolare in sede subendocardica per circa 12 mm
Il tronco comune del fascio di His con il nodo atrio-ventricolare formano la
giunzione atrio-ventricolare.
Dal tronco comune hanno origine le branche destra e sinistra, dirette ai
rispettivi ventricoli.
La branca destra prosegue il decorso del fascio di His lungo il setto
La branca sinistra, di spessore maggiore, perfora il setto interventricolare
dividendosi in un fascio anteriore-superiore e uno posteriore-inferiore
Fibre di Purkinje
- Le fibre di Purkinje rappresentano la rete di conduzione che si ramifica
nel subendocardio dei due ventricoli e rappresentano quindi la parte
terminale del sistema di conduzione cardiaco.
- Diffondono l'impulso a tutte le parti del miocardio ventricolare che quindi
si contrae in maniera sincrona
- Sono cellule di grosse dimensioni, in pratica le piu' grandi del cuore e in
esse la velocita' di trasmissione dell'impulso e' particolarmente elevata (da
1,5 a 4 m/s) in modo da attivare rapidamente tutti i ventricoli
L'elettrocardiogramma
- L'elettrocardiogramma (ECG) e' la registrazione e la
riproduzione grafica dell'attivita' elettrica del cuore delle varie
fasi dell'attivita' cardiaca.
- E' uno strumento diagnostico fondamentale e insostituibile
ma che deve comunque essere sempre valutato nel contesto
clinico e nella storia del paziente
Gli elettrodi vengono posti in
questo modo:
- Rosso - Braccio destro
- Giallo - Braccio sinistro
- Nero -Gamba destra (neutro)
- Verde - Gamba sinistra
Ciclo cardiaco
- Ogni ciclo cardiaco e' costituito da:
- Onda P di depolarizzazione atriale
- Complesso QRS di depolarizzazione
ventricolare
- Onda T di ripolarizzazione ventricolare
La Morte Cardiaca Improvvisa
Definizione: Morte dovuta dall' insorgere
di un improvviso, caotico e non produttivo
ritmo cardiaco
La Morte Cardiaca Improvvisa, detta anche
Arresto Cardiaco, è la situazione in cui il
cuore improvvisamente e senza preavviso si
ferma e il sangue non viene piu’ pompato
nel resto del corpo. Essa è responsabile
della metà di tutte le morti per causa
cardiaca.
• La morte improvvisa si verifica quando c’è
una malfunzione del sistema elettrico del
cuore. Essa non è l’Attacco di Cuore (noto
anche come infarto miocardico). L’attacco
di cuore è quando una ostruzione nelle
arterie del cuore (coronarie) blocca il flusso
di sangue ossigenato al cuore, causando la
morte del muscolo cardiaco.
La causa piú frequente di arresto cardiaco è un
disturbo del ritmo cardiaco o aritmia chiamata
Fibrillazione Ventricolare (FV). Il cuore ha un
sistema elettrico intrinseco e nel cuore sano un
segnapassi dá inizio al battito cardiaco, poi
l’impulso elettrico si diffonde attraverso vie di
conduzione in tutto il cuore, causando la
contrazione in modo ritmico e regolare.
Quando c’è la contrazione, il sangue viene
pompato. Ma nella Fibrillazione Ventricolare, i
segnali elettrici che controllano l’attivitá di pompa
del cuore, improvvisamente diventano rapidi e
caotici. Di conseguenza, i ventricoli cominciano a
tremare, fibrillano, invece di contrarsi e non
pompano piú il sangue dal cuore al resto del
corpo. Se il sangue non puó arrivare al cervello,
questo rapidamente soffre e la persona perde la
coscienza in pochi secondi.
• La Morte Cardiaca Improvvisa
spesso si verifica in persone attive e
apparentemente sane senza
precedenti problemi cardiaci o altri
problemi di salute. Ma la veritá è
che la morte improvvisa non è un
evento fortuito; infatti, la maggior
parte delle vittime ha problemi di
cuore o altri problemi di salute,
anche se essi non lo sanno ancora.
Tachicardia ventricolare
Ritmo anomalo di origine ventricolare
Funzione di pompa debole e inefficace
Tachicardia ventricolare
Fibrillazione ventricolare
Asistolia
• Se uno Shock di emergenza non viene
erogato al cuore per ripristinare il suo ritmo
regolare, con un apparecchio chiamato
Defibrillatore, la morte si verifica in pochi
minuti. Infatti, oltre il 70% delle vittime di
Fibrillazione Ventricolare muore prima di
raggiungere l’ospedale.
Defibrillazione
La defibrillazione consiste nell'erogazione di
una scarica elettrica che attraverso le
piastre attaccate al torace attraversa il
cuore. La scarica elettrica che arriva
dall'esterno può "azzerare" il ritmo cardiaco
in modo da consentire la ripresa dell'attività
elettrica spontanea e organizzata del cuore,
quindi una funzione di pompa efficace.
Tempo necessario:
Riconoscere un arresto cardiaco 2 min.
Attivare il sistema di emergenza locale 1min.
Attivare il mezzo di soccorso 1 min.
Arrivo del mezzo di soccorso (purché dotato
dì un defibrillatore) 8 min.
Localizzare il paziente ed erogare lo shock 2
min.
Totale tempo trascorso 14 min.
La defibrillazione precoce
• Ridurre di un minuto il tempo fra l'arresto
cardiaco e la defibrillazione consente di
aumentare in modo non trascurabile la
sopravvivenza
Il defibrillatore automatico
esterno (DAE)
• I defibrillatori semiautomatici sono in grado
di riconoscere automaticamente il segnale
elettrocardiografico e permettono 1'
erogazione della scarica solo quando viene
riconosciuto un ritmo defibrillabile
• Analizza automaticamente l'attività elettrica
del cuore attraverso due elettrodi adesivi
che vengono posizionati sul torace del
paziente
• Solo in presenza di fibrillazione o
tachicardia ventricolare, viene data
l'indicazione di erogare la scarica.
• Guide vocali e visive guidano il soccorritore
nelle varie fasi.
• I livelli di energia sono preimpostati in
accordo con le linee guida
Ritmo sinusale
Grazie per l’attenzione