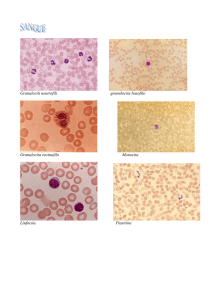
Sangue ed
Ematopoiesi
Le Cellule del Sangue e
la loro Origine
Sangue
•
•
•
•
•
Connettivo specializzato
Fluido viscoso, leggermente alcalino, pH 7.4
Colore rosso
Circola all’interno del distretto vascolare
Plasma
– Porzione liquida
• Globuli Rossi, Globuli Bianchi e Piastrine
– Porzione corpuscolata o figurata
Plasma
% in Peso
(% in peso)
% in
Volume
(5 litri)
Altri fluidi e
tessuti
92%
Proteine 7%
Globuline 38%
Acqua
91%
Plasma
55%
Altri soluti 2%
Elementi Figurati
Sangue
8%
Elementi
Figurati
45%
Albumine 58%
Fibrinogeno 4%
Ioni
Nutrienti
Prodotti di Rifiuto
Gas
Sostanze regolatrici
(ormoni)
(x mm3)
Piastrine
250-400.000
Globuli Bianchi
5-20.000
Neutrofili 60-70%
Linfociti 20-25%
Globuli Rossi
4,2-6,2 milioni
Composizione del
sangue
Monociti 3-8%
Eosinofili 2-4%
Basofili 0.5-1%
Funzioni principali:
- trasporto di gas, nutrienti, cataboliti,
cellule e ormoni
- difesa (sistema immune)
- regolare la temperatura
- regolare il pH
Sangue
• Il pH è determinato dall’equilibrio tra la concentrazione
di CO2 + H2O e H+/HCO3- che viene regolato
dall’apparato respiratorio e renale
• Pressione
sanguigna e
pressione
osmotica
colloidale
Sangue
• Plasma
– 55% del volume
– Acqua
– Elettroliti
– Proteine
plasmatiche
• Albumina
• Globuline
• Fibrinogeno
–Sostanze
trasportate dal
sangue
• Nutrienti
• Prodotti di
rifiuto
• Gas della
respirazione
• Ormoni
Proteine del Plasma
• Albumina
– Prodotta dal Fegato, mantiene pressione osmotica e trasporta
metaboliti insolubili
• Globuline
e , prodotte dal Fegato, trasporto ioni metallici, proteine
che legano lipidi e vitamine liposolubili
, prodotte da plasmacellule, anticorpi della difesa immunitaria
• Proteine della coagulazione
– Protrombina e fibrinogeno, prodotte dal Fegato
• Proteine del complemento
– C1-C9, prodotte dal Fegato, difesa microorganismi e risposta
infiammatoria
• Lipoproteine plasmatiche
– Chilomicromi, trigliceridi dall’intestino al fegato
– Lipoproteine a densità molto bassa (VLDL) e Lipoproteine a bassa
densità (LDL): trigliceridi e colesterolo dal fegato alle cellule
Proteine del Plasma
• Globuline,
,
–
–
–
–
–
-
globuline prodotte dal Fegato
1 antitripsina, inibitore di proteasi dell’ECM rilasciate dai neutrofili
2 macroglobulina, inibitore di proteasi e trasporto ormoni
2 antiplasmina, inibitore della plasmina
Aptoglobina, lega emoglobina libera nell’emolisi
Ceruplasmina, trasporto di rame
Globuline prodotte dal Fegato
Transferrina, trasporto del ferro
C3 del complemento, immunità innata
Antitrombina III, inibitore della trombina
Lipoproteine, trasporto lipidi
globuline prodotte da plasmacellule,
- Anticorpi, difesa immunitaria
Coagulazione
Coagulazione: Formazione di
coaguli di fibrina per occludere
il sito di rottura del vaso
Attivazione a Cascata: ogni
fattore attiva quello successivo
Avviene solo sulla superficie del
vaso danneggiato
Fibrinolisi: Rimozione della fibrina
- Plasmina: proteasi che
degrada la fibrina
- Attivatore tissutale del
plasminogeno
Sistema del complemento
Elementi Figurati
• Eritrociti (Globuli Rossi)
• 99% delle cellule
• Trasportano Ossigeno
• Leucociti (Globuli Bianchi)
– Proteggono dalle infezioni e insorgenza tumori
– Granulari
• Polimorfonucleati
• Neutrofili, basofili, eosinofili
– Agranulari
• Lnfociti e Monociti
• Piastrine
– Frammenti cellulari, coagulazione
Eritrociti (Globuli Rossi)
• 4-5 x 106/mm3
• Non-nucleati, nucleo perso
durante la maturazione
• Forma di disco biconcavo
• Dimensioni circa 8x2 µm
• Contengono:
– Emoglobina (10-30% del
totale)
– ATP, lipidi, anidrasi carbonica
• Trasporto ossigeno dai
polmoni ai tessuti ed
anidride carbonica dai
tessuti ai polmoni
Eritrociti
Eritrociti
Emoglobina
• Grossa proteina tetramerica, composta da 4 catene
legate covalentemente ad un gruppo Eme
• Trasportatore dei gas respiratori
– Ossiemoglobina, legata all’ossigeno
– Carbaminoemoglobina, legata alla CO2
– Trasporta anche ossido nitrico (NO), vasodilatatore
• 4 tipi di globine,
– Feto: HbF, 2 2
– Adulto:
• HbA1, 2 2 96% del totale
• HbA2, 2 2, 2% del totale
• HbF, restante 2%
Eritrociti
Membrana cellulare
• Molto flessibile, resistente alle forze tangenziali
• Proteine 50% (prevalentemente integrali)
– Glicoforina A, Spettrina, Banda 4.1, Banda 4.9 (ancoraggio
actina)
– Trasportatori anioni (Banda 3), anchirina, Spettrina
• Lipidi 40%
• Carboidrati 10%, superficie extracellulare, antigenici
(A e B), determinano gruppo sanguigno
Eritrociti
Anemia
• Condizione patologica in cui la
concentrazione di emoglobina è al di
sotto del normale
– Minor numero di Eritrociti
• Anemia aplastica
– Depressione del midollo osseo a causa di
tumore, radiazioni o trattamento
farmacologico
• Anemia Emorragica
• Anemia Emolitica
– Infezione Batterica
Altre anemie
Associate alla dieta
• Anemia perniciosa
– Incapacità ad assorbire
vitamina B12
• Anemia da deficienza
di ferro
– Sanguinamento
prolungato
– Cellule pallide
(ipocromiche) e piccole
(microcitiche)
Eritrociti Anormali
• Cambiamenti Osmotici
– Difetto funzionalità
renale
• Difetti genetici a
carico dell'emoglobina
– Anemia falciforme
– Talassemia
• Elissocitosi e
Sferocitosi
– Deficienza di spettrina
nella membrana cellulare
Policitemia
• Aumento degli eritrociti
circolanti
– Aumento della viscosità del
sangue che può ostacolare la
circolazione
– Policitemia secondaria
• Causata dall'altitudine, bassi
livelli ossigeno
– Policitemia vera
• Cancro al midollo provoca aumento
degli eritrociti
Rimozione degli Eritrociti
• Vita media = 120 giorni
• Attraversa l’intero sistema
circolatorio almeno 100.000
volte
• Sferocita: eritrocita
danneggiato (meno
flessibile)
• Emocateresi eritrocitaria
• Avviene nella milza o nel
fegato
Leucociti
• Sono le cellule bianche del sangue
• 5.000-20.000/mm3
• Non svolgono funzioni nel circolo, ma lo usano
per spostarsi. A destinazione escono
attraverso l’endotelio dei vasi
• Funzione di difesa dell’organismo da sostanze
estranee (microorganismi), o per rimozione delle
cellule morte e dei residui cellulari
Leucociti
• Si possono classificare in:
– Granulociti, granuli specifici nel citoplasma
• Neutrofili, piccole cellule fagocitiche
• Basofili, rilascio istamina, aumento della risposta
infiammatoria
• Eosinofili, diminuzione della risposta infiammatoria
– Agranulociti o agranulari, non presentano
granuli citoplasmatici
• Linfociti, immunità adattativa
• Monociti, differenziano in Macrofagi e Dendritiche
Neutrofili
• Sono i leucociti più comuni, 60-70%
• Sono fagociti, distruggono i batteri che
invadono il connettivo
• Aspetto:
– Nucleo Multilobato, leucociti polimorfonucleati, 35 lobi connessi da sottili tratti di cromatina,
aumentano con l’età
• Cromosoma X inattivo, cromatina condensata a forma di
“bacchetta di tamburo” (drumstick) o corpo di Barr
– Diametro 9-13 µm
– Granuli citoplasmatici
Drumstick o Corpo di Barr
Nuclei
Centriolo
Granuli
Neutrofili
• Granulazione:
– Piccoli granuli specifici
• 0.1 µm Ø
• Composti ad azione microbicida (lisozima,
lattoferrina, … )
– Grossi granuli azzurrofili
• 0.5 µm Ø
• Lisosomi
– Granuli terziari
• Gelatinasi e catepsine
Neutrofili
• Funzione
– Cellule molto mobili, primi ad arrivare sul luogo di un
infezione
– Rispondono a fattori chemiotattici rilasciati da
tessuti danneggiati o a fattori del complemento
Varie fasi dell’azione dei Neutrofili
- Lasciano il circolo aderendo alle selectine delle
endoteliali delle venule.
- La presenza di IL-1, Interferoni e TNF inducono le
endoteliali a produrre ICAM-1 a cui si legano le
integrine dei neutrofili per un legame più forte
- Quindi i neutrofili secernono i granuli terziari per
degradare la membrana basale e entrare nel connettivo
- Giunti nel sito di infezione, attratti dalle chemochine,
fagocitano il parassita ricosciuto tramite i recettori
TLR,
- Inoltre rilasciano enzimi idrolitici e secernono leucotrieni
innescando il processo infiammatorio
Riconoscimento dei patogeni tramite Toll-like receptors
Riconoscimento dei patogeni tramite anticorpi
Uccisione di un batterio da parte di un neutrofilo
Grossi granuli azzurrofili
Piccoli granuli specifici
Eosinofili
• 2-4% di tutti i globuli bianchi
• Aspetto:
– Dimensione, 10-15 µm Ø
– Nucleo bilobato a forma di occhiale
• Granulazione:
– Granuli specifici
• Parte interna, cristallina, elettrondensa
– Proteina basica maggiore, proteina cationica eosinofila
e neurotossina
• Parte esterna, meno elettrondensa
– Fosfolipasi, Fosfatasi acida, ribonucleasi, catepsine,
perossidasi
– Granuli azzurrofili
• Aspecifici, lisosomi
• Funzione:
Eosinofili
– Cellule fagocitiche
– Presenti nelle mucose (respiratorie, gastroenterico,
riproduttivo) e cute
– Contribuiscono ad eliminare i complessi antigeneanticorpo
– Richiamati nel sito di infezione da istamina, leucotrieni e fattore
chemiotattico eosinofilo rilasciate da neutrofili e basofili
– Rilascio della proteina basica maggiore o cationica eosinofila,
causa buchi nella parete e morte del parassita.
– Azione anti-infiammatoria tramite il rilascio di sostanze inibitorie
dell’infiammazione e la fagocitosi di complessi antigene-anticorpo.
Complessi internalizzati vengono degradati negli endosomi
Basofili
Sono i leucociti meno comuni, meno del 1% di tutti i globuli
bianchi
• Aspetto:
– 8-10 µm di Ø
– Nucleo ad S, spesso mascherato dalla presenza di numerosi
granuli citoplasmatici
• Granulazione:
– Granuli specifici
• Basofili per la presenza di GAG. Si dispongono alla
periferia del citoplasma dando origine al “perimetro
rugoso”.
• Eparina, istamina, perossidasi, fattore chemiotattico
eosinofilo e neutrofilo
– Granuli azzurrofili (Aspecifici)
• Lisosomi
Basofili
• Funzione:
– Iniziatori della risposta infiammatoria (Reazioni di
ipersensitività immediata, allergie),
– Recettori di membrana per le IgE presenti sulla membrana.
Legame antigene alle IgE, induce rilascio dai Granuli Specifici
• Istamina provoca vasodilatazione, contrazione muscolatura
liscia del respiratorio e alterata permeabilità vasi sanguigni
• Eparina previene la coagulazione nel sito di infezione
• Leucotrieni, effetto simile ad istamina ma più lento e
duraturo. Attirano leucociti e neutrofili.
• Interleuchina 4 stimola produzione di IgE da parte di
cellule B (feedback positivo)
– Il secondo incontro con antigene induce la risposta vera e
propria
Monociti
– Sono le cellule più grandi del sangue.
– 3-8% di tutti i globuli bianchi. Rimangono in
circolo solo pochi giorni, poi migrano nel
connettivo dove differenziano in Macrofagi
• Aspetto:
– 10-20 µm di Ø
– Nucleo grande, eccentrico, forma a ferro di
cavallo o fagiolo. Occupa circa 50% della cellula
– Citoplasma grigio-azzurro con granuli azzurrofili e
piccoli vacuoli
Funzione:
Monociti
Dopo aver lasciato il circolo si trasformano in
Macrofagi:
– Sono fagociti molto efficienti, eliminano cellule morte o
danneggiate (es.: eritrociti), antigeni e batteri
– Secernono citochine che attivano risposta infiammatoria,
la proliferazione e la maturazione di altre cellule
Cellule presentanti l’antigene (cellule dendritiche)
- Fagocitano antigeni ed espongono epitopi maggiormente
antigenici alle cellule immunocompetenti
- In presenza di antigeni corpuscolati molto grandi si
fondono tra loro e formano le cellule giganti da corpo
estraneo
Monociti
• Dove funziona il sistema MonociticoMacrofagico:
– Pelle -> Cellule di Langerhan
– Osso -> Osteoclasti
– Fegato -> Cellule di Kuppfer
– Cervello -> Microglia
Linfociti
– 20-25% di tutti i globuli bianchi
• Aspetto:
– Nucleo eccentrico, denso e che occupa circa il 90%
della cellula
– Citoplasma scarso, con pochi granuli azzurrofili
– 8-10 µm di Ø
– Diversi tipi che visivamente non si distinguono
• Linfociti B (15%)
• Linfociti T (80%)
• Natural Killer (NK, 5%)
Funzione dei Linfociti
– Riconoscimento specifico di antigeni estranei
– Non svolgono attività in circolo, ma nel connettivo
proprio.
– Acquisita la competenza migrano nei linfonodi e nella
milza, dove formano cloni di cellule identiche
– Dopo stimolazione mediante antigene proliferano e
differenziano in due popolazioni:
• Cellule effettrici, linfociti immunocompetenti che
possono essere classificate come Linfociti B e T
• Cellule con memoria, non partecipano alla risposta
immunitaria, ma rimangono nel clone e sono pronte
a rispondere a quell’antigene
• Linfociti B:
– Si formano e divengono immunocompetenti nel midollo
osseo
– Responsabili della risposta immunitaria umorale
– Possono differenziare in Plasmacellule e produrre
anticorpi
• Linfociti T:
– Migrano dal midollo osseo al Timo dove maturano
– Responsabili della risposta immunitaria mediata da cellule
• T Citotossici: contatto diretto ed uccisione cellule
estranee o infette
• T Helper: assistono T citotossici e linfociti B
• T Regolatorie: soppressione della risposta immunitaria
Altri Linfociti
– Natural Killer
• Sono in grado di uccidere le cellule estranee o
trasformate. Pur simili alle cellule T non hanno il
TCR
– Cellule Staminali
• Circolanti ed in grado di differenziare in tutti gli
elementi figurati del sangue
Piastrine
• Residui cellulari derivanti dalla frammentazione
del citoplasma dei megacariociti nel midollo
• 2-4 µm di Ø, forma discoidale, regione
periferica chiara detta Ialomero, regione
centrale detta Granulomero
• Membrana plasmatica numerosi recettori e
glicocalice spesso
• 250-400.000/mm3
• Presentano molti organelli ma prive di nucleo
• Fondamentali per la coagulazione
Piastrine
• Sistema tubulare denso e
Sistema tubulare aperto
• Granuli
–Granuli alfa
Fibrinogeno, PDGF,
Tromboplastina, trombospondina
(Aggregazione e coagulazione)
–Granuli delta
Calcio, ADP, ATP, serotonina
(Aggregazione e vasocostrizione)
–Granuli lambda
Enzimi idrolitici, dissoluzione
del coagulo
Ialomero vs. Granulomero
Piastrine
Piastrine
Piastrine e Coagulazione
– In condizioni normali, l’aggregazione delle
piastrine è impedita dalle cellule endoteliali
tramite la produzione di Prostaciclina e NO e
dalla presenza sulla membrana di
Trombomodulina e Molecole Eparino-simili
– L’endotelio danneggiato rilascia Fattore di Von
Willebrand e la Tromboplastina Tissutale e
cessa la produzione inibitori.
– Inoltre il rilascio dell’Endotelina agisce da
potente vasocostrittore
– Attivazione piastrinica
• Piastrine aderiscono al collagene subendoteliale in
presenza del Fattore di Von Willebrand, rilasciano il
contenuto dei granuli ed aderiscono le une alle altre
• Rilascio di ADP e Trombospondina rendono le piastrine
circolanti appiccicose e causano adesione a quelle
adese al collagene
– Piastrine aggregate funzionano da tappo ed
esprimono sulla membrana plasmatica il Fattore
Piastrinico 3, creando una superficie adatta per
assemblaggio fattori di coagulazione-Trombina
Attivazione dei fattori di coagulazione
• Tromboplastina tessutale e piastrinica
– Trasformano la protrombina circolante in trombina
• Trombina
– Aumenta l’attivazione delle piastrine e in presenza di Ca2+
trasforma il Fibrinogeno (solubile) in Fibrina (insolubile)
• Fibrina
– Si aggrega e polimerizza formando un reticolo di fibrina
– Intrappola gli elementi figurati del sangue
– Si forma un ammasso gelatinoso, il coagulo sanguigno (trombo)
• Una volta riparato il vaso, le cellule endoteliali rilasciano
gli attivatori del plasminogeno, che trasformano il
plasminogeno in plasmina, la quale lisa il coagulo
(partecipano anche i granuli l delle piastrine)
Tessuti Ematopoietici e del sistema immune
Tonsille ed
Adenoidi
Timo
Linfonodi
Milza
Placche
del Peyer
Appendice
Midollo
Linfonodi
Linfatico
Tessuti Ematopoietici
• Midollo osseo:
– Dal 5° mese di vita embrionale è responsabile della
produzione di tutte le cellule del sangue
Ematopoiesi
o emopiesi
Produce
1011-1012
cellule
ematiche al
giorno,
4% del
peso
corporeo
Tessuti Ematopoietici
Midollo osseo:
– Cavità midollare ossa lunghe (femore, omero) e tra le
trabecole delle ossa spugnose (sterno, cranio, vertebre,
costole, bacino, scapole)
– Consistenza gelatinosa, altamente vascolarizzato,
separato dal tessuto osseo dall’endostio
- Sito di maturazione delle
cellule ematiche ( linfociti
immaturi nel caso delle T)
- Cellule Staminali
Ematopoietiche Pluripotenti
Possono differenziare in tutti i
tipi cellulari del sangue in seguito
a stimolo appropriato
• Midollo Rosso
– Nel neonato, molti eritrociti
• Midollo Giallo
– Nelle diafisi delle ossa lunghe dopo i 20 anni
– Accumulo di grasso che sostituisce i tessuti
ematopoietici
• Vascolarizzazione
– Arterie nutritizie, si ramificano in arterie
longitudinali, poi in rami radiali che terminano in
ampia rete di sinusoidi. Sinusoidi confluiscono in
vena longitudinale centrale e poi nei vasi in uscita
– Tra le maglie di questo comparto vascolare si
trovano isole di cellule emopoietiche, collegate tra
loro a formare il comparto ematopoietico
Sinusoidi (più larghi
dei normali capillari):
• Struttura trilaminare:
- endoteliali,
- membrana basale,
- cellule avventiziali
Endoteliali: alta
attività endocitica,
controllano il
passaggio di tutte le
molecole dal circolo
al midollo.
Membrana basale:
discontinua, fibre
reticolari
Cellule avventiziali svolgono
una funzione di sostegno
nel differenziamento e
regolano il passaggio nel
circolo delle cellule mature:
- Formano una rete
intorno alle cellule
ematopoietiche.
- Accumulo di grasso nel
loro citoplasma le
trasforma in cellule
adipose, riduce volume del
comparto ematopoietico e
trasforma midollo da
rosso a giallo
Isole
ematopoietiche
- Cellule ematiche a
diversi stadi di
maturazione
- Macrofagi
Distruggono nuclei degli
eritrociti e di cellule
alterate
Stroma midollare
Osteoblasti,
osteoclasti, adipociti,
cellule mesenchimali
staminali
Midollo Rosso
Sinusoidi
Codoni ematopoietici
o Isole ematopoietiche
Endoteliali
Adipociti
Ematopoiesi Prenatale
– Divisa in 4 fasi
– Fase mesoblastica
• Mesoderma del sacco
vitellino, seconda settimana
di vita intrauterina, le
cellule mesenchimali si
aggregano a formare isole
sanguigne
– Fase epatica (fegato)
• Sesta settimana di
gestazione.
• Eritrociti nucleati, verso
l’ottava settimana compaiono
i leucociti
Ematopoiesi
– Fase splenica (milza)
• Secondo trimestre, prosegue fino al termine
della gravidanza, insieme a quella epatica
– Fase mieloide
• Emopoiesi midollare
• Inizia fine del secondo
trimestre
• Lo sviluppo del sistema
scheletrico induce il
midollo ad assumere
ruolo predominante
nella produzione delle
cellule ematiche
Ematopoiesi
• Postnatale
– Avviene nel midollo osseo
– Produzione continua di cellule ematiche
da precursori staminali
• Ogni giorno più di 1011 cellule
ematiche prodotte dal midollo
– Cellule staminali vanno incontro a
divisione e differenziamento
Ematopoiesi
Cellule staminali emopoietiche pluripotenti
– Circa 0,1% delle cellule nucleate del midollo
– Per mitosi possono generare:
1) Altre cellule pluripotenti
2) Una pluripotente e una multipotente:
Due tipi di staminali multipotenti,
• CFU-GEMM (Colony-Forming Unit-GEMM)
– Precursore della linea mieloide (eritrociti,
granulociti, monociti e piastrine)
• CFU-Ly (Colony-Forming Unit-Ly)
– Precursore della linea linfoide (cellule B e T)
CFU-GEMM (Colony-Forming Unit-GEMM)
Precursore della linea mieloide (eritrociti, granulociti,
monociti e piastrine), PCME
CFU-Ly (Colony-Forming Unit-Ly)
Precursore della linea linfoide (cellule B e T), PCL
Ematopoiesi
• Dalle multipotenti si generano le
Cellule progenitrici
– Cellule unipotenti (formano una singola linea
– Limitata capacità di autoriprodursi
• Dalle progenitrici si generano le
cellulare)
Cellule precursori
– Derivano dalle progenitrici
– Caratteristiche morfologiche che permettono la
loro classificazione come i primi elementi di una
linea particolare
– Persa la capacità autoriprodursi
– Si dividono e differenziano, originando un clone di
cellule mature
Caratteristiche comuni
durante l’Ematopoiesi
Processo di maturazione dei precursori.
Caratterizzata da:
– Riduzione delle dimensioni
– Scomparsa dei nucleoli
– Addensamento della cromatina
– Comparsa nel citoplasma delle
caratteristiche della cellula matura (Es.:
granuli)
Caratteristiche comuni
durante l’Ematopoiesi:
Ruolo dei fattori solubili secreti
• Regolazione dell’ematopoiesi dipende da
numerosi ormoni, fattori di crescita e
citochine (interleuchine, IL), prodotti da
differenti tipi cellulari
• Azione di un fattore su una particolare
staminale, progenitrice o precursore ne
induce proliferazione, differenziazione o
ambedue
Interleuchine
• Ruoli diversi:
– Stimolano la proliferazione delle staminali
pluripotenti e multipotenti, per mantenere
costante il numero
• Stem cell factor, IL-3, -7, GM-CSF
– Responsabili della mobilitazione e del
differenziamento in progenitrici unipotenti
• IL-2, -5, -6, -11, -12, eritropoietina,
trombopoietina, proteina inibente i macrofagi,
M-CSF,G-CSF etc
Eritropoiesi
Eritropoiesi
• Processo tramite il quale vengono
prodotti 2,5x1011 eritrociti al giorno
• Regolata dall’eritropoietina, il principale
fattore che stimola la eritropoiesi
• Abbassamento degli eritrociti circolanti o
ipossia induce il rene a produrre
eritropoietina (prodotta anche dalle
cellule di Kupffer e altri macrofagi)
Eritropoiesi
• CFU-GEMM (multipotente) in presenza
di GM-CSF, IL-2 e -4, è indirizzata
verso la linea CFU-E (unipotente)
• CFU-E in presenza di bassa
concentrazione di eritropoietina genera
il proeritroblasto, il primo precursore
della serie eritrocitaria
•Proeritroblasto
nucleo eucromatico,
cromatina sottile,
citoplasma basofilo
•Eritroblasto basofilo
cromatina granulare,
poca emoglobina,
piccole vescicole con
ferritina
•Eritroblasto
policromatofilo
nucleo denso,
cromatina molto granulare,
no nucleoli, più emoglobina
• Eritroblasto
ortocromatico
nucleo piccolo tondo e denso, in
fase di espulsione, molta
emoglobina, citoplasma acidofilo
• Reticolocita
nucleo assente, assomiglia alla
cellula matura ma si può ancora
colorare il reticolo
citoplasmatico, ricco di
emoglobina
• Eritrocita
Nucleo assente, citoplasma rosa,
solo emoglobina
Granulocitopoiesi
Granulocitopoiesi
- 8x105 neutrofili, 2x104 eosinofili e 6x104 basofili al giorno
- Staminale multipotente comune origina ogni tipo di
progenitore granulocitico
- Staminali unipotenti per
basofili ed eosinofili:
CFU-Eo e CFU-Ba
- CFU-GM bipotente,
origina la serie neutrofila
(CFU-G) e monocitaria
(CFU-M)
- Mieloblasto indica il
precursore di tutte e 3 le
serie (indistinguibili tra
loro) e da loro originano i
Promielociti
CFU-Ba
• Mieloblasto
– nucleo con cromatina
sottile. Poco citoplasma
con numerosi mitocondri e
ribosomi
Metamielocita
Mieloblasto
• Promielocita
– nucleo eccentrico con
cromatina granulare.
Granulazioni primarie
citoplasmatiche (granuli
azzurrofili)
Promielocita
• Mielocita
– nucleo appiattito
eccentrico, cromatina
granulare. Citoplasma
con granuli specifici ed
azzurrofili
Mielocita
• Matamielocita
– nucleo forma di
fagiolo, denso,
cromatina granulare,
no mitosi, no nucleoli.
Citoplasma con granuli
specifici ed azzurrofili
Promielocita
Metamielocita
Neutrofilo giovane
• Neutrofilo giovane
(band)
– Nucleo a ferro di
cavallo, cromatina molto
granulare, no mitosi
– Citoplasma con granuli
specifici ed azzurrofili
Promielocita
Metamielocita
• Neutrofilo
– Nucleo multilobato,
cromatina molto
granulare, no mitosi
– Citoplasma con granuli
specifici ed azzurrofili
Neutrofilo giovane
Basofili e Eosinofili seguono evoluzioni simili
Monocito-poiesi
Monocitopoiesi
• Monociti condividono con i neutrofili la stessa staminale
bipotente CFU-GM
• Per mitosi originano CFU-G e CFU-M
• Monoblasti,
morfologicamente indistinguibili dai mieloblasti
• Promonociti
– Cellule grandi, nucleo eccentrico indentato, cromatina
fine
– Citoplasma basofilo con numerosi granuli azzurrofili
• Monociti entrano nel circolo (si formano 1010 al giorno)
• Nel giro di un paio di giorni entrano nel connettivo e
differenziano in Macrofagi o in Dendritiche
Formazione delle piastrine
Formazione delle piastrine
• Progenitore unipotente CFU-Mg origina
il Megacarioblasto
– Nucleo unico ovale o reniforme
– Endomitosi, cellule non si dividono ma
nuclei polipliodi, fino 64n
– Citoplasma basofilo con Granuli azzurrofili
– Stimolato a proliferare e differenziarsi
dalla trombopoietina
Megacarioblasto differenzia in Megacariocita
– 40-100 µm
– Nucleo unico plurilobato
– Disposti vicino ai sinusoidi
inviano al loro interno dei
prolungamenti citoplasmatici
– Si frammentano in seguito
ad invaginazioni del plasmalemma
(canali di demarcazione), e danno origine a gruppi di
Propiastrine
– Propiastrine appena rilasciate si risolvono in singole
Piastrine
Megacariocita
Linfopoiesi
Linfopoiesi
- Staminali multipotenti CFU-Ly, si dividono nel
midollo osseo e formano
– CFU-LyB
• danno origine ai linfociti B immunocompetenti,
esprimono marker di superfice tipici, differenziamento
avviene nel midollo osseo (negli uccelli nella borsa di
Fabrizio, diverticoli intestinali)
- CFU-LyT
• Danno origine a linfociti T immunocompetenti, che
migrano al timo dove proliferano, maturano ed iniziano
ad esprimere i marker di superficie.
• Selezione positiva e negativa
- Linfociti quando incontrano l’antigene migrano
negli organi linfoidi, milza e linfonodi, dove
formano cloni di cellule immunocompetenti
Ematopoiesi
Cellula
Staminale
Proeritroblasto
Eritroblasto
basofilo
Mieloblasto
Linfoblasto
Mielocita
Basofilo
Eritroblasto
ortocromatico
Megacarioblasto
Promielocita
Eritroblasto
policromatofilo
Espulsione
del nucleo
Monoblasto
Eosinofilo
Reticolocita
Megacariocita
Neutrofilo
Metamielocita
Monocita
Rottura
Piastrine
Eritrocita
Cellule Rosse del sangue
Basofilo
Eosinofilo
Neutrofilo
Linfocita
Granulociti
Cellule Bianche del sangue
Agranulociti