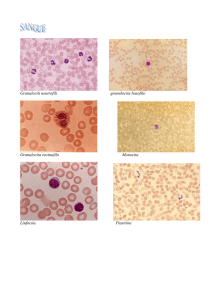
I globuli bianchi
Globuli bianchi o leucociti
Valore normale: 6000-9000/mm3
FORMULA LEUCOCITARIA
• Granulociti
• Linfociti
• Monociti
•GRANULOCITI NEUTROFILI 50-70 %
•LINFOCITI
20-40 %
•MONOCITI
2-6 %
•GRANULOCITI EOSINOFILI
2-4 %
•GRANULOCITI BASOFILI
0-1%
GRANULOCITI O POLIMORFONUCLEATI
(Ø 10-14 µ)
Nucleo multilobato e citoplasma ricco di granuli:
– NEUTROFILI granulazioni fini (coloranti acidi e basici)
– EOSINOFILI granulazioni più grandi (coloranti
acidiEOSINA)
– BASOFILI
granulazioni
più
grandi
(coloranti
basiciEMATOSSILINA)
LINFOCITI
(Ø 7 -10 µ)
• Nucleo tondeggiante, talvolta con nucleoli, che
occupa quasi per intero la cellula. Nel citoplasma
sono presenti
granuli finissimi, detti
“azzurrofili”.
MONOCITI
(Ø 10-18 µ)
• Cellule grandi simili ai linfociti ma più ricche di
citoplasma, con nucleo a ferro di cavallo.
Funzione dei globuli bianchi
DIFESA DELL’ORGANISMO
Da agenti patogeni e tossine
ELIMINAZIONE
Di sostanze estranee all’organismo o residui di
cellule morte
(Granulociti neutrofili, linfociti e monociti)
– Motilità ameboide
– Fagocitosi
– Produzione di anticorpi
Motilità ameboide
Capacità di uscire dai capillari sanguigni e migrare nei tessuti
DIAPEDESI
CHEMIOTASSI: migrazione dei leucociti verso focolai
infettivi indotta da sostanze aventi carattere di messaggeri
locali (LEUCOTASSINE: tossine batteriche, sost. derivanti
dalla distruzione cellulare, prodotti delle reazioni
immunitarie)
Fagocitosi (neutrofili)
•Capacità di inglobare nel citoplasma l’elemento estraneo e di
distruggerlo con un processo di digestione enzimatica (favorita
dall’azione preliminare sui corpi batterici di particolari anticorpi:
OPSONINE)
•La maggior parte dei granuli citoplasmatici dei neutrofili sono
lisosomi contenenti ENZIMI IDROLITICI che digeriscono i
materiali fagocitati.
•Altri granuli contengono FAGOCITINE (proteine antibatteriche)
•Molti neutrofili muoiono nel processo di difesa del corpo umano
contro le invasioni batteriche, formando nel sito di invasione ciò
che viene detto PUS.
Leucopoiesi
Meccanismi di difesa dell’organismo
• Meccanismi non specifici
– Barriere chimico fisiche (cute, muco).
– Proteine ad azione antinfettiva (lisozima, proteina C reattiva,
ceruloplasmina, aptoglobina, fibrinogeno, 2 antitrombina).
– Sistema del complemento
– Sistema interferone (interferoni , e ).
– Attività fagocitaria (C3a e C5a).
– Cellule citotossiche naturali (linfociti T citotossici linfociti
killer).
– Infiammazione
• Meccanismi specifici
Infiammazione
Le piastrine
Le piastrine
• Frammenti cellulari, privi di nucleo, originati dai
megacariociti.
– Il nucleo dei megacariociti va incontro a 4-5 divisioni mitotiche,
senza divisione del citoplasma dove infine appaiono gruppi di
vescicole circondate dalle membrane di demarcazione delle
piastrine ~ 500 piastrine da ogni cellula.
• Elementi figurati più piccoli del sangue Ø 2-3 µ
Valore normale 150-400 mila/mm3
Vita media ~ 9 GIORNI
• Importante ruolo nel controllo delle emorragie
(EMOSTASI) e nella patogenesi delle TROMBOSI
(formazione di coaguli entro i vasi).
• Alterano le proprietà di superficie dei microrganismi
(ATTRAVERSO L’ADESIONE) favorendo la fagocitosi
da parte dei leucociti.
• Le PIASTRINE contengono: microtubuli, microfilamenti
di proteine di tipo contrattile (Actina, Miosina), granuli
densi (ADP, ATP, Ca++, Serotonina) granuli
(Fattore
Antieparinico, Fibronectina, Fattore di von Willebrand,
Tromboplastina piastrinica, Trombostenina) LISOSOMI,
Platelet Derived Endotelial Growth Factor (PDEGF) e
Platelet Derived Growth Factor (PDGF).
• TROMBOPOIETINA Fattore circolante che stimola il
PROCESSO DI MATURAZIONE
• DISTRUZIONE ad opera
endoteliale (MILZA)
delle cellule del reticolo
• TROMBOCITOPENIA Ridotto numero di piastrine.
• PORPORE piccole emorragie spontanee della cute
• ECCHIMOSI emorragie nei tessuti sottocutanei
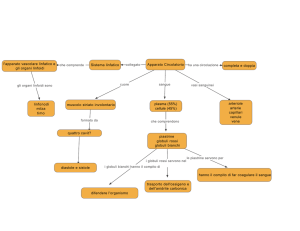
Emostasi
SERIE COMPLESSA DI EVENTI INTESI AD
ARRESTARE LA PERDITA DEL SANGUE DAL VASO
LESO.
I processi dell’emostasi coinvolgono sia le pareti vasali che il sangue,
secondo la sequenza:
Fase vascolare
Fase piastrinica
Fase della formazione del coagulo
Fase trombodinamica o della retrazione e lisi del
coagulo.
Fase vascolare
La vasocostrizione è
inizialmente
dovuta
all’attivazione
delle
fibre
nervose
vasocostrittrici
e
sostenuta poi da fattori
umorali
locali
(SEROTONINA,
TROMBOSSANO A2).
Fase piastrinica
• Marginazione e adesione piastrinica.
– Ca2+ , fosfatidilserina.
– Esposizione fibre collagene, rilascio ADP e
tromboplastina tissutale;
– Glicoproteine di membrana piastriniche, fattore di von
Willebrand , liberazione del contenuto dei granuli
piastrinici.
• L’aggregazione piastrinica
– Trombossano A2, ADP e glicoproteine
– Trombo bianco.
Formazione del tappo piastrinico
Fase della formazione del coagulo
PROCESSO MEDIANTE IL QUALE UNA PARTE
DEL SANGUE PERDE LA SUA CONSISTENZA
LIQUIDA E DIVIENE UNA MASSA GELATINOSA
SEMISOLIDA.
Coagulo costituito da FIBRINA, proteina filamentosa
derivata dal fibrinogeno, che imbriglia gli elementi figurati e
trasforma il sangue in una massa gelatinosa.
(tutte le volte che il sangue viene a contatto con una
superficie bagnabile diversa dall’endotelio vasale).
Coagulo di fibrina. Il coagulo di fibrina è formato da fibre di
fibrina che intrappolano i globuli rossi, globuli bianchi e
piastrine.
SCHEMA DI MORAWITZ
Precursore
inattivo presente
nel plasma
Protrombina + Ca2+ + Tromboplastina
Enzima in forma
attiva
(Arg-Gly)
Trombina + Fibrinogeno
Fibrina
Monomeri di fibrina poveri di cariche negative
libere per cui superano la repulsione elettrostatica
e costituiscono, legandosi tra di loro, filamenti di
fibrina
Si forma
dalla
reazione di
fosfolipidi
liberati dalle
cellule dei
tessuti lesi e
dalle
piastrine
aggregate
Lenta
Fattori
Rapida
Fattori di
origine
extravasale
ed
extraematica
plasmatici
Complesso
proteico
“fattore
tissutale”
Fattori
plasmatici
Fase trombodinamica o della retrazione del
coagulo
Le piastrine tendono ad aderire ai filamenti di
fibrina e contribuiscono sia alla formazione
dell’aggregato reticolare dei filamenti sia alla sua
capacità di retrarsi.
Il fattore XIII, attivato dalla trombina, trasforma il
monomeri di fibrina in polimeri formando ponti
crociati.
A stimolare la retrazione del coagulo contribuisce un
fattore piastrinico (Trombostenina + trombina +
ATP). I
filamenti di fibrina si contraggono
trascinando gli elementi figurati e spremendo dal
coagulo il SIERO.
Lisi del coagulo
t-PA = Attivatore tissutale del Plasminogeno
C-terminali di lisina attivano altro plasminogeno e inibiscono gli
inibitori plasmatici della plasmina ( 2 macroglobulina, 2
antiplasmina).
Fattori limitanti la coagulazione
Anticoagulanti
• Palline di vetro.
• Impedire il contatto con superfici bagnabili.
• Citrato, ossalato di Na+ , acido
etilendiaminotetracetico (EDTA).
• Eparina.
• Dicumarolo.
– warfarin (Coumadin ®).