Vincenzo Abbasciano
Lezioni di Oncologia clinica
ARACNE
Copyright © MMVIII
ARACNE editrice S.r.l.
www.aracneeditrice.it
[email protected]
via Raffaele Garofalo, 133 A/B
00173 Roma
(06) 93781065
ISBN
978–88–548–1975–7
I diritti di traduzione, di memorizzazione elettronica,
di riproduzione e di adattamento anche parziale,
con qualsiasi mezzo, sono riservati per tutti i Paesi.
Non sono assolutamente consentite le fotocopie
senza il permesso scritto dell’Editore.
I edizione: agosto 2008
5
INDICE
Prefazione………………………………………………..
7
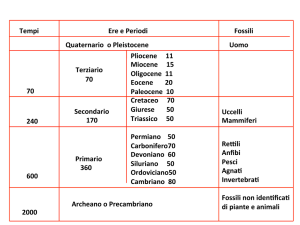
Tumore dell’ Esofago…………………………. ………..
9
Carcinoma dello Stomaco………………………………..
17
Cancro del Pancreas……………………………………..
23
Epatocarcinoma………………………………………….
29
Cancro del Colon………………………………………...
37
Tumori del Polmone……………………………………..
49
Cancro della Mammella………………………………….
59
7
PREFAZIONE
L’iter della patologia neoplastica non è semplice, ad iniziare dalla
diagnosi dove è importante per il medico cogliere i piccoli segni e
sintomi iniziali se si vuole giungere ad una diagnosi precoce. Per
questo è anche essenziale un’approfondita anamnesi ed un attento
esame obiettivo. Succede anche che qualche volta (tra il 10-20% dei
casi), il tumore dia segno di sé in fase precoce o conclamata con
sintomi o sindromi che non hanno nulla a che vedere con la sede del
tumore, con il tipo istologico e con la presenza di metastasi; parliamo
in questo caso di sindromi paraneoplastiche.
Fatta la diagnosi è essenziale una stadiazione che mi piacerebbe
definire e che fosse “perfetta”, poiché da essa dipende la scelta della
terapia e la formulazione della prognosi. Stadiare un tumore vuol
dire, con gli esami e strumenti appropriati, definire nella maniera più
precisa possibile, la sede del tumore, le dimensioni, l’istologia, le
diffusioni metastatiche all’apparato linfatico, ad organi e strutture
contigue, ad organi con rapporti di continuità e ad organi a distanza
(TNM). In generale è utile ricordare che la diffusione metastatica
avviene secondo 4 modalità: ematica, linfatica, per continuità, per
contiguità.
Nella nostra trattazione parleremo anche di marcatori tumorali,
associando ad ogni tumore il marcatore che presenta con esso
maggiore attinenza, precisando che non esiste il marcatore ideale. Il
marcatore, da intendere come tale, deve essere specifico per una
neoplasia, altamente sensibile anche in presenza di un tumore allo
stadio iniziale, in grado di dare importanti indicazioni nel follow-up,
che sia di basso costo e di facile attuazione. Oggi qualche passo
avanti è stato compiuto in questa direzione. Ho ritenuto utile fare
questa premessa per non dover ripetere questi concetti nel corso di
tutta la trattazione e per ogni tumore.
Vincenzo Abbasciano
Capitolo primo
TUMORE DELL’ESOFAGO
INTRODUZIONE
Il carcinoma dell’esofago è tra quelli a prognosi altamente infausta
poiché la diagnosi è tardiva. Egli si presenta con disfagia progressiva,
dimagrimento, dolore e senso di oppressione retrosternale nelle fasi
precoci. Nella fase tardiva i sintomi sono più complessi, in quanto altri
si aggiungono a quelli citati. A sintomatologia più manifesta, la
diagnosi non è difficile anche perché si avvale di tecniche avanzate e
che danno una certezza pressoché assoluta. I tumori dell’esofago sono
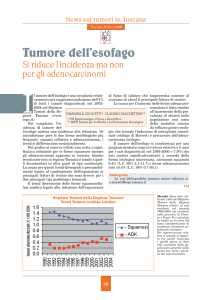
essenzialmente maligni ed in Italia hanno una bassa incidenza che và
dal 0.8 al 4.9 per 100000 abitanti, mentre alta incidenza si ha in
Russia, in Cina e in Sud-Africa. In Italia la regione più colpita è il
Friuli-Venezia-Giulia verosimilmente in rapporto anche al consumo di
alcool. E’ più frequente nell’uomo che nella donna con un rapporto di
3:1. Circa l’età l’incidenza maggiore si ha alla sesta-settima decade di
vita.
FATTORI DI RISCHIO
Come la maggior parte dei tumori non vi sono elementi
assolutamente certi circa i fattori di rischio; sono citati le sostanze con
nitrosamine, carenza di ferro e di magnesio, carenza di vitamina A,
acalasia, infezioni da HPV e da Helicobacter pylori, razza nera, alcool,
fumo di sigaretta (ancor di più l’associazione di questi ultimi due),
cicatrici secondarie all’assunzione casuale di caustici o a scopo
9
10
Capitolo primo
suicida, la presenza di polipi, di diverticoli, pregresse stenosi
infiammatorie, l’esofago di Barrett (congenito o acquisito), la cui
caratteristica consiste nella presenza di epitelio cilindrico che
sostituisce quello squamoso proprio dell’esofago per displasia legata a
reflusso o a processi infiammatori. Per fortuna però, l’esofago di
Barrett opportunamente curato, nel tempo, solo un 3% circa può
diventare carcinoma. Da citare infine fattori ereditari riferibili ad una
patologia autosomica dominante “la Tilosi” caratterizzata da
ipercheratosi palmare-plantare e papillomatosi esofagea. Dal punto di
vista della sede il tumore dell’esofago può essere localizzato al III
superiore o tratto cervicale nel 20%, al III medio nel 37% e al III
inferiore nel 43%. Rara risulta la localizzazione del carcinoma
esofageo in sede cardiale.
ESOFAGO DI BARRET
Per quanto concerne l’esofago di Barrett, data la sua evoluzione,
molto utile risulta il follow-up, che consiste in quattro punti essenziali:
a. Esofago di Barrett senza displasia: eseguire un controllo
endoscopico annualmente per i primi 4 anni, terapia .con PPI e regime
dietetico appropriato.
b. Presenza di displasia non definibile più verosimilmente
associata a processo infiammatorio: da trattare con PPI a dosaggio
pieno per 12 settimane da ripetere ogni 3-4 mesi.
c. Displasia a basso grado: se la displasia è multifocale eseguire
biopsia allargata di circa 1 cm a 3 e a 6 mesi e poi eseguire controlli
secondo il corrente follow-up.
d. Displasia ad alto grado (equivale a carcinoma in situ): che sia
essa focolaio unico o multiplo si procede con la stadiazione.
A completamento vogliamo accennare alle caratteristiche
endoscopiche rilevate sulle lesioni con displasia. Essa può essere
piatta, sollevabile in pliche, priva di ulcerazione o restringimenti,
senza segni di invasione oppure con restringimenti, con ulcerazioni e
con noduli.
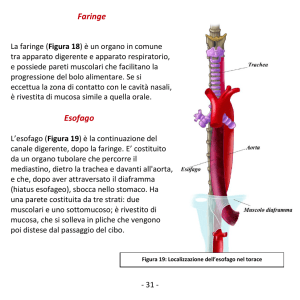
Tumore dell’Esofago
11
ANATOMIA PATOLOGICA
Macroscopicamente il carcinoma dell’esofago si può presentare
come: vegetante, ovverosia che cresce aggettando nel lume esofageo
come una massa irregolare e spesso sanguinante; ulcerato, a forma di
cratere che escava con bordi duri; infiltrante la parete, che assume un
aspetto ispessito e biancastro. Microscopicamente sono due gli aspetti:
adenocarcinoma e carcinoma squamoso. Carcinoma in situ: quando
il tumore è limitato a mucosa; infiltrante quando invade la
sottomucosa e tonaca muscolare di tipo circolare e longitudinale
tenendo presente che all’esofago manca il rivestimento sieroso
esterno. Molto rare altre forme di tumore primitivo quali il sarcoma, il
linfoma non Hodgkin e il tumore a piccole cellule.
VIE METASTATICHE
La diffusione più precoce è quella per via linfatica ai linfonodi
peri-esofagei e da questi verso l’alto ai linfonodi latero-cervicali ed in
basso ai linfonodi del plesso celiaco e della piccola curvatura gastrica;
ai linfonodi mediastinici, ai linfonodi intertracheo-bronchiali,
paratracheali e cervicali profondi. Per via ematica essenzialmente al
fegato poi al polmone, encefalo, tenendo presente che dal III inferiore
dell’esofago esiste una connessione tra il sistema venoso portale e
quello sistemico. Infine per contiguità a faringe, trachea, bronco di
sinistra, vene polmonari, aorta, pericardio, parte inferiore del
polmone, corpo del pancreas, milza e surrene di sinistra.
SINTOMATOLOGIA
Il sintomo più appariscente e frequente è la disfagia, inizialmente
sporadica e con il progredire del tumore sempre più frequente. Essa è
inizialmente limitata ai cibi solidi e progressivamente anche per i cibi
liquidi tanto che il paziente riferisce di aver dovuto cambiare abitudini
Capitolo primo
12
alimentari. Tale sintomo però impone sempre una diagnosi
differenziale con altre patologie, quali la disfagia da esofagite, da
compressione in caso di impegno mediastinico, da mega-atrio, su base
neurogena. Il calo ponderale è da considerare la naturale conseguenza
della disfagia. La scialorrea che consiste in un difficoltoso passaggio
della saliva dall’esofago allo stomaco. Il rigurgito legato alla stenosi o
sub-stenosi esofagea e di conseguenza la possibilità di polmoniti ab
ingestis. Il dolore è presente e da mettere in rapporto al reflusso
gastro-esofageo e/o ad infiltrazione tardiva delle radici intercostali. Il
dolore può essere localizzato sia in sede retrosternale che epigastrica e
bisogna però differenziare questo dolore da quello da altre patologie
nella stessa sede (ulcera gastrica, gastrite, litiasi colecisti, carcinoma
del pancreas, dolore coronario, ecc.). Sintomi più tardivi sono:
emorragia massiva e fetor ex ore dovuto alla putrefazione del cibo che
ristagna nell’esofago non potendo progredire, disfonia per paralisi del
nervo ricorrente, febbre, cachessia neoplastica.
DIAGNOSI
Elemento essenziale per la diagnosi rimane sempre la clinica, che
ci deve indirizzare a richiedere gli esami più appropriati in quanto
questi non devono far diagnosi a prescindere ma confermare o
smentire la diagnosi posta dal Clinico. Anche se rimane un esame
ormai sempre meno usato, l’RX dell’esofago con m.d.c. baritato è
utile per valutare sede, stenosi ed estensione del carcinoma, oltre a
descriverne eventuali alterazioni di forma e di peristalsi.
L’Esofagoscopia rimane l’esame più usato e più idoneo per la
diagnosi oltre che per la stadiazione, in quanto ci permette di valutare
le dimensioni del tumore, l’aspetto macroscopico e soprattutto di
eseguire più biopsie indispensabili alla diagnosi. Mi preme citare in
questo primo argomento, e che vale per tutti gli altri, questa certezza:
non esiste diagnosi certa di tumore senza esame istologico e/o
citologico. L’endoscopia si avvale di altri due nuovi strumenti, ovvero
la Cromoendoscopia e la Ecoendoscopia. La Cromoendoscopia
altrimenti definita “Endoscopia zoom” , “Endoscopia ad alta
risoluzione”, “Magnificazione endoscopica”, è una metodica che trova
Tumore dell’Esofago
13
sempre maggiore diffusione soprattutto dove il carcinoma
dell’esofago ha un’alta frequenza e quindi soggetto a screening. I
coloranti usati sono molti e a seconda dei casi colorano diversi tipi di
cellule sia normali che patologiche. Per citarne qualcuno, la soluzione
di lugol, blu di metilene o di toluidina e indaco di carminio. La
Magnificazione endoscopica ha permesso addirittura una
classificazione dell’esofago di Barrett distinguendolo in mucosa
gastrica o cardiale con aspetto piccolo circolare, stratificato, allungato;
mucosa di tipo intestinale con aspetto tubulare e villoso, mucosa
mista con aspetto ovoidale. La Cromoendoscopia, consentendo di
diagnosticare un carcinoma in situ dell’esofago, fa si che la prognosi
diventi molto buona e l’intervento si riduce ad una mucosectomia
della parte interessata.
Nell’atto dell’endoscopia, nella aree ad alto rischio e dove si opera
screening, si esegue anche il brushing per esame citologico.
L’Ecoendoscopia ha la capacità di delimitare l’area neoplastica ed
eventuale infiltrazione agli organi vicini. Inoltre permette di valutare
l’efficacia di eventuali trattamenti chemio-radioterapici.
La TC e la RMN hanno risultati sovrapponibili. Essi sono utili per
la diagnosi e permettono di mettere in evidenza l’interessamento delle
strutture vicine; sono importanti inoltre per la stadiazione. La
sopravvivenza media dei pazienti è di circa un anno mentre quella a
cinque anni non supera il 10%. Non vi sono marcatori che abbiano
affinità con il tumore dell’esofago tali da indirizzare al sospetto
diagnostico e da essere utilizzati nel follow-up.
STADIAZIONE
La stadiazione del carcinoma esofageo viene eseguita mediante la
classificazione TNM. La stadiazione è uno dei momenti più importanti
nell’iter della neoplasia in quanto ci dà indicazioni sulla terapia e ci
permette di formulare una corretta prognosi. Gli esami che noi
eseguiamo per la stadiazione includono ovviamente quelli che
utilizziamo anche per la diagnosi, quindi la stadiazione viene
effettuata mediante Endoscopia, Ecoendoscopia, TC dell’esofago, del
mediastino e torace, Eco-addome e/o TC addome, Broncoscopia.
Capitolo primo
14
Si ricorre alla laparotomia diagnostica in caso di difficoltà tenendo
presente che quasi sempre la laparotomia diagnostica si traduce
quando possibile in quella terapeutica.
Classificazione TNM
T0
T is
T1
T2
T3
T4
N0
N1
M0
M1
Non segni del tumore primitivo
Carcinoma in situ
Ca invade la lamina propria e la sottomucosa
Ca invade la tonaca muscolare propria
Ca invade l’avventizia
Ca invade strutture adiacenti
Assenza di metastasi linfonodali
Presenza di metastasi linfonodali
Assenza di metastasi a distanza
Presenza di metastasi a distanza
Stadiazione
Stadio 0
T is
N0
M0
Stadio I
T1
N0
M0
Stadio II a
T2-3
N0
M0
Stadio II b
T1-2
N1
M0
Stadio III
T3
T4
N1
N1
M0
M0
Stadio IV
Ogni T
Ogni N
M1
Tumore dell’Esofago
15
TERAPIA
Solo un accenno alla terapia che in stadi precoci quella elettiva è la
chirurgica. Purtroppo come già detto in precedenza essendo la
diagnosi tardiva, la terapia diventa quasi sempre palliativa, ovvero
applicata a pazienti inoperabili sia per lo stadio della malattia che per
la performance clinica del paziente. Essendo il sintomo più
appariscente, invalidante e fastidioso, la disfagia, per questa si
applicano 2 diverse metodiche:
a. metodiche dilatanti mediante: 1) dilatatori di calibro sempre
maggiore sino ad ottenere la massima pervietà nel tratto interessato
dalla neoplasia; 2) mediante l’applicazione di endoprotesi per via
laparoscopica in caso di stenosi infiltrante l’esofago dal III medio o in
caso si presenza di fistole dell’esofago nell’albero respiratorio. Tra le
due terapie dilatanti la seconda è quella che ottiene migliori risultati
per la maggiore durata.
b. metodiche disostruttive con: 1) laser mediante il quale l’energia
termica prodotta vaporizza la neoplasia vegetante; 2) con BICAP
(Elettrocoagulazione bipolare) ovvero la distruzione della neoplasia
per mezzo di energia termica emanata da un elettrodo bipolare; 3) con
terapia fotodinamica consistente nell’utilizzazione di sostanze
fotosensibili che producono necrosi del tessuto neoplastico.
La chemioterapia e la radioterapia non hanno grande efficacia sulla
neoplasia dell’esofago. Per la chemioterapia i farmaci più usati sono
cisplatino, bleomicina e vindesina il cui uso è spesso condizionato
dalla performance del paziente. La radioterapia viene utilizzata
quando non è possibile altra terapia.
Capitolo secondo
CARCINOMA DELLO STOMACO
INTRODUZIONE
La diagnosi di tumore gastrico non risulta tra le più facili poiché
spesso la sintomatologia iniziale risulta identica a patologie non
neoplastiche quali l’ulcera gastrica, la gastrite cronica e formazioni
benigne. Inoltre si sovrappone a quella di altre forme maligne come
linfoma, sarcoma e leiomiosarcoma. Esso rappresenta la seconda
causa di morte dopo il tumore del polmone. Risulta particolarmente
diffuso in Giappone e Sud-America. In Italia è al secondo posto
dell’intera Europa. Le zone con maggiore incidenza sono la Toscana
e l’Emilia Romagna verosimilmente in relazione a fattori di rischio
ambientale ed in particolare al tipo di alimentazione. E’ più frequente
nei maschi che nelle donne con un rapporto di 2:1 e tende a diminuire
con più rapidità nelle donne che negli uomini. L’età di massima
incidenza è compresa tra i 45-55 anni. E’ più diffuso nei ceti sociali
più bassi in relazione verosimilmente allo stile di vita.
FATTORI DI RISCHIO
Il carcinoma gastrico è legato a più fattori che possiamo
sintetizzare in: ambientali, genetici, alimentari, predisposizione
familiare e patologie pre-cancerose.
I fattori ambientali si riferiscono all’inquinamento atmosferico,
all’ambiente di lavoro dove si inalano e si ingoiano fumi e
17
18
Capitolo Secondo
microparticelle tossiche (idrocarburi, silicio, ferro, asbesto, ecc.), e
non per ultimo il fumo di sigaretta.
I fattori genetici ereditari si riferiscono al fatto che la popolazione
più predisposta al carcinoma gastrico è quella appartenente al gruppo
sanguigno A.
L’alimentazione ricopre un ruolo importante, infatti favoriscono la
nascita e lo sviluppo del carcinoma gastrico un eccessivo apporto di
grassi, cibi salati e affumicati, ricchi di nitriti e nitrati che sono
precursori di cancerogeni come le nitrosamine (i nitrati si trovano
anche come conservanti negli alimenti e nelle acque potabili), l’alcool,
la carne cotta alla griglia abbrustolita, una dieta povera di frutta e
verdura fresca, di vitamina A, C, E, una cattiva conservazione dei cibi
refrigerati.
Esiste una predisposizione familiare che contribuisce allo sviluppo
della neoplasia. Si è accertato che alcune alterazioni a carico dei geni
p-53 e APC sono causa di sviluppo di cancro gastrico oltre che del
tumore del colon. Il p-53 è un oncosoppressore, APC è un oncogene.
Di recente sembra abbia un ruolo di una certa importanza anche la
presenza di un batterio responsabile dell’ulcera gastro-duodenale,
l’Helicobacter pylori, che oltre al carcinoma gastrico favorisce anche
lo sviluppo del linfoma gastrico MALT (Mucose-AssociatedLymphoid-Tissue).
Le condizioni pre-cancerose che favoriscono il tumore dello
stomaco sono molte, di cui la metaplasia intestinale è la più
importante. Essa si associa al cancro avanzato nel 70% dei casi e al
Early gastric cancer nel 90% dei casi. Altre condizioni pre-cancerose
sono l’ulcera gastrica, i polipi gastrici, la gastrite cronica, l’anemia
perniciosa, la malattia di Menetrier e la gastro-resezione, sulla cui
cicatrice dopo 15-20 anni si può impiantare una neoplasia. In ordine le
sedi dello stomaco colpite sono in percentuale così suddivise: antro
gastrico 51%, corpo gastrico 21%, piccola curvatura 18%, cardias 7%,
grande curvatura 3%.