www.krheodesign.it
MACULOPATIA
MACULOPATIA
ad esclusivo uso interno
MACULOPATIA
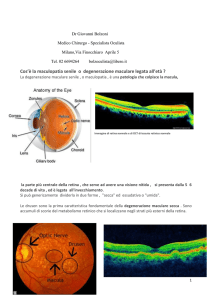
La maculopatia è un termine che racchiude diverse patologie degenerative che danneggiano progressivamente l’area che si trova al centro della retina (macula), la quale permette di
distinguere i dettagli più fini delle immagini, essendo la zona più ricca di fotorecettori. Le
parti più esterne della retina sono responsabili invece della visione laterale o periferica e ci
Le cause
La causa più comune di maculopatia è il processo d’invecchiamento dell’occhio (degenerazione maculare legata all’età o degenerazione maculare senile),
a seguito del quale la retina centrale tende ad andare inizialmente in atrofia e,
in una minoranza di casi, degenera nella forma essudativa. In altri casi si può osservare una degenerazione maculare essudativa in seguito a traumi, infezioni,
infiammazioni, miopia elevata (a causa dell’eccessivo allungamento del bulbo
oculare). Solitamente non ha una componente ereditaria: soltanto in rari casi
può colpire i giovani, sotto forma di distrofie maculari, spesso ereditarie.
La classificazione
Sono descritte due tipologie di degenerazione maculare:
• quella di tipo “secco” o “atrofico”,
è causata dall’assottigliamento e dalla progressiva atrofizzazione della retina centrale. È purtroppo la forma più comune e causa normalmente
una moderata riduzione visiva. I trattamento chirurgici e parachirurgici non sono efficaci per questa forma di degenerazione;
• quella di tipo “umido” o “essudativo” o “neovascolare”
è la forma meno comune ma più grave, in quanto causa un importante calo visivo. È generata dalla formazione di neovasi sanguigni (capillari)
sotto e dentro la retina che causano emorragie, favoriscono l’accumulo di liquido (edema) e danneggiano progressivamente il tessuto retinico.
Questa forma può venire bloccata da un trattamento laser fotocoagulativo focale - se trattata precocemente - oppure da farmaci antiangiogenetici (Avastin, Lucentis, Macugen) iniettati all’interno del bulbo, o tramite la terapia fotodinamica (PDT).
Le varie terapie, eseguite in regime ambulatoriale, sono praticate di routine presso il Poliambulatorio Chirurgico Modenese ed i risultati in termini
di guarigione o di stabilizzazione del quadro clinico sono ottimi soprattutto se la terapia è eseguita tempestivamente.
I sintomi
La degenerazione maculare essudativa non causa dolore e si manifesta inizialmente con annebbiamenti e distorsioni delle immagini nel centro
del campo visivo e con la percezione di una minore brillantezza dei colori. Con il progredire della malattia, la perdita della visione centrale diventa
completa, fino a determinare l’impossibilità a leggere, a distinguere i piccoli dettagli ed a vedere nel punto dove si fissa lo sguardo.
I fattori di rischio
Fra i fattori di rischio si segnalano il fumo di sigaretta, un’eccessiva esposizione alla luce solare (qualora non vengano utilizzate abitualmente lenti
protettive), una predisposizione genetica ed, ovviamente, l’età.
La diagnosi
La degenerazione maculare non è curabile in maniera definitiva, ma si può agire efficacemente per rallentarne la progressione. Una diagnosi precoce permette quindi di conservare una buona capacità visiva.
Durante la visita, il medico oculista esegue un esame del fondo dell’occhio, utilizzando oftalmoscopio e lenti speciali, per valutare lo stato di salute
della retina. Altri esami di verifica sono il test sulla visione dei colori, ma soprattutto il test del “Reticolo di Amsler”, per scoprire i sintomi precoci della
degenerazione maculare, evidenziando distorsioni o zone cieche centrali.
In base all’esito di queste prime analisi, il medico può suggerire alcuni approfondimenti diagnostici, per definire esattamente l’entità della lesione
e per decidere la corretta strategia terapeutica. Fra questi, la fluorangiografia retinica e l’angiografia con verde d’indocianina. Si tratta di esami
fotografici (non radiologici) che mettono in evidenza i capillari quando vengono attraversati dai due diversi coloranti, iniettati per via endovenosa
nel braccio: la fluoresceina (fluorangiografia o FAG) e l’indocianina verde(ICG), che mettono in risalto rispettivamente i vasi retinici superficiali e
quelli profondi.
permettono di vedere tutto ciò che si trova intorno al punto che stiamo fissando. Per questo motivo, anche nei casi più gravi, la maculopatia non provoca cecità totale perché la visione periferica e laterale viene
conservata. Nel mondo occidentale, per le persone sopra i 50 annidi età, la maculopatia è la principale
causa di deficit irreversibile della funzione visiva centrale.
Un altro esame molto importante, particolarmente utile in caso di pazienti allergici al liquido richiesto per le angiografie, è la Tomografia Ottica a
Luce Coerente (OCT). Questo esame non invasivo consente di ottenere immagini dello spessore della retina, come farebbe una TAC. Il paziente,
al quale viene in precedenza somministrato un collirio per dilatare le pupille, deve semplicemente fissare un punto di luce dentro lo strumento.
Come si cura:
• Iniezioni intravitreali (AVASTIN , MACUGEN, LUCENTIS) Sono l’ultima novità terapeutica nella cura della maculopatia, in particolare nelle forme senile o miopia, le più frequenti: questi farmaci contengono anticorpi monoclonali in grado di bloccare la proteina principale responsabile della crescita dei neovasi, la VEGF (vascular endothelial
growth factor), inibendo la crescita dei capillari responsabili della malattia. Questi farmaci sono selettivi per i capillari neoformati mentre non
riconoscono i normali vasi della retina.
Macugen, Lucentis ed Avastin (quest’ultimo in uso “off-label”) vengono usati anche in altre malattie neovascolari ed edematose della retina, in caso
di edema maculare di qualsiasi natura e nel trattamento del Glaucoma Neovascolare. L’iniezione intravitreale permette una concentrazione ottimale
dei farmaci, in modo da stimolare la chiusura dei soli capillari neoformati cresciuti al di sotto e dentro la retina, responsabili della maculopatia.
Il trattamento viene effettuato in regime ambulatoriale: gli esami pre-operatori sono eseguiti direttamente la mattina dell’intervento. Le iniezioni sono assolutamente indolori, grazie all’uso di particolari aghi ultrasottili e di alcune gocce di collirio anestetico.
La convalescenza è di 24 ore: dal giorno successivo il paziente può tornare alle sue normali attività, come guida e lavoro. Il protocollo terapeutico
prevede inizialmente 3 iniezioni ad 1 mese di distanza. In base ai risultati ottenuti può essere necessario eseguire ulteriori cicli terapeutici.
• La terapia fotodinamica (PDT) La terapia fotodinamica ha rappresentato un grosso passo avanti nel
trattamento della maculopatia, anche se con l’introduzione dell’Avastin e degli altri farmaci anti-VEGF è oggi meno utilizzata. Trova indicazione principalmente nel trattamento delle tipologie “umide” e
delle membrane neovascolari miopiche, arrestando o rallentando
l’evoluzione di molte forme di degenerazione maculare essudativa,
ma solo in pochissimi casi ottiene un miglioramento funzionale. La
PDT prevede l’uso di un laser atermico abbinato ad una sostanza
fotosensibile, la verteporfina (Visudyne), iniettata per via endovenosa, che si lega ai capillari neoformati ed focalizza l’azione del laser.
Il trattamento, eseguito in anestesia topica (collirio anestetico), dura
pochi minuti ed è indolore. Il paziente può tornare alle normali attività dopo poche ore, con l’unica accortezza di proteggersi dalla luce
diretta del sole per almeno due giorni. I pazienti possono aver bisogno di trattamenti regolari (fino a sei nei primi due anni) per bloccare
l’avanzamento della malattia. La PDT è anche indicata per la Corio-Retinopatia-Sierosa-Centrale, anche se frequentemente questa patologia
tende a risolversi spontaneamente.
• Fotocoaugulazione laser (Argon Laser)
Unica terapia disponibile fino a pochi anni fa per il trattamento della forma “umida”, si esegue in modo ambulatoriale, dura pochi minuti, è indolore, e punta a ridurre i fenomeni essudativi a livello retinico. Spesso richiede nuovi trattamenti e, considerando che si tratta di una metodica non
selettiva e piuttosto aggressiva che provoca danni alla retina ed una certa perdita della capacità visiva, il beneficio offerto è molto relativo. Per
questo motivo sono attualmente preferiti i farmaci intravitreali, usati da soli o in terapie combinate con la fotodinamica.
• Trattamento chirurgico della maculopatia senile
I trattamenti di tipo chirurgico non hanno ancora una valutazione scientifica e risultati tali da consentirne un utilizzo esteso. La tecnica chirurgica
di asportazione diretta della membrana neovascolare, adottata già da oltre un decennio, consente risultati modesti.
Più recentemente, in casi selezionati, si può adottare una tecnica definita di “traslocazione maculare” che consiste nello rotazione della retina,
per salvare alcune zone “sane”. È un intervento che può ottenere anche miglioramenti funzionali lusinghieri, ma estremamente complesso e con
elevata incidenza di complicazioni, tra cui il distacco di retina e la perdita totale della vista.