MEDICINA
A cura di Gaetano Scanni *
Malattie
Esantematiche
Tutto quello che bisogna sapere
e malattie esantematiche sono delle malattie
infettive caratterizzate dalla comparsa di ma­
nifestazioni cutanee (esantema).
Sono malattie per lo più dellinfanzia e sono anche
classificabili come;
la Scarlattina (prima malattia),
il Morbillo (seconda malattia),
la Rosolia (terza malattia),
la Quarta malattia o Scarlattinetta (che è una
forma lieve di scarlattina),
il Megaloeritema Infettivo o Quinta malattia.
Varicella
Agente Causale: malattia virale acuta, causata da
un virus della famiglia degli herpesvirus, chiamato
Varicella-Zoster.
Contagio: la malattia si contrae per contatto diretto
con il muco o la saliva del paziente infetto, oppure per
contatto indiretto con le goccioline respiratorie emesse
con la tosse, gli starnuti o anche semplicemente parlando
con persone infette.
Unaltra via di contagio è il contatto con il contenuto
liquido delle vescicole cutanee. Può anche essere tra­
smessa, ma con minore facilità, da un individuo affetto
da Herpes Zoster.
Il picco di incidenza si verifica nel tardo inverno
ed allinizio della primavera.
A livello epidemiologico i soggetti più a rischio
risultano essere i bambini tra i 5 e i 10 anni detà.
Contagiositá: da 1-2 giorni prima dellinizio delle
pugliasalute
Varicella
manifestazioni cutanee fino a quando le lesioni sono
tutte ricoperte da croste (6-9 giorni).
Incubazione: in genere dopo 14-16 giorni compa­
iono i primi sintomi, ma si possono anche avere casi
da 10 a 21 giorni dal contagio.
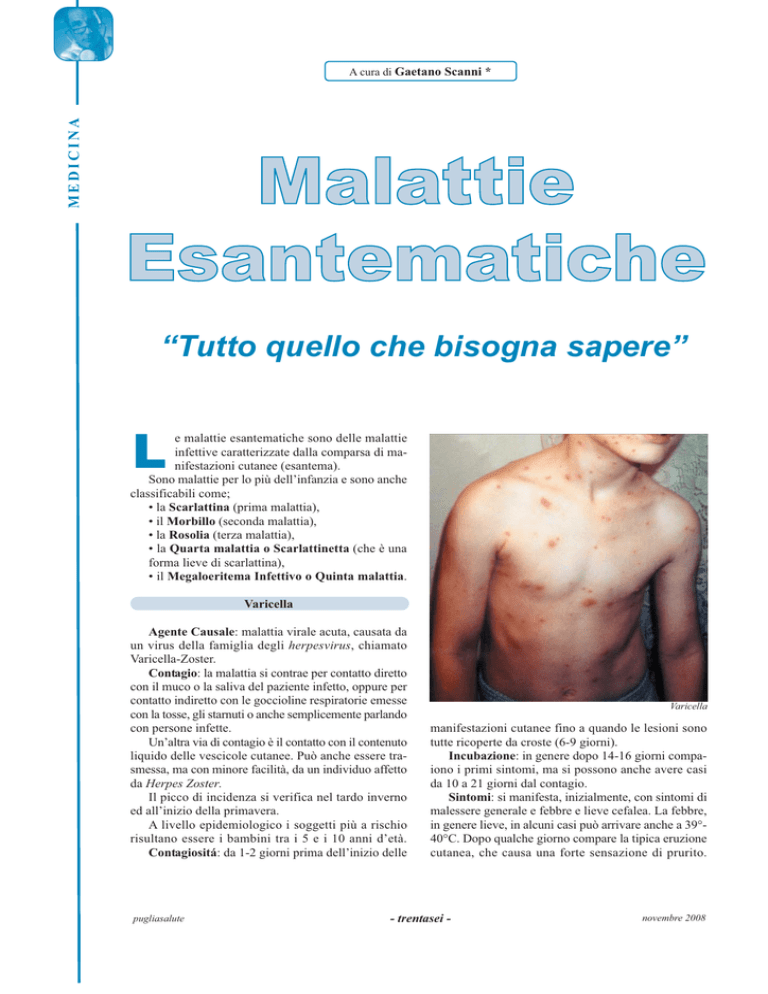
Sintomi: si manifesta, inizialmente, con sintomi di
malessere generale e febbre e lieve cefalea. La febbre,
in genere lieve, in alcuni casi può arrivare anche a 39°40°C. Dopo qualche giorno compare la tipica eruzione
cutanea, che causa una forte sensazione di prurito.
- trentasei -
novembre 2008
Inizialmente colpisce il cuoio capelluto, poi il viso e il
tronco, fino a estendersi anche alladdome, ai genitali, alle
braccia e alle gambe. Le macchie (maculo-papule), di colore
rosso lievemente rilevate al tatto, del diametro di 2-3 mm,
da papule pruriginose, nellarco di 6-8 ore si trasformano
in vescicole rosse contenenti liquido chiaro, che in alcuni
giorni si seccano, diventano croste e si staccano spontane­
amente. In genere, lesantema ha una durata di 10-14 giorni,
ma già dal 5° giorno cessano di apparire nuove lesioni e
quelle già presenti cominciano a diventare crostose, fino
a scomparire. Nei bambini, solitamente, la varicella è
benigna; solo raramente può avere un decorso fatale nei
soggetti affetti da leucemia o sottoposti a terapia con
corticosteroidi.
La trasmissione della malattia avviene tramite contatto
diretto con la saliva di un paziente infetto o con le goccioline
emesse parlando, con colpi di tosse e starnuti o, ancora,
tramite il contatto con il liquido contenuto nelle vescicole.
Più raro è, invece, il contagio da un individuo affetto da
Herpes Zoster. Lincubazione dura, in genere, 14-16 giorni,
ma la trasmissione agli altri è considerata possibile da 10
a 21 giorni dopo lesposizione. Per quanto riguarda la
diagnosi, si tratta soprattutto di una diagnosi differenziale,
volta cioè a escludere altre malattie con possibili sintomi
analoghi alla varicella, come la sifilide secondaria, leczema
infetto, alcune punture dinsetto e la dermatite da contatto.
A livello epidemiologico i soggetti più a rischio risultano
essere i bambini tra i 5 e i 10 anni detà. Alcuni lattanti
possono presentare una parziale immunità, forse acquisita
per via transplacentare, che perdura fino ai sei mesi detà.
Tra gli adulti, essendo una malattia molto contagiosa, è
difficile che vi siano soggetti non ancora immuni alla
varicella. Un eventuale caso di contagio in età avanzata,
però, è da tenere bene sotto controllo, perché abitualmente
grave. In particolare, se contratto da donne in gravidanza
il virus può danneggiare il feto.
Complicazioni: le principali
complicanze sono:
1) la sovrainfezione batterica da
stafilococco o da strepto-cocco delle
lesioni cutanee secondaria a gratta­
mento (ricordiamo il prurito impel­
lente),
2) la meningoencefalite (infezione
del sistema nervoso centrale) provoca
convulsioni ed abbassamento del li­
vello di coscienza. I sintomi neuro­
logici compaiono in genere nella prima
settimana dalla comparsa delle lesioni
cutanee,
3) latassia cerebellare (può essere
concomitante con la meningoence­
falite) interessa il cervelletto che è la
parte dellencefalo deputata a regolare
la distribuzione del tono muscolare
tra i gruppi muscolari interessati per
mantenere lequilibrio o per il movi­
mento; compare in maniera improv­
pugliasalute
visa con disturbi dellequilibrio e della coordinazione
motoria, perdita di misura dei movimenti (dismetria) e
deambulazione difficoltosa con gambe divaricate, ampie
oscillazioni del tronco e tendenza alla caduta (atassia);
spesso insorgono tremori, vertigine, vomito, disturbi della
parola, comparsa di movimenti involontari e afinalistici
degli occhi (nistagmo orizzontale, verticale o rotatorio).
La diagnosi di atassia cerebellare post-varicella si avvale
essenzialmente dellesame neurologico con riscontro anam­
nestico di una pregressa varicella.
Levoluzione naturale è, nella maggior parte dei casi,
favorevole con una completa normalizzazione del quadro
neurologico da uno a quattro settimane dalla sua comparsa,
4) epatite,
5) polmonite,
6) artrite,
7) glomerulonefrite.
Tali complicanze, rare in soggetti sani, si manifestano
più spesso in piccoli pazienti con grave immunodepressione.
Terapia: essendo una malattia che si autolimita, nel
bambino sano, la terapia è solo sintomatica con antifebbrili
(paracetamolo) evitando lassunzione di farmaci contenenti
acidoacetilsalicilico, che possono provocare gravi reazioni,
e antistaminici per il prurito.
È consigliabile tenere corte e pulite le unghie del piccolo
per evitare che infetti le vescicole grattandosi.
Luso dellantivirale (acclovir) è fortemente indicato
nei piccoli pazienti a rischio affetti da patologie croniche
debilitanti o in quelli di oltre 12 anni o nei casi secondari
che avvengono in famiglia (e che di solito hanno un decorso
più grave). Luso nel bambino sano dellantivirale, sommi­
nistrato entro le 24 ore dalla comparsa dellesantema,
provoca una diminuzione della durata e dellentità della
febbre, e del numero e della durata degli elementi cutanei.
Il cosiddetto fuoco di SantAntonio (o Zoster, in
termini più tecnici) non è altro che
una manifestazione a distanza della
varicella; ed infatti, il virus in causa
è il medesimo: il virus VZ (VaricellaZoster), della famiglia degli Herpes.
Può succedere che il virus non
venga del tutto eliminato dallorga­
nismo e che, invece, rimanga qua­
lunque zona del corpo nascosto al­
linterno dei nervi, protetto dalle
guaine che li rivestono al cui interno
gli anticorpi non possono entrare.
Il virus può rimanere nascosto
per anni in forma cosiddetta latente,
cioè in uno stato vitale ma senza
riprodursi. A tuttoggi non abbiamo
alcun esame che ci permetta di dire
se il virus è presente in questo stato.
A distanza di tempo, anche di
decine di anni, per cause non chiare,
ma legate ad un deficit delle difese
immunitarie (terapie per malattie
tumorali, malattie che causano im­
- trentasette -
novembre 2008
munodepressione, uno stato di stress prolungato o di debi­
litazione, letà anziana) il virus può uscire dalla sua pri­
gione e iniziare a moltiplicarsi.
La malattia vera e propria si manifesta con una eruzione
di piccole vescicole, raggruppate a grappolo in una stessa
zona corporea (disposizione metamerica), che in pratica
è il decorso del nervo in cui il virus era nascosto.
Leruzione è accompagnata da dolore pungente e bruciore
(fuoco, appunto) e dura diversi giorni, per poi evolvere
in croste e quindi scomparire. In particolari condizioni di
deficit immunitario leruzione può diffondersi a tutto il
corpo e diventare, in pratica, una seconda varicella.
Il virus è contenuto nelle vescicole nei primi giorni di
malattia e quindi occorre evitare il contatto con le lesioni.
Il virus è eliminato anche con le goccioline di saliva e
quindi ci si può contagiare semplicemente parlando.
Se il contagio è avvenuto, il bambino può sviluppare
una varicella; vista letà, il suo Pediatra valuterà se iniziare
un trattamento allinizio dei sintomi.
Prevenzione: esiste un vaccino che comunque viene
consigliato solo a pazienti immunodepressi.
Riammissione scolastica: dopo 7 giorni dalla comparsa
delle prime manifestazioni cutanee.
Morbillo (seconda malattia)
Agente causale: un virus della famiglia dei Paramyxo­
virus, genere Morbillivirus.
Il nome morbillo significa piccolo morbo: il diminutivo
voleva indicare in passato una malattia benigna in contrasto
con il morbo per antonomasia, cioè il vaiolo.
Nei paesi del terzo mondo il morbillo è ancora oggi una
delle principali cause di morte tra uno e quattro anni di vita
poiché la grave immunodepressione e le complicanze che
provoca in un piccolo bambino denutrito e debole, possono
essere mortali.
Si calcola che ogni anno muoiano in tutto il mondo più
di un milione di persone colpite dalla malattia.
Contagio: la malattia si contrae per contatto diretto con
il muco o la saliva del paziente infetto, oppure per contatto
indiretto con le goccioline respiratorie emesse con la tosse,
gli starnuti o anche semplicemente parlando con persone
infette. Il virus penetra attraverso le mucose delle vie
respiratorie superiori o attraverso le congiuntive.
Il picco di incidenza si verifica in inverno ed in prima­
vera. Colpisce in genere i bambini tra i 3 e i 10 anni di vita.
Il morbillo è una delle malattie più contagiose che
esistano tanto che la maggiore parte della popolazione
adulta è stata colpita da questa malattia in età pediatrica.
Contagiositá: da 1-2 giorni prima dellinizio dei sintomi
(3-5 giorni prima della comparsa delle maculo-papule) fino
a 4 giorni dopo la comparsa dellesantema.
Incubazione: in genere dopo 8-12 giorni compaiono i
primi sintomi mentre dopo 14 giorni dal contagio si pre­
sentano le manifestazioni cutanee.
Sintomi: il morbillo inizia in maniera subdola con
congiuntivite, raffreddore con starnuti e intensa secrezione
nasale, tosse secca, malessere generale e febbre elevata, in
pugliasalute
genere sui 39°-40°C.
La prima manifesta­
zione è allinterno delle
guance dove possono
comparire piccolissime
macchie bianche, che
prendono il nome di
macchie di Köplik. Dopo
3-4 giorni appare le­
santema (in termine
medico), tipica eruzione
cutanea che interessa
prima il viso, vicino al­
lattaccatura dei capelli
dietro alle orecchie, e poi,
nellarco di 2-3 giorni, si
diffonde verso il basso
estendendosi alle braccia,
al tronco e alle gambe.
Anche in questa malattia
le manifestazioni cutanee
hanno laspetto di ma­
Morbillo
cule-papule, in altre pa­
role appaiono come macchioline di colore rosso, lievemente
rilevate al tatto, a margini frastagliati, con tendenza a
confluire tra loro assumendo laspetto di grosse macchie.
In circa 3-4 giorni lesantema si attenua lasciando il
posto ad una desquamazione cutanea; mentre il morbillo
evolve in 8-10 giorni, la tosse può persistere più a lungo.
Complicanze:
1) otiti,
2) laringiti,
3) tracheo-bronchiti,
4) broncopolmoniti,
5) encefalite (rara: un caso ogni mille pazienti) che
lascia danni permanenti in circa la metà dei casi.
Terapia: solitamente è una malattia autolimitantesi
(guarisce da sola) e la terapia è solo di supporto. Si som­
ministrano antifebbrili, sedativi della tosse e si cerca di
idratare adeguatamente il paziente. Gli antibiotici vengono
utilizzati nel caso di sovrainfezione (complicanze) batteriche.
Prevenzione: in Italia è obbligatoria la vaccinazione
alletà di 15-18 mesi (di regola associato al vaccino antirosolia ed anti-parotite). Prima di questa età i piccoli non
rispondono alla vaccinazione per la presenza nel loro sangue
degli anticorpi materni che interferiscono con la risposta
anticorpale. È necessario una dose di richiamo verso gli
11-12 anni di età.
Riammissione scolastica: dopo 5 giorni dalla comparsa
delle prime manifestazioni cutanee.
e-Parotite
Agente causale: il virus della famiglia dei Paramyxo­
virus, il Myxovirus Parotiditis.
Contagio: la malattia si contrae per contatto diretto con
il muco o la saliva del paziente infetto, oppure per contatto
indiretto con le goccioline respiratorie emesse con la tosse,
- trentotto -
novembre 2008
gli starnuti o anche semplicemente parlando con persone
infette. Il virus penetra attraverso le mucose delle vie
respiratorie superiori. Il picco di incidenza si verifica durante
il tardo inverno ed in primavera. Colpisce bambini di
qualsiasi età, ma in genere tra i 5 e i 9 anni di vita.
Contagiositá: da 1-2 giorni prima della comparsa della
tumefazione delle ghiandole (ma può esserlo anche 7 giorni
prima) fino a 5 giorni dopo (finanche a 9 giorni dopo).
Incubazione: in genere dopo 16-18 giorni dal contagio,
compaiono i primi sintomi ma si possono avere casi da 12
a 25 giorni dal contagio.
Sintomi: malessere generale e scarso appetito, febbricola
o febbre in genere modesta, mal di testa.
Dopo 1-2 giorni compare un ingrossamento delle ghian­
dole salivari parotidee (le più voluminose tra le ghiandole
salivari poste tra il margine posteriore della mandibola e
il padiglione auricolare), nella maggior parte dei casi
bilaterale; spesso vi può essere un intervallo di qualche
giorno tra la tumefazione di un lato e quella dellaltro.
La tumefazione spingendo in avanti e in fuori i padiglioni
auricolari li fà apparire più grandi del normale (e da qui
derivano i termini popolari di orecchioni).
Le parotidi sono più o meno dolenti alla palpazione e
il bambino si lamenta quando mastica o deglutisce; il dolore
aumenta se si fanno assumere sostanze che stimolano la
secrezione salivare come il succo di arancia o di limone.
Raramente possono essere interessate piuttosto le ghiandole
salivari sottomascellari e marginalmente le ghiandole
parotidee. La tumefazione, dopo aver raggiunto il picco in
2-3 giorni, si attenua lentamente in altri 5-6 giorni fino alla
guarigione in 9-10 giorni.
Complicanze:
1) meningoencefalite (infiammazione delle meningi,
cioè delle membrane che rivestono il cervello),
2) pancreatite (infiammazione del pancreas),
3) orchite (infiammazione di uno o, più raramente, di
entrambi i testicoli in bambini dai 10-11 anni di vita in
poi).
La complicanza testicolare compare nel 30% dei pazienti
che hanno superato la pubertà e, di questi, solo il 25%
presenta unorchite bilaterale; solo tra questi vi è la
probabilità che non supera però il 3% di rimanere sterile.
4) Sordità spesso permanente.
Terapia: la terapia è solo di supporto in quanto la
malattia si limita da sola; pertanto si somministrano sinto­
matici quali antifebbrili e antidolorifici.
Prevenzione: con il vaccino anti-parotite che in genere
viene somministrato (di regola associato al vaccino antirosolia ed anti-morbillo) alletà di 15-18 mesi con una dose
di richiamo verso gli 11-12 anni di età.
Riammissione scolastica: dopo 9 giorni dalla comparsa
della tumefazione parotidea.
Rosolia (terza malattia)
Agente causale: un virus del genere dei Rubivirus.
Contagio: attraverso contatto diretto con la saliva del
paziente infetto, oppure con contagio indiretto con le
pugliasalute
Rosolia
goccioline respiratorie emesse con la tosse, gli starnuti o
anche semplicemente parlando. Il picco di incidenza si
verifica nel tardo inverno e allinizio della primavera.
Colpisce bambini solitamente tra i 5 e i 14 anni di età.
Contagiositá: da 2 giorni prima dellinizio delle mani­
festazioni cutanee fino a 6-7 giorni dopo.
Incubazione: in genere dopo 14-21 giorni (di solito
16-18) dal contatto compaiono i primi sintomi.
Sintomi: in genere la sintomatologia esordisce con
lingrossamento delle linfoghiandole situate dietro alle
orecchie e sulla nuca e, qualche volta, con febbre lieve e
malessere generale.
Dopo alcuni giorni appare lesantema che interessa
prima il viso e poi si diffonde, nel giro di 24 ore, al tronco,
alle braccia e agli arti inferiori. Lesantema si manifesta
con macule-papule, lievemente rilevate al tatto, che tendono
a rimanere isolate e che si risolvono in 2-5 giorni.
Complicazioni: nessuna in età pediatrica, mentre nel­
ladolescente e nelladulto possono comparire artriti e dolori
articolari. Il rischio di gravi conseguenze per il feto è invece
elevato nelle donne in gravidanza, soprattutto se il contagio
è avvenuto nei primi tre-quattro mesi di gestazione perché
può contagiare lembrione nel 70-90% dei casi causando
aborto, ritardo di crescita intrauterina oppure gravissime
malformazioni quali sordità (80%), cardiopatie congenite
(40%), cataratta (30%) e altre ancora.
- trentanove -
novembre 2008
Scarlattina
A partire dal secondo trimestre di gestazione, il rischio
di una infezione fetale si riduce ma rimane comunque tra
il 25 ed il 40%. Pertanto si raccomanda la vaccinazione per
ogni bambina prima delletà fertile (10-14 anni).
Terapia: essendo una malattia che si autolimita, la
terapia è solo di supporto utilizzando antifebbrili al bisogno.
Prevenzione: il vaccino anti-rosolia viene somministrato
alletà di 15-18 mesi con una dose di richiamo verso gli
11-12 anni di età (di regola associato al vaccino antimorbillo ed anti-parotite).
Scarlattina (prima malattia)
Agente causale: il batterio Streptococco Beta-emolitico
di gruppo A.
Contagio: attraverso contatto diretto con la saliva del
paziente infetto, oppure con contagio indiretto con le
goccioline respiratorie emesse con la tosse, gli starnuti o
anche semplicemente parlando. Il batterio penetra attraverso
le mucose delle vie respiratorie superiori. Il picco di inci­
denza si verifica nel tardo autunno, in inverno ed in prima­
vera. È rara sotto i 2 anni di vita ed è più frequente in età
scolare. Una somministrazione troppo precoce della terapia
antibiotica contro lo streptococco beta-emolitico di gruppo
A limita notevolmente la durata del contatto tra il batterio
e lorganismo del paziente, sicché la reazione anticorpale
è meno efficace e quindi meno duratura nel tempo.
In caso di faringo-tonsillite in cui si sospetta che lagente
eziologico sia lo Streptococco beta-emolitico di gruppo A
è necessario attendere almeno 48 ore prima di instaurare
la terapia antibiotica.
Contagiositá: se non viene instaurata una adeguata
terapia antibiotica il contagio può avvenire durante tutta la
pugliasalute
durata della malattia e da 1-2 giorni prima dellinizio dei
sintomi. Dopo 48 ore dallinstaurazione della terapia anti­
biotica il bambino non è più contagioso. In genere le prime
manifestazioni compaiono dopo 2-5 giorni dal contagio
Sintomi: la sintomatologia inizia improvvisamente con
febbre (arriva a 39°-40° C), brividi, cefalea, vomito, intenso
mal di gola, faringe molto arrossata. La lingua si ricopre
dapprima di una patina bianca e poi, diventa di colore rosso
fragola o lampone desquamandosi.
Entro 12-48 ore compare la tipica eruzione cutanea (in
termine medico esantema) che inizia prima allinguine, alle
ascelle e al collo, ma che si generalizza nellarco di 24 ore.
Tutto il viso appare di colore rosso acceso tranne la
zona del naso, della bocca e del mento che, con il loro
pallore, contrastano con larrossamento del restante volto
dando un caratteristico aspetto noto come maschera scar­
lattinosa. Le manifestazioni cutanee hanno laspetto di
macule-papule, in altre parole appaiono come macchioline
di colore rosso, lievemente rilevate al tatto, che si scolorano
alla pressione, di aspetto puntiforme, senza tendenza a
confluire tra loro. La pelle assume al tatto un particolare
aspetto ruvido, a carta vetrata.
Lesantema si attenua in 3-4 giorni lasciando il posto
ad una desquamazione in lamelle fini che inizia al volto e
prosegue al tronco, alle mani e ai piedi. Il decorso completo
della scarlattina si svolge solitamente in 10-12 giorni.
Complicanze: generalmente è una malattia che non
porta a complicanze se viene instaurata subito la terapia
antibiotica per lo Streptococco Beta-emolitico di gruppo A.
Raramente può causare:
1) la malattia reumatica o reumatismo articolare acuto,
2) glomerulonefrite acuta.
Terapia: è fondamentale la terapia antibiotica; si ag­
giunga inoltre la terapia sintomatica con antifebbrili ed è
necessario idratare adeguatamente il paziente.
Prevenzione: lunico sistema per evitare la scarlattina
è tenere lontano il bambino dalle persone già contagiate.
Riammissione scolastica: la legge italiana prevede la
riammissione scolastica dopo 3 giorni dallinizio della
terapia antibiotica.
Pertosse
Agente causale: il batterio, la Bordetella Pertussis che
con la tossina prodotta provoca lesioni alla mucosa dei
bronchi e dei bronchioli con conseguente broncospasmo.
Contagio: la malattia si contrae per contatto diretto con
il muco o la saliva del paziente infetto, oppure per contatto
indiretto con le goccioline respiratorie emesse con la tosse,
gli starnuti o anche semplicemente parlando.
Il virus penetra attraverso le mucose delle vie respiratorie
superiori. Il picco di incidenza si verifica in inverno ed in
primavera, in qualsiasi età, ma in particolare quella scolare.
È una malattia molto contagiosa, quasi come il morbillo
e la varicella.
Contagiositá: il bambino è particolarmente infettivo
nella fase catarrale, prima dellinizio degli accessi parossi­
stici; il rischio diminuisce rapidamente ma può durare fino
- quaranta -
novembre 2008
a tre-quattro settimane. La terapia antibiotica riduce di
parecchio il tempo di contagiosità (circa 5 giorni dallinizio
della terapia).
Incubazione: in genere dopo 6-20 giorni (di solito dopo
7-10) compaiono i primi sintomi.
Sintomi: il quadro clinico si può suddividere in:
A) fase catarrale: si manifesta come una semplice
infezione delle alte vie respiratorie di modesta entità (tosse,
starnuti, secrezione nasale) mentre la febbre è assente o e
minima,
B) fase parossistica: la tosse, allinizio solo notturna,
con il passare dei giorni diventa progressivamente più
intensa, anche diurna e, dopo circa 10-14 giorni, compaiono
i tipici accessi di tosse convulsiva, gli accessi di tosse
sono costituiti da 5 15 colpi di tosse violenti e ravvicinati
che si verificano du­
rante una singola
espirazione.
Solitamente si
concludono con una
rapida e profonda
ispirazione: il tipico
urlo inspiratorio e
lespulsione di catarro
molto denso e vi­
schioso.
Tali accessi sono
così violenti da pro­
vocare vomito e colo­
rito violaceo della cute
(cianosi dovuto ad una
insufficiente ossige­
nazione),
C) fase di conva­
lescenza: dopo 2-4
settimane di accessi di
tosse, diminuiscono di
intensità e di frequenza.
La fase di convalescenza dura 2-4 settimane.
I bambini più grandi possono presentare manifestazioni
atipiche, con tosse persistente e senza urlo inspiratorio.
La pertosse in genere dura dalle 6 alle 10 settimane
anche se non è raro che, nei mesi successivi, il paziente
possa manifestare tosse (detta tosse pertussoide) in presenza
di episodi infettivi delle prime vie respiratorie anche banali,
come un semplice raffreddore.
Nei lattanti la malattia è particolarmente grave con crisi
di soffocamento per apnea e difficoltà ad alimentarsi.
Complicazioni: broncopolmoniti, convulsioni, encefa­
lopatia.
Questultime due sono particolarmente frequenti nel
lattante a causa dellipossia (cioè del mancato arrivo di
ossigeno) cerebrale provocata dalle crisi di apnea e spesso
richiedono il ricovero per il ricorso alla respirazione artifi­
ciale.
Terapia: gli antibiotici della classe dei Macrolidi devono
essere assunti quanto più precocemente possibile nella fase
catarrale, perché nella fase parossistica non sono più efficaci.
pugliasalute
Luso di corticosteroidi e/o del salbutamolo (potente
farmaco che riduce lo spasmo bronchiale) sembrano ridurre
lintensità e la frequenza degli accessi di tosse.
Non sempre sono utili i sedativi della tosse, mentre è
fondamentale lumidificazione dellambiente evitando
sostanze irritanti come il fumo della sigaretta, lo smog e la
polvere.
Prevenzione: il vaccino anti-pertosse viene sommini­
strato in tre dosi alletà di 3-5-11 mesi con una dose di
richiamo verso i 5-6 anni di età, associato a quelli contro
il tetano e la difterite.
Riammissione scolastica: dopo 7 giorni dallinizio
della terapia antibiotica.
Quarta malattia
Agente causale:
lagente causale non
è ancora noto ma se­
condo alcuni studiosi
potrebbe essere un
virus della famiglia
dei Coxsachie o
Echovirus; lopinione
più diffusa è che lo­
rigine della quarta
malattia sarebbe un
batterio che provoca
la malattia in una
forma attenuata di
scarlattina che, come
è noto, è provocata
dallo Streptococco
beta emolitico di
gruppo A.
Vi e n e a n c h e
chiamata scarlatti­
netta o scarlattinina.
Contagio: la malattia si contrae per contatto diretto con
il muco o la saliva del paziente infetto, oppure per contatto
indiretto con le goccioline respiratorie emesse con la tosse,
gli starnuti o anche semplicemente parlando.
Sintomi: la sintomatologia è molto sfumata con:
A) modesto rialzo febbrile,
B) faringe arrossata,
C) ingrossamento delle linfoghiandole latero-cervicali,
D) un lieve esantema, simile a quello della scarlattina,
costituito da piccolissimi puntini rossi in rilievo, molto fitti
che scompaiono nel giro di pochi giorni lasciando una fine
desquamazione cutanea. Lesantema è sempre modesto e
fugace e gli altri sintomi, talvolta, possono essere quasi
assenti.
Quinta malattia (megaloeritema)
Agente causale: un virus chiamato Parvovirus B 19.
Contagio: la malattia si contrae per contatto diretto con
il muco o la saliva del paziente infetto, oppure per contatto
- quarantuno -
novembre 2008
indiretto con le goccioline respiratorie emesse con la tosse,
gli starnuti o anche semplicemente parlando con persone
infette. Il virus penetra attraverso le mucose delle vie
respiratorie superiori.
Il picco di incidenza si verifica in primavera. Colpisce
in particolare i bambini in età scolare.
Contagiositá: dalla settimana prima dellinizio dei
sintomi fino alla comparsa delle manifestazioni cutanee,
pertanto alla comparsa delle manifestazioni cutanee il
bambino non è più contagioso.
Incubazione: in genere tra i 4 e i 14 giorni, ma si può
arrivare fino alle tre settimane.
Sintomi: al contrario delle altre malattie esantematiche
non compaiono sintomi premonitori e la febbre è assente
o di grado lieve. Dopo pochi giorni dal contatto compare
la tipica eruzione cutanea che interessa dapprima il volto,
in particolare le guance che appaiono molto arrossate, calde
al tatto, mentre la cute è pallida sul mento, sulla fronte ed
intorno alla bocca. Nella fase successiva compaiono maculopapule, di colore rosso, che interessano il tronco, le natiche
e gli arti superiori ed inferiori. Lesantema che è estrema­
mente pruriginoso, si attenua con il tempo divenendo più
pallido al centro e assumendo un aspetto caratteristico
definito a merletto. Non vi è desquamazione. La durata
media della quinta malattia è di 10 giorni fino a un massimo
di 4-5 settimane. In occasione di stress ambientali (bagni
caldi, esposizione al sole, attività fisica intensa) o di stress
emotivi, può ricomparire lesantema. Questa caratteristica
della quinta malattia si attenua nel corso dei mesi successivi.
Complicanze: nella maggior parte dei casi non vi sono
complicanze, ma negli adolescenti e negli adulti può causare
dolori articolari o vere e proprie artriti. In piccoli pazienti
affetti da anemia falciforme, sferocitosi, (anemie emolitiche
croniche), può causare crisi di aplasia, cioè infettare i
precursori midollari dei globuli rossi e peggiorare lanemia.
Terapia: solitamente è una malattia autolimitantesi e
la terapia è solo sintomatica. In caso di prurito si sommini­
strano antistaminici.
Prevenzione: non esistono vaccini e, essendo una
malattia a decorso estremamente benigno, non sono neces­
sarie terapie vaccinali.
Riamissione scolastica: i bambini non essendo conta­
giosi dopo la comparsa delle manifestazioni cutanee non
necessitano dellallontanamento scolastico. Non è necessario
lallontanamento in quanto i bambini non sono più contagiosi
dopo la comparsa delle manifestazioni cutanee.
Sesta Malattia o Esantema Critico
Agente causale: è un virus della famiglia degli Herpes
chiamato Herpes Virus Umano tipo 6. La sesta malattia è
così chiamata perché rappresenta il sesto esantema infettivo
descritto in medicina.
Contagio: la malattia si contrae per contatto diretto con
il muco o la saliva del paziente infetto, oppure per contatto
indiretto con le goccioline respiratorie emesse con la tosse,
gli starnuti o anche semplicemente parlando con persone
infette. Il virus penetra attraverso le mucose delle vie
respiratorie superiori. La malattia è presente durante tutto
larco dellanno, colpisce solitamente i bambini di età
compresa tra i sei mesi e i due anni di vita.
Contagiositá: prima o contemporaneamente alla com­
parsa delle manifestazioni cutanee e durante la fase febbrile
della malattia.
Incubazione: varia tra i 5 e i 15 giorni (in media 9).
Sintomi: la malattia inizia spesso con malessere generale,
raffreddore, faringe arrossata e/o mal di gola, congiuntivite
e febbre elevata fino a 39°-41°C, mentre il piccolo paziente
spesso appare vivace e in buone condizioni generali.
Con la scomparsa della febbre, in genere al 3-5 giorno
compare lesantema che interessa il tronco, il collo, il viso
e infine le estremità scomparendo poi rapidamente nellarco
di 24-48 ore. Lesantema si configura con macchioline
grandi come capocchie di spillo, di colore rosa pallido, a
volte lievemente rilevate, simili a quelle della rosolia, ma
non provocano prurito.
Complicazioni: generalmente non ve ne sono, ma solo
in bambini predisposti vi è la comparsa di convulsioni in
corrispondenza delle puntate febbrili.
Terapia: la terapia è solo sintomatica con antifebbrili
e con adeguata idratazione del paziente essendo una malattia
autolimitante.
Prevenzione: al momento non vi sono vaccini essendo
la malattia estremamente benigna e di breve durata.
Riammissione scolastica: Non è necessario lallonta­
namento in quanto i bambini non sono più contagiosi dopo
la comparsa delle manifestazioni cutanee.
Esantema Critico
pugliasalute
* Dermatologo - Medico Scolastico
- quarantadue -
novembre 2008