CARCINOMA VESCICALE
II Università degli Studi di Napoli - Sede di Caserta – A.A. 2007-2008
Epidemiologia
In costante aumento nelle zone industrializzate
L’incidenza aumenta con l’età raggiungendo picchi tra i
75-79 anni, l’età media 65 anni
M : F =3 :1 , B : N = 2: 1
Il 75% dei tumori all’esordio è limitato alla mucosa ed alla
lamina propria
Il restante 25% si presenta con caratteri di invasività
L’interessamento dello strato muscolare depone per una
malattia sistemica
Eziologia
Fattori di rischio professionali e legati alle abitudini di vita
IPA - Amine aromatiche ( 2-naftilamina, benzidina, 4aminodifenile) →Cit P450 → idrossilamnine →addotti Hb
→rene
Fumo di tabacco (4% vs 50% fumatori →atipie dell’urotelio)
Farmaci ( isoniazide, fenacetina, ciclofosfamide)
Infezioni croniche da Schistosoma e Bilharzia associate a
metaplasia squamosa (medio Oriente= 60% di tutti i tumori)
Dieta
Fattori di rischio genetici
Storia familiare di neoplasie delle vie urinarie in soggetti di età
< 45 anni
Delezioni su p9, p11 e p17
Istopatologia
Carcinoma a cellule transizionali 97%
Adenocarcinoma 2% (deriva in genere dai residui
ghiandolari dell’uraco e si localizza frequentemente sulla
cupola vescicale)
Carcinoma squamoso 1% ( associato ad infezione da
metaplasia squamosa S. Haematobium e Bilharzia ed a
metaplasia squamosa)
Macroscopicamente
Forma papillare (transizionale, invertito)
Piatto (carcinoma in situ)
Nodulare
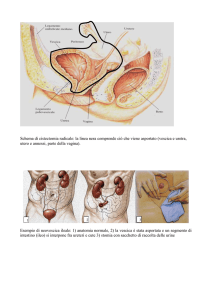
Sedi principali
Pareti laterali
Trigono (75%)
Parete posteriore
Parete anteriore
Cupola
Quadro clinico
Segni e sintomi iniziali
Segni e sintomi tardivi
Ematuria
Ematuria intermittente
Accentuazione di pollachiuria,
disuria, stranguria
Presenza i frustoli necrotici
nell’urina
Colica renale
Nefralgia
Edemi arti inferiori
Sintomatologia intestinale
Priapismo neoplastico
Pollachiuria
Disuria
Stranguria
Ritenzione acuta
Metodi di screening
Esame delle urine
Esame citologico del citocentrifugato delle urine di 24 ore
Citometria a flusso
Esami diagnostici
Esame clinico con esplorazione rettale e vaginale
Ecografia percutanea o transrettale
Urografia
Cistografia retrograda e minzionale
Cistoscopia in anestesia con biopsie multiple
Esami di stadiazione
RMN pelvica : (infiltrazione parietale)
TAC pelvica : (interessamento linfonodale)
TAC total body
Scintigrafia ossea
Stadiazione
Terapia
Chirurgia
Chemioterapia
Immunoterapia
Radioterapia
Chirurgia
Chirurgia transuretrale (TUR) seguita da istillazioni
adiuvanti endovescicali di citotossici o di BCG
- curativa e diagnostica per le lesioni di piccole
dimensioni, superficiali e di basso grado
- palliativa in caso di ostruzione neoplastica o di
emorragia massiva
Cistectomia parziale con asportazione del grasso perivescicale
contiguo, dei linfonodi omolaterali e comprendente un
margine di parete macroscopicamente indenne di 2 cm
SI
- tumori solitari di dimensioni
limitate situate in aree vescicali
facilmente resecabili con scarsa
aggressività
- nelle zone adiacenti non vi
devono essere aree di ca. in situ
né di displasia epiteliale
NO
- anamnesi positiva per
pregressa neoplasia vescicale
- sospetto o presenza di lesioni
multifocali
- presenza di ca. in situ
Cistectomia radicale
- in tutte le forme G3 e con invasione dello strato
muscolare
- nelle forme papillari globali (malattia villosa della vescica)
- ca. in situ non altrimenti dominabile
- dopo CH o RT in caso di recidiva
UOMO : asportazione della vescica con il tessuto adiposo perivescicale, della prostata,
delle vescicole seminali ed a volte dell’uretra + LINFOADENECTOMIA
DONNA : asportazione della vescica con il tessuto adiposo perivescicale, dell’utero,
degli annessi, della parete anteriore della vagina e dell’uretra +
LINFOADENECTOMIA
Figure. Neobladder construction in
a female using Studer reservoir. A,
Urethral stump is shown at left of
drawing. A segment of ileum is
isolated from continuity and opened
on the antimesenteric border for
approximately 45 cm. B, Posterior
walls of adjacent limbs are
anastomosed to form the “back”
wall of the reservoir. C, Anterior
wall of the reservoir closed to
detubularize the segment and give a
spherical shape. D, After
completion of construction of the
neobladder, the dependent portion
on left is anastomosed to the
urethra. The ureters are
anastomosed to the afferent limb
which protrudes superiorly. (From
Montie JE: Orthotopic bladder
replacement in women. In Webster
GD (ed): Urinary Diversion:
Scientific Foundation and Clinical
Practice. Oxford, Blackwell
Scientific Publications, 1995.)
Radioterapia (55-65Gy)
Interstiziale
Preoperatoria
Intraoperatoria
Esterna con alte energie
Ta-T1 : RT interstiziale o intraoperatoria. OS
sovrapponibile a coloro che vengono sottoposti a TUR +
profilassi endovescicale
T2 : RT interstiziale o intraoperatoria. Nei pazienti
candidati a cistectomia parziale trova indicazione la RT
neoadiuvante. L’associazione CT + RT neoadiuvanti sono
effettuate nei casi in cui si vuol risparmiare la vescica
T3 : dopo cistectomia è previsto un ciclo di RT adiuvante o
può costituire il trattamento definitivo
T4 : RT come terapia definitiva
Chemioprofilassi endovescicale
Tio-TEPA
Epodyl
Mitomicina C
Adriamicina
BCG
Chemioterapia
Neoadiuvante
- incidenza di risposte complete compresa tra il 22-43%
- la sequenza di 3 cicli di CT seguiti da RT consente la
conservazione dell’organo nell’80% dei casi seppur sia
dotato di maggiore tossicità
Adiuvante
- pazienti ad alto rischio di ripresa di malattia : pT3-T4, N
+, invasione vascolare e/o linfatica
- vantaggio in termini di DFS ma non di OS
Della fase avanzata
Schemi più attivi
CDDP/GEM vs M-VA(E)C
- pari efficacia terapeutica
- minore tossicità sistemica per lo schema CDDP/GEM
M-VA(E)C
CISCA
CAP
CMV
CM
DDP/FU