Dott.ssa Lara Rebella
S.C. Medicina 1 e Ematologia
S.S. Ematologia
Ospedale S.Paolo - Savona
Morfologia e Funzione delle
Piastrine
I TROMBOCITI o PIASTRINE, così chiamate
per il loro aspetto di piccoli dischetti, si
producono
per
frammentazione
del
citoplasma dei megacariociti del midollo
osseo.
Sono
cellule
dell'ordine
di
grandezza di pochi micron, sono prive di
nucleo, sono circa 150.000-400.000/mm³ ed
hanno una vita di 5-14 giorni. Vengono
distrutte nella milza. Rappresentano una
componente
fondamentale
per
la
coagulazione del sangue: esse infatti si
addensano e si aggregano (cioè si saldano
tra loro) nei punti dove si verificano lesioni
dei vasi innescando così il processo di
coagulazione o emostasi.
Morfologia e Funzione delle
Piastrine
Le piastrine impiegano la loro
energia una volta sola nella
loro
vita
mediante:
l’aggregazione
tramite
la
liberazione dei propri granuli i
quali contengono molecole di
adesione,
potenti
proaggreganti (ATP, ADP) e il
calcio
che
stimola
la
coagulazione; la retrazione del
coagulo essendo dotata di un
sistema
contrattile
di
microtubuli
molto
ben
sviluppato.
Il numero normale di piastrine circolanti nel
soggetto adulto è compreso tra 150.000 e
450.000/mm3
Si definisce piastrinopenia un numero di
piastrine circolanti inferiori a 150.000/mm3
Lieve : 100 - 150 x 109/L
Media: 50 - 100 x 109/L
Severa: 20-50 x 109/L
Richiede terapia o supporto trasfusionale per
valori < 10/20 x 109/ L
Megacariocitopoiesi
cellula staminale
progenitore multipotente
SCF
TPO
progenitore megacariocitario
megacariocita immaturo
megacariocita maturo
SCF, IL-1,
Flt-3, IL-3,
IL-6, IL-11,
G-CSF, TPO
IL-6; IL-11, TPO
TPO
Rappresentazione schematica della differenziazione megacariocitaria.
Sono indicate le citochine emopoietiche responsabili della regalazione ai
diversi livelli.
Trombopoietina (TPO)
oTPO è la proteina regolatoria primaria nella
produzione di piastrine
o Il gene della TPO si trova sul cromosoma 3
oTPO è espressa nel fegato, nel rene e nelle
cellule della muscolatura liscia
o Ha una emivita plasmatica di 30 ore e il suo
recettore è presente sui megacariociti e sulle piastrine
o TPO cresce consensualmente al calo delle
piastrine e declina quando i livelli di
megacariociti e piastrine aumentano
TROMBOPOIETINA
Trombopoietina
aumenta il
numero
aumenta l’entità
della maturazione
citoplasmatica
produzione di piastrine
Cinetica delle piastrine
20%nella milza
sopravvivenza : 8-14 giorni
80%in circolo
Produzione:
4 giorni
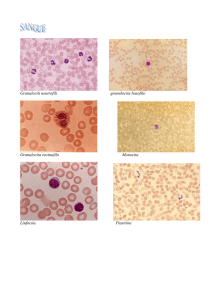
PIASTRINE CIRCOLANTI ALL’ ESAME MORFOLOGICO DEL
SANGUE PERIFERICO
Contatori Automatici
Numero piastrine circolanti
Conta manuale al
microscopio
Valori normali: 150.000-450.000/mmc
Piastrinopenia
Piastrinosi
Anamnesi familiare: diatesi emorragica, piastrinopenia o
malattie autoimmuni
Anamnesi personale fisiologica: sesso, età,
gravidanza, nazionalità, abitidini di vita ed eventuali fattori di
rischio
Anamnesi farmacologica: eparine, sulfamidici,
chemioterapici,anticoagulanti, antiaggreganti, alcol
Anamnesi patologica: diatesi emorragica, infezioni in
atto/recenti
Esame obiettivo e siti di sanguinamento
L’anamnesi familiare assume particolare valore per le modalità di
trasmissione caratteristiche di alcune malattie (Sindrome di WiskottAldrich).
L’anamnesi personale è fondamentale :
tempo di comparsa della manifestazione emorragica, per stabilire la
natura congenita o acquisita del difetto (emorragie dal cordone
ombelicale,
alla
caduta
dei
denti
decidui
dopo
eventuale
circoncisione.
storia
di
emorragia
precedenti
epistassi,
gengivorragie,
sanguinamento da piccole punture, eccessive perdite mestruali,
sanguinamento abnorme a seguito di estrazioni dentarie …
Ricerca di emorragie cutanee (petecchie, ecchimosi …) e
profonde (ematomi sottofasciali, muscolari, emartri).
Ricerca di segni di pregressi episodi emorragici articolari
(deformità articolari di ginocchio, gomito …).
Ricerca di alterazioni vasali (teleangectasie delle dita o
del cavo orale …).
Ricerca di segni di una eventuale malattia primitiva
(emorragie secondarie).
1.
2.
3.
4.
Cute e membrane mucose
Petecchie e porpora
Ecchimosi
Vesciche emorragiche
Sanguinamento gengivale ed epistassi
Menorragia
Sanguinamento gastrointestinale
Emorragia intracranica
Petecchie: piccole macchie rosse della grandezza
di una capocchia di spillo, dovute a fuoriuscita di
sangue dai vasi per alterazione della loro
permeabilità. Sono generalmente raggruppate e si
presentano in pazienti con trombocitopenia o
trombocitopatia.
Porpora: petecchie molto numerose con tendenza
a confluire in macchie più grandi.
Ecchimosi: spandimento di sangue fuoriuscito dai
vasi in seguito a trauma. Frequenti in pazienti con
disordini piastrinici o vascolari.
CONSEGUENZE CLINICHE
Una diminuzione delle piastrine è in genere asintomatica finché le
piastrine non raggiungono livelli molti bassi, attorno ai 20-30.000/mL.
Molte persone stanno benissimo anche con piastrine inferiori, altre
possono avere lievi emorragie come petecchie, epistassi,
gengivorragie.
SANGUINAMENTI
CUTE/MUCOSE
CONSEGUENZE CLINICHE
(rare)
Cause di piastrinopenia
1. Difetto di
produzione
Cellule
staminali
2. ridotta
sopravvivenza
Megacariociti
3. aumentato
sequestro
Milza
1. Difetto di produzione
Una diminuita produzione di piastrine può essere legata ad un
numero ridotto di magacariociti o ad una minore produzione di
piastrine in presenza di un numero normale di megacariociti
1. Difetto di produzione
Piastrinopoiesi inefficace
Diminuita quantità di megacariociti
A.
B.
cellule
staminali
megacariociti
Diminuzione del numero di
megacariociti nel midollo.
megacariociti
piastrine
Diminuzione del numero delle
piastrine in circolo, associata ad
un
numero
normale
di
megacariociti.
Classificazione patogenetica delle piastrinopenie
1. Da difetto di produzione
a) ipoplasia megacariocitica
Aplasia midollare primitiva (idiopatica o secondaria a
agenti fisici, chimici, infettivi)
Neoplasie midollari (LAM, LAL, MM, LLC ect)
Infiltrazione neoplastica del midollo
b) piastrinopoiesi inefficace
Carenza di vitamina B12 o di acido folico
Piastrinopenie ereditarie
Sindromi mielodisplastiche
c) alterazioni dei fattori di controllo
carenza di trombopoietina?
2. Ridotta sopravvivenza/accelerata
distruzione
a) Meccanismo immune
b) Aggregazione piastrinica da trombina (trombosi intravasale)
c) Altre forme di danneggiamento
Se lo stimolo alla distruzione piastrinica è modesto ed in grado di determinare
solo una lieve riduzione della sopravvivenza piastrinica, la conta risulta
approssimativamente normale in quanto i meccanismi di compenso midollare
sono sufficienti a bilanciare la perdita
Classificazione patogenetica delle piastrinopenie
2. Ridotta sopravvivenza/accelerata distruzione
A) per meccanismo immunologico
1) autoanticorpi
• porpora trombocitopenica idiopatica (PTI)
• porpora da farmaci
• LES
• anemie emolitiche primitive o secondarie
2) isoanticorpi
• post-trasfusionale
• incompatibilità materno-fetale
3) altri processi immunologici (allergia, complessi immuni, reazioni anafilattiche)
B) per meccanismi non immunologici
1) CID
2) processi microangiopatici
- protesi valvolare
- porpora trombotica trombocitopenica
3) varie
- infezioni, trasfusioni massive
- circolazione extracorporea, alcune forme ereditarie
Classificazione patogenetica delle
piastrinopenie
3. aumentato
sequestro
3. Da aumentato sequesto
Sequestro splenico (ipersplenismo, splenomegalia)
Emangiomi giganti
Ipotermia (< 25°C): marginalizzazione delle
piastrine nei distretti microcircolatori principalmente
epatico e splenico
(reversibile con riscaldamento a 37°C)
Alterata distribuzione da diluizione
Milza
Normalmente 1/3 delle piastrine viene
sequestrato nella milza
Nelle splenomegalie estreme fino al 90% delle
piastrine possono trovarsi intrappolate nella
milza
Cirrosi, ipertensione portale e splenomegalia
possono tutti essere presenti con
piastrinopenia manifesta anche se questi
pazienti non sono generalmente a rischio di
sanguinamento
Sono riduzioni del conteggio piastrinico ed avvengono
esclusivamente in vitro
• Agglutinazione piastrinica da agglutinine EDTAdipendenti (verosimilmente correlato ad
immunoglobuline che agglutinano le piastrine)
• Crioagglutinine
• Satellitismo piastrinico
• Indaginosità del prelievo
Prelievo in citrato ed EDTA per escludere le forme spurie
Esami di laboratorio: emocromo con formula, reticolociti, PTINR, aPTT, antitrombina III, fibrinogeno, d-dimero, aptoglobina,
LDH, urea, creatinina, ionemia, enzimi epatici, bilirubina, test di
Coombs diretto (se c’è associata anemia);
Striscio di sangue periferico: permette di confermare la
presenza di piastrinopenia e fornisce informazioni sulla morfologia
di tutti i componenti ematici.
Biopsia osteomidollare: indicata in presenza di forte sospetto
clinico di disordine midollare primitivo.
Rx torace: esclude la presenza di focolai broncopneumonici o
linfoadenomegalie mediastiniche
Ecografia addominale: consente la valutazione epato-splenica e di
eventuali adenopatie profonde
Non diagnostico
Farmaco-indotta
Piastrinopenia
isolata?
Recente?
Assunzione di
farmaci?
Chemioterapici
GR nucleati
Neutrofili bilobati
Macrocitosi
Blasti
Inspiegato
Mielocentesi - BOM
Disordine
midollare
primitivo
Disordine
midollare
primitivo
Leucemia,
linfoma,
Leucemia, linfoma, MM MM
0 M/L
erico
Schistociti/Sferociti
Conferma emolisi (LDH aptoglobina)
Test di Coombs diretto
Sindrome di
Evans
Sindrome di Evans
Aggregati
piastrinici
Macrotrombocitopenia
Screening coagulativo
+
Presentazione clinica
Pseudopiastrinopeni
a
Piastrinopenia ereditaria
CID
TTP-HUS
ITP
Cause più frequenti di piastrinopenia nell’adulto
• infiltrazione midollare (leucemie, neoplasie, etc.)
• anemia aplastica
• porpora trombocitopenica idiopatica cronica
• piastrinopenie da farmaci e da tossici
• piastrinopenie da splenomegalia
• piastrinopenie da coagulazione intravascolare
• piastrinopenie in corso di malattie infettive
• piastrinopenia da alcoolismo
• piastrinopenia in corso di lupus sistematico
• porpora trombotica trombocitopenica
• sindrome emolitico-uremica
• piastrinopenie post-trasfusionali
• piastrinopenie carenziali
Cause più frequenti di piastrinopenia nell’adulto
• infiltrazione midollare (leucemie, neoplasie, etc.)
• anemia aplastica
• porpora trombocitopenica idiopatica cronica
• piastrinopenie da farmaci e da tossici
• piastrinopenie da splenomagalia
• piastrinopenie da coagulazione intravascolare
• piastrinopenie in corso di malattie infettive
• piastrinopenia da alcoolismo
• piastrinopenia in corso di lupus sistematico
• porpora trombotica trombocitopenica
• sindrome emolitico-uremica
• piastrinopenie post-trasfusionali
• piastrinopenie carenziali
È una causa frequente e reversibile di
piastrinopenia
Va sospettata in caso di trombocitopenia
isolata, severa e/o ricorrente
Può essere provocata non solo da farmaci ma
anche da erbe medicinali, alimenti e bevande
La piastrinopenia è l’unica manifestazione
ematologica della tossicità farmacologica
Il meccanismo di distruzione più frequente è
rappresentato dalla formazione di anticorpi
anti piastrine
I principali meccanismi di distruzione sono 2:
distruzione piastrinica attraverso la formazione
di anticorpi anti piastrine farmaco-dipendenti
che determinano legami reversibili con le
principali glicoproteine di membrana (GP
Ib/V/IX oppure IIb/IIIa) inducendo la
clearance piastrinica da parte del sistema
reticolo-endoteliale
Riduzione della produzione piastrinica per
mielosoppressione diretta sui megacariociti
La piastrinopenia è isolata e per lo più severa
(plt < 20.000/mm3)
Mediamente insorge dopo 6 giorni
dall’esposizione al farmaco
Mortalità è inferiore al 4%
Potenzialmente tutti i farmaci possono dare
piastrinopenia (FANS, eparina, ranitidina,
rifampicina, chinico, chinidina ect)
Confermare la trombocitopenia
Stabilire una relazione temporale con il
farmaco
Accurata anamnesi riguardo la prescrizione e
l’assunzione di farmaci, il consumo di Tè,
infusi, tisane e acqua tonica (molte contengono
chinico e ginkgo biloba)
Somministrazione recente di vaccini oltre a
farmaci comuni
Eventuale ricorrenza della piastrinopenia
Non è necessaria la ricerca di anticorpi specifici
Solo laboratori selezionati hanno test selettivi
per identificare gli anticorpi antipiastrine verso
un determinato farmaco (non sono disponibili
nella pratica clinica)
La diagnosi di certezza è affidata alla
regressione della piastrinopenia dopo la
sospensione del farmaco
la principale patologia che entra in diagnosi
differenziale è ITP
Sepsi e CID
Piastrinopenia indotta da Eparina (HIT)
caratterizzata da piastrinopenia severa e
trombosi
Spesso il paziente non richiede alcun
trattamento in quanto è terapeutica la
sospensione del farmaco
Il trattamento va riservato nei casi più gravi
con conta piastrinica < 10.000/mm3 e/o
fenomeni emorragici
In caso di sanguinamenti maggiori è necessario
ricorrere al supporto trasfusionale
In caso di sanguinamenti non severi la terapia
prevede prednisone 1 mg/kg/die
Non vi è comunque evidenza che i
glucocorticoidi siano efficaci
non vi è chiara indicazione alla
somministrazione di immunoglobuline ma
vengono impiegate in caso di sanguinamenti
non responsivi alla terapia trasfusiva