La Malattia di Menière secondo i nostri esperti
Una opinione personale
Eugenio Mira Università di Pavia
Il nome e la storia
Il nome, “malattia di Menière” (il termine “malattia” è più aggiornato e corretto rispetto a quello di
“sindrome”, più antico e valido quando si conoscevano solo i sintomi fondamentali e
caratterizzanti) deriva da quello di Prospero Menière, medico francese della prima metà dell'
Ottocento, medico polivalente, ginecologo, infettivologo, igienista, direttore dell' Isituto
Nazionale dei Sordomuti, come usava allora. L' 8 gennaio 1861, un anno prima della sua morte,
Prospero Menière presentava alla Accademia Imperiale di Medicina a Parigi una
comunicazione, poi pubblicata sulla Gazette Médicale, in cui descriveva i casi di pazienti che
lamentavano tre disturbi: abbassamento di udito (ipoacusia) e ronzii (acufeni) ad un orecchio e
crisi ricorrenti di vertigine. Il merito di Menière fu quello di associare due sintomi uditivi, l'
ipoacusia e gli acufeni, a un sintomo, le vertigini, fino ad allora considerato di origine cerebrale
e di attribuirli ad una patologia dell' orecchio interno. Il successivo passo di conoscenza fu nel
1938, quando due autori inglesi (Hallpike e Cairns) e contemporaneamente un autore
giapponese (Yamakawa) identificavano, sulla base di osservazioni autoptiche sull' osso
temporale di individui che in vita avevano sofferto di tali disturbi, il quadro istopatologico:
precisamente una dilatazione degli spazi del labirinto membranoso dell' orecchio interno, spazi
contenenti uno dei due liquidi labirintici: l' endolinfa. Tale quadro venne denominato “idrope
endolinfatico” e attribuito all' esito di ripetuti episodi di aumento di pressione dell' endolinfa,
episodi che si verificano in occasione delle crisi tipiche della malattia. L' ipotesi è tuttora
condivisa, ma ancora non si conoscono i fattori che causano questi transitori aumenti della
pressione endolinfatica: probabilmente fattori molteplici e variabili da paziente a paziente. Il
Comitato per i Disturbi dell' Udito e dell' Equilibrio della American Academy of Otolaryngology
nel 1992 e successivamente nel 1995 fissava le linee guida per la diagnosi e il trattamento della
malattia di Menière, linee guida tuttora operative.
Intorno a questi minimi punti fermi si sono moltiplicati nel secolo scorso e nel primo decennio di
questo secolo centinaia di lavori scientifici sulle cause, i meccanismi, la diagnosi e la terapia
della malattia di Menière, ma in un epoca in cui la medicina è correttamente basata sulla
evidenza scientifica le pubblicazioni affidabili e con un buon livello di garanzia sono veramente
poche. Questo perchè la Menière è una malattia poco comune, di interesse interspecialistico,
da parte di otorinolaringoiatri e neurologi, non riconducibile con sicurezza ad altre patologie,
non riproducibile con modelli sperimentali sugli animali di laboratorio, estremamente variabile
1/7
La Malattia di Menière secondo i nostri esperti
nel suo decorso e nelle sue manifestazioni da paziente a paziente e, nell' arco della vita, nello
stesso paziente.
Da qui la raccomandazione, tanto per i medici che per i pazienti, di non prestar fede ad
impressioni personali, all' esperienza basata su casi singoli, ad affermazioni incontrollate
raccolte in conversazioni casuali o su internet e di non trarre conclusioni affrettate spesso
dettate più dalle speranze individuali che da prove sicure. E viceversa la raccomandazione ai
medici di tenersi sempre aggiornati sull' evoluzione delle conoscenze scientifiche sulla malattia
di Menière e di valutare criticamente le pubblicazioni e le comunicazioni ai congressi, facendo
riferimento solo a quelle di provata validità scientifica e la raccomandazione ai pazienti di
affidarsi a specialisti competenti, aggiornati e professionalmente onesti, che li possano guidare
lungo una storia clinica che si snoda nell' arco della loro vita.
Il quadro clinico
Nella sua forma tipica la malattia di Menière è caratterizzata da disturbi uditivi e da crisi
vertiginose.
Le crisi di vertigini hanno insorgenza improvvisa, durata compresa tra circa mezz' ora ed
alcune ore, carattere rotatorio, forte intensità e quindi con incapacità a stare in piedi e a
camminare e spesso con associazione di nausea e vomito. Il paziente si pone seduto o
sdraiato, spesso trovando una posizione, su un fianco o sull'altro, che gli attenua i disturbi, ad
occhi chiusi.
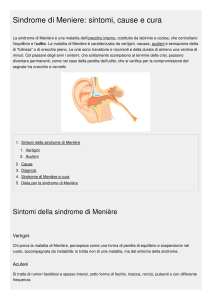
I disturbi uditivi riguardano un solo orecchio, sono presenti anche al di fuori delle crisi
vertiginose ma di solito aumentano in occasione di queste, assumendo quindi un andamento
fluttuante. Essi consistono in abbassamento di udito (ipoacusia, che all' esame audiometrico
risulterà essere di tipo neurosensoriale, inizialmente più marcata sui toni gravi e quindi con un
tracciato in salita sull' audiogramma, in seguito con un tracciato piatto, esteso a tutte le
frequenze), ronzii auricolari (acufeni, estremamente variabili per intensità e tonalità) e
sensazione di ovattamento auricolare (fullness, anche questa estremamente variabile, talora
minima e quasi inavvertita, talora intollerabile, tanto da essere riferita come un vero e proprio
dolore all' orecchio).
Una delle caratteristiche della malattia di Menière è la sua estrema variabilità da paziente a
paziente e, per uno stesso paziente, nel corso della sua vita.
Il sintomo più invalidante sono di solito le crisi di vertigine, ma molti menierici si lamentano
soprattutto dei disturbi uditivi, in particolare degli acufeni e dell' ovattamento o di altri disturbi
che si accompagnano alla ipoacusia come la distorsione uditiva e l' abbassamento della soglia
di dolore di fronti a suoni o rumori di forte intensità. In alcuni casi i disturbi vestibolari consistono
non in crisi di vertigini ma in sbandamenti o cadute improvvise (crisi di Tumarkin o drop attacks):
è questa la variante otolitica della malattia di Menière.
L' andamento degli episodi è estremamente irregolare: talora raggruppati in periodi critici con
crisi quotidiane o settimanali, talora isolati e separati da periodi di benessere della durata di
2/7
La Malattia di Menière secondo i nostri esperti
mesi o anche di anni. In molti casi i disturbi uditivi e le crisi vertiginose esordiscono in maniera
indipendente: anche se non è giustificato fare diagnosi di malattia di Menière se il quadro
clinico, vestibolare e uditivo, non è completo, in molti casi in presenze dei soli sintomi uditivi si
parla di Menière cocleare o di idrope endolinfatica (e talora anche di sordità improvvisa, in
presenza di una brusca perdita uditiva che recupera e in un secondo tempo si ripete e si
accompagna alle vertigini) o viceversa, in assenza di sintomi uditivi, di Menière vestibolare o di
vertigini ricorrenti non meglio definite.
Abbiamo detto che le crisi menieriche sono imprevedibili: solo in alcune donne possono avere
un andamento correlato con la situazione ormonale, ad esempio concentrandosi nella fase
premestruale, diradandosi o scomparendo nel corso di una gravidanza, insorgendo o
aggravandosi all' inizio della menopausa. Non raramente le manifestazioni si accentuano nei
periodi di stress e in casi individuali possono essere associate alla assunzione di cibi, di
bevande, a strapazzi fisici, ad episodi infiammatori. Molto valorizzato in questi ultimi anni è il
rapporto con l' emicrania. Tutto questo ha portato alla formulazione di ipotesi genetiche,
alimentari, infiammatorie, allergiche, immunologiche, metaboliche, endocrine sull' origine della
malattia di Menière: ribadisco che si tratta di ipotesi che possono essere valide per un singolo
paziente, ma che, almeno alla luce delle conoscenze attuali, non possono essere generalizzate.
Nel corso degli anni, per il progressivo deterioramento delle cellule sensoriali vestibolari e
uditive, le crisi vertiginose divengono meno pesanti e frequenti e vengono sostituite da una
condizione persistente di instabilità mentre l' ipoacusia diviene pantonale e si va gradualmente
aggravando, sino a stabilizzarsi intorno ad una perdita di 60-70 dB. Mentre sono eccezionali i
casi in cui una malattia di Menière esordisce con un interessamento contemporaneo di
entrambe le orecchie, nel corso degli anni può verificarsi un interessamento dell' orecchio
controlaterale, giungendo a quella forma nota come Menière bilaterale.
La diagnosi
La diagnosi di malattia di Menière è sostanzialmente fondata sulla storia clinica e quindi sull'
interrogatorio del paziente. Trattandosi di una malattia di nicchia, molti medici di medicina
generale, per non parlare di eccellenti specialisti otorinolaringoiatri o neurologi, non la
conoscono o ne ignorano le caratteristiche cliniche essenziali e spesso non approfondiscono l'
interrogatorio nella maniere dovuta. Anche nel caso di specialisti competenti, data la variabilità
e la imprevedibilità dei disturbi, un primo interrogatorio analitico e minuzioso può non essere
discriminante e la diagnosi scaturisce in un secondo tempo, dopo avere invitato il paziente a
tenere un diario delle manifestazioni. Fondamentale è l' esame audiometrico, che documenta la
natura neurosensoriale dell' ipoacusia (che talora, con un esame affrettato, viene confusa con
una ipoacusia di trasmissione attribuita ad una infiammazione catarrale dell' orecchio medio), l'
andamento in ascesa o piatto del tracciato, la presenza del fenomeno del recruitment. Non
altrettanto fondamentale è l' esame vestibolare, che può solo documentare la natura periferica
del danno vestibolare e la presenza di un deficit maggiore o minore del lato malato. Nel dubbio
3/7
La Malattia di Menière secondo i nostri esperti
che le manifestazioni della Menière possano essere dovute ad una patologia molto più rara, il
neurinoma del nervo acustico, è utile una risonanza magnetica con mezzo di contrasto dell'
angolo ponto-cerebellare e del condotto uditivo interno. Tutti gli altri accertamenti: ematochimici,
audiologici (elettrococleografia, VEMPS), funzionali (ecodoppler, elettroencefalogramma), di
diagnostica per immagini (TAC o RMN dell' encefalo) possono essere utili per un
inquadramento generale del paziente o per un approfondimento scientifico, ma non sono
altrettanto essenziali.
Il trattamento
Per qualunque malattia esistono due categorie di farmaci: sintomatici e curativi. I primi curano i
sintomi, come la febbre, la cefalea, le vertigini, i secondi curano la malattia, agendo sulle sue
cause (eziologia) e sui suoi meccanismi (patogenesi): ad esempio, nel caso di una infezione,
conosco il germe che la causa e lo elimino con l' antibiotico opportuno.
Nel caso della malattia di Menière, conosciamo i farmaci sintomatici, i cosiddetti
vestibolosoppressori, quelli che in occasione delle crisi riducono le vertigini, la nausea il vomito
(pur sapendo che in ogni caso qualunque crisi della malattia, anche la più intensa e la più
prolungata, si risolve spontaneamente nel giro di 6-8 ore): tra i tanti la mia preferenza va per
Torecan (compresse o supposte, se vomito) e il Valium (gocce o iniezioni intramuscolo, se
vomito).
Ma per quanto riguarda i trattamenti curativi, non conoscendo le cause della Menière, non
possiamo dire ne esistano di sicuri e scientificamente provati. Fanno eccezione quei trattamenti
che riducono od eliminano la funzione del labirinto malato, al prezzo di provocare una
diminuzione dell' udito (che si aggiunge a quella legata alla storia naturale della malattia) e una
condizione di instabilità legata alla riduzione o alla perdita della funzione vestibolare del lato
trattato (riduzione o perdita che in genere vengono controllate dai processi di compenso
vestibolare e che comunque si verificano nel corso del tempo sempre per la storia naturale della
malattia).
Poiché le ipotesi più condivise sul meccanismo delle crisi menieriche sono quelle di transitori
aumenti della pressione dell' endolinfa nel labirinto, si pensa che trattamenti che sottraggano
endolinfa dal labirinto possano prevenire o controllare le crisi: tali trattamenti consistono in una
dieta povera di sale (la stessa che si usa per l' ipertensione arteriosa, in quanto il cloruro di
sodio favorisce la ritenzione di liquidi da parte dell' organismo: la dieta è stata proposta da
4/7
La Malattia di Menière secondo i nostri esperti
Fustenberg nel lontano 1943 e, pur con alcuni aggiornamenti e modifiche è rimasta
sostanzialmente la stessa), nei diuretici (nell' ipotesi che se l' organismo perde liquidi anche nel
labirinto si possa avere una eliminazione di endolinfa: in questo caso bisogna tenere conto dei
possibili effetti collaterali dei diuretici e quindi del tipo di diuretico, del dosaggio, della durata del
trattamento, delle dosi, delle condizioni generali del paziente), nei farmaci cosiddetti derivativi
(farmaci che richiamano nel sangue i liquidi presenti in altri distretti dell' organismo e quindi
anche dal labirinto: si tratta di soluzioni concentrate di glucosio o di glicerolo o di urea o di
mannitolo iniettate endovena per fleboclisi, quindi di trattamenti piuttosto impegnativi
preferibilmente da eseguire in ambiente ospedaliero e giustificati in occasione di crisi frequenti
ed importanti).
Questi sono gli anni della evidence based medicine, la “medicina basata sull' evidenza” ossia su
prove raccolte attraverso ricerche scientifiche condotte secondo precisi e stretti criteri
metodologici (casistiche numerose, studi randomizzati, controllati, in doppio cieco, con
adeguata analisi statistica) e pubblicate su riviste qualificate (riviste internazionali, in genere in
lingua inglese, “peer reviewed”, indicizzate, con adeguato “impact factor”). E nel caso della
malattia di Menière, proprio per l' andamento imprevedibile del suo disturbo maggiore, le crisi
vertiginose, queste ricerche sono particolarmente complesse: un buon protocollo dovrebbe
tener conto del numero delle crisi nei sei mesi precedenti la sperimentazione, confrontato con il
numero delle crisi in un periodo di sei mesi successivo al completamento della
somministrazione del farmaco allo studio, dopo un adeguato periodo di intervallo: in sostanza
circa due anni di studio per ogni paziente. In aggiunta, essendo la Menière una malattia
piuttosto rara, i pazienti sono pochi e difficili da reclutare. Come si vede un compito gravoso e
realizzabile solo presso centri ospedalieri od universitari specializzati ed organizzati e con la
supervisione di un Comitato Etico. Organismi internazionali, quali la “Cochrane collaboration”
valutano oggi il livello di prova raggiunto dalle sperimentazioni cliniche verso una determinata
malattia: nel caso della Menière, per le ragioni sopra citate, anche le pubblicazioni sul farmaco
più studiato e ritenuto tra i più affidabili, la betaistina (Vertiserc, Microser), sono poche e
raggiungono un livello di prova piuttosto basso.
Per tutti gli altri trattamenti in uso, il livello di prova delle pubblicazioni scientifiche è minimo:
questo non vuole affatto dire che i trattamenti proposti siano inefficaci, vuol dire solo che
possono essere validi caso per caso, come frutto di una scelta individuale del medico o del
paziente, ma che conclusioni generali sulla loro validità devono essere prese con cautela. E
nella scelta di questi trattamenti è bene sempre tener conto del rapporto tra la loro efficacia,
spesso presunta, e i loro possibili effetti collaterali, spesso sottovalutati: tale è ad esempio il
caso di trattamenti prolungati e a dosaggio elevato con prodotti come la flunarizina, la
tietilperazina, i diuretici, i cortisonici (sia per via orale che per iniezione intratimpanica), le diete
in cui accanto alla riduzione del sale viene consigliato di ridurre al minimo l' apporto di acqua o
viceversa di assumerne in eccesso (il passare dal consigliare “bevi pochissima acqua” a “bevi
5/7
La Malattia di Menière secondo i nostri esperti
tre litri di acqua” al giorno è una riprova di quanto le incertezze terapeutiche regnino sovrane).
Quando le terapie mediche convenzionali non riescono a controllare le crisi vertiginose e
queste, in quanto frequenti ed invalidanti, compromettono la qualità della vita del paziente, può
essere giustificato passare ai trattamenti “ablativi”, ossia a quei trattamenti che eliminano o
riducono la funzione del labirinto malato. Classicamente si è trattato di interventi chirurgici,
alcuni invasivi, come la distruzione del labirinto (labirintectomia) o la sezione del nervo
vestibolare (neurectomia), altri più conservativi come la decompressione del sacco
endolinfatico. Quest' ultima, che ha avuto un grande successo negli Stati Uniti e continua ad
averne tuttora, principalmente per motivi commerciali, non ha resistito alle critiche e viene oggi
praticata solo in casi particolari e presso alcuni centri. La neurectomia vestibolare,
interrompendo con la sezione del nervo ogni connessione tra la periferia (il labirinto) e il centro
(il sistema nervoso centrale), assicura il controllo definitivo delle crisi vertiginose nella massima
parte dei casi. Si tratta comunque di un intervento endocranico, piuttosto impegnativo, che è
bene venga eseguito presso i centri specializzati.
Da circa vent' anni, in alternativa alla neurectomia, è stato proposto il trattamento con iniezioni
intratimpaniche di gentamicina. La gentamicina è un antibiotico normalmente usato per la cura
delle infezioni delle vie urinarie che risulta tossico sulle cellule sensoriali cocleari e vestibolari e
altre strutture del labirinto. Si è pensato di sfruttare questa tossicità portando una certa dose di
gentamicina, per iniezione attraverso la membrana del timpano e quindi per assorbimento
attraverso la membrana della finestra rotonda, entro il labirinto, in modo da danneggiare queste
cellule sensoriali che con la loro attività incontrollata causano le crisi menieriche. In origine l'
idea era quella di causare la morte chimica del labirinto con dosaggi elevati, successivamente,
per evitare la sordità e la perdita completa della funzione vestibolare nell' orecchio trattato, si è
passati a dosi più ridotte e distanziate nel tempo, La risposta alla gentamicina varia da paziente
a paziente e il controllo delle crisi vertiginose, che si ottiene in circa l' 80 % dei casi, si può
avere dopo una sola iniezione o dopo 7-8 iniezioni. L' effetto sui sintomi uditivi (ipoacusia,
acufeni e fullness) non è prevedibile. Se sopra tale dosaggio le crisi vertiginose persistono, il
paziente deve essere considerato refrattario ed eventualmente proposto per la neurectomia
vestibolare. Col maturare dell' esperienza si è visto anche che pazienti felicemente trattati con
gentamicina, dopo un periodo di benessere della durata di parecchi mesi o qualche anno,
possono avere una ricomparsa delle crisi vertiginose, ed in tal caso è giustificato un ulteriore
trattamento. La terapia con gentamicina intratimpanica ha avuto una notevole diffusione anche
in Italia, in alcune sedi addirittura eccessiva: con gli attuali protocolli si può considerare un
metodo relativamente semplice e sicuro per il controllo delle crisi vertiginose, ma resta
comunque un trattamento di secondo livello, da mettere in atto quando le crisi sono frequenti e
invalidanti e non hanno risposto alla terapia medica convenzionale.
Il paziente con malattia di Menière
6/7
La Malattia di Menière secondo i nostri esperti
L' andamento bizzarro e imprevedibile delle crisi vertiginose condiziona la vita del paziente con
malattia di Menière e può creare una condizione di incertezza e di insicurezza che sfocia talora
in un vero e proprio stato ansioso-depressivo, ulteriormente favorito dalla difficoltà di
comunicare a causa dei sintomi uditivi: sordità, acufeni, ovattamento, distorsione uditiva.
In molti casi può rendersi necessario un trattamento farmacologico di supporto, prescritto dal
vestibologo o da uno psicoterapeuta. Ma in ogni caso è fondamentale una corretta gestione
degli aspetti psicologici della malattia e questa può essere realizzata se si stabilisce un solido
rapporto di fiducia tra il paziente e il medico, a cui spetta il compito di chiarire dubbi e
perplessità, fornire informazioni attendibili, rendersi disponibile nei casi di emergenza,
concordare un piano terapeutico personalizzato e adeguato all' andamento della malattia. E
questo è possibile solo se il medico, lo specialista vestibologo, è, come già ho detto, preparato,
aggiornato, serio, competente ed onesto.
Il rapporto paziente-medico può essere integrato dalla presenza di una associazione di
pazienti con malattia di Menière in grado di fornire notizie, scambiare informazioni, confrontare
le proprie esperienze individuali attraverso un social network o occasioni di incontro e di
condivisione.
Eugenio Mira
[email protected]
7/7