MEDICINÆ
18-24 dicembre 2007
29
Avviso dal congresso nazionale degli endocrinologi: attenti alle sostanze usate nei cosmetici
«Rischi la tiroide, bellezza...»
Soia, alghe e ormoni alterano il funzionamento della ghiandola
L
e malattie della tiroide, nodulari e non, sono molto frequenti.
E molto frequente sta diventando in tutto il mondo l’assunzione di
prodotti dietetici e l’uso di prodotti
cosmetici. Per questo motivo sempre
più spesso l’endocrinologo e il laboratorista si trovano a gestire gli effetti di
tali sostanze sulla tiroide e sugli esami
tiroidei.
A questo si aggiunge il fatto che i
pazienti sono frequentemente convinti che questi prodotti “naturali”
non abbiano effetti collaterali e quasi mai informano il medico di questa
assunzione.
Da queste considerazioni si è sviluppato lo «Spot in Endocrinologia clinica», presentato dal sottoscritto e da
Mauro Maccario, professore associato
di endocrinologia all’Università di Torino al VII Congresso nazionale dell’Associazione medici endocrinologi
(Ame), svoltosi a Bologna a inizio novembre.
Le relazioni hanno fatto il punto
sull’impatto clinico laboratoristico dell’uso di prodotti cosmetici e dietetici
sulla funzione tiroidea. Passando in rassegna le numerose sostanze presenti
nei prodotti cosmetici e dietetici sulla
tiroide che interferiscono con la funzionalità tiroidea, abbiamo sottolineato alcuni aspetti, a nostro avviso, importanti:
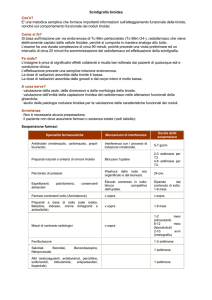
Cosa interferisce con la tiroide
ALIMENTI E FITOFARMACI
● Flavonoidi della soia;
● glucosinolati delle Brassicacee;
● piante, alghe medicinali (Fucus vesiculosus,
Citrus aurantium);
● iodio e selenio, ferro e zinco.
ORMONI TIROIDEI E DERIVATI (TRIAC)
Per os;
● uso topico.
●
RESIDUI CONTAMINANTI CIBI, TERRENI E ACQUE
Bromuri, chimici sintetici (idrocarburi alogenati, fenoli, ftalati, perclorato ecc.);
● fumo.
●
soia: proposta per un effetto protettivo nei confronti di coronaropatie, cancro e osteoporosi e per i benefìci per i
sintomi della menopausa, può interferire con la funzione tiroidea e ridurre
l’assorbimento degli ormoni tiroidei;
● alghe (fucus e altre): usate comunemente e intensamente in Estremo
Oriente, si stanno diffondendo anche
in Italia. Contengono iodio e possono
causare ipertiroidismo e, se usate per
lunghi periodi, ipotiroidismo. Il laboratorio trova frequentemente aumenti
del Tsh e diminuzione del T3 in chi
assume il fucus. Non sempre è possibile risalire al contenuto di iodio del tipo
●
Edouard Manet, Davanti allo specchio (1876)
di alghe del singolo prodotto.
È stato infatti ricordato che la stessa
alga raccolta in aree diverse può contenere una quantità di iodio diversa anche di centinaia di volte; diverso è
anche il contenuto di iodio dell’alga
raccolta sulla sabbia e di quella, soprattutto se giovane, raccolta nell’acqua.
Anche l’assunzione per un mese di tè
contenente fucus può causare ipertiroidismo clinico e laboratoristico;
● acido
triiodoacetico (tiratricol,
Triac): contenuto in alcuni prodotti
usati per indurre perdita di peso è un
metabolita del T4 e, nonostante l’intensa campagna promozionale di molte
aziende su web, sono stati descritti casi di ipertiroidismo e di ipotiroidismo
in chi lo assume;
● Somatoline®: la nota crema usata
per ridurre la cellulite contiene ormone
tiroideo. Anche se un autorevole studio ha dimostrato che non viene assorbita in circolo nei soggetti con cute
indenne, non si può escludere che questo possa avvenire nei casi in cui essa
sia alterata da patologie o da trattamenti estetici (stripping, peeling e altro). È
stato descritto, per esempio, un caso di
ipertiroidismo in una estetista che ha
applicato alle sue clienti per molti mesi creme contenenti iodio e ormoni
tiroidei.
Sono stati documentati anche casi
di adulterazione con ormoni tiroidei di
alcuni dei prodotti “naturali” e omeopatici che hanno causato quadri di ipertiroidismo che si sono risolti solo con
la sospensione dell’assunzione.
Il vivace dibattito che ha seguito le
due presentazioni ha dimostrato l’importanza e la frequenza del problema e
la necessità che chi assume prodotti
dietetici e cosmetici sappia che non
sono prodotti esenti da effetti collaterali e ne informi il medico, l’endocrinologo e il laboratorista, soprattutto se è
affetto da patologie tiroidee e assume
farmaci con effetti sulla funzionalità
tiroidea.
Gran parte degli endocrinologi presenti al convegno ha avuto esperienza
di pazienti con problemi tiroidei seguiti alla assunzione di sostanze di questo
genere; è quindi verosimile che il fenomeno si stia espandendo. La rapidità
con cui la commercializzazione di questi preparati si sta spostando sulla rete,
come è emerso nel corso della sessione che si è svolta al congresso Ame di
Bologna, comporterà infatti una diffusione sempre più ampia e meno
“controllata” del loro impiego.
Romolo M. Dorizzi
Direttore Laboratorio analisi
Ospedale di Forlì
LA MEDICINA MINI-INVASIVA
L
a prima colecistectomia
laparotomica (con incisione della parete addominale) venne eseguita in Germania da Carl Langenbuch, nel
luglio 1882, su un paziente maschio, di 43 anni, che soffriva di
coliche biliari. Due anni dopo,
fu resa pubblica l’esecuzione
della prima colecistectomia nel
Regno Unito. Da allora, questa
tecnica è rimasta indiscussa e
venne ripetuta in milioni di interventi chirurgici, fino al marzo 1987, quando, con una vera
e propria rivoluzione, Philippe
Mouret e Francois Dubois introdussero l’approccio videolaparoscopico che, dopo un’iniziale
diffidenza nell’ambiente chirurgico, ha preso velocemente piede ed è
oggi considerato il trattamento “gold standard” della colelitiasi.
La nascita e l’evoluzione della chirurgia mini-invasiva, con
la quale ha perso significato l’assioma “grande taglio = grande
chirurgo”, da un lato ha portato
a estendere questo approccio
chirurgico al trattamento di molte patologie gastro-intestinali e,
dall’altro, ha spinto a cercare
strade sempre meno invasive.
Per ridurre al massimo l’invasività chirurgica sui pazienti,
è nata la Notes (Natural orifices
transluminal endoscopic surgery), che prevede l’utilizzo degli
orifizi naturali per introdurre
strumenti che permettano l’esecuzione di interventi chirurgici.
«Notes», la nuova sfida del mondo chirurgico
Quindi, dopo esperimenti sul
modello animale, con passaggio transgastrico (dalla bocca),
transanale e transvaginale, è stato eseguito con successo il primo intervento sull’uomo.
Una data importante è il 20
marzo 2007: alla Columbia University di New York, è stato
eseguito con tecnica ibrida il
primo intervento per via transvaginale. In questo caso il chirurgo ha utilizzato, oltre l’accesso
transvaginale, anche tre trocar
come accessi dalla parete addominale.
Il primo reale intervento
transvaginale
è, però, indiscussamente
considerato
quello eseguito da Jacques
Marescaux, il
2 aprile 2007, presso l’ospedale
universitario Ircad di Strasburgo: una colecistectomia per colelitiasi sintomatica in una giovane paziente di 30 anni.
A questo intervento è stato
dato il nome “Anubis”, in onore del personaggio della mitologia egizia che, per primo, utilizzò lunghi strumenti flessibili
per mummificare.
In Italia, pochissimi centri
hanno praticato la colecistectomia transvaginale, alcuni si sono avvalsi della collaborazione
di Strasburgo.
Il centro della Chirurgia A
dell’Ospedale San Giovanni Bosco dell’Asl 4 di Torino ha ini-
La tecnica utilizza
gli orifizi naturali
ziato nel mese di ottobre, in piena autonomia, con una colecistectomia per colelitiasi sintomatica in una paziente di 58
anni.
I tempi operatori intraddominali nei tre approcci chirurgici
sono gli stessi. La grande differenza sta nel fatto che la via
laparotomica prevede un’incisione di 15-20 cm e l’introduzione in addome degli strumenti chirurgici tradizionali e delle
mani. La via laparoscopica prevede invece l’utilizzo di piccoli
accessi parietali, normalmente
quattro, con diametro tra i 5 e i
10 mm e l’uso di strumenti rigidi manovrati al di fuori della
parete addominale. Nella via
transvaginale, le stesse manovre vengono eseguite con strumenti flessibili della lunghezza
di 120 cm e diametro di 2 mm.
La colecistectomia transvaginale avviene in anestesia generale e necessita di una équipe multidisciplinare composta da tre
operatori: un chirurgo, un gastroenterologo e un ginecologo.
Il primo atto operatorio consiste nell’eseguire il pneumoperitoneo, a tale scopo si utilizza
un ago di Veress o Verres (il
suo ideatore si firmava indifferentemente con la doppia grafia) che fu descritto per la prima
volta nel 1938 e la sua caratteristica peculiare è una protezione
sulla punta che evita danni agli
organi intraddominali.
L’ago viene infisso al di sotto del fegato, si insuffla anidride carbonica fino a raggiungere
la pressione di 14 mm di mercurio, in questa maniera si distaccano le anse intestinali e il grasso omentale dalla parete addominale anteriore. Quello che
era uno spazio normalmente virtuale, diventa uno spazio reale
nel quale operare.
Rimosso l’ago, attraverso la
stessa incisione, viene inserita
una telecamera (diametro da 2 a
5 mm) con la quale si ispeziona
la cavità peritoneale e si controlla che lo spazio tra il retto e la
vagina sia libero. Si passa quindi all’apertura della vagina per
10-15 mm, eseguita sulla parete
posteriore della stessa, dalla quale si accede direttamente alla cavità peritoneale. L’incisione vaginale permette l’introduzione
di un fibroscopio flessibile, quello normalmente utilizzato per
eseguire le gastroscopie, che viene spinto in alto sotto il controllo visivo sino a raggiungere la
faccia inferiore del fegato.
La caratteristica particolare
del fibroscopio è che, oltre ad
avere una telecamera, ha due
canali del diametro di 1,5-2
mm, attraverso i quali si introducono gli strumenti operatori.
Posizionando il paziente in
“anti Trendelemburg”, inclinando cioè obliquamente il letto
operatorio, il soggetto avrà testa
in alto e piedi in basso, ottenendo così l’abbassamento dell’intestino, ma non del fegato e
l’esposizione della cistifellea.
Con una pinza da presa non
traumatica, per non ledere i tessuti, e uno strumento coagulan-
te si inizia la dissezione del triangolo di Calot, dove si isolano il
dotto cistico e l’arteria cistica,
che vengono sezionati tra clip.
Con questa manovra, si stacca la cistifellea dal coledoco e
dall’arteria epatica (che non devono essere lesionati). Una volta libera, la cistifellea viene staccata dal fegato. Dopo aver lavato e controllato l’emostasi, si
introduce un sacchetto di protezione, dove viene messa la colecisti, che è poi estratta dalla vagina. Due punti di sutura sulla
vagina segnano la fine dell’intervento.
I tempi operatori per ora
sono sovrapponibili a quelli
impiegati nelle
prime videocolecistectomie,
ma comunque
più lunghi di quelli necessari all’esecuzione di una colecistectomia videolaparoscopica.
Perché allora utilizzare questo nuovo approccio chirurgico? I motivi più significativi sono la diminuzione o la totale
assenza di dolore postoperatorio, spesso provocato dalle incisioni addominali; inoltre, minori traumi fisici e psicologici e,
non ultimo, un miglior risultato
estetico che, su pazienti di sesso
femminile, assume un ruolo rilevante. Lo scoglio più grande da
superare è la mancanza di strumentario dedicato. Quando negli anni ’90 si iniziò la via laparoscopica, le più importanti in-
dustrie del settore avevano già a
disposizione tutta l’attrezzatura
necessaria che, nell’arco degli
anni, è stata poi perfezionata.
Oggi, con la via transluminale, si deve adattare lo strumentario che è normalmente utilizzato per la diagnostica e la terapia
gastroenterologica: il gastroscopio a doppio canale, le pinze da
presa e quelle coagulanti.
Inoltre, è ancora indispensabile praticare anche un accesso
addominale poiché le clip per
sigillare il dotto cistico e l’arteria cistica sono le stesse utilizzate per la via laparoscopica.
Anche se attualmente la tecnica Notes non è ancora standardizzata, con la
sua diffusione
si potranno
raggiungere livelli elevati in
rapidità e ottimizzazione,
tanto da entrare negli interventi di routine.
Perfezionando la tecnica, ideando lo strumentario ad hoc e
acquisendo manualità ed esperienza, in futuro si conseguiranno gli stessi risultati che attualmente detiene la via laparoscopica, nonostante agli albori essa
sembrasse utopia.
Come la laparoscopia ha
aperto nuove frontiere, negli anni ’90, anche questo approccio
può rappresentare oggi una sfida per il mondo chirurgico.
Minori traumi
fisici e psicologici
Leandro Moro
Direttore vicario Chirurgia A
Ospedale San Giovanni Bosco
Asl 4 Torino








![Brochure GMT 2014[1]](http://s1.studylibit.com/store/data/005375626_1-dca19704fbc6fcdf1eb7a8efa2f37daa-300x300.png)