Prof.Domenico Schiavino
Direttore della Scuola di Specializzazione in Allergologia e Immunologia clinica
Policlinico A. Gemelli, Roma
IL-5, IL-3, GM-CSF
IL-5
Emivita nel circolo ematico: 8-18h
• Migrano nel timo, gh.mammaria, utero e >> nel polmone e tratto GI
• Emivita nei tessuti: 5-7 gg
• Eosinofili tessutali/ematici= 20:1
•
•Recettori per chemochine: CCR3 (per
eotaxina)
•Recettori per complemento (C3aR, CD88 e
CD35),
• PAF, leucotrieni
•Recettori per le IgG (FcgRII), IgA (FcaRI)
•Recettori per molecole di adesione (very late
antigen 4 e integrina α4β7)
Valore assoluto >500 eosinofili/µl
•Lieve: 500-1500 eosinofili/µl (0.5-1.5 x 109/L)
•Moderata: 1500-5000 eosinofili/µl (1.5-5 x 109/L)
•Grave: >5000 eosinofili/µl (>5 x 109/L)
La gastroenterite eosinofila (GE) appartiene al
gruppo dei
che
include l’esofagite, la gastrite, l’enterite e la
colite eosinofila
La gastroenterite eosinofila (GE) è un
caratterizzato da un infiltrato
eosinofilo dello stomaco del duodeno e, in alcuni
casi, dell’esofago e del colon in assenza di altre
cause conosciute di eosinofilia
: prima descrizione della GE da parte del gruppo di
Kaijer
Kim et al. riportano 31 nuovi casi di GE a
Seoul
report da parte del gruppo di Landres di un bambino
con infiltrato eosinofilo localizzato esclusivamente a livello
dell’esofago
Rothemberg conia la definizione di disordini
gastrointestinali eosinofili (EGID:eosinophilcs
gastrointestinal disorders)
Da allora un crescente interesse in letteratura
Dati sulla prevalenza molto limitati
Prevalenza in USA: 22-28/100000 persone
(Spergel et al.2011)
Più frequente tra la III e la V decade di vita
M>F
• Eziologia sconosciuta
In pz geneticamente
• Prediposizione
atopica? Frequente associazione con storia
predisposto uno
stimolo ancora
non
personale
o familiare
ben definito
(allergene?infezioni?
livelli
di IgE e di ECP
stress?danno
tissutale?)provoca
un richiamo e una
degranulazione degli
eosinofili
di allergie e riscontro comune di elevati
Uppal et al. Clin Rev All Immunol, June 2015
proteina basica maggiore (MBP)
proteina cationica degli eosinofili (ECP)
perossidasi (EPO)
neurotossina eosinofili-derivata (EDN)
Citochine proinfiammatorie: IL2, IL4,
Inducono sia un
danno tissutale
diretto che la
sintesi di
leucotrieni che a
loro volta
inducono
degranulazione
di altri mastociti
(stimola proliferazione e
maturazione degli eosinofili nel midollo osseo, controllano il loro rilascio nel
circolo e la localizzazione nel sito infiammatorio) IL-12, IL-13, IL-16, IL
18 e TGF-α/β
Chemochine: eotassina-1
Mediatori lipidici: leucotrieni, PAF
Agenti
chemiotattici
nella diapedesi
degli eosinofili
Si crea un circolo vizioso con una persistente
infiltrazione di eosinofili nella parete
gastrointestinale
Le manifestazioni cliniche della GE dipendono dalla
localizzazione, dall’estensione e dallo strato di parete
interessato dall’infiltrazione eosinofilica
• Forma più frequente
,senza coinvolgimento muscolare o
sieroso
nausea, vomito, dolore addominale,
sazietà precoce e diarrea
presenta calo ponderale
• Pz con
possono sviluppare malassorbimento, enteropatia
proteine disperdente e deficit dell’accrescimento
• Storia personale o familiare di allergia nel 50% dei casi
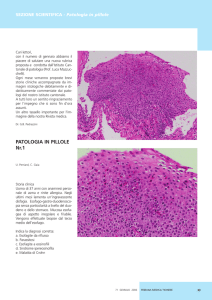
Antral (a) and corpus (b) biopsy from a normal control. There are
five or fewer eosinophils per high-power field in the lamina
propria, and there are no eosinophils within the epithelium
Twin et al. Modern Pathology 2011
Antral biopsy with marked eosinophilic
infiltration within the lamina propria
Twin et al. Modern Pathology 2011
Sheets of eosinophils distort the
gastric gland architecture
Twin et al. Modern Pathology 2011
provoca un
ispessimento della parete ed una alterazione della
motilità
• I pz manifestano sintomi tipici di
(nausea, vomito, distensione addominale)
• I pz con pseudoacalasia o con un restringimento
dell’esofago possono presentare disfagia e rigugito di
cibo non digerito
• Generalmente non associata ad allergia
• Forma
• I pazienti generalmente presentano
isolata o
ascite in combinazione con i sintomi caratteristici delle
forme mucosa e muscolare
• Può essere presente un’effusione pleurale eosinofila
• Liquido contenente eosinofili alla
Clinica
Laboratorio&EA
Imaging
Endoscopia
Istologia
• GE dovrebbe essere sospettata in pazienti con
dolore addominale, nausea, vomito, senso di sazietà
precoce, diarrea, perdita di peso o ascite associati
con eosinofilia periferica (conta eosinofili>500
eosinof/micromol nel sangue periferico) con talora
storia di allergia alimentare
• Escludere le altre cause di eosinofilia
ipereosinofilia periferica nel 2080% dei casi.
Forma mucosale: in media 2000 eos/μl
Forma muscolare: in media 1000 eos/ μl
Forma sierosa: in media 8000 eos/ μl
può essere diminuita, soprattutto nei pz
con interessamento mucoso
aumentata nel 25% dei pz
talvolta presente per alterato assorbimento di ferro
o sanguinamento occulto gastrointestinale
per la perdita di proteine ma IgE
in campione delle 24h (valore
normale 0-54 mg/dl). Pz con GE hanno elevati valori di
alfa1antitripsina nelle feci a causa della perdita di
proteine e ciò comporta l’inabilità a digerire e assorbire
proteine nel tratto gastrointestinale
presente nel 30% dei pz. Test d-xilosio
alterato a causa del malassorbimento dei carboidrati e
ad un aumento dell’escrezione di grassi
utilità clinica in caso di positività di tali
test rimane controversa nell’ambito della GE
L’utilità dell’imaging nella dg di GE è limitata
ispessimento della parete intestinale ed
eventuale presenza di ascite. Può essere utile per follow-up di
pz in tp
pieghe irregolari e nodulari e ispessimento dello stomaco
e del piccolo intestino
eventuale stenosi dell’antro, irregolarità dello
stomaco e pieghe ispessite del piccolo intestino a causa
dell’edema.
secondo alcuni studi utile per individuare infiltrato eosinofilo
ma non distingue dalle altre cause di flogosi gastrointestinale
I reperti endoscopici possono essere normali o mostrare
variazioni non specifiche e simili a quelle di altre forme
di gastriti. Possono essere rinvenuti eritema mucosa,
friabilità,granularità, erosioni o macchie biancastre
Submucosal nodules and gastric fold
thickening, Uppal et al. 2015
White plaques in the duodenal bulb in
eosinophilic enteritis
• Non esiste cut-off standardizzato per GE, la maggior parte
degli autori fa riferimento a un numero minimo di eosinofili
• L’infiltrato eosinofilo può avere una distribuzione
per tale motivo sono raccomandate biopsie multiple anche su
mucosa apparentemente indenne
• La biopsia mostra un
con
una deposizione extracellulare dei costituenti dei granuli degli
eosinofili contenenti
e
che possono essere
identificate tramite l’immunoistochimica
• Valutazione della tonaca muscolare e sierosa tramite
laparotomia o capsula endoscopica
Fundic-type gastric mucosa with an
increased number of
lamina propria eosinophils, most marked
within the superficial lamina
propria, with occasional eosinophils
infiltrating the overlying superficial
epithelium, consistent with gastric
eosinophilia
Uppal et al. 2015
Mucosa with an increased number of
eosinophils within the
lamina propria as well as occasional
eosinophils infiltrating crypts
Uppal et al.2015
linfoma, carcinoma gastrico
Morbo di Crohn
raramente associato con eosinofilia periferica e/o infiltrato
tissutale eosinofilo
condizione idiopatica associata a
marcata eosinofilia periferica, ma in genere oltre al GIS
colpisce anche altri organi
eosinofili sono in genere perivascolari
• Letteratura limitata
• Raramente remissione spontanea della patologia
• Si può giungere ad un severo malassorbimento e malnutrizione
• Con il trattamento in una piccola percentuale di pz si è
ottenuta una risoluzione della patologia,mentre nella
maggior parte dei pz si verificano delle riacutizzazioni che
richiedono un trattamento a lungo termine
Dieta
Prednisone
Altri
glucocorticoidi
Altro
Target futuri
• Si consiglia a pz sintomatici o con segni di
malassorbimento
• Deve essere effettuata per almeno 6 settimane
• Questo approccio origina dall’esperienza maturata con
l’esofagite eosinofila. Servono ulteriori studi per
provarne con maggior certezza l’efficacia
• Si consiglia dieta ipoallergenica o più spesso la dieta di
eliminazione di
(soia, frumento, uovo, latte,
arachidi e frutta secca, pesci e molluschi)
• Problema della compliance ed equilibrio nutrizionale
• In pz con eosinofilia periferica una
dopo 6 settimane di dieta viene considerata una risposta
efficace
• Tuttavia è limitante utilizzare la conta degli eosinofili per
monitorare la risposta alla tp dietetica (una % di pz non ha
eosinofilia periferica…in tali casi è opportuno
• Se la dieta conduce alla remissione dei sintomi, dell’eosinofilia
periferica e tissutale tali alimenti possono essere reintrodotti
gradualmente
• Sebbene l’ipersensibilità agli alimenti ha un ruolo chiave nella
patogenesi della GE al momento non ci sono evidenze che
supportino l’uso dei test allergologici nella gestione del pz
Gonsalves N, Doerfler B, Yang G, et al
Gastroenterology. 2009;136:S1861.
• Risultati preliminari hanno dimostrato una remissione della GE con
una dieta di 6 settimane
pz sottoposti alla
sottoposti ad una
e
i pz
hanno mostrato un
miglioramento significatico dei sintomi, una completa remissione
istologica, un miglioramento endoscopico e una normalizzazione
dell’eosinofilia periferica dopo 6 settimane
• In pz che non rispondono a dieta
(20-40 mg/die)
• Evidenza su efficacia di glucocorticoidi limitata a pochi case
series in letteratura
• Il miglioramento sui sintomi in genere è evidente entro due sett.
• Lo scopo è ottenere un controllo sui sintomi con la
• Tuttavia alcuni pz richiedono più prolungati di tp (fino ad alcuni
mesi) per ottenere un controllo sui disturbi)
• Pz che non rispondono a prednisone dovrebbero essere trattati
con
• In pz che non risponde a glucocorticoidi ev bisogna valutare
altra diagnosi
• Terapia di mantenimento con
a basso dosaggio
(5-10 mg/die)
in capsule a rilascio controllato ileale (che
bypassano il tratto gastrointestinale superiore) in pz con
GE che interessa l’antro gastrico o il piccolo intestino
[Elsing et al. “Budesonide for the treatment of obstructive
eosinophilic jejunitis”. Z Gastroenterol 2007]
(800 mg/die diviso in 4 dosi):stabilizzatore
dei mastociti che previene il rilascio di mediatori tossici e riduce
l’assorbimento di antigeni dal piccolo intestino
antiH1 e stabilizzatore dei mastociti, associato a
miglioramento in alcuni studi condotti su pochi pz. Si inizia da 1 mg e
Nessuno di questi agenti può essere
si aumenta a 2 o 4 mg/die da 1 a 4 mesi [Bolubkas Dig Dis Sci 2004]
raccomandato
come
dialtri
base
efficace in alcuni
trialterapia
ma non in
farmaco inibitore della produzione di IL4 e IL5 da
parte di TH2 efficace in un singolo pz [Shirai et al.2001]
in uno studio del 2007 Forougi et al. hanno riportato un
miglioramento sui sintomi e una riduzione dell’eosinofilia ma non
statisticamente significativa
2012 Weschler et al in 4 pz ma con beneficio momentaneo
(CC-chemokine receptor 3): è un
recettore dell’eotassina coinvolto nella chemiotassi
degli eosinofili [Komai et al J. Pharmacol Sci 2012]
variante mutata dell’IL4 che si lega al
recettore dell’IL4 e dell’IL13 e ne blocca l’attivazione
[Antoniu. Curr Opin Investig Drug 2010]
anticorpo monoclonale IgG che si lega ad
alta affinità con il recettore dell’IL5 [Ghazi et al.
Expert Opin Biol Ther 2012]
• La GE è una patologia ad
di crescente
riscontro nella pratica clinica
è spesso difficile soprattutto nei casi in cui è
assente l’eosinofilia periferica
• Nel sospetto di malattia è fondamentale ampio
anche su mucosa apparentemente sana
• La conferma diagnostica è il riscontro istologico di abnorme
dopo aver escluso tutte le
possibile cause di eosinofilia secondaria
• Il cardine della tp sono gli
recidive
anche se sono frequenti