Università di Roma Tor Vergata
Scienze della Nutrizione umana
Biochimica della nutrizione
Prof.ssa Luciana Avigliano
A.A. 2013-2014
Calcio
Fosfosforo
Vitamina D
Vitamina K
Magnesio
Calcio corporeo (1200 g)
ossa, denti (99%)
Fosfato, carbonato di Ca
Ca + P = 65% (w/w ) dell osso
Idrossiapatite Ca10(PO4)6(OH)2
Extraosseo (1%)
intracellulare
(mitocondri, R.E.)
Ca citosolico 0,1uM
plasmatico
Distribuzione del calcio
Livello sierico = 90-110 mg/L (2.4 mM)
50% ione non complessato - fisiologicamente attivo
v 40% legato a proteine (albumina)
v 10% sale fosfato, citrato, bicarbonato
v
Complessi con
proteine, inattivo
41%
Complessi con Pi,
HCO3-, citrato
10%
Ionizzato, libero
49%
M+
+ A-
MA
Kps = [M+] x [A-]
Keq=
[M+] x [A-]
[MA]
prodotto di solubilità
MA minerale insolubile,[MA] = costante
dipende da:
pH
temperatura
presenza di altri ioni
Ca3(PO4)2
3Ca2+ + 2PO43-
Kps =[Ca2+]3 x [PO43-]2
CaHPO4
Ca2+ + HPO42-
Kps =[Ca2+] x [HPO42-]
Ca2+ e HPO42- nel plasma presenti ad una concentrazione vicina al prodotto di
solubilità
Quando forma complessi con albumina, [Ca2+] libero diminuisce e la
precipitazione del sale di calcio è inibita
v
v
regolazione ormonale combinata di Ca e P
apporto alimentare di Ca e P ≈ 1:1
FUNZIONI DEL CALCIO
v Struttura
(osso e denti)
v Coagulazione del sangue
v Contrazione muscolare (troponina)
v Attivazione di enzimi idrolitici α-amilasi pancreatica
fosfolipasi A2 pancreatica
tripsinogeno
fosfolipasi C
protein chinasi C
fosfofruttochinasi
v Apertura
di canali per il potassio
v Rilascio di ormoni e neurotrasmettitori
v Regolazione dell'espressione genica
v Regolazione pompa Na/K
v Sistema tampone intracellulare
funzioni regolatorie prevalgono su funzioni scheletriche
perturbazioni nell omeostasi sono tamponate da tessuto osseo
LARN 1996
mg/die
800
1000
1300
1000
1500
età
1-5 anni
6-10 anni
11-24 anni
adulto (25-65 anni uomo; 25-50 anni donna)
gravidanza, allattamento,
donna > 50 anni, uomo > 65 anni
LARN 2012
mg/die
700
1000
1100
1300
1000
1200
1000
età
1- 3 anni
4-6 anni
7-10 anni
14-17 anni
adulto (18-74 M, 18-59 F)
> 75 M, >60 F
gravidanza, allattamento,
FONTI ALIMENTARI DI CALCIO
Latte, yogurt ( 300 mg 240 gr - assorbibile per il 30%)
(per paragone spinaci 115 mg /85 gr ma 5% biodisponibile)
formaggi,
molluschi, crostacei,
legumi e frutta secca,
Acqua bicarbonato calcica (senza calorie)
FATTORI CHE FAVORISCONO L ASSORBIMENTO
• proteine, fosfopeptidi, caseina
• lattosio
• rapporto Ca/P
lattante 1,5:1 - infanzia 1:1
adulto rapporto più ampio 2:1 -1:2
additivi, bibite, integratori sono sbilanciati (Ca:P = 1:4)
• vitamina D
FATTORI CHE DIMINUISCONO L ASSORBIMENTO
• fitati, ossalati, acidi uronici, fosfati (chelanti Ò complessi insolubili)
• eccesso di grassi (saponi insolubili)
• alterazioni mucosa intestinale
(malassorbimento)
• danni epatici (carenza sali biliari)
• danni renali (diminuita sintesi vitamina 1,25 (OH)2D3 diidrossi colecalciferolo o calcitriolo)
• età (anziano più difficoltà ad assorbire Ca derivante da diminuita sintesi
di 1,25 (OH)2D3 e dei recettori, diminuita esposizione alla luce)
ASSORBIMENTO DEL CALCIO . sito più importante di risposta
A livello del duodeno, digiuno, ileo, colon (4%)
Assorbito il 20-30% - nei bambini fino al 70%
ATTIVO transcellulare, saturabile - sotto il controllo di 1,25(OH)2D
PASSIVO paracellulare, non saturabile ad alte concentrazioni di calcio (mM)
per diffusione attraverso le giunzioni intercellulari degli enterociti
esporto tramite
CaATPasi
scambio Ca/Na
trasporto dal lume intestinale
secondo un gradiente
elettrochimico trasportatore
(TRPV/CaT1)
transito - tappa limitante tramite
Calcium Binding Protein
ELIMINAZIONE DEL CALCIO
Feci (Ca non assorbito: ≈ 640 mg/die)
Sudore (≈ 15 mg/die)
Urine (≈ 160-200 mg mg/die) corrispondente alla percentuale assorbita
buona parte del Ca legata all albumina per cui non entra nel filtrato renale,
la parte filtrabile riassorbita tramite trasporto attivo mediato da TRPV5.e
calbindina (meccanismo simile all assorbiemnto intestinale).
Latte materno
Ipocalcemia (6 mg/100ml, 1.5 mM)
- Ipereccitabilità del sistema nervoso
- Tetano dei muscoli scheletrici
CAUSE
• patologie renali
portano a iperfosfatemia; comeconseguenza precipita Ca3(PO4)2 nei tessuti
molli e calcificazioni
• ipomagnesemia
rende osteoclasti più resistenti a PTH
• deficienza di vit D.
UL: 2500 mg/die (corrispondono a 6250 mg di carbonato di calcio)
Alte dosi di Ca interferiscono con l asssorbimento di Zn e Fe
In eccesso per 4-5 giorni si ha:
Ipercalcemia (15 mg/100ml, 3.75 mM)
depressione nervosa, irritabilità, mal di testa, debolezza muscolare, danno renale,
calcificazione dei tessuti molli
Ipercalciuria (300 mg/24h) fattore di rischio per formazione di calcoli renali
insieme a ossalati può portare a formazioni di calcoli; sali litogeni: fosfati, urati. ossalati,.
Ossalati sono di origine endogena ed esogena (da cacao, tè e spinaci, coca cola).
limitare proteine: catabolismo di AA contenenti zolfo à CaSO4 non riassorbito da tubulo
renale.
Fonti endogene di ossalato
Glicina
↓
ossalato
COOI
COO-
Acido ascorbico
↓
Acido L-deidro ascorbico
↓
Acido 2,3 dicheto L-gulonico
↓
ossalato + acido treonico
Etanolammina
↓
Glicoaldeide
↓
Acido glicolico
↓
ossalato
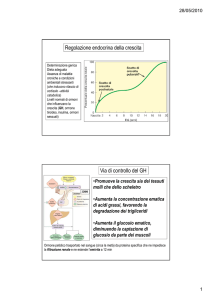
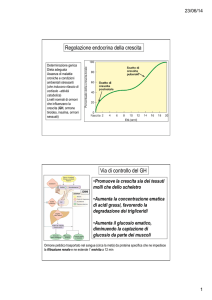
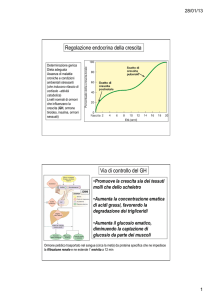
REGOLAZIONE DEL METABOLISMO DEL CALCIO
azione concertata a livello intestinale, renale, osseo.
Azione sinergica ipercalcemizzante di
- Vitamina D
- Ormone paratiroideo (PTH)
Vita D ++
Fluido
Extracellulare
PTH++
PTH ++
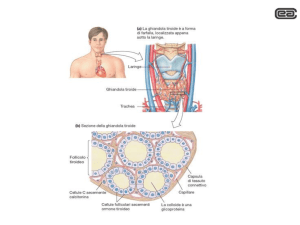
ORMONE PARATIROIDEO (PTH)
NH2
25 aa
PRE
6 aa
PRO
PTH (84 aa)
PreProPTH
R.E.
Pro PTH
Golgi
PTH
granuli
COOH
"
"
Aumentati livelli di vit D e calcio agiscono in modo coordinato ad abbassare i livelli
di PTH
Ü [Ca++] plasmatico
AZIONE MEDIATA da
Ca2+-sensing receptor
ò
AMPc
Û livelli e stabilità mRNA per il PTH
con attivazione di
Û velocità di sintesi
proteine chinasi
Ü velocità di degradazione
ò
aumenta secrezione di PTH
osso
rene
Effetto catabolico del PTH sull osso
1° stadio entro pochi minuti
rapido rilascio di calcio da mitocondri di osteoblasti e osteociti
Non si ha riassorbimento della matrice
2° stadio entro 15 - 2 ore per Û attività osteoclastica
PTH lega recettori di membrana di osteoblasti (derivazione mesenchimale)
ò
osteoblasti secernono effettori locali (PGE2, PGI2, IL-1, TNFα)
ò
osteoclasti
( cellule fagocitiche, derivazione monocito-macrofagica, multinucleate)
• secernono proteine di adesione (osteopontina)
• rilasciano enzimi lisosomiali (idrolasi: ialuronidasi, collagenasi, peptidasi)
• esportano H+
Unità di rimodellamento: formata da osteoblasti ed osteoclasti che agiscono in concerto
A. fase di riassorbimento
B. fase di formazione e mineralizzazione
glicolisi
sintesi e liberazione di
idrolasi lisosomiali E
osteoclasto
CO2+ H2O →
F
anidrasi carbonica
HCO3
Cl –
–+
H+
ATP
ADP + P
endocitosi
frammenti F
Cl –
H+
solubilizzazione di
minerale
F
F
E
esocitosi
E
Idrolisi di strutture di
tessuto connettivo
extra-cellulare
Effetto del PTH a livello renale
- stimola il riassorbimento di calcio
- inibisce il riassorbimento del fosfato
diminuendo l espressione del trasportatore Npt2
- regola l idrossilazione della vitamina D
aumenta l espressione di citP450C1
vitamina D
O
calciferolo
PRO-ORMONE
VITAMINA D3 o colecalciferolo
FONTI
- sintesi endogena: esposizione alla luce solare
- dieta: pesce grasso, tuorlo d uovo (necessita di lipidi
e sali biliari per l assorbimento)
PRECURSORE dell ormone steroideo 1,25-diidrossi colecalciferolo
FUNZIONI dell ormone: agisce a livello trascrizionale
• omeostasi del calcio, in particolare assorbimento
a livello intestinale: geni codificanti per il trasportatore del calcio e
per la proteina legante il calcio
• mineralizzazione ossea
• secrezione dell insulina
sistema immunitario
• sistema cardiovascolare
• sistema muscolare
•
I. PELLE
HO
7-deidrocolesterolo
2HC
LUCE SOLARE
fotolisi da raggi UVB
280-315 nm
temp corporea 37° C
cambio
conformazionale
7
6
4
5
1
3 2
HO
Pre-vitamina D3
HO
CH2
vitamina D3
colecalciferolo
FONTI ALIMENTARI di VITAMINA D
LARN 2012 ( adulto) = 15 ug/die
UL = 100 ug/die
Fonti
pesci di acqua salata e olio di pesce
uova, carne, burro, olio vegetale
molto scarsa in frutta, vegetali, noci
USA - cibi fortificati (latte)
CARENZA di Vit D
Rachitismo: bambino
sconosciuto nei paesi tropicali, scandinavi, esquimesi
nell 800 trattato con olio di fegato di pesce e esposizione al sole,
nel 1930 identificata la vitamina
Pelle scura protegge da troppa biosintesi
Osteomalacia: adulto
deficit di idrossilazione: si somministra calcitriolo
indisponibiità di 25(OH)D3 trattamenti cronici con farmaci anticonvulsanti,
cirrosi epatica avanzata,
indisponibiità di 1-25(OH)2D3 insufficienza renale cronica
mancata azione dell ormone
ECCESSO di Vit D E TOSSICITA
Non dalla dieta
possibile in individui trattati con supplementi vitaminici o latte troppo fortificato
ipercalcemia come conseguenza di
aumentato assorbimento intestinale di calcio
aumentata mobilizzazione del calcio osseo.
ipercalciuria,
debolezza muscolare,
demineralizzazione dell osso
dovuta ad aumento 25OHD3 dal fegato (tappa non regolata- livello di 1,25(OH)
2D3 non modificato)
più grave se da farmaci contenenti 1,25(OH)2D3 perche è superata la tappa di
regolazione
1. PELLE
Pre-vitamina D3
CH3
calore
fotolisi UV
280-315 nm HO
HO
CH2
7-deidrocolesterolo
2. FEGATO (25-idrossilasi)
vitamina D3
colecalciferolo
HO
OH
DIETA
24-idrossilasi
1-idrossilasi
OH
CH2
OH
OH
HO
CH2
3. RENE
HO
OH
CH2
OH
OH
HO
24-idrossilasi
1-idrossilasi
CH2
HO
1,24,25-triidrossicolecalciferolo
OH
1,24,25-triidrossicolecalciferolo (eliminato con bile)
1,25-diidrossi colecalciferolo
1,25 (OH)2 D3 (calcitriolo)
REGOLAZIONE della BIOSINTESI di CALCITRIOLO
Vit D3
25 idrossilasi (mitocondriale o microsomiale)
fegato
non regolata
25 OH D3
1 idrossilasi (mitocondriale)
rene
24, 25 (OH)2 D3
se è presente ipercalcemia
forma non attiva
punto di controllo
1, 25 (OH)2 D3
se è presente ipocalcemia
↑ paratormone
Ca++
↓ fosfato
↓ 1,25 (OH)2 D3
↓
1,25 (OH)2 D
1,25 (OH)2 D
Vit D binding protein
Acido retinoico
eterodimero VDR- RXR
NUCLEO
VDR
VDR RXR
_____ VDRE_____ gene bersaglio
mRNA
CITOPLASMA
proteina
VDR - Recettore Vit D
VDRE - Vitamin D Response Elements
RXR - Recettore Acido 9cis Retinoico (derivato vitamina A)
Le attività biologiche dell 1,25(OH)2D3 non sono limitate alla
regolazione del metabolismo calcio-fosforico ma sono sistemiche
il sistema vitamina D-VDR regola l espressione di oltre il 3% del
genoma umano e controlla i processi di proliferazione e
differenziazione di differenti tipologie cellulari.
E in grado modulare le funzioni biologiche di alcuni sistemi endocrini,
tra cui il sistema insulina-glucagone ed il sistema renina-angiotensina.
Vitamin D Response Elements (VDRE)
osteocalcina
sintetizzata da osteoblasti
associata a tessuti mineralizzati
regolatore della crescita (marcatore sierico di formazione dell osso)
proteina contenente acido γ-carbossiglutammico (Gla) (regolazione posttraduzionale da vitamina K)
+
osso
Û rilascio di calcio
ghiandole paratiroidi
rispondono a ipocalcemia
PTH
Vitamina D
fegato
Calcitriolo
(1,25 (OH)2D)
Calcidiolo
Calcitriolo
25(OH)D3
1,25(OH)2D3
rene
Û formazione calcitriolo
Ü escrezione di calcio
calcio
plasmatico
+
intestino
Û assorbimento di calcio
CALCITONINA: ipocalcemizzante a dosi sopra-fisiologiche
Proteina di 32 a.a. sintetizata dalla tiroide
Negli animali:
Nell uomo:
secreta in seguito ad aumento di Ca2+ ematico
inibisce il riassorbimento osseo da parte degli osteoclasti;
nessuna patologia evidenziata da carenza o da eccesso
Ct: proteina arcaica che ha cambiato funzione
Ct di pesce 40 volte più attiva di quella umana
In altri tessuti: funzione paracrina nel trasporto di protoni, bilancio acidobase, secrezione di prolattina, motilità gastrointestinale
FDA.
Calcitonina da salmone: trattamento della osteoporosi, non nella prevenzione
Meno effecace dei farmaci bifosfonati
Anche effetto analgesico su dolori muscolo-scheletrici
FOSFORO
FOSFORO
Quantità corporea totale = 850 g
0,5-0,65 % bambino - 1,1% adulto
85% nello scheletro
14% tessuti
1% fluidi extracellulari
FUNZIONI: Ca e P hanno funzioni metaboliche differenti
v ATP,
fosfocreatina (energia)
v AMPc,
v RNA,
GMPc, inositolo fosfato (secondi messaggeri)
DNA
v cofattori (NAD, FAD)
v glucosio
v proteine
fosfato (metabolismo),
fosforilate (trasduzione del segnale)
v fosfolipidi (membrane)
v tampone
pH sangue ed equilibrio acido-base (escrezione renale di H+)
(phosphate drinks consigliati da allenatori)
HPO42– - H2PO4– ( pH7,4 rapporto 4:1)
v osso (idrossiapatite Ca/P ≈ 2/1)
ricambio (più elevato durante la crescita) - in/out tramite due processi
- scambio ionico
- riassorbimento attivo
fosforo sierico
3,85 mmol/l
—————————————————————————
fosforo organico
lipidi
2,77 (70%)
2,58
fosforo inorganico (Pi = fosfati)
1,08 (30%)**
diffusibile
0,86
2–
–
HPO4 - H2PO4 ( pH7,4 rapporto 4:1)
(Na+, Ca 2+, Mg2+)
legato a proteine
0.22
** Pi sierico
• Adulto
0,81-1,45 mmol/l
(2,5-4,5 mg/dl)
• Bambino - 2 volte più alto
1,29 - 2,26 mmol /l
(4,0-7,0 mg/dl)
Il raddoppio del [Ca] sierico è letale mentre quello del [P] non dà sintomi apparenti
(può indurre ipocalcemia e calcificazione in tessuti extraossei)
Pi percentualmente minore ma importante.
• interagisce con l omeostasi del Ca
• regolato da PTH e 1,25(OH)2Vit D (feedback)
• omeostasi: a livello di intestino, osso, rene
1.
aumento del Pi porta a diminuzione del Ca2+ libero e di conseguenza
aumenta la secrezione di PTH
2.
Pi inibisce la produzione di 1,25(OH)2Vit D e quindi aumenta la
secrezione di PTH
Omeostasi del fosforo
v assunzione giornaliera 800-1600 mg/d - abbondante presenza nella dieta
v assorbito per circa il 70%
indipendentemente da quantità assunta e da regolazione ormonale
carenza: in presenza di farmaci chelanti come l idrossido di alluminio, abuso di lassativi,
enteropatia da glutine, by pass digiuno-ileali,
v eliminato/riassorbito dal rene (60-80% nel tubulo prossimale)
punto di controllo: Type II Na+-Pi cotransporters (Npt2)Npt2 sulla membrana apicale, associato ad una pompa Na/K sulla membrana
basolaterale
- adattamento cronico a bassi livelli di P: aumentati livelli Npt2
- adattamento acuto: traslocazione di Npt2 dal citoplasma alla membrana
Difetto genetico di Npt2 caratterizzato da ipofosfaturia
LARN 1996 e LARN 2012
FOSFORO
Età (anni)
RDA (mg/die)
1-3
4-8
9-18
19-50
51-70
>70
460
500
1250
700
700
700
RDA Recommended Dietary Allowance
UL (mg/die)
4000
4000
4000
3000
UL Upper intake Level
FONTI ALIMENTARI
Ubiquitario negli alimenti, animali e vegetali
In genere i cibi ricchi in proteine sono ricchi anche in P (15 mg P per 1g
proteine)
60-70% dal latte
20-30 % da carne, pollame, pesce,,uova,
Cereali. Presente sotto forma di fitati di Ca, K, Zn.; complessi poco assorbibili
Ca e P sbilanciati:1 Ca/4 Pi dovuta a:
– Aumentato consumo di cibi lavorati che contengono P quale additivo;
– Aumentato consumo di bibite che contengono acido fosforico e
concomitante diminuzione di latte (USA);
– Consumo di integratori ricchi in P.
non vi è obbligo di etichetta e quindi difficile calcolare l assunzione
P quale additivo
Soprattutto acido fosforico e polifosfati.
USA
1979
20-30% P (320 mg) assunto come additivo
1990
420 mg
in via di aumento
– Bevande sapore di frutta acidulante come citrato
– Bevande tipo cola 44-70 mg acido fosforico per lattina (350 ml).
(USA 1977-1996)
Aumento del 32% del consumo bibite di cui il 66% contengono acido
fosforico e niente Ca
In parallelo, calo del 18% del consumo di latte
quindi
Contemporaneo eccesso di P e carenza di Ca
prevalentemente in adolescenti
Eccessivo consumo porta a
Rischio di formazione di calcoli di fosfato e di ossalato (rischio non evidenziato
con le bevande con citrato)
– Ipocalcemia (studi su adolescenti e donne post-menopausa) dovuta ad
alti livelli di P e H+
Supplementi
(usati ad esempio da atleti)
– Integratori multivitaminici
– Integratori minerali (anione di altri minerali: fosfato tricalcico, fosfato
ferrico, potassio di fosfato)
– Barrette ricche di proteine
– Supplementi di creatina fosfato
Alcuni prodotti possono portare ad un apporto di 3000 mg P/die da addizionare
ai 1200-1600 della dieta, oltre quindi il limite superiore di 4000 mg/die.
Dieta corrente - ricca in P e povera in Ca - causa iperparatiroidismo
secondario e perdita di osso
TOSSICITA
Calcio e fosforo (additivi, bibite, integratori) sbilanciati nella dieta
ò
Û la quota di calcio legato (fosfato di Ca)
e di conseguenza Ü il [Ca2+] libero ematico
ò
Û livelli serici PTH
ò
a breve termine aumenta sintesi 1,25 (OH)2 D3 che compensa
poi alti livelli di fosfato inducono diminuita produzione di 1,25 (OH)2 D3
Vitamina K
VITAMINA K
fillochinone
menachinone
menadione
Antivitamina: dicumarolo
Anticoagulante : warfarina
Funzione biochimica
cofattore di carbossilasi per la sintesi
dell'acido γ-carbossiglutammico (Gla)
α
proteina-HN-CH- CO-proteina
I
CH2
I
γ CH-COO–
I
COO–
Gla
Farmaci con azione antivitaminica
• anticoagulanti: warfarina
• antibiotici: cefalosporina inibitore della vit k-epossido reduttasi
stabile all aria e al calore
sensibile luce e UV
FONTI
piante verdi
spinaci, cavoli 3-4 mg/100g (da spinaci assorbita 4-17%)
fegato
carne
uova, latte
0,1-0,2 mg/100g
0,1-0,2 mg/100g
0,02 mg/100g
Assorbimento
intestino à sistema linfatico
richiede sali biliari e succo pancreatico
Menadione : idrosolubile, assorbito anche in assenza di acidi biliari
Trasporto
chilomicroni
50% in VLDL
25% in LDL e 25% in HDL
livello plasmatico: 0,25-2,7 nmol/l correlato al livello di trigliceridi
Riserva per 10 giorni
fegato: 90% vit K2 e 10% K1
anche riserve extraepatiche: osso, cuore, pancreas
Turnover
coniugata con acido glucuronico
20% escreta con le urine
50 % con le feci
Fabbisogno
LARN 2012
AI (recommended adequate intake)
Adulti: 140 µg/die per maschi e femmina (anche gravidanza e allattamento)
Carenza
Ø riduzione flora batteria
Ø deficit dell assorbimento: inibito flusso di bile (ostruzione); colite
Ø alterata funzione epatica
Ø antagonisti (dicumarolo)
Ø malattia emorragica del neonato (latte materno con basso contenuto di vit K)
Tossicità ossicità
non è stabilito Tolerable Upper Intake Level per le forme naturali K1 e K2
Menadione: dosi > 5 mg /die, nel bambino induce anemia emolitica e
iperbilirubinemia. (non avviene se si somministra Vit K1)
Funzione biochimica
cofattore di carbossilasi per la sintesi dell'acido γ-carbossiglutammico (Gla)
Ø Coagulazione del sangue
fattori II, VII, IX, X
proteine C, S
Ø Osso – proteine contenenti GLA
Ø Sintesi dei sfingolipidi, non è noto se tramite proteine Gla
VIA INTRINSECA
Fattore XII Ú XIIa
Fattore XI Ca2+ Ú XIa
VIA ESTRINSECA
Fattore IX Ca2+ Ú IXa
VIIa Ù Ca2+ Fattore VII
Fattore VIII Ú VIIIaÚ
Fattore X
Ca2+
Ú
Xa
Fattore V Ú VaÚ
Protrombina
Ca2+ Ú trombina
Fibrinogeno Ú monomeri di fibrina
Fattore XIII Ú XIIIa
Ca2+ fattore IV
polimero di fibrina
protrombina
Taglia fibrinopeptidi (2A, 2B)
Dal fibrinogeno
Gla
TROMBINA " Arg -Gly
Xa
"
A
S
274 Arg-Thr
323 Arg -Ile
B
-4
S
-8
fibrinogeno (αAβBγ)2
fibrina (αβγ)2
-4
582
+5
-4
-4 -4
+5
-4-4
+5
-4
Osteocalcina
- sintetizzata da osteoblasti
- associata esclusivamente ai tessuti mineralizzati
- 15-20% proteine non collagene
pM 5700 con 3 Gla che permettono legame idrossiapatite
regolatore della crescita dell osso: topo transgenico: in mancanza del gene per
osteocalcina si ha abnorme formazione di osso:
proteina neosintetizzata rilasciata in piccola frazione nel sangue:
marcatore di formazione di osso: in carenza di vit K o uso antivitamine in circolo
osteocalcina parzialmente carbossilata:
Ritenuto fattore di rischio per frattura ossea (studi su soggetti in terapia con
warfarina non sembrano indicare aumento di fratture)
Marcatori livelli di vit K
v vit k plasmatica
v Livello di carbossilazione della osteocalcina plasmatica
v Gla urinario
Proteina Gla della matrice (MGP)
osso, cartilagine, cuore, reni, polmone:
significato fisiologico per l'osso dove è associata ai siti di calcificazione
inibitore della calcificazione in vivo
deplezione in MGP indotta dalla warfarina induce calcificazione delle arterie e
delle valvole aortiche
difetti genetici in MGP associati a calcificazione della cartilagine, stenosi
polmonare
Vitamina K può avere un ruolo nelle malattie cardiovascolari??
Altre proteine Gla
identificate ma non bene caratterizzate
Gas6: regolazione crescita cellulare
nefrocalcina: nel rene dove sembra inibire crescita di ossalati di Ca
proteine Gla ricche in prolina 1 e 2 presenti in molti tessuti, ruolo sconosciuto
MAGNESIO
Mg2+: catione più abbondate dopo Ca2+, K+, Na+; 2° più abbondante dopo K+
CIRCA Ca- 1000 g - K 250 g - Na 100 g
catione bivalente, più piccolo del Ca
25 grammi
50-60% nell osso (funziona anche da riserva
1% extracellulare
La concentrazione intracellulare è di 5–20 mM a seconda della minore o
maggiore attività metabolica della cellula.
Ca2+
numero di coordinazione 6,7,8 che permette gli permette di agire come molecola
segnale legandosi a proteine ed inducendo cambi conformazionali:
proteina- calcio deve esistere in almeno due stati conformazionali differenti
Mg2+: sempre esacoordinato:
il ruolo primario è di formare complessi con anioni ad alta carica,
nucleotidi polifosfati (ATP, ADP)
acidi nucleici: stabilizza strutture particolari.
L ATP spesso utilizzato in forma di complessi con gli ioni Mg2+ e pertanto è
richiesto per l attività di numerosi enzimi
chinasi, pompe ATP-dipendenti, DNA ed RNA polimerasi, adenilato ciclasi,
ruolo trasmissione del segnale, formazione ed uso di energia, trasporto ioni,
sintesi proteica,
Cofattore di enzimi (piruvato chinasi, enolasi, glutammina sintasi, catena leggera
della miosina, creatina chinasi)
Richiesto per attività ottimale
- coordina il legame del substrato al sito attivo
- stabilizza la conformazione attiva
Sintomi della deplezione in Mg
ipocalemia - malfunzione della Na-KATPasi (ARITMIA CARDIACA)
ipocalcemia - malfunzione della CaATPasi
(MANIFESTAZIONI NEUROMUSCOLARI, ipereccitabilità, tetania,)
che non porta ad aumento secrezione PTH
resistenza a PTH - alterata risposta proteine G nell'interazione PTHrecettore
diminuzione livelli sierici di 1,25 (OH)2 vit D
IPERTENSIONE (alterazione Ca e vasospasmo nella muscolatore liscia
vasale)
il ritorno alla norma dopo somministrazione di Mg richiede giorni.
Carenza alimentare RARA
Fonti alimentari
alto contenuto in Mg grano integrale, vegetali a foglia verde, legumi
Intermedio carne, prodotti caseari, frutta
basso alimenti raffinati
DEPLEZIONE DI Mg secondaria a malattia o agenti terapeutici
- Malassorbimento, diarrea cronica, colite,
- Eccessiva perdita con le urine (diabete mellito associato a
glicosuria, alterazione aldosterone, acidosi metabolica,
- Alcolismo cronico (malnutrizione con scarso apporto di nutrienti ed
anche Mg, diarrea, minore riassorbimento renale)
Persone fisicamente attive in genere assumono quantità adeguate di
Mg con la dieta: perdita di Mg si potrebbe avere in seguito a danno
muscolare oppure perdita con il sudore.
In alcuni paesi si da più importanza che in altri; la stessa bevanda per
atleti addizionata di sali di Mg in alcuni paesi ma venduta senza
addizione in altri
Mg in eccesso interferisce con l assorbimento di calcio