SEZIONE SCIENTIFICA - Patologia in pillole
PATOLOGIA IN PILLOLE
Nr. 73
U. Perriard
Storia clinica
Un’uomo di 80 anni viene sottoposto
a sigmoidectomia laparoscopica per
diverticolite acuta con perforazione.
Una settimana dopo l’intervento il
paziente accusa forti dolori addominali con peritonismo. Si procede ad
un secondo intervento chirurgico con
resezione del colon discendente per
sospetta insufficienza anastomotica.
Il preparato operatorio di 23 cm di
lunghezza mostra sierosa opaca,
focalmente ricoperta da panno fibrinoso. La parete intestinale appare
Indica la diagnosi corretta:
a insufficienza anastomotica in colite
ischemica
b colite pseudomembranosa da
Clostridium difficile
c colite da farmaci
d diverticolite perforata
e malattia di Crohn
286
TRIBUNA MEDICA TICINESE
77 LUGLIO/AGOSTO 2012
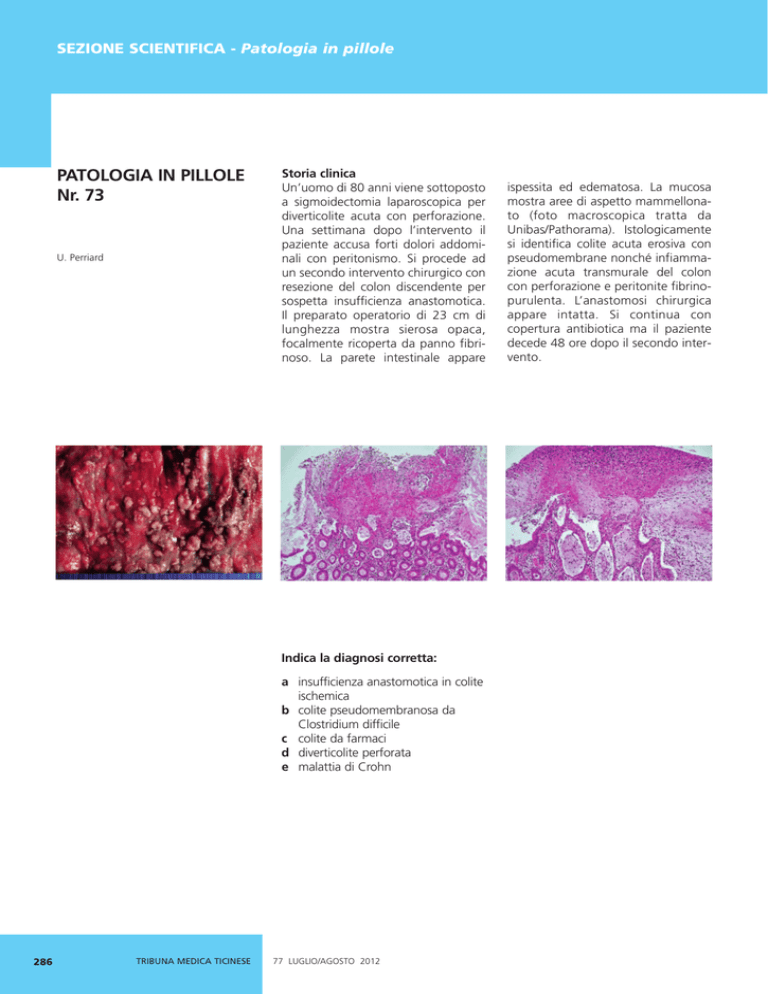
ispessita ed edematosa. La mucosa
mostra aree di aspetto mammellonato (foto macroscopica tratta da
Unibas/Pathorama). Istologicamente
si identifica colite acuta erosiva con
pseudomembrane nonché infiammazione acuta transmurale del colon
con perforazione e peritonite fibrinopurulenta. L’anastomosi chirurgica
appare intatta. Si continua con
copertura antibiotica ma il paziente
decede 48 ore dopo il secondo intervento.
SEZIONE SCIENTIFICA - Patologia in pillole
Diagnosi
Colite pseudomembranosa
da Clostridium difficile
Commento
Clostridium difficile è il patogeno
nosocomiale gastrointestinale più frequente.
La colonizzazione del colon avviene
attraverso l’ingestione di spore resistenti al calore, che possono persistere per mesi nell’ambiente e sono particolarmente prevalenti nei luoghi di
assistenza sanitaria. L’infezione è frequentemente associata a concomitante o recente terapia antibiotica, in particolare dopo amministrazione orale
del farmaco. Soprattutto antibiotici ad
ampio spettro possono alterare l’equilibrio della normale flora batterica
intestinale e permettere una crescita
massiva di C.difficile e conseguente
produzione di tossine che con effetto
citopatico diretto danneggiano la
mucosa intestinale. Occasionalmente
la colite pseudomembranosa da C.difficile si può verificare in assenza di
esposizione agli antibiotici, per esempio come complicanza dopo un intervento chirurgico o secondariamente a
patologia cronica debilitante (ischemia
intestinale, uremia). È stata anche
descritta un’associazione di colite
pseudomembranosa con inibitori della
pompa protonica. La maggioranza dei
pazienti sono anziani, ma l’infezione
non è limitata a questa fascia d’ètà.
Nella ultima decade si è notato un
aumento dell’incidenza, severità e
mortalità dell’infezione da C.difficile
in ambiente nosocomiale. Anche le
recidive dopo un primo episodio
sono frequenti e in aumento. Questi
fenomeni sono essenzialmente imputabili a mutazioni del genoma batterico che conferiscono resistenza contro antibiotici, aumentano la produzione di tossine oppure facilitano la
sporulazione, incrementando la prevalenza e la virulenza dell’agente
patogeno.
In solo metà dei pazienti ospedalizzati, che presentano colonizzazione
intestinale con C.difficile tossigeno
come complicanza di terapia antimicrobiale, si sviluppa un’infezione sintomatica. Gli altri pazienti diventano
portatori asintomatici del batterio. È
stato dimostrato che quest’ultimi
manifestano un aumento precoce di
IgG-anticorpi sierici contro la tossina
A del batterio. Pazienti che sviluppano un’infezione, invece, non manifestano questi livelli di IgG-anticorpi. La
selezione di pazienti senza immunità
protettiva spiega anche il drammatico aumento del rischio di recidiva in
pazienti che hanno già subito una
recidiva (da 20% a 40% e fino a più
di 60% dopo due recidive).
La sintomatica dell’infezione varia da
lieve diarrea a conclamata colite
pseudomembranosa che può manifestarsi, come nel paziente di questo
caso, con decorso fulminante, perforazione e/o megacolon tossico.
Diarrea acquosa iniziale può essere
accompagnata da dolori addominali,
crampi, febbre, leucocitosi e a volte
perdite di sangue. I sintomi possono
apparire anche alcune settimane
dopo sospensione della terapia antibiotica.
La diagnosi va sospettata nel contesto nosocomiale quando un paziente, soprattutto anziano, sviluppa
diarrea severa durante o dopo la
somministrazione di antibiotici.
Le analisi di laboratorio vertono sull’isolamento o la scoperta di componenti o prodotti dell’agente infettivo.
I tipi patogeni di C.difficile producono esotossine proteiche, tossina A e
B, che possiedono attività citotossiche. Colture delle feci (esame più
sensitivo) o test per le tossine di
C.difficile (esame più specifico) sono
positive fino al 95% dei casi.
L’esame endoscopico di solito non è
necessario. Se eseguito, si possono
identificare pseudomembrane giallo-
77 LUGLIO/AGOSTO 2012
biancastre, a volte distribuite a chiazze, più frequentemente nel colon
sinistro, con sanguinamento delle
placche dopo rimozione delle stesse.
Il retto può essere risparmiato. In casi
meno eclatanti si osservano eritema e
friabilità della mucosa senza pseudomembrane. Anche in questi casi è
però possibile osservare alterazioni
istologiche caratteristiche.
Il quadro istologico di colite pseudomembranosa si presenta con lesioni
“a vulcano” con necrosi intercriptale
e cripte dilatate dove originano le
tipiche pseudomembrane laminate
composte da fibrina, mucina e granulociti neutrofili. Le ghiandole dilatate contengono neutrofili e mucina
e spesso perdono il rivestimento epiteliale superficiale. La colite severa e
prolungata porta a necrosi della
mucosa a tutto spessore. Anche
lesioni poco caratteristiche, di solito
una colite focale attiva con occasionali empiemi criptali ma senza pseudomembrane, sono state descritte in
associazione con un esame positivo
per le tossine di C.difficile.
Con il termine “colite pseudomembranosa” non si intende una diagnosi istologica specifica ma la descrizione di un quadro infiammatorio. Nella
maggioranza dei casi questo quadro
è associato a un’infezione da C.difficile, ma altre infezioni come pure una
colite ischemica possono indurre alterazioni istologiche simili. Il contesto
clinico con terapia antibiotica in
corso o pregressa come pure l’esame
delle feci per le tossine di C.difficile
sono in questi casi dirimenti.
Il trattamento di scelta per l’infezione
da C.difficile sono Metronidazolo e
Vancomicina, anche se l’obiettivo
finale del trattamento è sospendere
tutte le terapie antibiotiche e permettere alla microflora intestinale di rigenerarsi e ristabilire un equilibrio fisiologico.
TRIBUNA MEDICA TICINESE
287
SEZIONE SCIENTIFICA
L’attuale aumento dell’incidenza e
della severità dell’infezione ha stimolato la ricerca di nuove terapie, anche
prive di antibiotici. In questo contesto,
l’immunoterapia passiva con amministrazione intravenosa di immunoglobuline non appare ancora efficace. In
casi di malattia severa (megacolon tossico) o refrattaria a trattamenti antibiotici, la colectomia subtotale può
essere inevitabile. Sempre più importante nel contesto ospedaliero appare
la prevenzione primaria evitando l’eccessiva e spesso inutile prescrizione di
antibiotici e incentivando prescrizioni
mirate e non a largo spettro. È importante non dimenticare che la decontaminazione dell’ambiente e l’igiene
restano importanti ed efficaci misure
di prevenzione.
Bibliografia
Kelly CP e LaMont JT. Clostridium difficile –
more difficult than ever. N Engl J Med 2008;
359:1932-40.
Loo VG et al. Host and pathogen factors for
Clostridium difficile infection and colonization.
N Engl J Med 2011;365:1693-703.
Fenoglio-Preiser CM et al. Gastrointestinal
Pathology. Edited by Wolters Kluwer/Lippincott Williams & Wilkins. Third Edition, 2008.
U. Perriard, Istituto cantonale di patologia
288
TRIBUNA MEDICA TICINESE
77 LUGLIO/AGOSTO 2012









