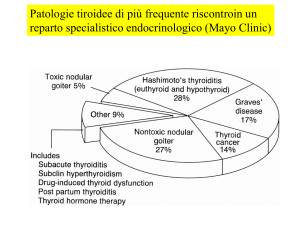
Patologie tiroidee di più frequente riscontroin un
reparto specialistico endocrinologico (Mayo Clinic)
WWW.FISIOKINESITERAPIA.BIZ
Tireotossicosi = eccesso di ormoni tiroidei
Tireotossicosi ≠ ipertiroidismo
Varietà di
tireotossicosi
1) Associata ad iperfunzione tiroidea
⇑ produzione TSH (ipertir. secondario)
- adenoma ipofisario TSH secernente
- resistenza agli ormoni tiroidei (?)
⇑ produzione HCG (ipertir. secondario)
- tumore secernente HCG
- tireotossicosi gestazionale
⇑ produzione di stimolatori anomali (ipertir. primitivo)
- Malattia di Basedow
Autonomia intrinseca della tiroide (ipertir. primitivo)
- adenoma e gozzo multinodulare tossico
Ipertiroidismo da iodio (ipertir. primitivo)
Varietà di
tireotossicosi
2) Non associata ad iperfunzione tiroidea
Da aumentata liberazione
- tiroidite subacuta di De Quervain
- tiroidite silente e/o post-partum
- amiodarone
- radiazioni
Da assunzione esterna di ormoni
- tireotossicosi fattizia
- tossicosi da hamburger
Manifestazioni cardiovascolari dell’ipertiroidismo
Segni e sintomi:
• Tachirdia⇒cardiopalmo
• (Dispnea da sforzo)
• Angina pectoris per ⇓ riserva coronarica
• ⇑gittata sistolica e ⇓ tempo di circolo
• ⇑ PA differenziale
• Polso ampio e celere
• Itto aumentato
• Click mesosistolico alla punta
• Scompenso cardiaco ad alta gittata
ECG
• Tachicardia sinusale
• Tachiaritmia sopraventricolare
Reperti ecografici/radiologici
• Prolasso della mitrale
Manifestazioni metaboliche dell’ipertiroidismo
¾ ⇑ Del metabolismo basale
¾ ⇑ della produzione di calore (febbricola
intolleranza al caldo, ⇑ sudorazione)
¾ calo ponderale
¾ ipocolesterolemia
¾ ⇑ catabolismo proteico
Manifestazioni gastro-intestinali dell’ipertiroidismo
¾ diarrea e/o ⇑ frequenza alvo
¾ iperemesi
Manifestazioni neuropsichiche dell’ipetiroidismo
¾ nervosismo
¾ insonnia
¾ agitazione psico-motoria⇒ psicosi
¾ fini tremori
Manifestazioni neuro-muscolari dell’ipetiroidismo
¾ astenia, facile stancabilità
¾ retrazione palpebra superiore
Tumori secernenti TSH.
• Sono entità rare
• Grandi dimensioni
• TSH alto, FT4 alto
• DD resistenza
Malattia di Basedow
(Morbo di Graves)
¾ 1-2% popolazione
¾ 10 volte più frequente nella femmina
¾ più frequente 40-60 anni
¾ gozzo di dimensioni variabili
La tiroide si presenta con follicoli iperplastici e infiltrati di
cellule linfatiche
Scintigrafia tiroidea
Basedow
Tiroidite
Oftalmopatia basedowiana
Oftalmopatia basedowiana
¾ nel 5-10% dei pazienti insorge senza ipetiroidismo
¾ nel 50-75% dei pazienti si accompagna ad ipertiroidismo,
insorgendo l’anno prima o dopo la diagnosi
Sintomi oculari del M. di Basedow
¾ Semplice protusione bulbo (estetica)
¾ Congestione congiuntivale (arrossamento
sensazione corpo estraneo, lacrimazione)
¾ Chemosi, fotofobia
¾ Oftalmoplegia con diplopia
¾ Lagoftalmo⇒cheratiti
¾ ⇑ pressione retrobulbare ⇒stasi venosa, neurite ottica, atrofia
ottica
¾ Dislocazione del bulbo
Semeiotica ipertiroidismo:
¾ Segno di Graefe (facendo fissare al paziente un dito che
venga abbassato dall’alto verso il basso, la palpebra superiore
del pz non segue→tratto di sclera rimane scoperto)
¾ Segno di Moebius (facendo fissare un dito che venga
lentamente avvicinato sin davanti al naso, uno dei due occhi o
entrambe deviano all’esterno abbandonando la convergenza)
Dermopatia basedowiana
Gozzo tossico
Mutazioni somatiche del TSHR (o Gsα)
⇒adenoma e gozzo multinodulare tox
Mutazioni germinali del TSHR
⇒ipertiroidismo familiare autosomico
dominante non autoimmune
Differenze fra gozzo tossico e Basedow
• Quadro scintigrafico:
GT
area/e +
Basedow
tutto +
• Quadro ormonale
GT
↑ FT3
≈↑ FT4
Basedow
↑ ↑FT4
↑FT3
:
• Quadro umorale:
GT
Basedow
AutoAb- AutoAb+
• Quadro clinico:
GT
occhinoduli
Basedow
(occhi+)
non noduli
Ipertiroidismo da iodio
(Fenomeno di Jod-Basedow)
• Più frequente in aree a carenza iodica
• insorge in persone predisposte (gozzo)
• ↑FT4>FT3
• difficile da trattare
• ioduria molto aumentata
• (bassa captazione alla scintigrafia)
Amiodarone e tiroide
Farmaco antiaritmico molto usato
Circa 30% di iodio (75 mg/capsula)
Farmaco lipofilico: si accumula anche per 6-9 mesi
Effetti dell’amiodarone sulla tiroide:
inibisce conversione T4 in T3
inibisce la sintesi e secrezione di T4 e T3
Quadri clinici:
9 Ipotiroidismo
9 Ipertiroidismo
Tipo I
Tipo II
Ipertiroidismo da amiodarone
Quadro clinico:
¾ grave perché pazienti già cardiopatici
¾ ioduria molto aumentata
Ipertiroidismo tipo I
9 più frequente nelle zone a carenza iodica
9 spesso tireopatia sottostante
9 aumentata sintesi e produzione T4 e T3
9 captazione radioiodio normale o aumentata
9 trattare con antitiroidei (+ percolorato potassio)
Ipertiroidismo tipo II
9 quadro tipo tiroidite (distruzione)
9 non aumentata produzione T3 e T4
9 bassa captazione radioiodio
9 glicocorticoidi
Attenzione!
Forme miste!
Ipertiroidismo subclinico
Definizione:
TSH basso (non misurabile) con normale FT4 e FT3
Classificazione:
¾ endogeno (aumentata sintesi ormoni tiroidei)
¾ esogeno (ingestione di ormoni tiroidei)
Diagnosi differenziale:
Ipotiroidismo secondario iniziale
(ormoni tendono ad essere bassi)
Sintomi:
Nessuno
Tachicardia e fibr. atriale
Osteoporosi
Sintomi sfumati di ipertir.
Terapia ipertiroidismo
1. Medica
2. Chirurgica
3. Radioiodio
Terapia medica:
¾ si esegue per 12-24 mesi
¾ remissione nel 30-50%
¾ possibili ricadute (max 1 anno, largo gozzo, grave ipert.)
¾ effetti collaterali
- prurito, rush, artralgia (frequenti)
- rari epatite, LES, agranulocitosi (<1%)
1) Tionamidi
2) Propanololo: solo come sintomatico
Radioiodio
• determina progressiva distruzione delle cellule tiroidee iperattive
• spesso si accompagna a ipotiroidismo (può essere desiderato)
• può determinare una tiroidite attinica
• può peggiorare oftalmopatia (prednisone)
• da evitare in gravidanza e allattamento
• non rischio di cancro
Tiroidectomia
• Totale (o subtotale)
• Determina ipotiroidismo
• Non peggiora (migliora?) oftalmopatia
• Possibili danni a paratiroidi e n. laringeo riccorrente
• Importante chirurgo esperto
Resistenza agli ormoni tiroidei
¾Mutazione puntiforme esone 9 o 10 TRβ
¾Tramiss. autosomica dominante (eterozigosi dominante neg.)
¾Gozzo con TSH = o ⇑ ma ⇑ attività biologica e comunque
inappropriato per FT4 elevato
¾Nessun sintomo oppure ritardo di crescita, ⇓ BMI, ⇓ QI,
deficit acustico, tachicardia, osteopenia.
¾Descritti circa 600 pazienti