Università degli Studi di Messina
Dipartimento di Scienze Pediatriche Mediche e Chirurgiche
UOC di Genetica ed Immunologia Pediatrica
Direttore Prof. Carmelo Salpietro
UOS di Cardiologia Pediatrica
Direttore: Maria Pia Calabrò
TACHICARDIA SOPRAVENTRICOLARE
IN ETÀ PEDIATRICA
Privitera C, Randazzo A, Manuri L, D’Amico G, Alterio T, Centorrino R, Costa A, Bruno L,
De Luca F, Calabrò MP
Definizione
Il termine tachicardia indica una frequenza cardiaca superiore a quella “normale” per l’età.
FREQUENZA CARDIACA NORMALE IN ETÀ PEDIATRICA
riposo
(veglia)
riposo
(sonno)
sforzo
(pianto,febbre)
0- 3 mesi
10- 190
80-180
fino a 200
3 mesi- 2 aa
80- 150
70-120
fino a 200
2- 10 anni
75- 110
60-90
fino a 180
> 10 anni
55- 90
50-90
fino a 180
Sintomatologia e segni clinici
Poiché il neonato, a differenza del bambino e dell’adulto, non sa riferire sintomi soggettivi quali
palpitazioni o lipotimie, le tachicardie possono essere asintomatiche e di riscontro causale
durante la visita pediatrica quando venga rilevata una frequenza cardiaca (FC) insolitamente
elevata. Il neonato tollera molto bene valori di FC anche superiori a 250/m’ purché questi non si
protraggano per molte ore; infatti dopo 12-24 ore il progressivo deterioramento emodinamico
porta alla comparsa di sintomi e segni clinici dello scompenso cardiaco.
I sintomi e segni clinici dello scompenso cardiaco nel neonato sono:
•
Tachipnea, respiro irregolare, fasi di apnea
•
Rifiuto del poppatoio
•
Cute pallida, grigiastra, fredda, umida
•
Polso piccolo
•
Rantoli
•
Toni di intensità ridotta
•
Vomito
•
Epatomegalia
•
Oligo/anuria
È bene fare un attento esame obiettivo cardiaco valutando:
Intensità del primo e del secondo tono
Validità e ritmicità dei toni cardiaci
Presenza di soffi patologici
Polsi radiali e femorali
Pressione arteriosa
Eventuale presenza di onde giugulari di “cannone” (rapido sollevarsi delle pareti delle vene
giugulari ovvero guizzi ben visibili al collo soprattutto nella fossa sopraclaveare)
Diagnosi differenziale
Tachicardie sopraventricolari
Tachicardie ventricolari
È ovvio che tramite il tracciato elettrocardiografico viene fatta la diagnosi differenziale delle varie
tachicardie, tuttavia, in assenza di ECG, alcuni elementi clinici possono orientare verso una forma
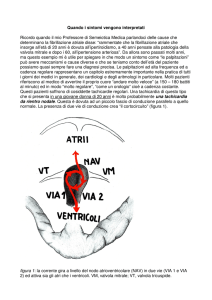
ventricolare, in particolare la presenza dei segni di dissociazione atrio-ventricolare (A-V),
condizione in cui gli atri e i ventricoli si attivano indipendentemente gli uni dagli altri in virtù di due
segnapassi, uno che controlla gli atri (nodo seno-atriale) e l’altro i ventricoli (il focus ectopico
ventricolare).
Tali segni clinici di dissociazione A-V sono:
a) I tono di intensità variabile
b) Polso radiale di ampiezza variabile
c) Pressione arteriosa sistemica variabile
d) Onde giugulari di “cannone”
Tutti questi segni si spiegano perché i rapporti tra la contrazione atriale e quella ventricolare sono
mutevoli. Infatti, essendo l’attività ventricolare indipendente da quella atriale, la contrazione degli a
atri può cadere prima di quella ventricolare, contemporaneamente o anche dopo di essa.
Un altro elemento utile ai fini della diagnosi differenziale è il dato anamnestico sull’inizio e
l’eventuale fine della tachicardia. Un inizio e una cessazione graduale sono indicativi di tachicardia
sinusale (vedi dopo), mentre un inizio e una cessazione improvvisi indicano una tachicardia
parossistica.
Tachicardie sopraventricolari
In generale si caratterizzano per la presenza di QRS stretti (in assenza di conduzione aberrante o
blocco di branca preesistente).
Distinguiamo:
Tachicardia sinusale
Solitamente è espressione della risposta fisiologica del nodo del seno a svariati stimoli che
determinano una esaltata attività del sistema nervoso simpatico (febbre, sforzo fisico,
emozione, pianto, anemia, farmaci, tireopatie, dolore, ipossia, sepsi, ipovolemia, etc). La
tachicardia ha un inizio e cessazione graduale. Il quadro elettrocardiografico mostra onde P
che precedono complessi QRS regolari per morfologia e durata. La frequenza è elevata per
l’età ma raramente >220 bpm. La terapia è eziologica.
Tachicardia sinusale
Possibili cause “non cardiologiche” di tachicardia:
Ipossia
Ipovolemia
Ipertermia
Iper-ipokaliemia
Tamponamento cardiaco
Pneumotorace iperteso
Tromboembolia
Dolore
Ipertiroidismo
Tossici/farmaci
In assenza di onde P (o se le onde P non precedono regolarmente il QRS) e il QRS è stretto
(<0,10 sec), possiamo essere di fronte ad una tachicardia parossistica sopraventricolare:
Tachicardia da rientro A-V (TRAV)
Rappresenta circa l’80% delle tachicardie parossistiche del neonato ed è legata alla presenza
di una via accessoria. La maggior parte dei neonati con tachicardia parossistica a QRS stretti
presenta, al ripristino del ritmo sinusale un quadro di preeccitazione ventricolare. La
sindrome di Wolf-Parkinson-White che è caratterizzata da PR corto, onda delta, QRS
largo a ritmo sinusale (preeccitazione ventricolare) ed anamnesi di episodi recidivanti di
tachicardia parossistica; essa ha una incidenza del 1.5-2 per mille nati vivi e nel 20-30 % dei
casi si associa ad una cardiopatia congenita, soprattutto l’anomalia di Ebstein.
Tachicardia da rientro A-V
Preeccitazione ventricolare
Tachicardia da rientro nodale (TRNAV), il cui presupposto elettrofisiologico è la
“dissociazione longitudinale del nodo A-V” che consente, in determinate circostanze,
l’attivazione di un circuito di rientro nodale.
Tachicardia atriale ectopica (TA)
Anche se in età neonatale la TRAV è la forma più comune, bisogna tenere presente la possibilità
di una TRNAV o di una TA. La diagnosi differenziale è fondata su diversi elementi, il più
importante dei quali è l’intervallo tra i complessi QRS e l’onda P:
-
Se la P precede di poco il QRS TA
-
Se la P coincide con il QRS TRNAV
-
Se la P segue il QRS con un intervallo non brevissimo TRAV
Altre tachicardie ancora più rare in età pediatrica sono:
Tachicardia reciprocante da via accessoria lenta (tipo Coumel), tachicardia che presenta
un andamento ripetitivo, con parossismi tachicardici più o meno lunghi alternati a fasi di
ritmo sinusale durante la giornata. Per questo motivo può essere causa di
“tachicardiomiopatia”.
Tachicardia giunzionale automatica
Flutter atriale
Fibrillazione atriale.
Terapia
Il trattamento nella tachicardia parossistica sopraventricolare prevede innanzitutto il tentativo di
interruzione mediante manovre vagali:
Nel I anno di vita e soprattutto nel periodo neonatale è utile il diving reflex che si può eseguire in
due modi:
a) Applicando sul volto del neonato, in modo da coprire naso e bocca, un contenitore di goma
(guanto chirurgico) riempito di acqua ghiacciata. La durata della manovra non deve superare
i 15 sec e deve essere eseguita sotto costante monitoraggio cardiaco. (fig1)
b) Immergendo il volto del piccolo paziente in una bacinella di acqua ghiacciata per circa 1015 secondi, dopo avergli tappato la bocca e il naso.
Nel neonato lattante
DIVING REFLEX
Fig 1
Sacchetto con acqua e ghiaccio su
bocca e naso per 20-30 secondi
Il diving reflex è più efficace nelle forma di tachicardia parossistica sopraventricolare da rientro di
recente insorgenza. È utile anche per la diagnosi differenziale:
-
Tachicardia sinusale Se graduale rallentamento ella frequenza cardiaca seguito da un
progressivo ritorno al valore iniziale
-
Tachicardia atriale o flutter atriale a conduzione 2:1 Se improvviso rallentamento della
frequenza cardiaca con immediato ritorno al valore iniziale al termine della manovra
-
Tachicardia parossistica da rientro Se interruzione del circuito con ripristino del ritmo
sinusale anche se in taluni casi il diving reflex non provoca alcun effetto.
Le manovre vagali non influenzano minimamente le tachicardie ventricolari perché i ventricoli non
hanno una ricca innervazione vagale, a differenza del nodo seno-atriale e atrio-ventricolare.
Si raccomanda di evitare la compressione dei bulbi oculari nei primi mesi di vita perché può
danneggiare l’organo della vista.
Altre manovre vagali, ma generalmente inefficaci sotto i tre anni, sono :
a) Massaggio del seno carotideo (fig2)
b) Manovra di Valsalva (nel bambino collaborante fare soffiare energicamente in una
cannuccia)
c) Riflesso del vomito
d) Compressione contro resistenza dell’addome (a paziente sdraiato)
Massaggio del seno carotideo, nel
bambino più grande (> 2 anni)
Fig 2
I caso di insuccesso con le manovre vagali, bisogna reperire accesso venoso e procedere con la
terapia farmacologica:
a) Adenosina (0.5 mg/kg ev), agente muscarinico, ad emivita brevissima (<30 sec) che
produce una forte e fugacissima azione vagale. Ha una efficacia del 100% nella
TRNAV. Deve essere somministrata in bolo rapidissimo e può essere ripetuto dopo
pochi minuti. Può provocare un rash cutaneo da vasodilatazione improvvisa e, alla
comparsa del ritmo sinusale, si può osservare una fugace bradicardia sinusale o ritmo
giunzionale.
b) In caso di inefficacia dell’adenosina sono utili il propafenone o la fleicainide (farmaci
della classe 1C) alla dose di 1 mg/kg ev. Sono efficaci nei casi in cui il circuito di rientro
sia sostenuto da una via accessoria. Non vanno utilizzati in pazienti con cardiopatia
organica o scompenso cardiaco perché possono deprimere ulteriormente la funzione
ventricolare.
c) Nei neonati con tachicardia parossistica sopraventricolaree sintomi o segni di
tahicardiomiopatia che non hanno risposto alle manovre vagali o all’adenosina può
essere utile l’amiodarone (5 mg/kg ev) eventualmente associato alla digossina. In
questi casi, tuttavia, sarebbe da preferire la stimolazione elettrica trans esofagea (SATE)
particolarmente utile per convertire le tachicardie da rientro.
d) Nei pazienti con precarie condizioni emodinamiche nei quali sia necessario l’immediato
ripristino del ritmo sinusale, è indicata la cardioversione elettrica
e) L’ablazione transcatetere, in età pediatrica è da riservare solo ai casi non controllabili
farmacologicamente poiché le lesioni indotte dalla radiofrequenza tendono nel tempo ad
espandersi con l’accrescimento del cuore dando il rischio di creare un substrato
aritmogeno.
FLOW CHART RIEPILOGATIVA
BIBLIOGRAFIA
Calabrò MP, Cerrito M, Luzza F, Oreto G. Supraventricular tachycardia in infants: epidemiology
and clinical management. Dipartimento di Scienze Pediatriche Mediche e Chirurgiche, Università di
Messina, Università di Messina, Messina, Italy.
DAVID J. FOX, ALEXANDER TISCHENKO, ANDREWD. KAHN, MD, ALLAN C. SKANES, MD, LORNEJ.
GULA, RAYMONDK. YEE, FRCPC; GEORGE J. KLEIN; Supraventricular Tachycardia: Diagnosis and
Management. Mayo Clin Proc. 2008;83(12):1400-1411
J Dixon, K Foster, J Wyllie, C Wren. Guidelines and adenosine dosing in supraventricular
Tachycardia.; Arch Dis Child 2005;90:1190–1191. doi: 10.1136/adc.2005.07763.
Dominik Stambacha, Vera Bernetb, Urs Bauersfelda. Clinical recognition and treatment of atrial
ectopic tachycardia in newborns. SWISS MED WKLY 2007 ; 137 : 402 – 406 · www. smw. Ch
Drago F., Massimo Stefano Silvetti, Antonella De Santis, Simona Marcora, Giovanni Fazio,
Silvia Anaclerio, Paolo Versacci, Francesca Iodice, and Vincenzo Di Ciommo. Paroxysmal
reciprocating supraventricular tachycardia in infants: electrophysiologically guided medical
treatment and long-term evolution of the re-entry circuit. Europace (2008) 10, 629–635
doi:10.1093/europace/eun069.
Jack F. Price, MD, Naomi J. Kertesz, MD, FACC, Christopher S. Snyder, MD, Richard A.
Friedman, MD, FACC, Arnold L. Fenrich, JR, MD, FACC Houston, Texas. Flecainide and Sotalol:
A New Combination Therapy for Refractory Supraventricular Tachycardia in Children _1 Year of
Age. JACC Vol. 39, No. 3, 2002February 6, 2002:517–20.
S.H. Lima, V. Anantharamana,W.S. Teob, Y.H. Chanc. Slow infusion of calcium channel blockers
compared with intravenous adenosine in the emergency treatment of supraventricular tachycardia.
Resuscitation 80 (2009) 523–528.
Manole MD, Saladino RA. Emergency department management of the pediatric patient with
supraventricular tachycardia. Pediatr Emerg Care. 2007 Mar;23(3):176-85.
Oreto G. I disordini del ritmo cardiaco: diagnosi delle aritmie cardiache all’Elettrocardiogramma di
superficie. Centro scientifico editore. Capitolo 11: 31-34. Edizione 2005
Emily Anne Schlechte, MSN, RN, Nicole Boramanand, MSN, CPNP, & Marjorie Funk, PhD, RN,
FAHA, FAAN. Supraventricular Tachycardia in the Pediatric Primary Care Setting: Agerelated
Presentation, Diagnosis, and Management. National Association of Pediatric Nurse Practitioners.
doi:10.1016/j.pedhc.2007.08.013.