Diagnosi, piano di trattamento e terapia estetica e funzionaledei
pazienti con gravi ed estese usure dentali
Dott. Odt. Frank Spear
L’incontro con un protagonista della protesi mondiale.
Frank Spear non è "solo" uno dei protesisti migliori del mondo.
E non è "solo" un ottimo odontotecnico.
È un esperto in grado di sciogliere molti dei nodi comunicativi ed operativi che ogni team
protesico incontra quotidianamente.
Frank Spear è un grande "maestro", un professionista che dalla sua esperienza tecnica e
clinica ha tratto un metodo, una serie di strategie diagnostiche ed operative per
semplificare e risolvere in modo predicibile ogni caso, dal più semplice al più complesso.
FRANK SPEAR
Frank M. Spear, DDS, MSD (born February 21, 1953) achieved a Masters of Science in
Periodontal-Prosthodontics from The University of Washington Dental School and is the
Founder and Director of Spear Education. He has been recognized by various academies
for his contributions to esthetic and restorative dentistry. His personal passions involve
collecting automobiles, motorcycles, and shooting artistic photography.
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
Education
Frank graduated with Honors with a Bachelor’s degree in Biology. He was accepted into
the University of Washington School of Dentistry, where he attained his Doctor of Dental
Surgery and graduated as Valedictorian in 1979. He was then accepted into the PerioProsthodontic Program at the University of Washington, where he received a Master of
Science in Dentistry.
Career in Dentistry
Dr. Spear began his career in dentistry in 1977 in private practice before working as a lab
technician from 1981-1982. He then joined Fixed Prosthodontic Associates in Tacoma,
where he practiced for twelve years. In 1995, Dr. Spear opened his own private practice in
Seattle, specializing in comprehensive restorative and esthetic dentistry, where he
continues to practice when he is not teaching or lecturing.
Teaching/Education
Dr. Spear co-founded Creating Restorative Excellence, a didactic and clinical education
foundation. He became an affiliate professor in Graduate Prosthodontics at the University
of Washington School of Dentistry in 1984, and still teaches there today.
In 1994, Dr. Spear founded The Seattle Institute of Advanced Dental Education. SIADE,
later renamed The Spear Institute, which teaches clinical and technical workshops for
dentists, technicians and their staff. In 2008, The Spear Institute became Spear Education,
and was expanded from the small Seattle campus to Scottsdale Center for Dentistry, a
much larger venue in Scottsdale, Arizona.
Another element of Dr. Spear’s emphasis on education has been through a twenty-five year
interdisciplinary alliance with orthodontist Dr. Vincent Kokich and periodontist Dr. David
Mathews. The three have travelled the world together lecturing on interdisciplinary
dentistry.
To date, Dr. Spear has presented more than 2,000 days of dental continuing education in
North America, Europe and Asia.
Contributions to Dentistry
Dr. Spear’s major contribution to dentistry has been in his influence on dentists to not only
improve clinical skills, but also to enhance the quality of their lives and the enjoyment of
their profession. He teaches dentistry students how to problem-solve, and how to
treatment plan in a logical manner. He simplifies and de-mystifies complex issues in
dentistry so that the dentist gains confidence and aptitude simultaneously, resulting in
greater satisfaction in doing the dentistry.
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
Memberships and Professional Organizations
Academy of Prosthodontists, American Academy of Esthetic Dentistry (former President),
American Academy of Restorative Dentistry, American College of Prosthodontists,
American Dental Association, International College of Dentists, Pierre Fauchard Academy
Awards
1993: Christensen Award for Excellence in Restorative Education, 1996: American
Academy of Cosmetic Dentistry Achievement Award for Advancing the Science and Art of
Cosmetic Dentistry in the United States, 1996: Schluger Award for Excellence in Diagnosis
and Treatment Planning, 2004: Academy of Esthetic Dentistry President’s Award
(inaugural award), 2004: Pacific Lutheran University Distinguished Alumnus Award:
2009-2010 Townie Award Winner
Bibliography
• Spear, FM., Kokich, V., Mathews, D. Interior Management of Anterior Dental Esthetics.
The Journal of the American Dental Association 2006;137;160-169
• Spear, FM., Kokich, V., Mathews, D. Inheriting the Unhappy Patient: An Interdisciplinary
Case Report. Advanced Esthetic and Interdisciplinary Dentistry 2005;1(2):12-22
• Spear, FM. The Role of Temporization in Interdisciplinary Periodontal and Orthodontic
Treatment. Advanced Esthetic and Interdisciplinary Dentistry 2005;1(2):2-9
• Spear, FM. Esthetic Correction of Anterior Dental Malalignment: Conventional versus
Instant (Restorative) Orthodontics. Advanced Esthetic and Interdisciplinary Dentistry
2005;1(2):20-32
• Spear, FM, Kokich, V., Mathews, D. Interdisciplinary Management of a Patient with a
Skeletal Deformity. Advanced Esthetic and Interdisciplinary Dentistry 2005;1(2)12-18
• Spear, FM. Margin Placement for Anterior Esthetic Restorations. Advanced Esthetic and
Interdisciplinary Dentistry 2005;1(2):4-9
• Spear, FM. Diagnosis and Treatment Planning to Optimize the Periodontal Restorative
Interrelationship. Advanced Esthetic and Interdisciplinary Dentistry 2005;1(1)6-11
• Spear, FM. Forming an Interdisciplinary Team: A Key Element in Practicing with
Confidence and Efficiency. The Journal of the American Dental Association
2005;136:1463-1464
• Spear, FM. An Interview with Dr. Frank Spear. The Journal of Cosmetic Dentistry
2005;21(1)18-25
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
• Spear, FM. Esthetic Correction of Anterior Dental Malalignment: Conventional versus
Instant (Restorative) Orthodontics. Journal of Esthetic and Restorative Dentistry
2004;16:149-164
• Spear, FM. The Esthetic Correction of Anterior Dental Mal-alignment Conventional vs.
Instant (Restorative) Orthodontics. CDA Journal 2004;32(2):133-141
• Spear, FM. Occlusion in the New Millennium: The Controversy Continues. Signature.
2001
• Spear, FM. The Metal Free Practice: Myth? Reality? Desirable Goal? Journal of Esthetic
and Restorative Dentistry. 2001; 13 (1): 59-66
• Spear, FM. High Cost of Clinical Failure. Dental Practice Finance. June 1999;7(5):56-60
• Spear, FM. Restorative Considerations in Combined Orthodontic Implant Therapy.
Orthodontic Applications of Osseointegrated Implants, ED. K Higuchi, Quintessence,
Chapter 7, 2000
• Kokich, V., Spear, FM., Kokich Jr. VO. Maximizing Anterior Esthetics: An
Interdisciplinary Approach. Frontiers of Dental and Facial Esthetics 2001;38:1-18
• Spear, FM. Periodontal Restorative Interrelationships. Clinical Periodontology 9th
Edition, 2002
• Spear, FM. The Esthetic Management of Dental Problems with Restorative Dentistry.
Compendium. 1999; 20(10):912-918 Spear, FM. Construction and Use of a Surgical Guide
for Anterior Periodontal Surgery. Contemporary Esthetic Dentistry 1999;3(4):12-24
• Spear FM. When to Restore, When to Remove: The Single Debilitated Tooth.
Compendium 1999;20(4):316-328
• Spear FM. Maintenance of the Interdental Papilla Following Anterior Tooth Removal.
Practical Periodontics and Aesthetic Dentistry 1999;11(1):21-28
• Spear, FM. Implementing the Plan: The Economics of Restorative Dentistry. Seattle
Study Club Journal. Spring 1998;2(2):29-37
• Spear, FM. When to Restore and When to Remove. Seattle Study Club Journal. Fall
1998;2(4):33-40
• Spear, FM. The Maxillary Central Incisal Edge: A Key to Esthetic and Functional
Treatment Planning. Aurum Ceramic Dental Laboratories. December 1998;11(4):1-5
• Spear FM. The Economics of Restorative Dentistry. Oral-Health of Canada. September
1998;42-45
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
• Spear FM. The Economics of Restorative Dentistry. Dental Economics. February
1998;42-50
• Spear, FM. Fundamental Occlusal Therapy Considerations. Science and Practice of
Occlusion. C McNeill, Ed. Quintessence Publishing Co., Illinois, pp. 421-436, 1997
• Spear, FM. Occlusal Considerations for Complex Restorative Therapy. Science and
Practice of Occlusion. C McNeill, Ed. Quintessence Publishing Co., Illinois, pp. 437-456,
1997
• Kokich, V., Spear, FM. Guidelines for Treating the Orthodontic-Restorative Patient.
Seminars in Treating the Orthodontics Dentofacial Orthopedics. 1997;3:3-20
• Kokich, V., Spear, F. Interdisciplinary Management of Single-Tooth Implants. Seminars
in Treating the Orthodontics Dentofacial Orthopedics. 1997;3:45-72
• Spear, FM. A Conceptual Basis for Full-Coverage Anterior Tooth Preparation.
Contemporary Esthetic Dentistry 1997;3(3):1-6
• Spear, FM. Aesthetics: Dentofacial Aesthetics Poses Puzzles Teamwork Can Solve.
Dentistry Today. May 1997;4(8):34-37
• Spear, FM. A Facial Approach to Aesthetic Dentistry. Dentistry Today. 1992;Volume
4,28-31.
• Kois, J and Spear, FM. Periodontal Prosthesis: Creating Successful Restorations. The
Journal of the American Dental Association. October 1992;10(123)
• Spear, FM. The Effect of Topical Fluorides on the Surface of Autoglazed Porcelain. Italian
Dental Journal 1992
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
DIAGNOSI, PIANO DI TRATTAMENTO E TERAPIA ESTETICA E
FUNZIONALE
DEI PAZIENTI CON GRAVI ED ESTESE USURE DENTALI
L’argomento che tratterò è uno dei più confusi e difficili per i dentisti degli Stati Uniti, ma
anche uno dei più
attuali, infatti grazie alle politiche di prevenzione il numero di pazienti con patologie
cariose è in declino,
mentre quello di pazienti con usure dentali di vario grado è in aumento.
DENTI USURATI=DIMINUZIONE DELLA DIMENSIONE VERTICALE?
La sfida delle usure gravi è che l’usura viene frequentemente compensata dallo
spostamento (eruzione) dei denti, e che dunque una parte fondamentale del trattamento
quando ci troviamo di fronte a casi che a motivo dell’usura non hanno più spazio occlusale
per il materiale da restauro, è la comprensione della opportunità o meno di aumentare la
dimensione verticale di occlusione (DVO) piuttosto che di aumentare la dimensione
occluso- gengivale dei denti (per esempio tramite allungamenti di corona clinica);
fondamentalmente dobbiamo capire se e quando i denti usurandosi sono anche migrati
occlusalmente, mantenendo quindi una dimensione verticale adeguata e dunque
determinando la necessità di allungare la corona clinica dei denti per ricreare denti
normali, mente in caso contrario (ovvero quando i denti non siano erotti man mano che si
usuravano) è indicato l’allungamento protesico degli stessi e l’incremento delle verticale.
Ogni paziente è diverso , alcuni necessitano di ortodonzia, altri di cambiamenti della DVO,
altri di allungamento di corona clinica. I parametri di riferimento nell’impostazione
dei casi che abitualmente usiamo nei pazienti normali, in questi pazienti con gravi usure
non sono più utilizzabili perché non possiamo più usare come riferimento il margine
gengivale o essere sicuri che la dimensione verticale sia corretta, quindi quello che vorrei
fare è dividere il giorno in due sezioni:
individuazione delle cause di usura e impostazione del trattamento delle usure dentali
gravi.
SEZIONE 1: INDIVIDUAZIONE DELLE CAUSE DELL’ USURA
La predicibilità del nostro trattamento è legata alla completa comprensione delle cause di
usura. Per esempio in molti casi le usure sono asimmetriche, dunque il piano di
trattamento per essere predicibile non può prescindere dall’individuazione del “pattern” di
usura, e delle dinamiche che hanno portato alla asimmetria.
Noi possiamo trattare solo quello che vediamo, ma noi vediamo solo quello che
conosciamo e per vedere dobbiamo guardare con occhi diversi alla bocca dei pazienti.
Individuare il pattern di usura: chiave del successo
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
Cosa rende difficile il trattamento delle dentature usurate?
- paura del fallimento
- numero di denti che necessitano di trattamento
- complessità del trattamento : non sapere come impostare il caso
- inadeguata struttura dentale dei denti da restaurare - mancanza di spazio per il materiale
da restauro
- necessità di alterare la dimensione verticale
Quali sono le paure maggiori?
- Frattura della porcellana (è la complicazione più comune)
- Frattura dei denti
- Frattura degli impianti
- Frattura della saldatura
- Unknown….l’ignoto…
I pazienti con usure sono impredicibili, ma il vero fattore di rischio per le fratture è l’attrito
(digrignamento),
dunque il vero goal diagnostico è comprendere se c’è usura per attrito dei denti tra loro o
meno. In assenza
di digrignamento il trattamento è molto più prevedibile, ed i rischi di fallimento sono gli
stessi degli altri
pazienti.
EZIOLOGIA DELL’USURA DENTALE
Cause FISICHE: ATTRITO (usura derivata dall’attrito tra denti antagonisti durante i
movimenti mandibolari)
ABRASIONE (usura derivata dalla frizione di agenti abrasivi). In questi casi è
riconoscibile la forma dell’agente usurante (nel caso di attrito le faccette di usura saranno
speculari su denti antagonisti)
Cause CHIMICHE: EROSIONE (usura da corrosione per esposizione a sostanze acide) e
PERIMOLISI (demineralizzazione seguita da abrasione)
CAUSE DELL’ATTRITO: perché i denti sfregano tra loro durante i movimenti? Vi sono
diverse teorie:
1- EZIOLOGIA FUNZIONALE: l’usura avviene durante la funzione normale, durante i
normali movimenti funzionali. Vi sono evidenze di questo? I denti contattano durante la
funzione? Lo studio più classico in merito al movimento mandibolare durante la funzione è
quello di Lundeen e Gibbs (1), che hanno messo in evidenza l’esistenza di un AMBITO
FUNZIONALE, inteso come il perimetro “libero” da contatti occlusali necessario alla
mandibola per esplicare i movimenti funzionali. Se tale perimetro, che è individuale per
ogni paziente, è occupato dalla morfologia dei denti di parla di AMBITO FUNZIONALE
RISTRETTO, e la mandibola si trova ad essere impedita nei movimenti funzionali.
Lo studio di Lundeen e Gibbs è stato fondamentale per la conoscenza dei movimenti
durante la funzione e per determinare l’individualità degli stessi, mostrando che i
movimenti funzionali in masticazione variano a seconda dei pazienti: nei pazienti con
pattern masticatorio di tipo “chopping” (verticale) i denti non arrivano in contatto durante
la masticazione, diversamente dai pazienti con modello masticatorio di tipo “grinding”
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
(orizzontale) che mostrano invece contatti dentali importanti durante la funzione ed hanno
gravi usure dentali. Ma rimane un dubbio: è il modello masticatorio ad aver provocato
l’usura o il paziente ha assunto movimenti orizzontali in seguito all’usura dentale? La
risposta è sconosciuta, certamente i lavori che hanno studiato o modelli funzionali hanno
confermato la correlazione tra pattern di masticazione orizzontali (grinding pattern) ed
usura dentale maggiore dei pazienti con pattern verticale (chopping pattern) (2)
2- EZIOLOGIA OCCLUSALE: L’usura avviene perché i pazienti trovano degli ostacoli
alla chiusura mandibolare completa con i condili in posizione corretta (interferenze in
occlusione), e tale ostacolo agisce da TRIGGER (grilletto) scatenando il comportamento
usurante. Per studiare la veridicità di tale teoria una strada è quella di introdurre delle
interferenze artificiali e monitorare i pazienti, oppure prendere pazienti che digrignano e
rimuovere le interferenze e vedere se cessano il digrignamento. La prima possibilità è stata
valutata in una revisione della letteratura in merito effettuata da Clark (3), che conclude
che le interferenze occlusali sperimentali in massima intercuspidazione hanno un effetto
deleterio sui tessuti pulpari e parodontali dei denti coinvolti, mentre le interferenze in
lateralità sono più raramente dannose per la funzione masticatoria, ma che non ci sono
evidenze che le interferenze occlusali possano scatenare il bruxismo.
Gli studi condotti rimuovendo le interferenze sulle persone che digrignano mostrano che la
rimozione delle interferenze riduce il digrignamento nel 45% dei casi, quindi:
l’introduzione di interferenze non scatena il digrignamento, ma la loro rimozione in
pazienti bruxisti lo riduce.
3- EZIOLOGIA NEUROLOGICA: il sistema nervoso centrale scatena il bruxismo che
porta all’usura.
Come riconoscere un paziente che digrigna per cause funzionali da uno che lo fa per cause
neurologiche? NON SI PUO’. Possiamo ridurre le interferenze, idealizzare l’occlusione e se
il digrignamento non diminuisce vuol dire che la causa è esclusivamente il sistema nervoso
centrale.
COSA DICONO LE RICERCHE SUL BRUXISMO? Dipende dagli anni di ricerca. Negli
anni ‘70 si pensava che le interferenze occlusali fossero responsabili del 100% del
bruxismo, ma in 40 anni la letteratura è cambiata drammaticamente, come dimostrato dal
lavoro di Lobbezoo del 2008 (4): una revisione della letteratura dal 1966 al 2007 sul
management del bruxismo. Il 40- 60 % dei lavori correla l’occlusione alla funzione, ma la
percentuale cambia con gli anni, dal 60 al 10% e soprattutto dal 1997 al 2007 più del 40%
degli articoli tratta del trattamento farmacologico del bruxismo, mentre prima del 1996
solo il 5% degli articoli ne parlava. Tale cambiamento è significativo dell’aumento di
conoscenze sulle relazioni tra sistema nervoso centrale e parafunzioni.
IL PUNTO DELLA RICERCA SUL BRUXISMO: Quello che a noi interessa
maggiormente è la possibilità di capire chi è il paziente, le sue potenzialità di rompere le
nostre porcellane e se possiamo o no farlo smettere di bruxare.
Lavigne può essere considerato il padre della moderna ricerca sul bruxismo, ha pubblicato
più articoli di qualunque altro , ed in un lavoro del 2008 (5) ha riassunto 25 anni di
ricerche ad uso dei clinici:
- digrignano di giorno il 20% degli adulti, non sappiamo perché ma stress ed ansia
vengono considerati
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
fattori di rischio. I night guard per questi pazienti sono inutili.
- che percentuale di popolazione è affetta da digrignamento notturno scatenato dal sistema
nervoso centrale? Quelli realmente diagnosticati sono 8%, e queste sono le persone che
distruggeranno qualsiasi cosa facciamo perché non c’è nulla che possiamo fare a livello
occlusale per ridurre il bruxismo, possiamo solo costruire un’occlusione che tolleri i carichi
da esso derivati.
- il bruxismo notturno è stato recentemente classificato come un disordine del sonno
- c’è pochissima evidenza dell’influenza dei fattori occlusali nel bruxismo notturno.
- le ricerche correnti indicano che il bruxismo notturno è secondario a micro risvegli (che
possono essere innescati da apnea notturna, reflusso, ansia e stress). Uno dei fattori che
sembrano concorrere è la diminuzione della saturazione dell’ossigeno dovuta all’apnea
notturna che scatena i movimenti masticatori ritmici (RMMA) nel tentativo di aprire la
bocca per aumentare l’afflusso di aria. Però sappiamo che ci sono bruxisti che non hanno
nè apnea nè reflusso. Una della peculiarità dei bruxisti è l’attivazione contemporanea dei
muscoli di apertura e di chiusura, detta co-attivazione. Ma sebbene il 60% delle
persone normali abbiamo almeno un episodio di microrisvegli, solo 8-10% realmente
bruxa, e ciò ha poco a che vedere con l’occlusione, dunque come dentisti possiamo e
dobbiamo costruire occlusioni che possano tollerare le forze sviluppate dal bruxismo.
FORZE SVILUPPATE DURANTE IL BRUXISMO, la maggior parte di dentisti
credono che siano maggiori dei quelle funzionali, ma in realtà la coattivazione dei muscoli
sopraioidei (di apertura mandibolare) e dei muscoli elevatori determina che la forza sia
circa la metà di quella sviluppata durante il massimo serramento volontario. Va però
notato che i pazienti bruxisti hanno mediamente una forza maggiore dei pazienti normali,
dunque quando un paziente normale serra può sviluppare fino a 200 pounds sul secondo
molare, il bruxista quando serra può applicare 800-100 pounds, quindi anche se di notte
sviluppa la metà della forza massima sarà comunque sempre distruttiva.
CHE TRATTAMENTO PER IL BRUXISMO? Huynh e Lavigne nel 2007 (6) in uno
studio sui trattamenti più efficaci, ovvero dispositivi di avanzamento mandibolare(MAD),
clonidina e splint occlusali, concludono che:
- la clonidina riduce del 65% il bruxismo ma induce ipotensione
- anche i dispositivi di avanzamento hanno effetti collaterali, quindi la prima scelta è uno
splint occlusale per proteggere denti e ridurre l’usura, soprattutto in considerazione che il
bruxista severo ha 19-20 episodi l’ora, quindi è prioritario proteggere i denti.
4- EZIOLOGIA CHIMICA: erosione=corrosione
Come differenziare erosione da attrito? Dalla specularità della faccette di usura su denti
antagonisti e dal fatto che l’attrito produce faccette piatte con margini acuti, mai faccette a
“coppa”. Le faccette arrotondate hanno un’altra eziologia, ed anche quando vi siano
abrasione ed erosione associate lo smalto non avrà bordi arrotondati.
Per differenziare è importante individuare: - natura delle faccette di usura – locazione
dell’usura.
Ogni usura in locazione diversa dai contatti occlusali viene da erosione, abrasione o
abfrazione.
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
ABFRAZIONE: lesione alla giunzione cemento smalto, dibattito acceso sulla causa, due le
teorie: quella di Grippo (7) che imputa al sovraccarico occlusale l’inizio di microfratture
che associate a fattori chimici producono le tipiche lesioni cervicali a cuneo. Una visione
opposta a Grippo è quella di Abrahmsson (8) che crede che l’abfrazione non esista, che le
notch (lesioni a cuneo) siano lesioni abrasive da spazzolino associato a dentifrici. Certo è
ancora una questione molto controversa.
Le aree di attrito dunque sono piatte, lucide e a margini netti, se si associa erosione la
dentina (che viene erosa 8-10 volte più rapidamente dello smalto) potrà avere un aspetto a
coppa, e l’abrasione accelera l’erosione della dentina. Le aree di erosione pura invece sono
a forma di coppa, con superficie non lucida e bordi arrotondati.
TIPI DI EROSIONE:
ESTRINSECA (acidi ingeriti con bevande e cibi). Erosione sulle superfici buccali e
occlusali, che per gravità sono di consueto maggiori nell’arcata inferiore.
INTRINSECA (rigurgito o vomito). Erosione sulle superfici linguali e occlusali, può essere
asimmetrica in relazione alla posizione durante il sonno o il vomito. Cause comuni di
erosione chimica in Nord America: reflusso-bulima-bevande acide-agrumi-abitudini
viziate.
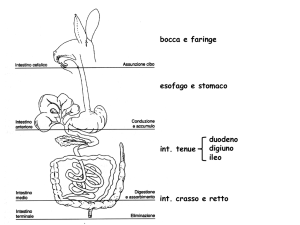
REFLUSSO GASTROESOFAGEO (GERD): ( in Nord America nel 2007 la diagnosi di
GERD è aumentata del 70%). Caratteristiche del reflusso sono:
- erosione su superfici linguali di tutti i denti mascellari, sulle superfici occlusali dei molari
inferiori
- anteriori superiori e inferiori hanno la stessa usura (a differenza della bulimia)
- l’usura può essere asimmetrica per la posizione durante il sonno
- il reflusso induce potenzialmente una usura molto maggiore nei denti posteriori, che
provoca eruzione (overeruption) dei molari, che non possono essere restaurati aprendo la
verticale, anche perché l’usura è facilmente di 2-3 mm, e recuperare uno spazio tale a
livello posteriore significa aprire 6-9 mm anteriormente e ciò non è possibile per ragioni
estetiche e funzionali.
BULIMIA: caratteristica della bulimia è l’erosione sulle superfici linguali di tutti i denti
superiori anteriori, a
partire dal primo premolare, i denti superiori sono significativamente più usura di quelli
inferiori.
CONSUMO DI BEVANDE ACIDE:
- tipologia “swishers”, le bevono e le tengono nel vestibolo prima di deglutire, erosione
buccale generalizzata sui denti anteriori, isole di dentina esposta sulle superfici cervicali
buccali.
- tipologia “poolers”, le bevande vengono mantenute sul pavimento linguale prima di
deglutire, usura sulle superfici linguali degli inferiori, maggiormente sui primi molari,
potenzialmente alto livello di carie. Se si è verificata in dentizione mista può essere
localizzata ai primi molari.
Liquidi che possono causare erosione: coca cola, energy drinks, gatorade, the freddi;
l’elevata frequenza di assunzione può essere più dannosa della quantità assunta. La cosa
peggiore che si può fare dopo aver bevuto sostanze acide è spazzolare i denti, almeno per
30 minuti meglio evitare. L’applicazione periodica di adesivo rinforzato per composito
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
(ogni 6 mesi) riduce moltissimo la velocità di erosione.
CONSUMATORI DI AGRUMI: succhiatori e masticatori hanno usure differenti, i primi
hanno denti anteriori ”a cacciavite”, come lame per erosione sia facciale che linguale, in più
hanno open bite. I masticatori hanno un’usura simile a quella del reflusso ma è prevalente
sulle superfici occlusali superiori ed inferiori.
PATTERN INUSUALI DI USURA
Abitudini: l’usura può essere estremamente localizzata e non corrispondere a nessuno dei
modelli esposti in precedenza, apparendo di natura erosiva, come per esempio accade in
chi assume farmaci acidi (es: aspirina) e li mantiene in bocca nella stessa posizione, oppure
caramelle acide.
Trauma: faccette che non corrispondono ad alcuno schema occlusale, sono asimmetriche e
non corrispondono agli antagonisti Abrasione: sembra molto simile all’attrito, le faccette
però non corrispondono a contatti occlusali, non hanno aspetto di erosione, sono in area
funzionale senza contatti, è importante identificare l’agente traumatico.
Come riconoscere l’attrito in un paziente che ha anche altri agenti eziologici?
Guardando natura, forma, locazione delle faccette, la corrispondenza occlusale e lo stato
dei restauri presenti (che in presenza di erosione non si consumano), l’eventuale
esposizione di aree di dentina vestibolari.
I pazienti con erosione hanno una buona prognosi, le difficoltà del piano di trattamento
sono relative all’estetica ed alla struttura (numero, struttura dei denti, spazio, eventuale
necessità di modifica delle dimensione verticale)
SEZIONE 2: COME CORRELARE L’EZIOLOGIA DELL’USURA AL PIANO DI
TRATTAMENTO
Utilizzare i pattern di usura come aiuto per la diagnosi dell’eziologia e per delineare il
piano di trattamento.
4 criteri:
1. Pattern di usura più anteriore che posteriore, le cause possibili sono:
- bruxismo in protrusione o bordo contro bordo
- articolazione con eminenza estremamente ripida, appena il paziente apre i denti
posteriori si separano ed entrano in contatto gli anteriori
- bulimia o cause anteriori di erosione
Errore comune nel piano di trattamento: credere che sia necessario aumentare la
dimensione verticale.
Nelle usure segmentali quasi mai si è avuta una grande perdita di dimensione verticale. È
più probabile che i denti erosi siano erotti per mantenere l’occlusione, bisogna stabilire
come recuperare la lunghezza coronale giusta, valutando se intrudere ortodonticamente o
con chirurgia maxillo facciale (sezione di blocco), allungare chirurgicamente o aumentare
la dimensione verticale ma solo dopo aver studiato attentamente i rapporti tra denti,
margini gengivali e viso per evitare un eccesso di scopertura dei denti, un gummy smile.
Non possiamo assumere come riferimento il livello della gengiva per misurare la corona
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
clinica, perché la gengiva è erotta insieme al dente. Intrudendo i denti estrusi si
potrà restaurare solo il settore usurato senza toccare gli altri.
2. Pattern di usura più posteriore che anteriore, cause possibili:
- reflusso gastrico
- consumo di agrumi
- bruxismo associato ad open bite anteriore
- eminenze articolari particolarmente piatte
Anche in questo caso errore comune è credere che sia necessario un aumento di
dimensione verticale, mentre i denti sono erotti per mantenere l’occlusione e il trattamento
corretto è il loro riposizionamento.
Aumentare la dimensione verticale può provocare un allungamento eccessivo dei denti
anteriori .
3. Pattern di usura anteriore e posteriore
Sono i pazienti nei quali è più probabile dover aumentare la verticale, o quanto meno è
possibile per facilitare la terapia, ma quanto aumentarla? L’aumento di dimensione
verticale dipende dalla relazione dei denti anteriori con le strutture facciali, la faccia è un
“mezzo” per definire il piano di trattamento secondo
criteri estetici e fonetici.
4. Pattern di usura asimmetrico (dx vs sx). Cosa accade quando abbiamo più
usura da un lato?
Abbiamo lo stesso problema di quando è asimmetrica anteriore vs posteriore, il lato
usurato potrebbe essere erotto, allora quale lato restaurare? Aprire la dimensione verticale
significa restaurare anche i denti non erotti e non usurati, quindi bisogna riposizionare i
denti che sono erotti. Possibili cause di usura asimmetrica: bruxismo unilaterale, reglusso
gastroesofageo con sonno da un lato, abitudini erosive localizzate, perdita di altezza
dell’articolazione unilaterale per processi degenerativi o fratture condilari.
5. Pattern di usura asimmetrico (tra arcate antagoniste, superiore vs
inferiore). Possibili eziologie:
trauma , abitudini o erosione. Bulimia, bevande acide abitudini abrasive o erosive
localizzate, traumi. A seconda dell’eziologie ed entità di eruzione secondaria i denti
potrebbero necessitare di intrusione ortodontica o di allungamento di corona. Nel valutare
la natura e la severità delle faccette sempre valutare il dente opposto, perché se
l’antagonista è un dente in porcellana è una usura da abrasione e non da attrito. Per
valutare esattamente l’usura dei denti (e l’attrito per capire il comportamento del paziente)
si dovrebbero sempre osservare denti naturali antagonisti.
FGTP: FACIALLY GENERATED TREATMENT PLANNING: piano di trattamento che
parte dall’esterno della bocca, utilizzando la faccia per determinare dove i denti debbano
essere posizionati ed in seguito definire il resto del piano di trattamento attorno alla
posizione dentale determinata dalla faccia.
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
In odontoiatria ogni trattamento deve obbedire a quattro dettami: estetica, funzione,
struttura, biologia.
Ovviamente la biologia è la più importante, la seconda è la struttura, occlusione (quindi
funzione) è la successiva, e infine l’estetica. In realtà nei piani di trattamento dei pazienti
con usure gravi noi cominciamo proprio dall’estetica, perché è quella che determina la
posizione dei denti, i livelli gengivali, ed il contorno, parametri in base ai quali definiamo
l’andamento dell’arcata superiore e l’occlusione. Prima i denti in posizione giusta e poi
tutto il resto.
La cosa importante è distinguere il piano di trattamento dalla sequenza di trattamento…è il
piano di trattamento che definisce gli obiettivi, poi la sequenza ovviamente vede il
trattamento degli aspetti biologici, strutturali, funzionali ed infine estetici nella sequenza
corretta.
Tutti abbiamo imparato questa sequenza imparando a fare la protesi totale, dove i denti di
riferimento sono proprio gli incisivi centrali superiori, senza i quali non è possibile
pianificare alcuna occlusione, poi si definisce il piano superiore, poi gli incisivi inferiori con
le prove fonetiche e a questo punto abbiamo la dimensione verticale.
Anche in casi apparentemente limitati la successione da seguire è:
- Stabilire la posizione dei denti superiori secondo parametri estetici
- Stabilire i livelli gengivali superiori per correggere la dimensione dei denti
– Se l’occlusione risulta inadeguata a questo punto bisogna alterare gli incisivi
inferiori
PASSAGGI DELLA PIANIFICAZIONE
1. Incisivo centrale rispetto alla faccia, perché ci dirà dove metter gli altri. Come localizzare
la posizione giusta? I denti superiori dovrebbe ro essere visibili 1,5- 2 mm dal labbro a
riposo, sapendo ciò si decide quanto aumentarli, valutandoli rispetto al sorriso
2. Inclinazione dell’incisivo centrale: si stabilisce l’overjet in base all’estetica e alla
funzione, e ne deriva la dimensione verticale necessaria per costruire i denti posteriori
3. Piano occlusale superiore: Per livellare il piano occlusale possiamo: modificare gli
anteriori – modificare i posteriori, si deciderà in base ai criteri estetici e funzionali secondo
le labbra e il viso
4. Determinare i livelli gengivali ideali: proporzioni corrette- esposizione accettabilesimmetria. Nei pazienti con usura i punti di contatto anteriori sono spesso migrati assieme
ai denti e sono quindi più lunghi.
5. Incisivo centrale inferiore in relazione alla faccia: valutare se l’esposizione è accettabile o
meno, perché possono essere usurati ma erotti, quindi la visibilità è corretta e non serve
allungarli incisalmente.
Una volta stabiliti i parametri estetici essi vanno trasferiti in articolatore per sviluppare
una occlusione valida. In articolatore cominciamo sempre con i modelli montati con in
condili in posizione corretta. Negli
ultimi 40 anni la relazione centrica è stata oggetto di grandi dibattiti, è importante sapere
che la relazione centrica è conveniente da utilizzare perché è la posizione più ripetibile,
anche se il più delle volte non è quella che viene usata dal paziente, ma è l’unica che
possiamo reperire e riprodurre.
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
Cos’è la relazione centrica? Anche se è un termine che non mi piace molto lo userò perché e
quello con il quale siamo tutti familiari, e vi descriverò la posizione che cerco di registrare e
che intendo come r.c.: La posizione dei condili quando i muscoli pterigoidei laterali sono
rilassati ed i muscoli elevatori contratti, con il disco allineato correttamente. Quando i
muscoli elevatori si contraggono, quello è il momento in cui i denti vanno in contatto ed è
per questo che per me è importante questo concetto: che i muscoli elevatori siano contratti
al momento della registrazione. Analizzando i vettori di forza dei muscoli elevatori
vediamo che i masseteri superficiali e gli pterigoidei interni portano la mandibola avanti ed
in alto, i masseteri profondi ed i temporali in alto. La risultante delle forse ci dice che
quando questi muscoli sono contratti il condilo tende ad essere spinto in alto e in direzione
dell’eminenza, l’unico muscolo che può portare il condilo fuori dalla sua posizione è lo
pterigoideo laterale.
Per questo quando vedo ancora registrare la relazione centrica spingendo la mandibola mi
chiedo perché non lasciare che i muscoli portino la mandibola nella posizione fisiologia.
Come fare per rilassare lo pterigoideo laterale: i denti posteriori programmano l’attività del
muscolo quindi bisogna eliminarne la programmazione, e si può fare in molti modi:manipolazione bilaterale -leaf gauge (tecnica degli spessori) – jig di Lucia – dispositivi
occlusali.
In pratica io uso un “leaf gauge” nel 99%, chiedendo al paziente di stringere sul leaf gauge
con la mandibola protrusa, di scivolare con la mandibola in avanti , in modo da contrarre
lo pterigoideo laterale, ed infine chiedo di rilasciare la mandibola in modo da rilassare il
muscolo riportandola indietro e quindi di stringere in modo da contrarre gli elevatori,
aggiustando il numero di foglietti in modo da avere 1,5 mm di spessore per il silicone da
registrazione. Faccio registrazioni multiple per poterle confrontare.
E’ verosimile che i modelli montati in relazione centrica siano in posizione leggermente
diversa dall’occlusione abituale, e le due ragioni per le quali il paziente potrebbe non esser
in conforto con i condili in posizione di relazione centrica sono: che il condilo sia dislocato
per una errata registrazione, oppure che nella ricostruzione si crei un “muro” che
intrappola i denti (e la mandibola)senza dare libertà di movimento. Se ho dei dubbi
inserisco un bite plane privo dei contatti posteriori per un paio di settimane per verificare
se il condilo cerca un’altra posizione. Poi faccio venire il paziente al mattino con il night
guard indossato dalla sera precedente ed esamino l’occlusione, se necessario adeguo la
posizione con un’equilibratura e la testo con dei provvisori o con ricostruzioni provvisorie
in composito, comunque in plastica.
La relazione del dott. Spear procede ora con alcuni casi clinici esplicativi dei concetti
esposti. Le immagini dei casi mostrati, con le relative didascalie e la bibliografia completa,
sono pubblicate sul sillabo preparato dal relatore.
Una volta definita la posizione dei denti anteriori si passa alla realizzazione dell’occlusione
in articolatore, tenendo presente che le posizioni mandibolari alle quali armonizzare
l’anatomia occlusale sono: massima intercuspidazione, bordo contro bordo e tutte le
posizioni intermedie tra le due. Una delle cose importante è non invadere lo spazio che il
paziente ha usurato nel realizzare il tragitto di guida delle escursioni, il contatto degli
incisivi inferiori dovrebbe essere sul cingolo dei superiori in modo che abbiamo un tragitto
di guida non ripido con uno spazio anteriore libero (concetto di long centric).
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
OPZIONI PER CORREGGERE IL PERCORSO DELLA GUIDA ANTERIORE,
quando dopo aver cerato i denti superiori alla dimensione dettata dall’estetica il tragitto di
guida risulti troppo accentuato.
- accorciare e rimodellare gli incisivi inferiori (allungamento di corona e protesi)
– aumentare la DVO
Step per l’aumento di dimensione verticale
1. Modellare i denti superiori in modo ideale
2. Modellare i denti inferiori secondo i parametri estetici
3. Chiudere l’articolatore e valutare i contatti di centrica e le escursioni
4. Modificare il versante palatale dei superiori, vestibolare degli inferiori, la dimensione
verticale o tutti i fattori citati per correggere i contatti di centrica e le escursioni
5. Ristabilire una posizione di intercuspidazione ripristinando il contatto sui posteriori
Spesso approcci diversi risultano dare risultati ugualmente buoni, ma la quantità di terapia
necessaria può essere significativamente diversa.
LINEE GUIDA OPERATIVE: Definizione delle linee estetiche- Definizione
dell’occlusione-Definizione dei contorni gengivali
I provvisori superiori vengono realizzati per primi in modo da stabilire la posizione
corretta dei margini incisali e definire le linee per gli allungamenti di corona e la chirurgia
parodontale (dal bordo incisale all’osso interprossimale creiamo uno spazio di circa 11 mm
per avere la papilla), i provvisori mandibolari consentono di sperimentare la correttezza
della relazione occlusale.
Nei rialzi di dimensione verticale ci può essere una recidiva (relapse), ma se c’è è nei primi
sei mesi, ed è anche per questo che manteniamo i provvisori sei mesi prima di procedere
alle registrazioni definitive.
PROGETTARE L’OCCLUSIONE PER I PAZIENTI CON DIGRIGNAMENTO
Costruire l’occlusione in pazienti bruxisti è come fare il bagno in acquie molto pericolose…
sappiamo che potenzialmente il paziente fratturerà quanto da noi costruito. L’attrito si
verifica quando la mandibola si muove, dunque i percorsi escursivi e la posizione testa a
testa sono critici per il successo.
La guida occlusale nei pazienti con parafunzioni
La guida inizia quando la mandibola muove dalla intercuspidazione massima a qualsiasi
altra posizione, anche in retrusione. E’ necessario scegliere quali denti far toccare durante i
movimenti.
1. COMPLETAMENTE BILANCIATA (Mc Collum, Stuart 1955)
- Disegnata per distribuire i carichi
- Estremamente difficile da realizzare
- Richiede strumentazione occlusale completamente aggiustabile
- Può avere un impatto meno positivo sui muscoli perché stimola una maggiore attività
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
muscolare
2. FUNZIONE DI GRUPPO (Pankey ,Mann 1960)
- Distribuisce i carichi
- Difficile da ottenere ed aggiustare
- Articolatore semiaggiustabile
- Può avere un impatto meno desiderabile sui muscoli
3. GUIDA CANINA (D’Amico 1961)
Quale percentuale di ventenni ha una guida canina naturale? Il 50-60%. E a 50 anni? 1-2%.
- Facile da realizzare
- Riduce l’attività muscolare
- Strumentazione semplice
- Distribuzione di forze? (solo due denti in contatto)
SCEGLIERE QUALE SCHEMA DI GUIDA È APPROPRIATO SIGNIFICA
TROVARE UN BILANCIAMENTO TRA ATTIVITÀ MUSCOLARE E
DISTRIBUZIONE DEI CARICHI.
Nei primi anni di attività ho praticato la guida canina, ed ho avuto molte fratture della
porcellana, poi sono passato alla funzione di gruppo, ed ho continuato ad avere chipping e
fratture sui canini. Vediamo la letteratura cosa ci dice a proposito dell’attività muscolare
registrata elettromiograficamente in base ai contatti occlusali. In uno studio di Belser nel
1985 (9), realizzando una guida canina artificiale si ottiene una significativa riduzione
dell’attività muscolare in lateralità, che suggerisce una possibile diminuzione delle
parafunzioni, così come invece le interferenza non lavoranti alterano significativamente lo
schema di attivazione muscolare con possibili effetti dannosi a carico della ATM.
Razionale per la guida anteriore/canina: riduce la attività muscolare Punto debole:
concentrazione di carichi Razionale per la funzione gruppo: distribuisce le forze
Punto debole: induce maggiore attività muscolare Come è possibile sapere se il pattern di
movimento si modifica cambiando l’occlusione? Alterando l’occlusione con tecniche
provvisorie (terapia di prova) ed identificare le posizioni di digrignamento:
- Usura in retrusiva: si osserva usura maggiore sui molari, costruire l’occlusione in RC con
guide appropriate.
- Usura in protrusiva:pattern da ambito funzionale ristretto, si osservano faccette di usura
anteriori di tipo verticale. Usare i versanti distali dei canini e dei primi premolari superiori
per una guida protrusiva con funzione di gruppo.
- Usura in lateralità: costruire una funzione di gruppo sui canini e sui premolari nelle
lateralità.
- Usura in posizione di testa a testa: costruire i bordi incisali evitando le concentrazioni di
stress, ampliando le superfici di contatto in protrusiva.
E’ fondamentale la TERAPIA DI PROVA dello schema occlusale scelto, modificando
eventualmente le guide se si osservano usure. Nell’equilibratura è importante controllare
tutte le escursioni, anche al di là del testa a testa, rimuovendo tutte le interferenze
posteriori.
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica
Bibliografia essenziale:
1) Lundeen HC, Gibbs CH. Advances in Occlusion. Boston;John Wright, 1982.
2) Kim SK, Kim KN, Chang IT, Heo SJ. A study of the effect of chewing patterns on
occlusal wear. J Oral Rehabil 2001 Nov;28(11):1048-55
3) Clark GT, Tsukiyama Y, Baba K, Watanabe T. Sixty-eight years of experimental occlusal
interferences studies: what have we learned? J Prosthet Dent 1999 Dec;82(6):704-13
4) Lobbezoo F, van der Zaag J, van Selms MK, Hamburger HL, Naeiji M. Principles for the
management of bruxismo J Oral Rehabil 2008Jul;35(7):509-23
5) Lavigne GJ, Khoury S, Abe S, Yamagouchi T, Raphale K. Bruxism physiology and
pathology: an overview for clinicians. J Oral Rahabil 2008 Jul;35(7):476-94
6) Huynh N, Manzini C, Rompre PH, Lavigne GJ. Weighing the potential effectiveness of
various treatments for sleep. J Can Dent Assoc 2007 Oct;73(8):727-30
7) Grippo JO, Simring M, Shreiner S. Attrition, abrasion, corrosion and abfraction
revisited: a new perspective on tooth surface lesions. J Am Dent Assoc 2004;135:1109-1118
8) Belser UC, Hannam AG. The influence of latered working side occlusal guidance on
masticatory muscles and related jaw movement. J Prosthet Dent 1985 Mar; 53(3):406-13
Copyright® 2013 | Accademia Italiana di Odontoiatria Protesica