Quali sono le possibili cure per i condilomi?
Non esistono cure per l’HPV, sebbene i condilomi possano essere
trattati con una vasta gamma di cure. Obiettivo di ogni trattamento
è l’eliminazione delle verruche visibili per stimolare il sistema
immunitario a combattere l’infezione e a liberarsi di questi sintomi
fastidiosi. Qui a seguito le opzioni per il trattamento dei condilomi:
• Pennellature con podofillina che è un estratto del podofillo.
Il liquido viene applicato direttamente sulla verruca (o sulle
verruche) da un medico o da uno specialista di malattie
veneree. La podofillina intacca le cellule della verruca
provocando la distruzione chimica della lesione. Il trattamento
deve essere rimosso lavandolo dopo 4 - 6 ore. Può provocare
irritazione della pelle, dolori locali o vesciche. Da non utilizzare
in gravidanza.
• La crioterapia è un trattamento comune per le verruche genitali
sia interne (ad esempio nella cervice), sia esterne, ed implica il
congelamento della verruca mediante azoto liquido o ossido di
azoto. La crioterapia viene utilizzata solitamente in gravidanza
perché comporta pochi effetti collaterali, a parte le vesciche
iniziali dell’area trattata. Solitamente non restano segni a
lungo termine. Il trattamento viene abitualmente eseguito
settimanalmente e può essere doloroso.
• I pazienti possono applicare una soluzione a base di
podofillotossina direttamente sulle verruche visibili. La
podofillotossina è un estratto depurato di podofillina, non
adatto a punti difficili da raggiungere e non può essere
utilizzato in gravidanza. Poiché questo trattamento può essere
autosomministrato, richiede meno visite in clinica. Questa
cura viene effettuata nell’arco di 4 - 6 settimane, applicando
la tintura due volte al giorno per 3 giorni, con una pausa di 4
giorni.
• Un altro trattamento da autosomministrare è la crema a base
di imiquimod, venduta come Aldara. È utilizzata con successo
per liberare da verruche genitali e perianali, in modo particolare
quelle situate in punti umidi e in uomini non sottoposti a
circoncisione. Questo trattamento può provocare effetti
collaterali irritanti quali bruciore e dolore ma, se paragonato
agli altri, risulta con un tasso di ricaduta basso. L’eliminazione
delle verruche può durare fino a 16 settimane. Questo
trattamento non è sovvenzionato dal Pharmaceutical Benefit
Scheme ed è costoso.
• La terapia mediante laser implica la rimozione della verruca
con una luce precisa ad alta intensità che brucia la parte
da eliminare. Questo trattamento, di solito non disponibile,
viene eseguito in strutture ospedaliere. La sua esattezza lo
rende adatto a rimozioni di precisione, con un basso rischio di
cicatrici.
• Altre opzioni sono l’elettrochirurgia/la diatermia (rimozione con
lama, filo o ago elettrici) e l’escissione chirurgica con forbice
(forbici o bisturi) in anestesia locale.
I condilomi sulla cervice possono essere osservati mediante un
microscopio speciale (colposcopio) e vengono presi inoltre piccoli
campioni (chiamati biopsia) per verificare se esistono anormalità
nella cervice. I trattamenti alla cervice sono solitamente eseguiti
da un ginecologo se l’area da trattare viene rimossa mediante
laser, diatermia o chirurgia. In seguito è importante sottporsi a
colposcopia e pap test.
Nonostante questi trattamenti le verruche possono ritornare,
pertanto la cura deve essere continuata fino alla loro scomparsa
definitiva. Si raccomanda una visita finale dopo tre mesi.
I partner con i quali hai avuto rapporti sessuali dovrebbero
sottoporsi ad una visita per controllare se hanno contratto queste
verruche. Insieme a loro dovresti sottoporti ad una visita per
appurare altre malattie a trasmissione sessuale (STIs, sexually
transmissible infections).
L’HPV influenza la gravidanza?
La presenza di verruche, di solito, non influenza la gravidanza,
né il parto. Le donne afflitte da HPV, che precedentemente non
hanno avuto casi di verruche visibili, possono svilupparle durante la
gravidanza a causa delle modifiche naturali del sistema immunitario
del corpo. Queste verruche normalmente scompaiono subito dopo
il parto, non appena il sistema immunitario ritorna a funzionare in
modo normale (circa dopo 6 settimane). Raramente le verruche si
allargano in modo tale da richiedere una cura per non interferire
con la nascita del bambino. La scelta del trattamento deve tenere
conto dello stato di gravidanza: ad esempio la podofillina e la
podofillotossina non possono essere utilizzate. Soltanto in casi
molto rari l’HPV può essere trasmesso al neonato durante il parto
con la crescita di verruche in gola o sui genitali.
Per ulteriori informazioni:
Cliniche per la salute sessuale
Brisbane City (Biala)
Princess Alexandra (Brisbane South)
Bundaberg
Cairns (The Dolls House)
Gold Coast
Ipswich
Logan
Mackay
Mt Isa
Palm Island
Redcliffe/Caboolture
Rockhampton
Sunshine Coast
Thursday Island
Toowoomba (Kobi house)
Townsville
07 3227 8666
07 3240 5881
07 4150 2754
07 4050 6205
07 5576 9033
07 3817 2428
07 3240 5881
07 4968 3919
07 4744 4805
07 4770 1144
07 3883 7300
07 4920 6262
07 5441 2459
07 4069 0413
07 4616 6446
07 4778 9600
Informazioni
sull’HPV
(condiloma)
Le cliniche offrono un servizio gratuito e confidenziale che include
controlli, alcune cure e consulenze specialistiche. Questo servizio è
disponibile per tutti SENZA tessera Medicare.
Sito web di Queensland Health
www.health.qld.gov.au/sexhealth/
Il sito web offre a tutti i cittadini una gamma di informazioni su
HIV/AIDS, epatite C e malattie a trasmissione sessuale.
Ethnic Communities Council of Queensland (ECCQ)
253 Boundary Street, West End, Queensland 4101
Tel: 07 3844 9166
Fax: 07 3846 4453
www.eccq.com.au
ECCQ fornisce workshop gratuiti, informazioni stampate in diverse
lingue e programmi di promozione della salute a cittadini che non
parlano la lingua inglese e a coloro che hanno differenti origini
culturali e linguistiche nel Queensland.
Information about
Genital Warts
ITALIAN
Updated September 2005 © Copyright ECCQ
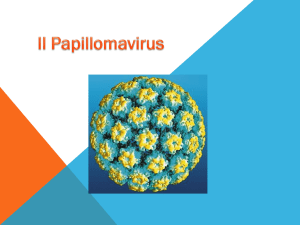
Verruche genitali
Il virus che provoca le verruche genitali è chiamato
Human Papillomavirus (HPV). Esistono oltre cento tipi
di HPV, alcuni dei quali causano verruche sulle mani e
sui piedi, mentre altri provocano le verruche genitali.
Questi tipi che riguardano i genitali colpiscono gli strati
esterni della pelle nell’area attorno, all’interno o sopra
i genitali: sulla vulva, nella vagina, sulla cervice, attorno
all’ano, all’inguine o alle cosce, sul pene, sullo scroto e
nell’uretra.
Le verruche genitali sono crescite o protuberanze
indolori della pelle che possono apparire in rilievo o
piatte, singole o multiple, piccole o larghe. Alcune si
raggruppano insieme raggiungendo una forma simile
a quella del cavolfiore.
Che cosa provoca la crescita delle verruche?
Molte persone sessualmente attive hanno l’HPV. Le prove
dimostrano che la maggior parte delle persone sessualmente attive
sono state esposte all’HPV e che, almeno una volta nella vita, si
manifesterà una tale infezione. Non tutti coloro che sono stati
infettati svilupperanno verruche. Questo sembra dipendere dal tipo
di virus e dalla forza del sistema immunitario di ciascuna persona.
Alcune persone sviluppano verruche appena dopo il contatto
sessuale con un partner infetto. Altre sviluppano le verruche in
un secondo tempo, quando si indeboliscono, sono stressate o
durante la gravidanza. Una volta che una persona è stata esposta
al virus, le verruche si svilupperanno in un lasso di tempo che va
da 3 settimane ad un anno o più, anche se può accadere che non
si manifestino affatto. Al momento non esiste un modo semplice
per scoprire il virus se non notando la presenza delle verruche.
Non tutte le infezioni che comportano verruche sono visibili (ad
esempio, se sono molto piccole o in punti poco visibili sulla cervice
o sull’ano).
Come si trasmette l’HPV?
Le verruche genitali non curate possono essere trasmesse al partner
sessuale attraverso un contatto diretto della pelle. Il contatto
tra i genitali è sufficiente per trasmettere il virus da una persona
ad un’altra, sebbene la forma più comune di trasmissione sia
attraverso i rapporti vaginali ed anali. È anche possibile trasmettere
il virus mediante rapporti sessuali orali, anche se è raro.
un partner o un futuro partner. Tutte queste reazioni sono normali:
è importante discutere di questi sentimenti con un partner, un
medico, uno specialista di malattie veneree o un terapeuta.
Le verruche presenti su altre parti del corpo sono causate da
diversi tipi di HPV e si pensa che il contatto con queste non possa
provocare quelle genitali.
Qual è il tasso di diffusione dell’HPV?
Alcune persone sono esposte al virus al momento della nascita e
le verruche possono comparire prima che queste persone diventino
sessualmente attive. La presenza di verruche genitali nei bambini
può tuttavia indicare un abuso sessuale.
Dopo l’infezione, il virus può rimanere latente per oltre vent’anni,
comparendo nei momenti nei quali il sistema immunitario non
funziona bene. La comparsa improvvisa di verruche in una persona
che non è al momento sessualmente attiva, e che ha una relazione
stabile, non significa che sia stata infettata recentemente durante
un rapporto sessuale.
La maggior parte delle persone con il virus delle verruche nella
pelle non presenta né sintomi, né segni di infezione ed è ignara
di essere infetta, pertanto può contagiare inconsapevolmente il
partner.
Come è possibile scoprire un’infezione di HPV?
Non esiste un esame del sangue per l’HPV, né campioni prelevati
per l’esame batteriologico delle verruche genitali. I cambiamenti
che emergono dal pap test possono essere il primo segnale della
presenza del virus.
Le verruche possono essere invisibili (ad esempio se sono molto
piccole, in punti difficili da individuare sulla cervice o sull’ano). Se
si scopre una protuberanza inusuale sui genitali o si ha avuto un
rapporto sessuale con un partner affetto da verruche, è necessario
consultare un medico o uno specialista di malattie veneree. Talvolta
nelle donne un prurito persistente o rapporti sessuali dolorosi
segnalano l’infezione del virus delle verruche attorno all’apertura
vaginale.
Le persone che scoprono di avere l’HPV spesso sono scioccate,
irritate, turbate e accusano i loro partner. Questo atteggiamento
può solo peggiorare la situazione e incoraggiare la diffusione
delle verruche. Alcune persone possono vergognarsi e/o sentirsi
imbarazzate, soprattutto quando discutono la loro diagnosi con
Si stima che il rischio di essere esposti a questo virus nell’arco della
vita sia dell’85%. Tuttavia soltanto l’1% della popolazione sviluppa
un’infezione attiva. La maggior parte delle persone ha un sistema
immunitario forte che mantiene il virus inattivo.
Quali fattori influenzano il sistema immunitario?
Alcuni fattori possono intaccare le capacità di una persona di
reagire ai virus in generale, e all’HPV in modo particolare. Non è
soltanto importante la presenza del virus, ma anche il modo in cui il
corpo reagisce alla presenza di tale virus. Questa reazione dipende
dalla forza del sistema immunitario, il quale può essere influenzato
da diversi fattori:
• genetica: parti del sistema immunitario sono ereditate e alcuni
sistemi immunitari affrontano meglio il virus rispetto ad altri;
• fumo: le donne fumatrici, in base alla quantità di sigarette
fumate, corrono un rischio superiore da due volte e mezzo a
sette volte di sviluppare il tumore alla cervice. Negli uomini che
fumano le ricadute di HPV dopo la cura sono tre volte superiori
rispetto ai non fumatori;
• altre infezioni virali, quali HIV e mononucleosi infettiva
possono ridurre la capacità del corpo di combattere l’HPV;
• altre malattie, quali il diabete scompensato, le patologie del
sistema immunitario e alcuni tipi di tumori possono ridurre la
resistenza del sistema immunitario;
• gravidanza: in questo contesto il sistema immunitario è
ridotto, pertanto le verruche dell’HPV aumentano di dimensione
e numero, per ridursi dopo la nascita del bambino. Se si è
affette da HPV non è necessario evitare la gravidanza;
• farmaci prescrivibili, quali chemioterapia, ormoni e steroidi
possono indebolire il sistema immunitario;
• gravi affezioni allergiche: i pazienti afflitti da asma ed
eczema sono maggiormente esposti all’HPV;
• stili di vita, quale stress prolungato, disordini alimentari,
depressione, dieta povera, problemi di insonnia prolungati,
esercizio fisico limitato o eccessivo possono diminuire le difese
immunitarie.
Che cosa è possibile fare per evitare la trasmissione
dell’HPV?
L’utilizzo del preservativo protegge dalle infezioni a trasmissione
sessuale, tra le quali le verruche nell’area da lui coperta (quindi
non protegge dalle infezioni di verruche situate su punti scoperti).
È possibile che ci siano alcuni punti dove l’HPV sia presente ma
non visibile. Il preservativo femminile fornisce maggiore protezione
coprendo in parte la vulva.
Avere rapporti sessuali con numerosi partner aumenta il rischio
di venire in contatto con l’HPV e altre infezioni a trasmissione
sessuale. Coloro che ritengono di essersi esposti a tale rischio
dovrebbero sottoporsi ad un esame di controllo per malattie a
trasmissione sessuale.
Perché l’HPV preoccupa?
L’HPV desta parecchie preoccupazioni dal punto di vista della
salute, soprattutto tra le donne, perché questo virus è stato
collegato all’aumento del rischio di tumore alla cervice. Alcuni
tipi di HPV possono portare a sviluppi anomali nelle cellule della
cervice. Il fatto di avere cellule anomali nella cervice non significa
avere il cancro. Queste cellule anomale a volte si trasformano in
cancro, ma ciò avviene nell’arco di parecchio tempo, solitamente
in alcuni anni. Pertanto, se una donna si sottopone regolarmente a
pap test ogni due anni, dovrebbe essere possibile scoprire cellule
anomale prima che il tumore si sviluppi. Se il pap test scopre cellule
anomale nella cervice, un trattamento può farle regredire. I medici
informeranno le loro pazienti sulla frequenza dei pap test o degli
esami da effettuare successivamente.
È necessario rivolgersi a un medico o a uno specialista di malattie
veneree se si verificano perdite ematiche al di fuori del ciclo o dopo
rapporti sessuali.
Sebbene l’HPV sia molto diffuso ed esista un legame tra HPV e
cancro della cervice, dell’ano, del pene e della vulva, è importante
notare che soltanto poche persone affette da HPV sviluppano
effettivamente il tumore. Vi sono molti fattori che influenzano lo
sviluppo del cancro e l’HPV è solo uno di questi. Altri cofattori sono
il fumo e un sistema immunitario indebolito.