APPROCCIO CONDIVISO ALLA CURA DELLA
FERITA NELL’EPIDERMOLISI BOLLOSA
Abstract
1
Prefazione: Persone con
l’Epidermolisi Bollosa e
preparazione del letto
della ferita
3
Esperti internazionali
4
Approccio condiviso alla
cura della ferita
nell’Epidermolisi Bollosa
L ’Epidermolisi Bollosa ( EB ) è un gruppo di malattie ereditarie
con quattro sottotipi. Il disturbo è caratterizzato dalla fragilità
della pelle in alcuni individui affetti, che presentano ferite
croniche, di difficile guarigione. Valutazione e trattamento delle
ferite negli EB sono suggeriti dal programma di Preparazione del
Letto della Ferita. L’approccio olistico al paziente tiene in
considerazione i fattori che ritardano la guarigione e le
preoccupazioni del paziente circa la sofferenza, la dermatite
pruriginosa e le attività della vita di ogni giorno. La cura locale
della ferita è una sfida mirata ad ottimizzarne la pulizia, la
situazione infettivo – infiammatoria e l’equilibrio dell’umidità.
Ferite croniche radicate, ma guaribili, possono essere aiutate da
terapie progredite ( Edge Effect ) o ottimizzando la cura del
paziente tramite sostituzione dei geni difettosi ( p.es. produzione
di collagene tipo 7 dopo trapianto del midollo osseo ).
La presente rassegna riporta le peculiarità cliniche che
distinguono i deversi sottotipi dell’Epidermolisi Bollosa, le
frequenti complicazioni mediche e la prognosi. La cura migliore è
garantita da una èquipe interprofessionale.
Il trattamento delle ferite croniche è descritto in una regola di
rapida consultazione, costituita da 12 raccomandazioni formulate
dai 13 membri esperti dell’èquipe interessata all’EB. Le
raccomandazioni sono state riesaminate tramite processo di
modifica Delphi facilitato al computer, dove quindici revisori
esterni ( dei quali il 68,8% con esperienza di cura dell’EB di 11
anni o più ), indipendentemente, hanno registrato il forte
punteggio dell’80 % o quasi di ciascuna raccomandazione.
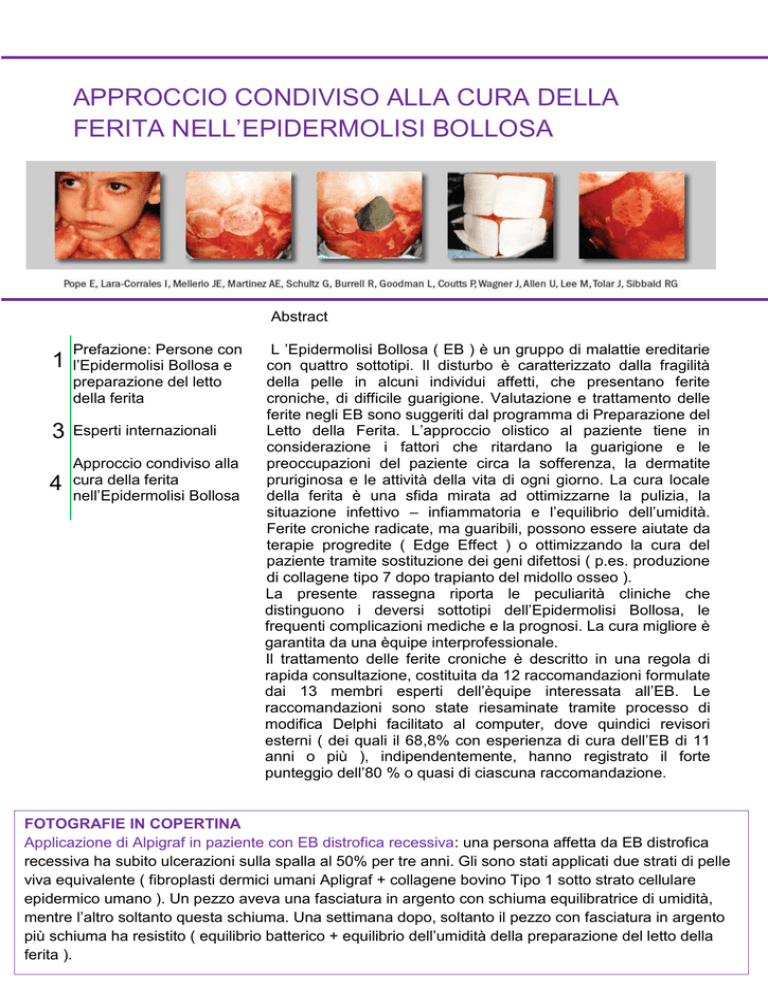
FOTOGRAFIE IN COPERTINA
Applicazione di Alpigraf in paziente con EB distrofica recessiva: una persona affetta da EB distrofica
recessiva ha subito ulcerazioni sulla spalla al 50% per tre anni. Gli sono stati applicati due strati di pelle
viva equivalente ( fibroplasti dermici umani Apligraf + collagene bovino Tipo 1 sotto strato cellulare
epidermico umano ). Un pezzo aveva una fasciatura in argento con schiuma equilibratrice di umidità,
mentre l’altro soltanto questa schiuma. Una settimana dopo, soltanto il pezzo con fasciatura in argento
più schiuma ha resistito ( equilibrio batterico + equilibrio dell’umidità della preparazione del letto della
ferita ).
Persone con l’Epidermolisi Bollosa e preparazione del letto
della ferita
R. Gary Sibbald and Elena Pope, Co-Presidenti, a nome del gruppo Epidermolisi Bollosa e
preparazione del letto della ferita
Le persone con Epidermolisi Bollosa ( EB ), in particolare l’EB Distrofica Recessiva
( RDEB ) ed i sottotipi dell’EB giunzionale, sono afflitti vita natural durante da ferite croniche
ed infezioni. Questo studio dedicato ad una pratica largamente condivisa, esamina il
problema della Preparazione del Letto della Ferita ‟ discusso ” alla lettera ‟ sulle ” spalle di
Alex, una persona affetta da EB. Noi intendiamo diffondere questa esperienza a beneficio di
tutte le persone affette da EB.
Al progetto hanno partecipato esperti in Epidermolisi Bollosa, guaritori delle ferite
( ricercatori, medici, infermieri specializzati ) ed un pioniere nel trapianto del midollo osseo.
Ci siamo proposti di rendere accessibile la conoscenza dei quattro differenti sottotipi
dell’Epidermolisi Bollosa, così che gli individui affetti siano subito riconosciuti e si
somministri solo il trattamento sintomatico opportuno, compresa la cura locale ottimale della
ferita, per prevenire le infezioni sempre incombenti ed il mancato accrescimento. I clinici
devono anche avere consapevolezza di complicazioni, quali la miocardiopatia ed il
carcinoma cellulare squamoso ( l’infiammazione persistente porta alla metaplasia maligna ),
che insorge addirittura nell’infanzia.
Nel gennaio 1997, il Canada, per primo al mondo ha legalizzato il sostituto artificiale della
pelle cresciuto in vitro ( Graftskin: collagene bovino Tipo 1 con fibroblasti umani e strato
cellulare epidermico ). Nel febbraio 1997, sulla parte superiore della spalla di Alex, ulcerata
fino al 50% per 3 anni, venivano sistemati due pezzi di Graftskin ( Apligraf, Organogenesis,
Canton Ma ). Una settimana dopo l’applicazione, il sostituto della pelle ( con fessure di
rilascio del fluido per mantenere il contatto ) sotto la fasciatura a schiuma ed argento era
intatto. Al contrario, l’altro pezzo di sostituto della pelle privo dell’argento equilibratore
batterico era stato distrutto dalla collagenasi locale, in parte causata dagli organismi
pseudomonas. Le successive applicazioni sia del sostituto della pelle in vicrile composto da
fibroblasti umani ( Dermagraf, Advanced Biobealing, La Jolla CA ) che del Graftskin,
ottennero la guarigione completa della spalla di Alex. Malgrado Alex non sia più con noi a
causa della miocardiopatia, il suo contributo ci ha consentito di migliorare la conoscenza
della cura locale della ferita, chiarendo quanto oggi i clinici sanno.
Successivamente abbiamo pubblicato il Progetto di Preparazione del Letto della Ferita
( WBP: Sibbald et al, 2000, 2003, 2006 – 07 – 10, 2011). Il WBP, è un progetto che
comprende il trattamento del paziente nella sua globalità, le sue personali preoccupazioni e
la cura locale della ferita. Idealmente, il trattamento del paziente comporta per i pazienti
RDEB il rimpiazzamento del collagene Tipo 7 attraverso trapianti del midollo osseo o con
altre terapie basate sulla modificazione genetica. Il trattamento della causa comporta anche
l’ottimizzazione di altri co - fattori implicati nella guarigione, quali la nutrizione ( p.es:
supplementi ed inserzioni di sonde per alimentazione ) e la correzione dell’anemia.
1
I componenti della cura locale della ferita sono DIM prima del DIME: Debridement – pulizia,
Infection/Inflammation – controllo del processo infettivo/infiammatorio, Moisture
balance – equilibrio dell’umidità, prima dell’Edge effect – effetto margine grazie a terapie
progredite ( p.es: i sostituti della pelle per ferite radicate, ma guaribili ). La cura locale della
ferita è stata migliorata con i prodotti di reticolo al silicone locale, gli strati di schiuma di
silicone soffice ed il cerotto di silicone.
Wagner et al. hanno pubblicato nell’agosto del 2010 un articolo settimanale nel New
England Journal of Medicine, in cui parlano dei primi 7 pazienti RDEB sottoposti a
chemioterapia immunoablativa ed a trapianto allogenico di cellule capostipiti. Dei sette, uno
è morto per miocardiopatia prima del trapianto, un secondo è morto di infezione e per
rigetto 183 giorni dopo il trapianto. In tutti i riceventi si è avuta riduzione nella formazione di
nuove vesciche fra i 30 ed i 130 giorni successivi al trapianto. In cinque dei sei, il collagene
Tipo 7 è aumentato, senza che si formassero tutte le fibrille di ancoraggio normalmente
osservate. Due sono le preoccupazioni sollevate dai trapianti. La prima consiste nel fatto
che il ristretto numero di individui destinati al trapianto sviluppino gli antigeni HLA delle
cellule allogeniche nella pelle trapiantata, accrescendo il potenziale rigetto di un trapianto
BM ( Bone Marrow ). Quanto alla seconda, gli individui RDEB più avanzati in età ( specie
dopo i 20 anni ), sono molto predisposti ai carcinoma cellulari squamosi, e
l’immunosoppressione associata al trapianto allogenico di cellule capostipiti, può
incrementare questa predisposizione.
Noi siamo ormai in condizione di applicare i principi di preparazione del letto della ferita in
modo specifico alle persone con l’Epidermolisi Bollosa, non soltanto per ottimizzare la
guarigione, ma anche per prevenire le infezioni e le altre complicazioni pre – e post
trapianto del midollo osseo. Noi consigliamo anche strategie per persone con EB e per
quanti se ne prendono cura ( famiglia ed operatori sanitari ) che vivono in terre povere, dove
la connessione con gli esperti nell’EB contribuirà a migliorare la diagnosi ed il trattamento.
L’EB è anche significativa per la pelle fragile riscontrata nell’anziano, ‟ Trapianti di pelle alla
fine della vita ” ( SCALE ) ed in altre persone afflitte da malattia cronica o da
immunosoppressione; di conseguenza i principi discussi nel nostro documento si riferiscono
a qualsiasi altro paziente dalla cute delicata.
Questo studio è dedicato a tutte le persone sofferenti di EB, nel tentativo di migliorarne la
qualità di vita. Un ringraziamento particolare rivolgiamo ad Alex Melkic & Deanna Molinaro,
che tanto ci hanno insegnato.
2
Esperti
internazionali
Approccio condiviso alla cura
dell’Epidermolisi Bollosa
Elena Pope,
MD, MSc, FRCPC
The Hospital for Sick
Children Head,
Section of
Dermatology, Divisiom
of Paediatric Medicine
Research Institute,
Toronto/Canada
Upton Allen, MBBS, MSc, FAAP,
FRCPC
President, Canadian
Association of Wuond
Care Registrered Nurse
Faculty member &
inaugural graduate,
International
Interdisciplinary Wound
Care Course
( IIWCC ), University of
Toronto/Canada
Michelle Lee, RN,
BScN
Dermatology Wound
Care
Nurse, EB Subspecialty
clinic, Hospital for Skin
Children, Toronto
Canada Graduate,
International
Interdisciplinary Wound
Care Course ( IIWCC )
Uniersity of Toronto
Gregory Schultz, PhD
Researcher, molecular
and cellular regulation of
wound healing.
University of Florida
Research Foundation,
Professor and Director,
The Institute for Wound
Research, University of
Florida/USA
Professor of Medicine,
Public Health, University
of Toronto/Canada
President, World Union
of Wound Healing
Societies
Robert E Burrell, Phd
Professor and Chair, Departement of
Biomedical Engineering Faculties of
Engineering & Medicine & Dentistry
Professor, Canada Research Chair in
Nanostructured Biomaterials Engineering
Faculty of Engineering, University of
Alberta/Canada
Division Head, INfectious Diseases,
The Hospital for Sick Children,
Toronto/Canada Professor, Pediatrics
and Health Policy Management and
Evaluation University of Toronto/Canada
Patricia Coutts, RN
R. Gary Sibbald,
Bsc, MD FRCPC (Med,
Derm)
Laurie Goodman, RN,
BA, MHScN
IIrene Lara-Corrales, MD,
FRCPC (Derm )
Director, Mississauga
Halton Wound Initiative
Co-Director, International
Interdisciplinary Wound
Care Course ( IIWCC ),
University of
Toronto/Canada
Advanced Practice Nurse
& Clinical Educator
Assistant Professor,
Pediatrics, University of
Toronto/Canada Pediatrics
Dermatologisy
Interdisciplinary Clinic
Hospital for Sick Children,
with Epidermolysis
Bullosa/Wound Care interest
Anna Elizabeth Martinez,
MBBS, MRCP, MRCPCH
Jemina Mellerio, BSc, MD,
FRCP
Consultant Pediatrician and
Clinical Lead for the
Pediatric EB service
Great Ormond Street
Hospital, London/UK
Consultant Dermatologist and
Clinical Lead for the Adult EB
Service, Guy’s & St Thomas’
Hospital Great Ormond Street
Hospital, London/UK St John’s
Institute of Dermatology
Jakub Tolar, MD, PhD
John Wagner, MD
Associate Professor,
Department of Pediatrics,
University of Minnesota/USA
Blood and Marrow
Transplation Chair, Albert
D.& Eva J. Corniea Director
of Stem Cell/Gene
Therapies
Director, Blood and Marrow
Transplation
Professor, Department of
Pediatrics, University of
Minesota/USA Principal
Investigator, Clinical Stem
Cell Trials for Severe
Epidermolysis Bullosa
Collaboration of… Knowledge and Expertise
EB Team and Affiliates
3
Introduzione
L’Epidermolisi Bollosa ( EB ) è un gruppo di malattie ereditarie caratterizzate da fragilità
della pelle e delle mucose. Vi sono quattro differenti sottotipi di EB, determinati da
mutazioni genetiche strutturali proteiniche nella membrana basale cutanea ( BMZ ) o nelle
relativamente rare proteine desmosomiche sovra basali di adesione cellula a cellula. In
base alla classificazione di recente stabilita di comune accordo, l’EB si distingue in quattro
tipi principali, a seconda della formazione bollosa all’altezza della giunzione dermoepidermica ( DEJ ) ( simplex, giunzionale, distrofica e mista ) – ciascuna è poi determinata
dal difetto proteinico specifico¹. La gravità dell’affezione delle mucose cutanee e di altri
organi si differenzia sensibilmente nei tipi dell’EB. Nei diversi sottotipi dell’EB, la
distribuzione muco cutanea e di altri organi, è ampiamente condizionata dalla natura delle
mutazioni e dalla componente genetica, sfociante nei profili differentemente espressi dei
geni responsabili dell’EB2,3.
Quando possibile, una équipe interprofessionale specializzata si dedica alla complessa
cura dell’EB. Qualora essa mancasse, fondamentali diventano per il paziente la terapia
d’appoggio della ferita, la rapida identificazione ed il trattamento delle complicazioni.
La cura delle ferite negli EB è una vera e propria sfida. Di fatto, data la variabilità clinica
dei molti tipi e sottotipi di EB, ciascun paziente ha bisogno di un programma di trattamento
specificatamente individualizzato. Nel decidere come curare la diffusa compromissione
cutanea, peculiare di molti pazienti, si deve avere presente la spesa complessiva per la
famiglia, per le unità sanitarie e, ulteriore complicazione, l’enorme quantità di prodotti per
la cura della ferita.
Ad oggi, non ci sono linee guida specifiche per la cura delle ferite, indirizzate ai problemi
unici degli EB. Un gruppo di esperti internazionali nella EB, nella cura della ferita, in
microbiologia, nelle malattie infettive e nei trapianti del midollo osseo si sono incontrati per
tre giorni ad Alton, Ontario, in Canada ed hanno redatto una lista di 12 raccomandazioni
inerenti alla cura delle ferite nei pazienti EB. Grazie al metodo Delphi di sondaggio della
condivisione, modificato su base computerizzata, la lista è stata tradotta in un compendio
completato da 15 altri esperti di diversa nazionalità ( Tabella 1 ), quindi ulteriormente
perfezionato in un elenco di raccomandazioni ( Tabella 2).
Tabella 1
REVISORI ESTERNI EB
Karen Wiss ( USA )
Edward Barret ( Canada )
Anna Bruckner ( USA )
Annamarie Ormonde ( Italia )
Anne Lucky ( USA )
Michelle Lee ( Canada )
Gerry Kelly-Mancuso ( USA )
Celia Moss ( UK )
Agnes Schwieger ( Canada )
May El Hachem ( Italia )
Louise Fret-Lalonde ( Canada )
Dedee Murrell ( Australia )
Andrew Lin ( Canada )
Francis Palisson ( Cile )
4
A. Trattare le cause
I reperti clinici cutanei di tutti i tipi dell’EB sono il risultato della fragilità della pelle che porta
alla formazione di bolle. L’ampio spettro clinico, procede dalle forme più moderate
[ p.es: EB simplex ( EBS ), EB distrofica dominante ( DDEB ) ] fino all’affezione
deformante disabilitante che condiziona la durata della vita [ p.es: EB giunzionale ( JEB )
distrofica recessiva ( RDEB ) ].
Il quadro clinico, la morbilità e la mortalità di questo gruppo di condizioni sono il risultato
della compromissione della pelle e della vescicazione delle mucose ( occhi 4,5, mucosa
orale, tratto gastroenterico6, tratto genitourinario7,8, tratto respiratorio ). Per di più, si
riscontrano, nei casi gravi, anemia, cardiomiopatia9,10, insufficienza renale, insufficienza
respiratoria, osteoporosi comprese le fratture13, malnutrizione cronica e mancato
sviluppo13.
Mentre la vescicabilità traumatica è norma negli EB, l’estensione, la profondità e la
guaribilità delle ferite variano ampiamente da paziente a paziente, a seconda soprattutto
del tipo di EB. È ben noto che molti pazienti affetti dalle EBS più moderate presentano
vescicazioni limitate e guariscono solitamente tramite cura minima della pelle o interventi
sistemici. Al contrario, i pazienti con RDEB grave generalizzata presentano ampie
aree cutanee ricoperte di ulcere croniche non guaribili, che portano alla
cicatrizzazione e alle contratture. Tuttavia, la gravità, l’ampiezza e la localizzazione
delle vesciche sono certo indicative del tipo di affezione, ma non la prognosticano in senso
categorico. Intendiamo dire che è fondamentale avere gli occhi particolarmente aperti nei
primi mesi di vita, così che la vescicazione cutanea non sia sottovalutata. Sulla capacità di
guarire incidono anche altri fattori, quali il carico batterico, la malnutrizione ed i bassi livelli
dell’emoglobina.
La Preparazione del Letto della Ferita è un ‟ vademecum ” dedicato alla valutazione, alla
diagnosi ed al trattamento delle ferite lungo un iter che conduce alla guarigione ottimale 14,
nel quale sono inclusi il trattamento delle cause e le preoccupazioni del paziente in quanto
persona ( DIM prima di DIME: Debridement – pulizia, Infection and
Inflammation – infezione ed infiammazione, Moisture Balance – equilibrio dell’umidità e
Edge Effect – effetto margine per le ferite guaribili, pur se radicate ).
Tabella 2: raccomandazioni per la cura della ferita nelle persone con Epidermolisi Bollosa
Temi principali
·
·
A. Trattare le
cause
Temi specifici
1. Valutare la capacità del paziente
di guarire
Raccomandazioni specifiche
Valutare la compromissione del tipo specifico di
EB ( simplex, giunzionale, distrofica, sindrome di
Kindler ) e gli stati patologici connessi
· Considerare l’età del paziente
· Valutare lo stato della nutrizione: crescita in
centili, BMI ( Body Mass INDEX )
· Monitorare i livelli di emoglobina
5
Continuazione Tabella 2
· Emoglobina bassa: considerare integratori Fe,
trasfusioni
· Albumina bassa: integratori proteinici, sonda per
alimentazione via esofagea, ecc.
· Affrontare la compromissione specifica del
sottotipo
3. Avviare e sostenere la gestione
Dolore:
dei problemi del paziente in
· Scala del dolore – organizzazione Mondiale della
quanto persona, così che sia
Sanità per il dolore nocicettivo
messo in condizione di guarire
· Dolore neuropatico: considerare il tricyclics, il
gabapentin, il pregabulin
· Approcci locali o topici
· Approcci non farmacologici
Prurito ( solo parzialmente istaminico mediato )
· Alternare l’antistaminico non sedativo H1 al
mattino con farmaci sedativi di notte
· Considerare preparati liquidi ad esordio rapido
per la riacutizzazione
Attività di vita giornaliera
· Suggerire un consulto per la riabilitazione
4. Garantire l’educazione ed il
· Comunicare fiducia al paziente ed a quanti se ne
sostegno a paziente e famiglia, ed
prendono cura, per accrescere la collaboratività
a quanti se ne prendono cura, per · Creare una èquipe interprofessionale
accrescere la collaboratività*
· Sondare l’aiuto da parte dei centri EB autorizzati
Da consultare:
· ebcare network ( [email protected] )
· dEBra foundations ( www.debrainternational.org;http://www.debra.org/internation
al )
5. Localizzare la ferita e
· Localizzazione
determinarne le peculiarità
· Tracciare la ferita o le ferite
· Moltiplicare la massima lunghezza per la
larghezza massima agli angoli retti
· MEASURE mnemonica
· Soluzione salina, acqua o acido acetico ( 0,5%6. Ripulire delicatamente le ferite
1.0 )
con soluzioni a bassa tossicità
· Considerare i bagni, la vasca +/- con soluzione
salina, candeggina, altri anti microbici
7. Pulizia
· Drenare le vesciche con ago sterile per evitare
lesioni, MA LASCIARE IL TETTO SULLA
VESCICA
· Considerare la pulizia conservativa
non – traumatica del tessuto necrotico
8. Valutare e trattare
· Colonizzazione superficiale critica ( NERDS ) ed
infiammazione anormale
· Infezione tessutale profonda /circoscritta
( STONESS )/ Infiammazione generalizzata
2. Definire gli obiettivi specifici ed il
programma di cura
B. Problemi del
paziente in
prima
persona
C. Cura locale
della ferita
9. Scegliere la terapia opportuna /
fasciatura topica, a seconda del
sottotipo di EB
· Pulizia autolitica - alginati, gel acquosi
· Colonizzazione critica superficiale – argento,
miele PHMB
· Equilibrio dell’umidità con strati di silicone per
prevenire trauma e sofferenza
6
Continuazione Tabella 2
10. Valutare il tempo previsto di
guarigione o rideterminare gli
obbiettivi terapeutici
D. Fornire
l’apparato
organizzativo
11. Effetto margine: se una ferita è
radicata o le aree marginali o
altre appaiono atipiche,effettuare
la biopsia cutanea, per escludere
il carcinoma cellulare squamoso
o altre complicazioni, prima di
valutare opzioni terapeutiche
concrete
12. Contemplare una struttura
sistematicamente impegnata
nell’assistenza sanitaria,
costituita di infermieri
specializzati, clinici
interprofessionali, e in grado di
approcciarsi ai nuovi casi
Rivalutare le situazioni non guaribili al tasso
previsto:
· Emoglobina bassa
· Albumina bassa
· Infezione
· Compromissione organica sistemica
· Definire se la ferita, pur se radicata, è guaribile
· Considerare le terapie progredite o concrete
· Trapianti della pelle
· Equivalenti della cute vivi ( nella consapevolezza
della potenziale sensibilizzazione HLA in vista di
futuro trapianto del midollo osseo e di altre
procedure )**
· Agenti biologici
· Ogni nuovo caso abbisogna di diagnosi e di
ASAP del tipo e del sottotipo
· Sviluppare il sistema d’assistenza sanitaria in
sostegno ai nuovi pazienti ( in base ai modelli
esistenti )
· I singoli pazienti abbisognano di una èquipe
interprofessionale virtuale comunitaria
· http://www.internationalebforum.org
*Per ulteriore sostegno da parte di professionisti, contattare DEBRA o altri centri riconosciuti dell’EB.
**Se si deve adottare la terapia cellulare ( identificare con rapidità, specie la JEB ): usare prodotti di sangue
filtrati; considerare il rischio di esposizione HLA con i prodotti cellulari ( p.es: trapianto della cute allogenico );
ottimizzazione delle strategie di vaccino per individui potenzialmente immunocompromessi.
7
1. Valutare le capacità del paziente di guarire
1.1 Determinare la compromissione specifica del tipo di EB ( simplex,
giunzionale, distrofica, sindrome di Kindler ) e stati patologici connessi.
Nell’EB simplex ( EBS ),
il distacco indotto dal
Figura 1: Preparazione del letto della ferita, adattata alle persone affette
da Epidermolisi Bollosa
trauma
si
verifica
nell’epidermide.
Nella maggior parte dei
casi, ciò si manifesta
all’altezza dei cheratinociti
basali, come risultato delle
mutazioni
autosomiche
dominanti
nell’uno
o
nell’altro
dei
geni
cheratinici
di
base
( KRTS o KRT14, che
codificano rispettivamente
la cheratina 5 o 14 )15.
I pazienti con forme più
moderate localizzate di
EBS ( Weber - Cockayne )
presentano
prevalentemente vesciche
acrali alle palme delle mani ed alle piante dei piedi, incattivite dal caldo e dalla frizione. La
forma più grave, la EBS generalizzata Dowling - Meara, è caratterizzata da un quadro
clinico classico consistente in vesciche raggruppate che si propagano perifericamente
come un filo di perle e di vesciche acrali che portano alla dolorosa cheratodermia. La EBS
Dowling - Meara può essere molto grave nell’infanzia, con tendenza ad un lento
miglioramento della vescicazione via via che il tempo scorre. La EBS con distrofia
muscolare è una forma autosomica recessiva di EB, che si manifesta alla nascita con
vescicazione, cui segue il progressivo indebolimento muscolare dopo un intervallo
variabile fino a tre decenni. Le mutazioni nel gene della plectina ( PLEC1 ) producono
l’insufficienza della plectina, una proteina della parte interna emidesmosomica presente
anche nel muscolo scheletrico16. Forme rare recessive di EBS con clivaggio soprabasale
sono determinate dalle mutazioni nei geni desmosomici PKP1 ( codificano la plakofilina 1,
responsabile della sindrome di displasia dell’ectoderma per fragilità della pelle ) 17 o DSP1
( codifica la desmoplachina, provocando una forma grave di EB acantolitica ), di solito è
letale nel periodo neonatale18.
L’EB giunzionale ( JEB ) è autosomica ereditata recessivamente, caratterizzata da
formazione bollosa a livello della lamina lucida. Le mutazioni in uno dei tre geni che
codificano la laminina 332 ( LAMA3, LAMB3, LAMC2 ), causano o la forma molto grave
8
Herlitz della JEB ( dove la grave fragilità muco cutanea, la difficoltà respiratoria ed il
mancato sviluppo portano di solito alla morte nel primo o nei primi due anni di vita ) o la
forma non-Herlitz che può essere grave nell’infanzia, ma è in genere compatibile con una
vita di durata normale19. La variante Herlitz della JEB ha un quadro patognomico con
vescicazione periorifiziale, ipergranulazione sovrabbondante del tessuto, compromissione
periungueale e caduta delle unghie. Spesso è particolarmente difficoltoso gestire l’area del
pannolino; è anche difficile proteggere dall’urina e dalle feci ampie aree scoperte. Se la
vescicazione è molto estesa, questi pazienti presentano perdite percutanee significative di
fluido che determina l’anemia, l’ipoalbuminemia, gli squilibri elettrolitici e accresciuto
rischio di sepsi batterica. Nella JEB non - Herlitz ( COL17A1 )20 peculiari sono: i difetti allo
smalto dentale, la compromissione ungueale, l’alopecia cicatrizzata a macchie, la
compromissione oculare. Una forma molto rara di JEB, associata con atresia
gastroenterica, che di solito colpisce il piloro, appunto la EB con atresia pilorica ( EB-PA ),
è causata dalle mutazioni nei geni che codificano l’integrina α6 o β4 ( ITGA6 o ITGB4 ) o,
molto di rado la plectina21. Queste proteine sono copresenti negli epiteli gastrointestinali
relativi al fenotipo di coinvolgimento intestinale. La maggior parte dei casi si concludono
fatalmente nei primi giorni o settimane, malgrado in una minorità si riscontri un quadro
clinico meno aggressivo.
L’EB distrofica ( DEB ) è ereditata in modo dominante o recessivo, ma tutte le forme
sono causate da mutazioni nel gene che codifica il collagene tipo VII ( COL7A1 ), il
componente maggiore delle fibrille di ancoraggio22. In contrasto con altre forme di EB, le
note caratteristica della DEB sono la cicatrizzazione e la formazione di noduli miliarici. La
localizzazione delle vesciche varia da paziente a paziente, ma tende a colpire aree
traumatizzabili. Di solito i pazienti con forme gravi di RDEB presentano ferite croniche
( della durata di mesi, talvolta di anni ), che colpiscono ampie aree della superficie
corporea. Poiché le possibilità di colonizzazione e di infezione critica aumentano in
relazione alla cronicità della ferita, la maggior parte di questi pazienti hanno ferite
‟ radicate ” nella fase infiammatoria, perciò la guarigione è ritardata. Le stenosi esofagee
sono una complicazione frequente, specie nella RDEB, e di solito sono più gravi delle
forme dominanti. La compromissione delle membrane della mucosa orale, importante alla
bocca e agli occhi, porta alla vescicazione, all’ulcerazione ed alla cicatrizzazione. I pazienti
affetti dalla DEB, specie quella recessiva generalizzata particolarmente grave, sono a
rischio accresciuto, dall’adolescenza in avanti, di carcinoma cellulare squamoso cutaneo
aggressivo. È la maggior causa di morte in questo sottogruppo di pazienti DEB 23.
La sindrome di Kindler ( KS ) è una rara genodermatosi autosomica recessiva dove alla
fragilità della pelle presto subentrano, mano a mano, la poichilodermia, la cicatrizzazione e
la fotosensibilità della pelle insieme con l’infiammazione alle gengive 24. Viene oggi
etichettata come EB a forma ‟ mista ”, in ragione del piano di clivaggio, che si osserva
ultrastrutturalmente in combinazione con tutti e tre i livelli insorgenti: separazione nella
simplex, nella giunzionale e nella distrofica.
9
Prima di scegliere la cura specifica della ferita, bisogna avere ben presenti le aree della
superficie corporea ( BSA ) colpite, i tipi di compromissione della pelle ( vesciche intatte,
erosioni, ferite croniche, essudativo, tipo non-essudativo ), infine la colonizzazione e
l’infezione. Mancano le metodiche ideali in grado di valutare serialmente le ferite nei
pazienti EB. Per di più, la maggior parte di essi sono riluttanti a mostrare la propria pelle
ad ogni visita. Sovente l’èquipe medica assistenziale deve battersi in favore di un
programma di esame della pelle a rotazione, che garantisca di tenere scrupolosamente
sotto controllo l’intera pelle almeno ogni sei mesi. Le sequenze fotografiche sono di
aiuto alle ferite particolarmente problematiche. I sintomi di infezione locale come il
rossore in aumento, il dolore locale, l’odore e l’essudato devono essere annotati per
ogni ferita problematica.
1.2 L’età del paziente
Quando si mette a punto il piano terapeutico della ferita, è importante tenere
presente l’età del paziente. In particolare si deve esercitare un più grande controllo
sull’ambiente famigliare degli infanti, al fine di evitare il trauma 25. Perciò si adottino, ma
non sono le sole misure, tecniche di delicata manipolazione da parte degli assistenti. Oltre
alla soluzione delle fasciature per le ferite, le fasciature a base di schiuma devono essere
ritenute capaci di ovattare e di proteggere le prominenze ossee esposte al trauma
reiterato. È particolarmente difficile gestire l’area del pannolino, poiché è disposta a
trauma fisico e chimico ( frizione del pannolino, frequente pulizia dell’area, irritazione
chimica da urina e feci ).
Si raccomanda:
La rimozione degli elastici dai pannolini e la sostituzione con materiale non colloso
Di evitare lo strofinio con asciugamani per minimizzare la frizione
Alcune famiglie di pazienti JEB Herlitz hanno costatato che la pasta all’ossido di zinco è
più lenitiva ed efficace delle fasciature nell’area del pannolino. Non appena il bimbo
diventa più mobile, la vescicazione attacca prevalentemente le sue estremità. Una
particolare imbottitura alle ginocchia e una maggiore attenzione ai piedi, fornendoli di
tamponamento e di scarpe speciali può far scemare la vescicabilità. Pazienti più grandi
tendono ad avere ulcere più croniche, criticamente colonizzate ed infette. Inoltre nei
bambini più grandi e negli adulti si riscontra un’accresciuta probabilità di colonizzazione
con batteri antibiotico resistenti come lo stafilococcus aureus resistente alla meticillina
( MRSA ). I pazienti con forme più gravi di EB sono a rischio più aumentato di carcinoma
cellulare squamoso ( SCC ), in particolare quelli affetti da RDEB grave generalizzata, ma
in misura inferiore lo è il paziente con altre forme di DEB e di JEB. Benché questo sia un
evento straordinario prima del secondo o terzo decennio di vita 26,27, è stato descritto in un
bambino dell’età di sei anni ( comunicazione personale del Dr. Mellerio )
10
1.3 La valutazione dello status nutrizionale: per i bambini usare i centili dello
sviluppo, per gli adulti il BMI
La guarigione della ferita può essere ritardata o interrotta nelle persone con morbilità
annesse. La malnutrizione è molto frequente nei tipi gravi di EB: deriva dalla
combinazione di un apporto ridotto ( causa le vesciche orali, la disfagia, l’apertura ridotta
della bocca, il dolore dentale, l’avversione per il cibo, le stenosi esofagee ed il reflusso
gastro – esofageo ) e di richieste in aumento ( guarigione della ferita, perdita di sangue e
di proteine, infiammazione cronica ed infezione )28,29. Gli esiti finali della malnutrizione
sono il mancato sviluppo, la pubertà ritardata e l’anemia. Di conseguenza si susseguono
precipitosamente eventi clinici e biologici che abbassano il potenziale di guarigione della
ferita ed accrescono il potenziale di ulteriore collassamento cutaneo. Con l’andare del
tempo i pazienti EB presentano carenze multiple, responsabili del ritardo nella guarigione
della ferita29, di deficit minerali ( zinco e selenio )30, e vitaminici ( A, B6, C, 25 ( OH ),
vitamina D3 e folato )31. Lo scarso apporto proteinico o il relativo deficit può prevenire la
produzione di tessuto di granulazione, contribuendo al ritardo o al progressivo arresto
della guarigione. I livelli di albumina, un indicatore globale del deficit nutrizionale a
lungo termine, inferiori a 2.0 – 3.0g/dL ( nella norma: da 3.0 a 5.4g/dL )32 si associano
con la compromissione della guarigione. Mentre i livelli di albumina o prealbuminici sono
utili, la campionatura del sangue è difficile negli EB gravi, poiché l’approccio venoso è
infelice. Una pratica più eseguita da molti centri della EB, volta a valutare lo status
nutrizionale totale, consiste nell’attento monitoraggio delle curve della crescita nei pazienti
pediatrici e negli BMI negli adulti EB. Si raccomandano regolari consulenze nutrizionali
( calorimetria compresa ) per stimare i bisogni calorici33.
1.4 Monitoraggio dei livelli di emoglobina: idealmente sopra gli 80g/L
L’anemia è una complicazione frequente e seria nei tipi gravi della EB come la RDEB e la
JEB. Anche se non si conoscono a pieno i meccanismi, verosimilmente i molteplici fattori
coinvolti sono:
Perdita in aumento di sangue attraverso la pelle ed il tratto GI
Produzione diminuita delle cellule rosse, secondaria all’infiammazione cronica
Deficit di ferro e ridotta utilizzazione di questo
Carenze di vitamina B 12, folato ed altri minerali27
Per persone con ulcere da pressione, si è ipotizzato che l’emoglobina inferiore a 100g/L
causi peggioramento nella guarigione della ferita, data la diminuita ossigenazione del
tessuto34. I bassi livelli di emoglobina negli EB sono fra i fattori che si associano
verosimilmente con il ritardo o l’arresto della guarigione in questi pazienti.
Il consenso del gruppo, riferito alle ferite degli EB mira a fissare i livelli di emoglobina ad
80g/L o oltre come obbiettivo più conseguibile, allo scopo di evitare potenziali
complicazioni a lungo termine di sovraccarico di ferro da terapia di ferro intravenoso o da
trasfusioni di globuli rossi.
11
EB SIMPLEX
vesciche alla punta del
tallone
EBS
vesciche e cheratoderma
EBS
tipo Dowling Meara
“ vesciche erpetiformi ”
Figura 2:
EPIDERMOLISI
BOLLOSA
QUADRI CLINICI
SPECIFICI
JEB
ampie bolle neonatali
JEB
vesciche sulla mano
DEB DOMINANTE
formazioni miliari
DEB RECESSIVA
vesciche croniche al collo
RDEB
carcinoma cellulare
squamoso nell’ ulcera
cronica
12
2. Descrizione degli obbiettivi individualizzati e piano terapeutico
L’èquipe interprofessionale deve definire il piano terapeutico individualizzato della ferita al
termine di una valutazione completa ed esauriente. Il piano, ritagliato a misura
dell’individuo, ne prende in considerazione i bisogni biopsicosociali.
Bisogno biopsicosociale
Considerazioni
Preferenze individuali del singolo
· Tenere presenti, rispettare ed integrare le
esperienze e la reazione del paziente e di quanti
se ne prendono cura
· Sottotipo specifico della EB
· Anemia
· Malnutrizione
· Cardiomiopatia
· Gestione del dolore
· Frequenza dei cambi della fasciatura
· Interferenza con le attività quotidiane frequenza
scolastica e/o impiego
· Tenere in considerazione chi cura la pelle
· Accedere all’assistenza domiciliare.
· Èquipe specializzate in EB
· Èquipe interprofessionale specializzata nell’EB
Fattore di rischio
Comorbilità
Problemi di qualità di vita
Sistemi di sostegno / cerchia assistenziale
Accesso alla cura
La preferenza del paziente in quanto individuo deve essere rispettata ed introdotta nel
piano terapeutico della ferita35. Sacker et al. hanno fissato tre dimensioni, di eguale
importanza: la migliore evidenza scientifica disponibile, la competenza clinica e la libertà
del paziente. Di frequente accade che le famiglie degli EB siano sottoposte a ritmi
eccezionali di cura della ferita ‟ a prova di tempo ”, che non rispettano necessariamente la
prassi medica comunemente intesa. Col passare degli anni ci siamo convinti che un
approccio flessibile inclusivo della famiglia e delle decisioni del paziente è più in grado di
favorire la disponibilità, la soddisfazione della cura ed miglioramento dei risultati.
Grazie alle nuove stimolanti terapie cellulari, ora emergenti, che modificano l’affezione, è
importante massimizzare le possibilità che ogni paziente ne diventi un potenziale
candidato. L’individuazione precoce della JEB - Herlitz è un esempio.
Cura per i candidati potenziali alle terapie cellulari che modificano l’affezione
Mantenere la salute in generale prevenendo,
individuando e curando le complicazioni relative
all’affezione
Minimizzare i rischi di esposizione agli anticorpi
· Anemia
· Malnutrizione
· Cardiomiopatia
Ottimizzare i metodi di vaccinazione per individui
potenzialmente immuno compromessi
· Essere sicuri della validità del programma di
vaccinazione prima delle procedure
· Usare prodotti di sangue filtrati
· Tenere presenti i rischi di esposizione HLA con
prodotti cellulari come il trapianto di pelle allogenico
13
Il programma terapeutico della ferita deve essere puntualizzato con chiarezza in un
documento scritto da consegnare alla famiglia, quindi, in copia ai registri sanitari, al
medico di famiglia ed al personale addetto all’assistenza domiciliare. Il programma
terapeutico deve essere valutato ed aggiornato con regolarità.
2.1 L’emoglobina bassa: integrazione a base di Fe, trasfusione ( i )
Ad oggi, non si dispone di un metodo terapeutico ideale per quanto riguarda l’anemia nei
pazienti EB. Un approccio su base patogenica è ragionevole, ma non sempre possibile.
L’utilizzazione della cura adeguata della pelle, la prevenzione ed il trattamento
dell’infezione minimizzano le perdite di sangue attraverso la pelle. L’integrazione di ferro
orale per correggerne il deficit è ampiamente usata, ma la sua efficacia varia da individuo
ad individuo. I pazienti di solito denunziano disturbo gastroenterico e costipazione, come
conseguenze della non tolleranza. L’assorbimento scarso di ferro limita ulteriormente
l’influenza positiva delle sostanze sostitutive27. Il ferro intravenoso insieme con
l’eritropoietina sono risultati efficaci in piccoli studi su pazienti RDEB38. Le trasfusioni di
sangue vanno eseguite nei casi in cui i livelli HGB sono chiaramente al di sotto degli
80mg/dL e / o con i pazienti sintomatici che non rispondono ad altre interventi.
2.2 Il trattamento dell’albumina bassa: ottimizzazione della nutrizione,
integrazione a base di proteine, sonda per alimentazione enterale
Per ottimizzare lo status nutrizionale dei pazienti EB, bisogna utilizzare il tubo
gastrostomico ( G – tube ). Benchè non si disponga di linee guida certe, le utilizzazioni
del predetto tubo sono indicate per l’aspirazione ricorrente, necessaria in caso di
deglutizione squilibrata, per l’assunzione orale difficoltosa relativa alla somministrazione di
medicine, per la perdita significativa o per il mancato acquisto di peso e per la caduta delle
curve della crescita negli infanti e nei bambini29. Gastrostomie sono eseguite in più del
40% dei pazienti con JEB - Herlitz e nel 4.2% dei pazienti con RDEB39, malgrado le cifre
sembra debbano essere più elevate40. Impiantata la gastrostomia, è più agevole
provvedere all’alimentazione supplementare di notte, mentre di giorno si promuove
l’apporto orale. Molti centri di EB sostengono l’integrazione dei deficit individuali,
stabilendone il monitoraggio da 6 a 12 volte al mese29.
14
B. Preoccupazioni del paziente in quanto persona
3. Terapia orientativa e di sostegno delle afflizioni del paziente, per
metterlo in condizioni di guarire
3.1 Il dolore
I pazienti sono dei malati, che subiscono un malanno con relativa sofferenza. Questo è
particolarmente appropriato al dolore.
Il dolore è il sintomo più tipico avvertito dai pazienti EB, a prescindere dal sottotipo.
La frequenza e la gravità del dolore è sovente proporzionale alla gravità
dell’affezione – più del 50% dei pazienti affetti dal tipo più diffuso della EB ( la RDEB )
sentono quotidianamente dolore >5 ( scala da 0 a 10 )41. Mentre la causa del dolore è
multifattoriale, la pelle e le lesioni connesse dell’EB sono di gran lunga la fonte più
eloquente del dolore. Questo si manifesta a riposo per la pressione esercitata sulle
vesciche e sulla cute scoperta, per infezione secondaria, per slittamento dei bendaggi da
movimenti fisici. Il dolore è anche incalzato o esacerbato dal trauma in corso di fasciatura
o durante il bagno ed altre attività di vita quotidiana. Lo si misura utilizzando diversi
strumenti standardizzati appropriati all’età, p.es: le scale a facce per i bambini piccoli, ed
una scala visuale analoga o una scala di valutazione numerica da 0 a 10 42. Gli strumenti
pluridimensionali del dolore ne garantiscono la valutazione intelligentemente e l’impatto sui
pazienti. Sono stati realizzati anche dei lettori comportamentali del dolore per infanti e
quanti non possono esprimerlo a parole. Sono facilmente utilizzabili nelle molteplici
situazioni cliniche, anche in quelle vissute in casa della famiglia. Al fine di affrontare un
approccio terapeutico opportuno del dolore, bisogna registrarne i livelli, durante e dopo i
cambi delle fasciature, il bagno ed altri interventi afflittivi43.
La considerazione di altri fattori riferiti ad altri pazienti ( ansia, esperienze precedenti,
mancanza di assistenza, depressione ) è fondamentale per la comprensione
dell’esperienza del dolore. Essi vanno riconosciuti e trattati separatamente dal dolore
collegato alla ferita. L’impatto del dolore cronico ininterrotto è devastante, intacca la qualità
di vita della persona, procurando notevole stress a pazienti e famiglie. Ogni paziente è
unico, in grado di decidere l’approccio terapeutico al dolore che include la
somministrazione delle medicine ( agenti ad impatto lungo, a breve impatto, nocicettivi e
neuropatici ) e le strategie non – farmaceutiche complementari ( l’ago puntura, la musica,
la distrazione, il massaggio ). Il miglior modo per valutare il dolore su base corrente,
consiste nel confrontare il dolore fra i cambi della fasciatura con il dolore acuto che si
ripete al cambio della fasciatura o con quello incidentale scatenato dalle procedure, pulizia
chirurgica compresa. Le valutazioni regolari del dolore stabiliscono dei modelli temporanei
dove si individuano i fattori di incremento e di mitigazione del dolore 44.
È ormai accertato che i livelli accresciuti dello stress abbassano le soglie del dolore,
riducendone la tolleranza. Il risultato è un circolo vizioso di dolore, ansia e stress, dolore
anticipato, aggravamento di questo. Lo stress aumentato attiva anche l’asse surrenalico
15
ipotalamico – ipofisario ( HPA ), generatore di ormoni che modulano il sistema immune,
compromettendo di conseguenza la guarigione normale della ferita45.
L’approccio al dolore nei pazienti EB comporta modalità preventive e terapeutiche 46.
La prevenzione si fonda, ma non soltanto, sull’uso di fasciature protettive atraumatiche,
sull’imbottitura delle aree predisposte al trauma, sulla fuoriuscita del fluido dalle vesciche
tese, sull’esclusione delle fasciature adesive o dei prodotti aderenti alla pelle, sulla
rimozione delle fasciature in acqua idratando la superficie e limitando la frizione dovuta
alla rimozione ed al trattamento delle infezioni cutanee.
Le terapie del dolore non farmaceutiche aggiuntive summenzionate e ritenute benefiche
comprendono modalità fisiche, quali i sacchettini di ghiaccio, le vibrazioni, la distrazione, il
rilassamento e la musicoterapia.
Tabella 3: strategie terapeutiche del dolore
Strategie terapeutiche Finalità/Tipi
Dinamiche
del dolore
Preventiva
Evitare il trauma
· Protezione, utilizzo di fasciature alla schiuma,
Evitare l’espansione della vescica
di un letto soffice e di sedili imbottiti
Prevenire l’infezione locale
· Abbigliamento e calzature adatte
· Far uscire il fluido dalla vescica, lasciare il
tetto di questa nell’area colpita
· Ricoprire le aree scoperte
· Controllare la colonizzazione locale
· Uso di asciugamani da parte degli assistenti
prima di cambiare le fasciature
Terapeutica
Farmacologica
Nocicettiva:
· dolore lieve: Acetaminophen +/- NSAIDS
· dolore medio: Acetaminophen +/- NSAIDS +
morfina
· dolore acuto: Acetaminophen + NSAIDS +
morfina ed altri oppiacei forti
Non - farmacologica
Neuropatica:
· tricyclics ( nortriptilina, desipramina ),
gabapentin, pregabulin, altri anti – epilettici
· rilassamento e distrazione
· bioreazione
· modalità fisiche ( p.es: le vibrazioni, il
raffreddamento )
NSAIDS= farmaci antinfiammatori non – steroidei
Nelle situazioni in cui il dolore è anticipato ( p.es: al cambio della fasciatura ), vanno
considerate procedure aggiuntive in associazione con la terapia medica. La
somministrazione terapeutica del dolore è eseguita topicamente e sistematicamente
( TAB.3 ). Alcune opzioni potenzialmente efficaci includono: l’aggiunta di soluzione salina
nell’acqua della vasca, così che diventi isotonica 47; l’utilizzo di fasciature dalle superfici di
contatto al silicone, per prevenire il dolore ed il trauma al momento della rimozione
( p.es: Mepitel, Mepilex, Mölnlycke, Swedwen ) o, dietro raccomandazione di esperti, l’uso
16
di fasciature che hanno analgesici ( Fasciature alla schiuma con ibuprofene a fuoriuscita
lenta: Biatin – IBU, Coloplast, Denmark non reperibile negli USA ).
Al fine di optare per il miglior intervento farmaceutico, bisogna studiare la dinamica del
dolore. In generale, il dolore associato alla ferita è tanto nocicettivo quanto
stimolo – dipendente ( lacerante, appena angoscioso, palpitante ) vs. il dolore
neuropatico o non stimolo – dipendente o spontaneo ( bruciante, pungente,
lancinante, a fitte ). Il dolore nocicettivo è curato, in base alla scala del dolore WHO con
l’aspirina e con antinfiammatori non – steroidei, quindi con narcotici deboli e forti
( Tabella 3 )48.
Gli agenti a breve azione sono spesso usati per determinare la dose degli agenti ad
azione più duratura con gli agenti a breve azione destinati ad abbattere il dolore,
compresa la somministrazione da 30 a 60 minuti prima del cambio della fasciatura. Il
dolore neuropatico risponde sovente agli agenti triciclici, specie quelli di seconda
generazione ad elevata attività anti – noradrenalinica. La nortriptilina e la desipramina
sovente sono migliori della amitriptilina. Laddove non ci sia reazione, conviene ricorrere ad
agenti alternativi, quali il gabapentin, il pregabalin o altri antiepilettici48.
Il protocollo del dolore ( p.es: prima dei cambi della fasciatura, il bagno ) deve essere
messo a punto con un approccio interprofessionale ponderato, quindi comunicato agli
addetti alla cura. Il che è di particolare importanza nella cura dei bambini EB, poiché questi
spesso abbisognano di protocolli reiterati spiacevoli. Se il protocollo non è
opportunamente eseguito, si possono avere risultati negativi di lunga durata; il rapporto
terapeutico potrebbe risentirne, di conseguenza il programma terapeutico diventa
essenziale per il trattamento del dolore. La saccarina orale al 24% è un analgesico valido,
a lunga azione, efficace per i bambini al di sotto dei due anni49. Ai bambini più grandi ed
agli adulti si possono somministrare l’acetaminofen o la morfina 30 minuti prima della
procedura. Anche le modalità non – farmacologiche ( Tabella 3 ) sono giovevoli, se
associate con le misure farmacologiche surriportate. In generale, la musicoterapia migliora
i malumori del paziente, quando è ansioso nel corso del trattamento 50 ed in caso di
depressione51. La musicoterapia è stata utilizzata con successo in molte cliniche EB per
trattare il dolore e l’ansia, associata ai controlli terapeutici del dolore.
3.2 La dermatite pruriginosa
La dermatite pruriginosa, anche nota come prurito, può essere una sensazione
molto affliggente per ogni persona affetta da disturbi cutanei; sovente è associata
con la depressione, l’insonnia e l’angoscia totale52. Kini ed al. ( 2011) osservano nelle
loro ricerche che: ‟ il prurito cronico ha un forte impatto sulla Qualità della Vita ( QoL ),
paragonabile a quello esercitato dal dolore. La gravità dei sintomi e l’utilizzo dei sistemi di
sostegno sono i fattori principali che determinano il grado d’attacco dei sintomi ai pazienti.
L’esecuzione dei sistemi di sostegno insieme con lo sviluppo delle nuove terapie
migliorano la QoL dei pazienti pruriginosi ”.
17
La dermatite pruriginosa è un sintomo comune agli EB. Non è noto il meccanismo
esatto: l’infiammazione anormale persistente della pelle, il surriscaldamento dovuto alle
fasciature, i sensibilizzatori locali, l’uso sistemico di oppioidi che liberano l’istamina, sono
tutti in potenza responsabili46. Il prurito porta ad un’aumentata vescicazione cutanea da
trauma della pelle che a sua volta esaspera il prurito. La dermatite pruriginosa è spesso un
sintomo scarsamente controllato nella maggior parte degli EB, perché non c’è modo di
etichettare tutti i potenziali componenti patogeni, compresa l’istamina, le sostanze a
reazione lenta o le prostaglandine.
Il trattamento deve cominciare dall’anamnesi completa, al fine di stabilire la tempistica in
relazione alla maggior gravità della dermatite pruriginosa ed ai fattori esasperanti. Il
cambio occasionale della routine topica ( cambio delle fasciature o interruzione degli
antibiotici topici ) può determinare un abbassamento di livello accettabile del prurito.
È importante fissare il momento del giorno in cui il prurito è più evidente.
Il prurito notturno può dipendere dal surriscaldamento corporeo, quindi va trattato con
antistaminici sedativi ( p.es: Hydroxyzine ).o con un antidepressivo triciclico ad azione
antistaminica prevalente H1 ( p.es: doxepin ). A prescindere dalla sedazione, il vantaggio
dei triciclici consiste negli effetti antidepressivi moderati ( doxepin in dosi più elevate ).
Il prurito diurno richiede l’aggiunta di un antistaminico H1 – bloccante non – sedativo,
come la Cetirizina o la Loratadina. L’utilizzo di antistaminici H1 di diverse classi chimiche
consente un effetto sinergico sul bloccaggio competitivo dell’H1 bloccante con alcuni altri
agenti come il Ketotophen, anche questo dotato di proprietà addizionali stabilizzanti di
sostegno cellulare. I medicinali liquidi sono sempre preferibili in quanto risolutori: ad
azione più breve, si deglutiscono agevolmente e si somministrano via G – tubes.
Delle relazioni aneddotiche riportano il ricorso efficace dell’Ondansetron o del Gabapentin
in dose bassa46, in riferimento al prurito persistente. I clinici devono essere consapevoli dei
sensibilizzatori potenziali che promuovono il prurito nella fasciatura ed in altro
medicamento topico. In conformità con le ricerche, il profumo è uno dei più comuni
sensibilizzatori cutanei53.
3.3 Le attività di vita quotidiana
Il dolore, l’odore, la mobilità limitata incidono notevolmente nei pazienti EB e sulla
loro vita quotidiana. L’onere dell’affezione comporta difficoltà riguardo alla cura della
propria persona, all’impegno nell’ambito scolastico o in attività lavorative, un esborso
finanziario aumentato, infine condiziona fortemente la voglia ed il piacere di vivere. La
depressione e l’ansia sono frequenti e contribuiscono ulteriormente all’isolamento
sociale34. Promuovere il senso d’indipendenza e di sicurezza nello svolgimento delle
attività quotidiane, riduce il peso della malattia e la dipendenza dagli altri. Modifiche
ambientali significative ( p.es: un sedile particolare nelle vasche, le sedie a rotelle,
le calzature ) abbassano il livello del trauma e del patimento che questi pazienti
subiscono, rendendo l’ambiente funzionale ai loro bisogni. Si raccomanda per tempo
la consulenza per la riabilitazione insieme con una frequente rivalutazione.
18
L’EB può danneggiare l’immagine che l’individuo ha di sé. Oltre all’aspetto, l’odore e
l’essudato dalle ferite impediscono spesso ai pazienti di impegnarsi in attività sociali per
noi scontate. Vale la pena ricordare che la maggior parte dei pazienti crescono con la
malattia e che l’isolamento sociale e la rottura della routine giornaliera ( p.es: quando si
frequenta la scuola ) incidono sensibilmente sullo sviluppo della personalità.
4. Educare e sostenere il paziente ed i genitori e quanti se ne prendono
cura per aumentare l’accettazione del trattamento
Al fine di educare e di sostenere un paziente EB, è necessario guadagnarsi la fiducia del
paziente e della sua famiglia instaurando un rapporto terapeutico. Ciò avviene quando la
fiducia, la comunicazione ed il dialogo aperto mettono il paziente e quanti se ne prendono
cura in condizioni di capire che ogni persona coinvolta dà il proprio significativo contributo.
Mettere il paziente in grado di partecipare alle decisioni significa assicurarsi l’interrelazione
fra lui e l’èquipe. Fondamentale è il dialogo costante con tutti gli interessati. Spesso le
famiglie EB vivono routine insolite fortemente individualizzate, che è complicato cambiare
o per la praticabilità di attivare nuove modalità terapeutiche o a causa di sfiducia nei
confronti della comunità medica.
L’EB è un’affezione multi sistemica complessa: perciò l’interrelazione fra i diversi
professionisti dediti all’assistenza ed alla cura è di fondamentale importanza.
Ci siamo convinti che il miglior modo per curare questi pazienti è l’approccio
interprofessionale centralizzato, cioè il coordinamento terapeutico fondato sulla
comunicazione aperta con il medico generico e l’èquipe operante a domicilio. Il peso della
cura di questi pazienti è imponente per le èquipe. Poiché non è possibile che i centri
specializzati accolgano tutti gli EB, i medici non – EB devono servirsi del sostegno di centri
EB legalizzati, della rete sanitaria o delle fondazioni DEBRA.
C. La cura locale della ferita
5. Valutazione delle localizzazioni della ferita e delle sue peculiarità
Il primo passo nella messa a punto di un programma terapeutico della ferita è
l’inventario dell’area della superficie corporea ( BSA ) compromessa e del tipo di
ferite ( vesciche intatte, vesciche aperte, erosioni, ulcere, ferite acute vs. ferite
croniche, essudative vs. non – essudative ). Disponiamo di pochi strumenti per definire
l’ampiezza della compromissione cutanea. I metodi classici come quello palmare,
impiegato per gli ustionati55, non sono praticabili, data la molteplicità degli stadi di
vescicazione cutanea e le difficoltà che comporta l’esame di tutta la pelle ad ogni visita. La
fotografia digitale è di aiuto in particolare per la valutazione ed il monitoraggio del
progresso delle lesioni problematiche. Un altro metodo obbiettivo è il MEASURE 56,
paradigma adottato per la valutazione delle ferite croniche, dove Measure sta per
dimensione lunghezza massima per larghezza massima agli angoli retti,
Exudate – amount sta per quantità di essudato ( nulla, scarsa, moderata, abbondante ) e
relative caratteristiche ( sieroso, sanguinoso, pustoloso o combinato ), Apparence sta per
aspetto ( base: necrotico [ nero ], fibrinoso [ giallo deciso ], crostoso [ giallo tenue ],
19
o tessuto granuloso [ rosa che tende alla guarigione vs. rosso e friabile, cioè facilmente
sanguinante ] ), Suffering sta per dolore, Undermining, misura in cm ed uso delle lancette
dell’orologio per documentare l’estensione: ore 6, ecc, Re – evaluate, sta per rivalutare,
Edge sta per estremità ( ipercheratosica, macerata, normale ). Il metodo, modificato per i
pazienti EB con eliminazione dell’undermining, va applicato alle ferite non guaribili
particolarmente problematiche, al fine di puntualizzare un programma terapeutico e di
monitorare la risposta in corso d’opera.
La decisione riguardante il tipo di cura della pelle tiene in considerazione la localizzazione
della ferita. Altre prescrizioni interessano il tamponamento extra e la protezione, le
fasciature specializzate e la praticabilità per l’uso di ogni giorno ( Tabelle 4, 5, 6 ).
Tabella 4: scelte della fasciatura in base alle indicazioni ed al tipo delle ferite
Tipo della ferita /
indicazioni
Protezione
Fasciatura primaria
Schiume al silicone soffice
Tamponi assorbenti modificati
Fasciature lipidocolloidi
Strati a contatto
Non – essudativa
Schiume al silicone soffice
scoperta
Tamponi assorbenti modificati
Fasciature lipidocolloidi
Strati a contatto
Essudativa
Schiuma al silicone soffice
Fasciature lipidocolloidi
Idrofibre
Escara
Gel acquosi
Cellulosa biosintetica
Infetta o criticamente Strato a contatto + Ag o altri
colonizzata
antimicrobici
· Schiume atraumatiche
· Idrofibre
· Alginati
Dolore
· Rivestimento al silicone soffice
( es: Safetac Technology )
· Cellulosa biosintetica
· Fogli di Hydrogel
Dermatite puriginosa · Rivestimento al silicone soffice
· Cellulosa biosintetica
· Fogli di Hydrogel
Ipergranulazione
·
·
·
·
·
·
·
·
·
·
·
·
·
· Strato a contatto + o – argento
o altro antimicrobico
Fasciatura secondaria
Terapia topica
· Se praticabile, mantenere in
loco la rete
· Nessuna
· Se praticabile, mantenere in
loco la rete
· Nessuna
· Se praticabile tenere in loco la · Antibiotici topici
rete
( evitare gli
allergeni )
· Schiume
· Nessuna
· Tamponi assorbenti modificati
· Schiume
· Antibiotici topici
· Tamponi assorbenti modificati ( evitare gli
allergeni )
· Schiume
· NSAIDs topici
· Tamponi assorbenti modificati
· Schiume
· Breve
· Tamponi assorbenti modificati
somministrazio
ne di
corticosteroidi a
media potenza
· Schiume
· Breve
· Tamponi assorbenti modificati
somministrazio
ne di forti
corticosteroidi
topici
20
Tabella 5: categorie delle fasciature, proprietà, indicazioni
Tipo di ferita
/Indicazione
Fasciatura primaria
Schiume
·
·
·
·
3
Mepilex
3
Mepilex Lite
3
Mepilex Border
3
Mepilex Border Lite
2
· PolyMem ( per opinione
condivisa dei membri del
gruppo )
Gel acquosi
Alginati ( calcio
o calcio e
sodio )
· Gels:
4
· Duoderm
5
· Intrasite
· Fogli ( fasciature
fresche ):
6
· ActiFoamCool
5
· Intrasite Comformable
7
· Kaltostat
7
Hydrofibers
· Acquacel
Tamponi
assorbenti
modificati
· Telfa
1
· Restore
3
· Mesorb
8
Fasciatura secondaria
Terapia topica
· Contiene uno strato al
· Assicura ampie quantità
silicone, per non farle aderire di fluido e che il
drenaggio sia assorbito
· Fa da tamponamento e
protegge le ferite
· In genere fatto di poliuretano · A seconda della quantità
idrofilo
di essudato, può essere
· Non occlusivo. La superficie
tenuta in loco fino a 7
semipermeabile lascia
giorni
l’essudato nelle fasciature e · Alcuni hanno bisogno di
nell’umidità
una fasciatura
secondaria da tenere sul
posto
· Talvolta la fasciatura con
bordi è molto collosa
perciò va utilizzata con
prudenza
· Fatti di polimeri idrosolubili
· Per ferite con essudato
che si espandono nell’acqua
minimo o nullo
e nelle ferite idratate
· Data la capacità
· Consente la pulizia autolitica
idratante, assicurano un
effetto rinfrescante,
alleviano il dolore, il
prurito, il disagio
· Fatto di fibre non tessute
ricavate da alghe marine
· A contatto con il drenaggio
della ferita diventa un gel
non colloso
· Fatta di cellulosa
carboxymethyl di sodio che,
a contatto con il drenaggio
della ferita, diventa un gel
promuovendo un ambiente
umido
· Strato sottile di fibre di
cotone assorbenti, racchiuse
in un manicotto di tereftalato
polietilene perforato e
sigillato alle due estremità
· Una pellicola plastica
impedisce alla fasciatura di
aderire alla superficie della
ferita e la superficie
perforata permette il
passaggio dell’essudato nel
tampone
· Per l’essudato
· Non agisce sulle ferite
secche o sulle ferite con
escara
· Le fasciature a base di
alginato di calcio liberano
gli ioni di calcio
bloccando il
sanguinamento
· Più assorbente degli
alginati
· Da tenere presente nelle
ferite con drenaggio
abbondante
21
Continuazione Tabella 5
Strati a contatto ·
·
·
·
·
·
Cellulosa
biosintetica
Fasciature
lipocolloidi
3
Mepitel
Mepitac
9
Silflex
10
Adaptic touch
9
Siltape
11
Suprasorb X
· Protettivo, materiale inerte
che consente la rimozione
non – traumatica ( studi
scientifici Mepitel, consenso
di altri esperti )
· Fasciatura fatta di cellulosa,
acqua e dello 0,085% di
clorexidina di gluconato
( conservante ), in grado
tanto di assorbire quanto di
distribuire umidità
12
· Urgotul
· Costituito di un reticolo in
· Restore ( l’equivalente
tessuto poliestere aperto
nord americano di Urgotul ) imbevuto di polimeri
idrocolloidi sparsi nel
petrolato
· A contatto con l’essudato, i
polimeri idrocolloidi si
idratano, componendo con il
petrolato un’interfaccia lipido
colloide che fornisce una
superficie non – aderente
· Considerata anche una
fasciatura
rinfrescante,favorisce la
riduzione del dolore ed
aggiunge umidità alle
ferite
· Può anche ridurre il
prurito
· Per ferite con essudato.
Utilizzata anche per la
protezione delle aree
vulnerabili
1 Hollister, 2 Ferris Mfg., 3 Molnlycke Health Care ,4 ConvaTec, 5 Smith & Nephew, 6 Activa Healthcare,
7 ConvaTec, 8 Kendall Company Ltd, 9 Advancis Medical, 10 Systagenix, 11 Activa Healthcare, 12 Urgo,
13 3M Healthcare
Tabella 6: scelte della fasciatura e terapia topica per indicazioni e localizzazioni particolari
Localizzazione
Area perianale
Terapia topica e fasciatura
· Strato a contatto Restore
· Intrasite conformable
· Bepanthen ( unguento con Pro Vitamin
B5 )
· Cavilon ( pellicola di protezione liquida )
· Spray emolliente Emollin 50/50 ( CD
Medical Ltd ) ( paraffina bianca soffice e
paraffina liquida )
Proprietà
Opinioni
dell’esperto
· Pulizia autolitica
· Difficile da tenere
· Promuove l’umidità
in loco
· Utilizzabile per
allineare il
pannolino
· Pulizia autolitica
· Difficile da tenere
· Promuove l’umidità
in loco
· Utilizzabile per
allineare il
pannolino
· Agevola l’equilibrio
dell’umidità
· Crea sulla pelle
· Non irrita
una copertura
· Privo di alcool
trasparente,
traspirante
· Idrorepellente
· Non irrita
· Fornisce una
barriera protettiva
22
Continuazione Tabella 6
Mucosa orale
· BioXtra ( sostituto salivare )
· Spray Difflam ( l’ingrediente attivo è
l’idrocloruro di benzidamina, ed il NSAID )
· Corsodyl ( lavaggio per la bocca
contenente clorexidina )
· Gelclair ( gel orale bioaderente )
Siti del tubo di
alimentazione
Fissatore,
strisce PC/C
Adesivi
Bendaggio
ritentivo
· Facsiatura a schiuma a forma di disco
perforato AMD – PHMB ( fasciatura a
schiuma antimicrobica )
· 4% saccarina mista con Cavilon
· Mepitac, Mepitel, Adaptic touch, Siltape
· Fornisce umidità
· Riduce il dolore e
l’infiammazione
· Agisce anche da
anestetico locale
·Fornisce proprietà
antisettiche e
disinfettanti
·Crea uno
· Somministrabile
sbarramento che
prima dei pasti
protegge le
estremità nervose
riducendo il dolore
·Bilanciamento
dell’umidità
·Contiene antisettici
·( Biguanide
poliexametilene,
PHMB) ( Efficace
contro la MRSA,
VRE, gram+ e
gram- batteri,
funghi e lievito
·Protettivo
·Non aderisce
· Asportatore adesivo medico ( Hollister )
· Appeel ( CliniMed Ltd ) o Niltac
( equivalente nordamericano )
· Asportatore adesivo spray ( Coloplast )
· Tubifast
· Bendaggio Acti – Wrap a ritenzione
coesiva ( Activa Healthcare )
·Assicura le
fasciature in loco
· Asportatore
adesivo
temporaneo
· Questi spray sono
a base di silicone
· Vantaggioso per il
fissaggio delle
piccole fasciature
6. Pulire delicatamente le ferite con soluzioni a bassa tossicità
Circa la pulizia della ferita, la cura ideale consiste nell’uso di soluzioni delicate,
possibilmente non citotossica per la ferita, come la soluzione salina, l’acqua o l’acido
acetico ( 0,5 – 1,0% )14, da ricerche risulta che certe soluzioni come i fibroblasti in vitro,
possono essere citototossiche ai fini della guarigione delle cellule. La Rassegna Cochrane
200837 ha stabilito che ‟ non è fortemente dimostrato che la pulizia delle ferite di per
sé accresca la guaribilità o ne riduca l’infezione ”. La Cooperazione Cochrane ha
aggiornato le sue rassegne documentaristiche ( 2011 ) sulla pulizia della ferita nelle ulcere
da pressione, concludendo che ‟ non vi è prova certa a sostegno dell’uso di una soluzione
particolare per la pulizia della ferita né di una tecnica per le ulcere da pressione ” 58. Finchè
non disporremo di ulteriori certezze, il buon senso suggerisce cautela nei confronti degli
individui immuno compromessi o qualora l’acqua di rubinetto non sia potabile. Una
decisione ragionevolmente prudente evita le soluzioni citotossiche, come lo Iodio
Povidone e di Dakin, per pulire le ferite guaribili, o ne fa uso soltanto per periodi di
tempo limitati. Malgrado vi sia posto per questi agenti nel trattamento delle ferite
23
altamente essudative, al fine di tenere sotto controllo la carica batterica e l’odore, la loro
praticabilità negli EB è limitata dalla fragilità della pelle e dal dolore associato alle ferite
aperte. Noi raccomandiamo di pulire con delicatezza adoperando acqua o una
soluzione salina adattata alla temperatura corporea. I pazienti soffrono la ‟ collosità ”
con le fasciature non rivestite di silicone. L’imbibizione per 5-10 minuti di ciascuna ferita o
l’asportazione delle fasciature in vasca da bagno riduce il dolore ed il trauma associato
con la forza di strappo alla rimozione della fasciatura. Una soluzione acetica diluita ( 5% di
aceto bianco diluito da 0,25% a 1,0% acidificherà l’acqua, agevolando la decrescita dei
batteri ) o una soluzione di candeggina ( 5-10 ml in 5 L per acidificazione, che libera acido
ipocloroso e proteine coagulanti ), possono ridurre il trasporto batterico ed essere quindi di
particolare efficacia, se somministrati non frequentemente27.
Tanto il bagno, che è la pratica preferita per la cura dei pazienti EB, quanto la
doccia, si associano col crescere del dolore47. Il bagno facilita la pulizia, grazie ai
connessi vantaggi della relativamente non – traumatica rimozione della fasciatura e del
supplementare controllo antibatterico con antimicrobici ( p.es: candeggina o acido acetico
diluito ). In teoria si ipotizza che il bagno incrementi la colonizzazione batterica patogena
della pelle già colonizzata, tuttavia questo inconveniente è compensato dagli stessi
benefici.
7. La pulizia
In principio le ferite si presentano nei pazienti EB come delle vesciche. Per impedirne
l’ampliamento, bisogna pungere con attenzione la vescica con un ago sterile, così che il
fluido interno fuoriesca e si eviti l’estensione della vescica con il fluido successivo. Può
essere necessario pungere la vescica in diversi siti, al fine di ottimizzare la fuoriuscita del
fluido. Questo deve drenarsi da sé, poiché la pressione eccessiva sul sito determina
ingrandimento della vescica o bolle. Mai va rimossa la pelle soprastante, la quale è una
sorta di fasciatura naturale che favorisce la guarigione, riducendo il dolore e
minimizzando il rischio di infezione esogena.
Quando la ferita è ricoperta da un’escara disidratata o da tessuto necrotico soffice, il
normale processo di guarigione è pregiudicato. Un’escara conclamata è uno stimolo
pro infiammatorio che inibisce la guarigione, mentre il tessuto morto agisce da terreno
di coltura nella pulizia della proliferazione batterica. La pulizia promuove la guarigione,
rimuovendo le cellule senescenti carenti di attività cellulari, e rimuove il biofilms che
conservano il processo infiammatorio59. La pulizia degli EB – in contrasto con le procedure
fissate per altre ferite croniche – va eseguita con estrema delicatezza, adottando, quando
possibile metodi non – fisici ( p.es: per via autolitica, tramite gel acquoso o fasciature di
alginato di calcio ).
24
8. Valutazione e trattamento
8.1 Colonizzazione critica superficiale ed infiammazione anormale
Le ferite croniche contengono batteri; tuttavia la presenza di batteri raccolti con un
tampone superficiale non definisce l’infezione. Le implicazioni batteriche relative alla
guarigione dipendono dalla virulenza e dalla carica batterica. La contaminazione si
riferisce alle cariche batteriche più piccole sulla superficie della ferita, la colonizzazione si
collega all’insediamento delle colonie batteriche nel tessuto, di solito senza interferire con
la guarigione. La colonizzazione critica si verifica quando la proliferazione batterica causa
danno locale, così che la ferita si radichi, precludendo la guarigione. L’infezione è
determinata dalla carica batterica totale, caratteristicamente definita >105 colonie per gram
di tessuto ( cioè 1,0 ₓ 106 o più elevato ), dalla natura dei batteri invasori e dalla resistenza
molto più rilevante dell’ospite60. Diagnosi cliniche sono la colonizzazione critica
superficiale e l’infezione della pelle circostante e profonda. I sistemi mnemonici NERDS e
STONEES61,62, che rappresentano i due livelli del danno batterico o dell’infezione, sono
stati omologati per le ferite croniche. Il dolore nuovo o in aumento, è un sintomo che
peggiora a causa del danno batterico, fino a provocare la colonizzazione superficiale
critica o l’infezione in profondità ed intorno ai margini della ferita, come dimostrato da
Gardiner et al14.
Circa la colonizzazione superficiale critica ed il bisogno di un antibiotico batterico, si
devono riscontrare almeno tre criteri NERDS:
Non – guaribile: la ferita non ingrandisce né rimpicciolisce
L’essudato è in aumento ( risposta dell’ospite al danno nocivo )
Tessuto friabile rosso ( indicatore di iper produzione dei vasi sanguigni, dovuta
all’aumentata produzione VEGF, stimolata dai batteri )
Detriti: nuovo tessuto necrotico sulla superficie, che deve essere distinto dal tetto
epidermico che si distacca dalla vescicha
L’odore: denota la presenza di organismi gram negativi ed anaerobi.
Circa l’infezione della pelle più profonda e circostante e la terapia sistemica, si devono
riscontrare almeno tre criteri STONEES:
Aumento di dimensioni: dipende dai batteri che distruggono il margine della ferita e/o la
base
La temperatura: la termometria a raggi infrarossi è efficace per misurare il cambio del
tessuto circostante ( immagine speculare >3 gradi Fahrenheit )
Os in Latino sta per osso: esposto o sondaggio dell’osso
Nuove aree di collassa mento, indice di compromissione satellitare della ferita
L’eritema e/o edema della pelle circostante, in quanto segni clinici dell’infezione
cellulare
Aumento dell’essudato come in NERDS
25
L’odore come in NERDS: se l’essudato e l’odore sono presenti, si richiede un criterio
aggiuntivo per definire il danno batterico superficiale, profondo o l’uno e l’altro insieme.
Malgrado questi concetti siano validi per gli EB, il riscontro dei tre criteri aiuta a distinguere
l’infezione dall’infiammazione persistente. Gli EB possono non manifestare tutti i segni
classici dell’infezione profonda, ma sono proprio questi che contribuiscono
all’identificazione delle modifiche più minuziose associate al danno batterico.
Secondo la comunicazione personale resa da R. Gary Sibbald, i batteri di gran lunga più
caratteristici, isolati dalle ferite croniche e più verosimilmente degli EB, sono gli organismi
gram - positivi ( Staphiliccoccus areus e Streptococci ), quelli gram – negativi
( Pseudomonas aeruginosa ) e gli anaerobi. Raramente si richiede per gli EB, la
documentazione dell’infezione e della colonizzazione critica.
I tamponi cutanei sono prescritti solo per determinare la scelta antibiotica, qualora si
sospettino organismi multi resistenti o un’infezione non – reattiva. Una tecnica adatta è
quella di Levine: si tratta della rotazione di un tampone batterico a 360° su di un’area di
pelle clinicamente normale esercitando la giusta pressione per estrarre il fluido63. Il
tampone può essere preinumidito nel terreno di trasporto, se la superficie della ferita è
relativamente asciutta. Questa tecnica esige che la superficie della ferita sia ripulita
anteriormente alla raccolta64.
La colonizzazione critica può essere controllata con agenti topici. La carica batterica
viene ridotta durante il bagno con candeggina diluita, utilizzando compresse o spray a
base di aceto diluito64. La crema al perossido di idrogeno lipidostabilizzata ( Crystacide,
disponibile nell’UK ), ben tollerata, è efficace se applicata direttamente sulla ferita o sulla
fasciatura che entra in contatto con la ferita colonizzata 25,63. Gli antibiotici topici
( p.es: Polisporina, Acido Fucidico, Mupirocina ) vanno somministrati soltanto per brevi
periodi di tempo, a rotazione da due a sei settimane, al fine di prevenire la resistenza, e da
parte dei clinici bisogna fare attenzione alla sensibilizzazione. Inoltre l’utilizzo di forti
sensibilizzatori topici, quali la neomicina, va scoraggiato. Vi è una gamma di fasciature
contenenti argento, miele, iodio in un carboidrato cadexomero ed in un preparato a base di
glicole polietilene a fuoriuscita lenta, e il PHMB ( PolyHexaMethyleneBiguinide ), che
facilita la decrescita della colonizzazione critica ( Tabelle 4, 6 ). L’uso delle fasciature
antimicrobiche deve essere valutato ad intervalli regolari preferibilmente ogni due / quattro
settimane, quindi interrotto se la colonizzazione critica è stata corretta o se non c’è un
effetto benefico evidente14. Attualmente si tende ad abusare delle fasciature
antimicrobiche, pur se non sono così convenienti.
Il largo spettro d’attività antimicrobica dell’argento è utilizzato nelle ferite croniche
criticamente colonizzate, suscettibili di guarigione. L’argento deve essere ionizzato, per
esercitare un effetto antimicrobico. L’argento ionizzato ha bisogno d’acqua o di un
ambiente acquoso e non va applicato ad una ferita conclamata o non guaribile, dove
l’esito desiderato è la combinazione della riduzione dell’umidità e della riduzione
batterica14. L’argento non deve trovarsi nelle immediate vicinanze di un qualsiasi farmaco
26
a base di olio ( p.es: il petrolatum, l’ossido di zinco ), perché le molecole d’olio
interferiscono con la ionizzazione dell’argento 14. I farmaci che forniscono un
approvvigionamento continuo di argento ionizzato risultano, a quanto pare più efficaci, e
livelli più elevati di fuoriuscita d’argento sono spesso necessari per trattare lo
Pseudomonas14. La quantità di argento fuoriuscita da queste è una minima parte
dell’argento rilasciato dal preparato a base di crema di sulfadiazina d’argento. La
sulfadiazina d’argento è stata associata con l’argiria ( depositi permanenti d’argento nel
derma con impallidimento della cute ), e le fasciature d’argento sono state associate con la
maculosità attorno alla ferita, ma mancano pubblicazioni inerenti all’argiria riguardo ai
pazienti non trattati con crema a base di sulfadiazina d’argento. Vi sono relazioni
aneddotiche su elevati livelli d’argento nel siero, successivamente all’uso di una fasciatura
d’argento nell’Epidermolisi Bollosa ( comunicazione personale di Jemima Mellerio );
tuttavia, a dispetto del fatto che esse rilascino meno argento della crema a base di
sulfadiazina d’argento, è meglio evitarne l’uso prolungato, specialmente sulle aree ampie o
su soggetti con un’area superficiale ampia rispetto al peso corporeo totale.
Risultano di provata efficacia altri agenti antibatterici topici in altri preparati per la ferita,
compresi i prodotti medici a base di miele ( unguenti, fasciature ). I preparati a base di
miele consentono benefici, sia pure di breve durata ( PH basso, osmolarità elevata,
fuoriuscita del perossido di idrogeno ), pertanto il loro utilizzo può accrescere il dolore
locale e può aumentare temporaneamente i livelli dell’essudato 65. Una volta diluito il miele
con il fluido della ferita, il cattivo odore si assocerà con la crescita batterica, compresi i
gram – negativi e gli anaerobi.
8.2 Infezione del tessuto circostante in profondità ed infiammazione
generalizzata
I segni dell’infezione del tessuto circostante ed in profondità sono evidenziati nei
mnemonici STONEES, dove 3 o più criteri raccomandano la terapia atimicrobica
sistemica. I segni ed i sintomi regionali e costituzionali ( linfoadenopatia, febbre,
malessere ) impongono che si esegua con rapidità la terapia antimicrobica, e si potenzi la
terapia parentale. Si raccomanda l’uso empirico di antibiotici sistemici che proteggono dai
patogeni comuni. La scelta antibiotica è ulteriormente migliorabile, una volta che il
tampone batterico abbia individuato gli organismi patogeni e la loro sensibilità
antimicrobica. La somministrazione via orale potrebbe bastare, pur se dovessero essere
necessari per il trattamento tempi più lunghi. I tamponi batterici positivi per lo
Streptococcus devono essere eseguiti perfino in assenza d’infezione clinica
conclamata, stante il rischio di complicazioni ( sepsi, malessere prodotto da
tossine, nefropatia )64.
Circa le ferite croniche non guaribili o la formazione frequente di vesciche, si usano
per lunghi periodi di tempo agenti sistemici, antibatterici a bassa dose
antinfiammatoria ( p.es: il trimethoprim, i macrolidi e la doxiciclina ). Questi agenti,
che controllano il danno batterico di bassa entità associato con l’infiammazione locale
sistemica12, non sono stati di solito associati con la resistenza batterica ( comunicazione
27
personale di Elena Pope ). È consigliabile un protocollo a periodi alterni di due – tre mesi
fra ogni due o tre agenti.
9. Selezionare la fasciatura opportuna e la terapia topica, che soddisfi i
bisogni del paziente e di quanti se ne prendono cura, a seconda del
sottotipo dell’EB
La scelta delle fasciature si fonda sul tipo di EB, sull’ampiezza e sulla localizzazione
della ferita, sulla frequenza del cambio, sul costo e sulla disponibilità. È importante
ricordare che, dati i diversi tipi di ferite cui un paziente va incontro ad un certo momento, la
scelta della fasciature deve essere individualizzata ferita per ferita. Le ferite croniche sono
le più difficili da trattare nei pazienti EB. Esse possono essere ‟ radicate ” nella fase
infiammatoria14. Esse evidenziano rilevante aumento d’attività delle cellule infiammatorie e
dei mediatori connessi come la matrice mettaloproteinasi ( MMP ) e la elastasi 14.
La guarigione della ferita si arresta a seguito della degradazione della matrice
extracellulare, e i fattori di crescita agiscono con più rapidità quando la loro sintesi
impedisce che la ferita proceda verso la fase proliferativa e la riepitelizzazione 14,66.
Moore e al. Riferiscono che, quanto più a lungo la ferita permane nella fase
infiammatoria, tanto più i difetti cellulari sono responsabili del ritardo della
guarigione66. Di recente, nuovo interesse ha suscitato l’analisi diagnostica della ferita,
consistente in test di aumento della metalloproteasi al letto del paziente14; vi sono in
proposito fasciature con collagene ossidato ridotto e con cellulosa, in grado di insidiare la
metelloproteasi. Queste fasciature si combinano con antimicrobici, come l’argento. Nel
cubo di Sibbald14, queste s fasciature particolari possono essere antimicrobiche, a
seconda della presenza del NERDS ( criteri di fasciatura superficiale antibatterica ) o degli
STONEES ( antibiotico sistemico ), qualora l’aumento dell’infiammazione sia curabile
topicamente e per via sistemica.
L’umidità opportuna è necessaria per agevolare l’azione dei fattori di crescita, le
citochine, e la migrazione delle cellule, compresi i fibroblasti ed i cheratinociti.
L’equilibrio dell’umidità è un evento particolarmente delicato. L’umidità in eccesso può
danneggiare la pelle attorno alla ferita, provocando la macerazione della cheratina,
l’aumento della proliferazione batterica ed il potenziale collasso. Per inverso, l’umidità non
sufficiente nell’ambiente della ferita ostacola le attività cellulari promuovendo la formazione
dell’escara, determinando il ritardo della guarigione e la scarsa qualità della guarigione
della ferita. L’ambiente della ferita si manifesta equilibratamente umido soprattutto grazie
all’utilizzo di fasciature dotate di proprietà occlusive, semi - occlusive, assorbenti, idratanti
ed emostatiche, a seconda del drenaggio della ferita. Nelle Tabelle 4 e 5 si illustra
l’approccio pratico alla ferita, fondato sulla scelta delle fasciature per gli EB.
28
10. Valutazione del tasso supposto di guarigione o riconsiderazione
delle finalità terapeutiche della ferita ( compreso lo status potenziale di
conservazione )
È risaputo che la riduzione dal 20% al 40% di grandezza della ferita in un tempo da 2 a 4
settimane è un segno sicuro di guarigione67,68. In uno studio dedicato a diabetici dai piedi
ulcerati, dove si considera la guarigione totale come un evento finale, la riduzione al 30%
in 4 settimane è risultato un buon segno ai fini della guarigione conseguita nella
dodicesima settimana69. Un indice di guarigione è l’osservazione clinica del margine della
ferita: le ferite non guaribili hanno spesso un dirupo come margine al posto di una
rastremata striscia sabbiosa di spiaggia con contorno mano a mano in pendenza, spesso
color porpora in ragione della nuova epitelizzazione. Se il margine della ferita non emigra
dopo opportuna preparazione del letto ( pulizia, bilancio batterico, equilibrio dell’umidità ) e
la ferita si radica, allora si devono prendere in considerazione le terapie progredite per
superare l’effetto di non avanzamento del margine70. Questo passo va compiuto, dopo che
siano state escluse altre cause ed i cofattori della guarigione ritardata. I clinici ricordano
che la guarigione della ferita non è sempre il risultato principale. La guarigione totale è
particolarmente difficile nei tipi gravi dell’EB. Altri esiti legati alla ferita, quali una minore
sofferenza, la riduzione della carica batterica, i pochi cambi della fasciatura con
diminuizione dell’essudato e dell’odore, o il miglioramento della qualità di vita, possono
essere più fattibili.
11. Effetto margine: se la ferita è radicata o il margine o altre aree
sembrano atipiche, effettuare una biopsia per escludere il carcinoma
cellulare squamoso o altre complicazioni, prima di prendere in
considerazione opzioni terapeutiche attive
Il carcinoma cellulare squamoso ( SCC )è la maggior causa di morbilità e di
mortalità nei pazienti EB, specie quelli RDEB. Il rischio cumulativo che lo SCC insorga
negli RDEB gravi generalizzati all’età di 55 anni è del 90,1% di molto più elevato rispetto
alla popolazione generale di pari età negli USA ( dal 9% al 14% fra gli uomini, dal 4% al
9% fra le donne )71. Lo SCC tendenzialmente si manifesta prima negli EB, è multifocale,
più aggressivo e porta ad un aumento della mortalità ( più del 55% dei pazienti RDEB
gravi generalizzati muoiono di SCC a 40 anni )72,73. Poiché la cronicità è la norma in molti
paziento EB, è bene sospettare al massimo dei siti di vescicazione cronica, che di fatto
possono essere cancerogeni. Qualsiasi ferita che si estenda con rapidità, l’incremento
della sofferenza, i cambiamenti dell’aspetto documentati fotograficamente in serie, o il
‟ sentirsi diverso ” da parte del paziente, tutto ciò vale l’esame bioptico 73.
29
D. Fornire il sostegno organizzativo
12. Organizzare una struttura di sostegno che faccia assistenza
sanitaria, dove operino infermieri specializzati, clinici interprofessionali
ed èquipe in condizioni di affrontare i casi nuovi
Poiché l’EB non è ‟ affatto un disturbo della pelle ”, il suo trattamento ha bisogno di
una èquipe coinvolta in pieno, dedita e assolutamente competente in tutte le
problematiche terapeutiche. L’espressione ‟ è come vivere in un villaggio ” ( Figura 3 )
richiama non soltanto la nostra attenzione su quanti ( personale medico e paramedico ) si
trovano necessariamente coinvolti nella cura del paziente, ma evidenzia anche che i
medici devono essere in sintonia con i pazienti e le rispettive famiglie, al fine di assicurare
il trattamento migliore.
Nel corso dell’ultimo decennio cliniche specializzate nell’EB sono state aperte in tutto il
mondo in 16 paesi. Esse assicurano un programma terapeutico interprofessionale,
fondato sulla competenza di operatori sanitari associati ( infermieri, medici, terapeuti
occupazionali, fisioterapisti, logopedisti, assistenti sociali, dietisti, musico terapeuti, etc. ).
Queste apprezzabili èquipe di esperti nell’EB trattano il paziente in modo che tutti i sistemi
sanitari coinvolti facciano i conti con le forti connessioni comunitarie. Può succedere che
gi operatori sanitari non siano in grado di affrontare dei casi isolati, specie se l’affidamento
ad un centro EB riconosciuto non è praticabile. L’accesso agli esperti internazionali
nell’EB via http://www.internationalebforum.org, ormai possibile, ha mutato la nozione del
presistente isolamento professionale. Altre risorse per i pazienti e per gli operatori sono le
fondazioni DEBRA che si trovano in molti paesi.
Figura 3: èquipe di cura dell’EB
30
La nascita di un bambino EB è per la famiglia un evento traumatico. Noi siamo convinti
che l’informazione precoce circa l’affezione, mirata a definire quanto prima possibile il tipo
ed il sottotipo di EB, ed insieme il sostegno concreto da parte di operatori consapevoli,
mettono la famiglia in condizioni di compattarsi e di assicurare al proprio piccolo la cura
migliore. Crediamo anche che un approccio flessibile nel corso di ogni visita, dove si
coinvolga e si impegni la famiglia avvii verosimilmente verso una buona cura ed insieme
crei fiducia costruttiva.
Conclusioni
L’EB è una della affezioni più complesse per la scienza medica, con varianti che hanno
effetti devastanti sulla qualità e sulla durata della vita dei pazienti colpiti e rispettive
famiglie. Il trattamento della ferita necessita di un approccio interprofessionale coordinato
che consideri il paziente nella sua totalità. Noi abbiamo assemblato gli esperti in EB, di
modo che quanti studiano la cura delle ferite insieme con quanti operano sul piano clinico,
assicurino ai singoli EB i migliori approcci a favore di un trattamento ottimale della ferita.
Finchè non si disporrà di una terapia definitiva, dovremmo proporci la minimizzazione della
sofferenza, il miglioramento dello stato di guaribilità della ferita, in fine la messa a punto di
procedure potenzialmente correttive per i pazienti, destinate a migliorare le vite degli
individui affetti.
31
Riferimenti
1. Fine JD, Eady RA, Bauer EA, Bauer JW, Bruckner-Tuderman L, Heagerty A, Hintner H, Hovnanian A,
Jonkman MF, Leigh I, McGrath JA, Mellerio JE, Murrell DF, Shimizu H, Uitto J, Vahlquist A, Woodley D,
Zambruno G. The classification of inherited epidermolysis bullosa (EB): Report of the third international
consensus meeting on diagnosis and classification of EB. J Am Acad Dermatol. 2008; 58: 931-50.
2. Fine JD, Mellerio JE. Extracutaneous manifestations and complications of inherited epidermolysis bullosa.
Part I. Epithelial associated tissues. J Am Acad Dermatol. 2009a; 61:367-84.
3. Fine JD, Mellerio JE. Extracutaneous manifestations and complications of inherited epidermolysis bullosa.
Part II. Other organs. J Am Acad Dermatol. 2009b; 61: 387-402.
4. Fine JD, Johnson LB, Weiner M, Stein A, Cash S, Deleoz J, Devries DT, Suchindran C. Eye involvement
in inherited epidermolysis bullosa: experience of the national epidermolysis bullosa registry. Am J
Ophthalmol. 2004; 138:254-62.
5. Matsumoto Y, Dogru M , Tsubota K. Ocular surface findings in hallopeausiemens subtype of dystrophic
epidermolysis bullosa: report of a case and literature review. Cornea. 2005; 24:474-9.
6. Wright JT, Fine JD, Johnson L. Dental caries risk in hereditary epidermolysis bullosa. Pediatr Dent. 1994;
16:427-32.
7. Freeman EB, Koglmeier J, Martinez AE, Mellerio JE, Haynes L, Sebire NJ, Lindley KJ, Shah N.
Gastrointestinal complications of epidermolysis bullosa in children. Br J Dermatol. 2008; 158:1308-14.
8. Fine JD, Johnson LB, Weiner M , Suchindran C. Gastrointestinal complications of inherited epidermolysis
bullosa: cumulative experience of the national Epidermolysis bullosa registry. J Pediatr Gastroenterol Nutr.
2008; 46:147-58.
9. Chan SM, Dillon MJ, Duffy PG, Atherton DJ. Nephro-urological complications of epidermolysis bullosa in
paediatric patients. Br J Dermatol. 2007; 156:143-7.
10. Fine JD, Johnson LB, Weiner M, Stein A, Cash S, DeLeoz J, Devries DT, Suchindran C. Genitourinary
complications of inherited Epidermolysis bullosa: experience of the national Epidermolysis bullosa registry
and review of the literature. J Urol. 2004; 172:2040-4.
11. Sidwell RU, Yates R, Atherton D. Dilated cardiomyopathy in dystrophic epidermolysis bullosa. Arch Dis
Child. 2000; 83:59-63.
12. Lara-Corrales I, Mellerio JE, Martinez AE, Green A, Lucky AW, Azizkhan RG, Murrell DF, Agero AL,
Kantor PF, Pope E. Dilated cardiomyopathy in epidermolysis bullosa: A retrospective, multicenter study.
Pediatr Dermatol. 2010; 27(3): 238-43.
13. Martinez AE, Allgrove J, Brain C. Growth and pubertal delay in patients with epidermolysis bullosa. In:
Epidermolysis bullosa: part II – diagnosis and management, Murrell DF, Thiers BH, editors. Dermatol Clin.
28, 2. Philadelphia:Saunders; 2010.
14. Sibbald RG, Goodman L, Woo KY, Krasner DL, Smart H, Gulnaz T, Ayello EA, Burrell RE, Keast DH,
Mayer D, Norton L. Special Considerations in Wound Bed Preparation 2011: An Update. Advances in skin &
wound care. 2011; 24(9):415-436.
15. Coulombe PA, Kerns ML, Fuchs E. Epidermolysis bullosa simplex: a paradigm for disorders of tissue
fragility. J Clin Invest. 2009; 119:1784-93.
16. Pfendner E, Rouan F, Uitto J. Progress in epidermolysis bullosa: the phenotypic spectrum of plectin
mutations. Exp Dermatol. 2005; 14:241-9.
17. McGrath JA, Mellerio JE. Ectodermal dysplasia-skin fragility syndrome. Dermatol Clin. 2010a; 28:125-9.
18. McGrath JA, Bolling MC, Jonkman MF. Lethal acantholytic epidermolysis
bullosa. Dermatol Clin. 2010b; 28:131-5.
19. Nakano A, Chao SC, Pulkkinen L, Murrell D, Bruckner-Tuderman L, Pfendner E, Uitto J. Laminin 5
mutations in junctional epidermolysis bullosa: molecular basis of herlitz vs. non-herlitz phenotypes. Hum
Genet. 2002;
110:41-51.
20. Kiritsi D, Kern JS, Schumann H, et al. Molecular mechanisms of phenotypic variability in junctional
epidermolysis bullosa. J Med Genet. 2011; 48:450-7.
21. Chung HJ, Uitto J. Epidermolysis bullosa with pyloric atresia. Dermatol Clin. 2010; 28:43-54.
22. Van den Akker PC, Jonkman MF, Rengaw T, Bruckner-Tuderman L, Has C, Bauer JW, Klausegger A,
Zambruno G, Castiglia D, Mellerio JE, McGrath JA, van Essen AJ, Hofstra RM, Swertz MA. The international
dystrophic epidermolysis bullosa patient registry: an online database of dystrophic epidermolysis bullosa
patients and their COL7A1 mutations. Hum Mutat. 2011.
23. Fine JD, Johnson LB, Weiner M, Li KP, Suchindram C. Epidermolysis bullosa and the risk of lifethreatening cancers: the national eb registry experience, 1986-2006. J Am Acad Dermatol. 2009; 60:203-11.
24. Lai-Cheong JE, McGrath JA. Kindler syndrome. Dermatol Clin. 2010; 28:119-24.
32
25. Denyer JE. Wound management for children with epidermolysis bullosa. Dermatology Clin. 2010; 28:
256-264.
26. Shivaswarmy, Nanjundaswarmy K, Sumathy, Kunneth T, Shyamprasad, Lakshminarayana A,
Ranganathan, Chandrasekharan. Squamous cell carcinoma complicating epidermolysis bullosa in a 6-yearold girl. Int J Dermatol. 2009; 48: 731-733.
27. Mellerio JE. Weiner M, Denyer JE, Pillay EI, Lucky AW, Bruckner A, Palisson F. Medical management of
epidermolysis bullosa: proceedings of the iind international symposium on epidermolysis bullosa, Santiago,
Chile 2005. Intern J Dermatol. 2007; 46:795-800.
28. Allman L, MacKinnon P, Atherton DJ. Nutrition in dystrophic epidermolysis bullosa. Pediatr Dermatol.
1992; 9:231-8.
29. Haynes l. Nutrition for children with epidermolysis bullosa. Dermatol Clin. 2010; 28: 289-301.
30. Fine JD, Tamura T, Johnson L. Blood vitamin and trace metal levels in epidermolysis bullosa. Arch
Dermatol. 1989; 125:374-9.
31. Ingen-Housz-Oro S, Blanchet-Bardon C, Vrillat M , Dubertret L. Vitamin and trace metal levels in
recessive dystrophic epidermolysis bullosa. J Eur Acad Dermatol Venereol. 2004; 18:649-53.
32. Albumin-serum: MelinePlus Medical Encyclopeia. Nlm.nih.gov.retrieved 2011-06-04. Available online at
http://www.nlm.nih.gov/medlineplus/ ency/article/003480.htm. Last accessed on:
33. Hubbard L, Haynes L, Sklar M, Martinez AE, Mellerio JE. The challenges of meeting nutritional
requirements in children and adults with epidermolysisbullosa: proceedings of a multidisciplinary team study
day. Clin Exp Dermatol. 2011; 36(6):579-84.
34.Keast DH, Fraser C. Treatment of chronic skin ulcers in individuals with anemia of chronic disease using
recombinant human erythropoietin (EPO): a review of four cases. Ostomy Wound Manage. 2004;
50(10):64 70.
35. Sackett DL, Strauss SE, Richardson WS, Rosenberg W, Haynes RB. Evidencebased medicine: how to
practice and teach EBM. 2nd ed. Edinburgh, Scotland: Churchill Livingston; 2000.
36. Wagner JE, Ishida-Yamamoto A, McGrath JA, Hordinsky M, Keene DR, Woodley DT, Chen M, Riddle
MJ, Osborn MJ, Lund T, Dolan M, Blazar BR, Tolar J. Bone marrow transplantation for recessive dystrophic
epidermolysis bullosa. NEJM. 2010; 363(7): 629-39.
37. Atherton DJ, Cox I, Hann I. Intraveous iron hydroxide-sucrose complex for anemia in epidermolysis
bullosa. BJD. 1999; 140:773
38. Fridge JL, Vichinsky EP. Correction of the anemia of epidermolysis bullosa with intravenous iron and
erythropoietin. J Pediatr. 1998; 132(5):871-3.
39. Freeman EB, Koglmeier J, Martinez AE, Mellerio JE, Haynes L, Sebire NJ, Lindley KJ, Shah N.
Gastrointestinal complications of epidermolysis bullosa in children. Br J Dermatol. 2008; 158:1308-14.
40. Haynes L, Mellerio JE and Martinez AE. Gastrostomy feeding in children with epidermolysis bullosa;
consideration of key issues. Pediatr Dermatol. 2011. (pending publication). In press.
41. Fine JD, Johnson LB, Weiner M, Stein A, Cash S, DeLeoz J, Devries DT, Suchindran C. Genitourinary
complications of inherited epidermolysis bullosa: experience of the national epidermylosis bullosa registry
and review of the literature. J Urol. 2004; 172:2040-4.
42.
National
Institute
of
Health
Pain
Consortium.
Available
online
at
http:// painconsortium.nih.gov/pain_scales/index.html. Last accessed on:
43. Woo KY, Coutts PM, Price P, Harding K, Sibbald RG. A randomized crossover investigation of pain at
dressing change comparing 2 foam dressings. Adv Skin Wound Care. 2009; 22(7):304-10.
44. Krasner D. The chronic wound pain experience: a conceptual model. Ostomy Wound Manage. 1995;
41(3):20-5.
45. Guo S, DiPietro LA. Factors affecting wound healing. J Dent Res. 2010; 89(3): 219–229.
46. Goldschneider KR, Lucky AW. Pain management in epidermolysis bullosa. Dermatol Clin. 2010;
28:273 82.
47. Arbackle A. Bathing for individuals with epidermolysis bullosa. Dermatol Clin. 2010; 265-7.
48. Price P, Fogh K, Glynn C, Krasner DL, Osterbrink J, Sibbald RG. Managing painful chronic wounds: the
wound pain management model. Int Wound J. 2007; 4(1):4-15.
49. Anand KJ. International evidence-based group for neonatal pain; consensus statement for the prevention
and management of pain in the newborn. Archives of Pediatric Adolescent Medicine. 2001;155: 173-180.
50. Evans D. The effectiveness of music as an intervention for hospital patients: a systematic review. Journal
of Advanced Nursing. 2002;37(1):8-18.
51. Maratos A, Gold C, Wang X, Crawford M. Music therapy for depression. Cochrane Database of
Systematic Reviews 2008, Issue 1. Art. No.:CD004517. DOE:10.1002/146518458.CD004517.pub2
52. Kini SP, DeLong LK, Veledar E, McKenzie-Brown AM, Schaufele M, Chen SC. Arch Dermatolog.
Published online June 16, 2011. Doi:10.1001/archdermatol. 2011.178
33
53. Sibbald RG, Cameron J. Dermatological aspects of wound care. In: Krasner DL, Rodeheaver GT,
Sibbald RG, editors. Chronic Wound Care: A clinical source book for healthcare professionals (3rd edition).
HMP Communications, Wayne PA, 2001.
54. Tabolli S, Pagliarello C, Uras C, Di Pietro C, Zambruno G, Castiglia D, Sampogna F, Abeni D. Family
burden in epidermolysis bullosa is independent of disease type/subtype. Acta Derm Venereol. 2010; 90(6):
607-11.
55. Hettiaratchy S, Papini R. Initial assessment of a major burn. BMJ. 2004; 329:7457:101-104.
56. Keast DH, Bowering CK, Evans AW, Mackean GL, Burrows C, D’Souza L. MEASURE: A proposed
assessment framework for developing best practice recommendations for wound assessment. Wound
Repair Regen. 2004; 12(3 Suppl):1-17.
57. Fernandez R, Griffiths R. Water for wound cleansing. Cochrane Database Syst Rev. 2008 Jan
23:CD003861
58. Moore ZEH, Cowman S. Wound cleansing for pressure ulcers. Cochrane Database of Systematic
Reviews. 2005; (4). Article CD004983. DOI: 10.1002/14651858.CD004983.pub2.
59. Kirshen C, Woo K, Ayello EA, Sibbald RG. Debridement: a vital component of wound bed preparation.
Adv Skin Wound Care. 2006; 19(9):506-17; quiz 517-9.
60. Sibbald RG, Goodman L, Woo KY, et al. Special considerations in wound bed preparation 2011: an
update. Adv Skin Wound Care. 2011; 24(9):415-436.
61. Sibbald RG, Woo K, Ayello EA. Increased bacterial burden and infection: the story of the NERDS and
STONES. Adv Skin Wound Care. 2006; 19:447-461.
62. Woo K, Sibbald RG. A cross-sectional validation study of using NERDS and STONEES to assess
bacterial burden. Ostomy Wound Manage. 2009; 55(8):40-48.
63. Gardner SE, Frantz RA, Saltzman CL, Hillis SL, Park H, Scherubel M. Diagnostic validity of three swab
techniques for identifying chronic wound infection. Wound Repair Regen. 2006; 14(5):548-557.
64. Mellerio JE. Infection and colonization in epidermolysis bullosa. Dermtol Clin. 2010; 28:267-71.
65. Mellerio JE. Infection and colonization in epidermolysis bullosa. Dermtol Clin. 2010; 28:265-66.
66. Moore K, McCallion R, Searle RJ, Stacey MC, Harding KG. Prediction and monitoring the therapeutic
response of chronic dermal wounds. Int Wound J. 2006; 3(2):89-96. Review.
67. Kantor J, Margolis DJ. A multicentre study of percentage change in venous leg ulcer area as a
prognostic index of healing at 24 weeks. Br J Dermatol. 2000;142(5):960-964.
68. Margolis DJ, Allen-Taylor L, Hoffstad O, et al. The accuracy of venous leg ulcer prognostic models in a
wound care system. Wound Repair Regen. 2004;12:163-168.
69. Sheehan P, Jones P, Caselli A, Giurini JM, Veves A. Percent change in wound area of diabetic foot
ulcers over a 4-week period is a robust predictor of complete healing in a 12-week prospective trial. Diabetes
Care 2003;26(6):1879-1882.
70. Woo K, Ayello EA, Sibbald RG. The edge effect: current therapeutic options to advance the wound edge.
2009; 41-57.
71. Fine JD, Johnson LB, Suchindran C. Cancer and inherited epidermolysis bullosa. Baltimore: John
Hopkins University Press; 1999.
72. Fine JD, Johnson LB, Weiner M, Suchindran C. Cause-specific risks of childhood death in inherited
epidermolysis bullosa. J Pediatr. 2008; 152:276-80.
73. Venugopal SS, Murrell FD. Treatment of skin cancers in epidermolysis bullosa. Dermatol Clin. 2010; 28:
283-87.
74. Arbuckle, HA. Epidermolysis bullosa care in the United States. Dermatol Clin. 2010; 28(2); 387-438.
34
Il dolore e la preparazione del letto della ferita: dalle preoccupazioni del paziente in quanto persona al
DIME
D
Debridement
( Pulizia )
Quadro clinico
· Letto della
ferita ricoperto
di escara nera
o di tessuto
necrotico
libero
· Livello
dell’essudato
oscillante da
nullo ad
elevato, a
seconda delle
dinamiche del
letto della
ferita
Osservazioni
critiche
· Valutare la
guaribilità
· Asportare i
detriti, qualora
questo
convenga, al
fine di
accrescere il
tasso di
guarigione
· Il tessuto non
– vitale
prolunga il
processo
infiammatorio
ed è un mezzo
per lo sviluppo
batterico
I
Iflammation/Infection
( Infiammazione/
Infezione )
· Infiammazione cronica
· Aumento superficiale
della carica batterica
( NERDS )
· Stato di non –
guaribilità o
deterioramento della
condizione della ferita
· Livello dell’essudato ↑
· Letto della ferita rosso,
facile sanguinamento
· Detriti nella ferita
· Odore ↑
· Infezioni settoriali
profonde
( STONEES )
· Dimensione ↑
· Temperatura ↑
· OS ( sondaggi
dell’osso o delle
prominenze )
· Nuove aree di rottura
· Essudato, eritema,
edema
· Odore ↑
· Individuare la causa
ed i cofattori
· Il danno batterico può
diffondersi al di là del
letto della ferita locale
· Il danno batterico
esteso porta
all’infezione più in
profondità e settoriale
della pelle circostante,
che necessita di solito
di un trattamento
antimicrobico
sistemico
· L’infiammazione e
l’infezione, inibendo la
sintesi del collagene e
la migrazione
epidermica, sfociano
nell’aumento del
danno tessutale
· L’infezione prolunga la
fase infiammatoria
· Le tossine batteriche
nell’essudato
inibiscono il processo
riparatorio della ferita
M
Moisture Balance
( Equilibrio dell’umidità )
· Le ferite presentano livelli
di essudato oscillanti da
zero ad abbondante e da
siero sanguigno fino a
viscoso o purulento in
base all’eziologia, a
fattori concomitanti, quali
l’edema, l’infiammazione,
l’infezione etc., ed in
base alla natura ed al
grado di danneggiamento
del tessuto
E
Edge Effect
( Effetto
marginale )
· L’epitelio non riesce
a migrare
attraverso una
granulazione
basele stabile ed
equilibrata
· Il margine
epidermico può
presentarsi come
un gradino
scosceso o essere
arrotolato
· L’indebolimento può
essere evidente
· Valutare la guaribilità.
· I cheratinociti, in
L’ambiente umido della
quanto fattori di
ferita può essere
crescita, giocano
controindicato nelle ferite
un ruolo importante
non – guaribili o durevoli
nella guarigione
· Il fluido essudato da una
della ferita
ferita non è inerte. Esso
· I cheratinociti
ha proprietà biologiche e
anormali non
chimiche specifiche, che
rispondono ai
possono accelerare o
segnali di
prolungare il tempo della
guarigione della
guarigione
ferita
· L’ambiente umido della
· Se una ferita
ferita accelera il processo cronica non è alla
di guarigione e promuove quarta settimana il
la crescita di tessuto
30% più piccola,
nuovo
non guarirà entro la
· L’umidità in eccesso nel
dodicesima
letto della ferita
settimana,
compromette il processo
malgrado
di guarigione, danneggia
l’ottimizzazione
la pelle circostante
della cura locale
determinandone la
della ferita; perciò
macerazione
si dovranno
· Favorire l’ottimizzazione
considerare delle
dell’equilibrio dell’umidità
terapie avanzate
35
Continuazione DIME
Preoccupazioni · Gestire il
· Trattare il trauma e la
del paziente in
trauma e la
sofferenza
quanto persona
sofferenza
· Aggevolare la
· Aggevolare la
responsabilizzazione
responsabilizz del paziente
azione del
· Parlare dei problemi
paziente
inerenti alla qualità
· Parlare dei
della vita
problemi
inerenti alla
qualità della
vita
Cura locale
della ferita
Finalità del
trattamento
· Gestire il trauma ed il
dolore, inclusi la
macerazione attorno alla
ferita e lo strappo
potenziale della pelle
· Parlare dei problemi
inerenti alla qualità della
vita facilitare la
responsabilizzazione del
paziente
· Parlare dei problemi
inerenti alla qualità
della vita e
agevolare la
responsabilizzazion
e del paziente,
l’aderenza e la coaderenza
· Gestire il trauma ed
il dolore, inclusi la
macerazione
attorno alla ferita e
lo strappo
potenziale della
pelle
· Valutare
· Differenziare la
· Scegliere la fasciatura
· Prendere in
l’anamnesi
guaribilità: classificare
adeguata al livello
considerazione i
della ferita e le come guaribile,
dell’essudato, allo scopo
prodotti cellulari e
peculiarità
duratura o nondi promuovere
altre terapie
fisiche
guaribile
l’ottimizzazione
complementari
· Pulire le ferite · Chiarire se lo squilibrio dell’equilibrio dell’umidità · Sostenere i prodotti
guaribili
batterico è se
· Valutare il bisogno di
cellulari con una
· Valutare e
l’aumento della carica
riempire la cavità o lo
fasciatura conforme
trattare
batterica si manifesta
spazio morto
alla ferita, al fine di
l’aumento
nell’infezione
· Adattare le peculiarità
ottimizzare
della carica
compartimentale
della fasciatura alle
l’elemento da
batterica
superficiale o
richieste di gestione della
trattare,
nell’infezione
ferita, comprese la
relativamente al
compartimentale
capacità di manipolare il
paradigma DIME
profonda, o nell’una e
fluido, la frequenza del
nell’altra insieme
cambio della fasciatura
· Favorire i meccanismi
ed il benessere della
di pulitura naturali
pelle attorno alla ferita
della ferita
· Ridurre la carica
batterica
· Proteggere da un
ulteriore invasione di
organismi
· Favorire
· Favorire i meccanismi · Conservare l’equilibrio
· Rinforzare la
l’efficacia della naturali di ripulitura
ottimale dell’umidità
migrazione
pulizia
della ferita
· Proteggere il letto della
cellulare
· Minimizzare il · Ridurre la carica
ferita e favorirne la
· Stimolare il
rischio
batterica
guarigione
processo di
dell’infezione · Proteggere da
· Prevenire la
guarigione nelle
· Promuovere il
un’ulteriore invasione
contaminazione da fonti
ferite croniche
benessere del
di organismi
esterne
radicate
paziente
· Gestire l’essudato
· Ripristinare la
assorbito ed evitare la
funzione cellulare
contaminazione
· Creare un ambiente
dell’ambiente esterno
favorevole alla
guarigione della
ferita
· Proteggere l’area
attorno alla ferita
36
Continuazione DIME
Farmaci ed
opzioni
terapeutiche
· Ripulitura
chirurgica e
tagliente
· Ripulitura
autolitica
Hydrogel
· Hypergel
· Ripulitura
meccanica
· Ripulitura
biologica
- Terapia a
base di larve
· Detersione
enzimatica
· Ferite non – guaribili
e durature
Antisettici topici
· Infiammazione
Soluzione salina
ipertonica
· Mesalt
· Squilibrio batterico
superficiale
compartimentale
Fasciature
antibatteriche
· Mepilex Ag, Mepilex
Border, Melgisorb Ag
· Infezione settoriale
profonda
Terapia antimicrobica
sistemica
Fasciature
antibatteriche
· Mepilex Ag, Mepilex
Border, Melgisorb Ag
· Assorbente da
moderato ad elevato
· Schiuma - Mepilex,
Mepilex Border
· Alginati ed Idrofibre –
Melgisorb
· Ipertonico asciutto –
Mesalt
· Assorbente e composto –
Mesorb Alldress
· Assorbente basso
· Schiume Lite – Mepilex
Lite, Mepilex Border Lite
· Idrocolloide
· Acrilico
· Non - assorbente
· Strati a contatto con la
ferita – Mepitel, Mepitel
Transfer
· Pellicola trasparente –
Mepore film
· Idratanti
· Hydrogel – Normlgel
· Preparazioni
acellulari
· Fattori di crescita
· Matrici extracellulari
· Matrice metallo
proteinasi
· Terapie cellulari
· Trapianto
· Trapianti autologhi
· Prodotti epidermici,
dermici e composti
· Terapie
complementari
· Ossigeno iperbarico
· NPWT
· Prodotti di
sostegno
· Si rinvia alla lista
dei prodotti inerenti
all’equilibrio
dell’umidità
Traduzione a cura della Dott.ssa Sofia Strippoli
37