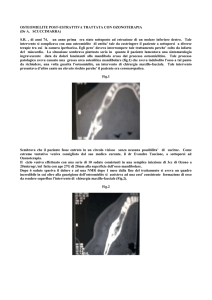
Osteomielite cronica refrattaria
G. Gualdrini, C. Stagni, A. Giunti.
VII Divisione di Ortopedia e Traumatologia.
Direttore Prof. A. Giunti.
Istituto Ortopedico Rizzoli, Bologna.
Si ringrazia per la collaborazione la signorina Isabella Ricchiuto
Introduzione
L’osteomielite cronica refrattaria rappresenta tutt’oggi una patologia complicata da trattare e
soprattutto complicata da inquadrare secondo criteri scientifici che permettano di dare delle precise
linee guida per il trattamento. Si calcola che annualmente in Italia vengano operati di protesi d’anca
e di ginocchio circa 4200 pazienti e di questi il 2,1% sviluppano una infezione profonda, che
assume in breve tempo caratteristiche di cronicità. Si stima inoltre che altri 2000-2500 casi di
infezione profonda all’anno, siano il contributo che la traumatologia dà alle infezioni dei tessuti
ossei. Paradossalmente questa patologia non è ancora riconosciuta come una patologia degna di una
attenzione super specialistica e di adeguati spazi di ricovero e trattamento ospedaliero.
La cura dell’osteomielite cronica refrattaria richiede una collaborazione plurispecialistica.
L’ortopedico riveste un ruolo primario poiché deve porre un’indicazione terapeutica corretta, ma
senza l’aiuto del chirurgo plastico, di uno specialista infettivologo e dell’internista, le sue possibilità
di risolvere un’osteomielite cronica refrattaria si riducono sensibilmente, attorno ad una percentuale
che può essere stimata al 50-60 %.
La difficoltà di impostare un adeguato trattamento terapeutico è dovuta frequentemente al mancato
utilizzo di criteri di valutazione clinica del paziente osteomielitico. La classficazione di CiernyMader rappresenta un’utile guida per valutare il paziente da un punto di vista clinico e anatomo
patologico. Essa ci permette di stadiare il paziente, di impostare un trattamento chirurgico
opportuno e di formulare una prognosi. Comunque, al di sopra di tutte queste considerazioni,
bisogna ricordare quanto un anziano maestro di chi scrive era solito dire: l’osteomielite cronica è un
problema ischemico. Bisogna ricordarsi quindi che è pericoloso preoccuparsi di bonificare
accuratamente un focolaio settico osteomielitico quando il paziente è ad esempio un enfisematoso
oppure un fumatore incallito. Il risultato dell’atto chirurgico dipenderà molto anche dai
provvedimenti che verranno presi per aumentare la quantità di ossigeno che il sangue porterà alla
zona di intervento. D’altro canto il chirurgo plastico non avrà buoni risultati se asporta tessuti molli
ischemici e settici e li rimpiazza con innesti muscolari vascolarizzati o trapianti peduncolati, se, così
facendo, ricopre sequestri ossei o pseudoartrosi non stabilizzate. Il microbiologo infine non avra’
brillanti successi con il trattamento antimicrobico soppressivo per lunghi tempi se non farà
asportare i sequestri ossei o sostituire i tessuti atrofici con tessuti regolarmente irrorati.
Stadiazione del paziente con osteomielite cronica refrattaria
La classificazione proposta da Cierny e da Mader nel 1985 è costituita da due criteri di valutazione:
un criterio anatomo-patologico ed uno clinico.
Il criterio anatomo-patologico descrive una stadiazione del focolaio osteomielitico. Gli stadi
anatomici sono quattro:
- Tipo 1: osteomielite midollare. L’infezione interessa esclusivamente una parte oppure tutta la
cavità midollare di un segmento osseo.
- Tipo 2: osteomielite superficiale. La necrosi ossea è estesa ad una frazione della corticale ossea
e non raggiunge lo spazio midollare. Frequentemente le condizioni cutanee sono molto
compromesse, non vi sono fistole, ma vi sono estese esposizioni di tessuto osseo. Più corretto
sarebbe definire questo stadio osteite.
1
-
Tipo 3: osteomielite localizzata. Il focolaio osteomielitico è localizzato nello spazio midollare
ed interessa una parte della corticale per tutto il suo spessore. Questo tipo di osteomielite è
spesso caratterizzata dalla presenza di una fistola.
- Tipo 4: osteomielite diffusa. Questo stadio è analogo al 3 ma più esteso e più grave. Vi possono
essere più fistole, pseudoartrosi con modesta o grave perdita di sostanza ossea. Nello stadio 4
sono comprese le protesi infette.
Il criterio clinico definisce 3 gruppi di pazienti:
- Ospite A: paziente con difese sistemiche normali, situazione metabolica e vascolare normali.
- Ospite B: paziente compromesso per problemi sistemici (S) come tabagismo, alcolismo, senilità,
pneumopatie, dismetabolismi, immunosoppressione, cachessia, epatopatie. Paziente
compromesso per problemi locali (L) come cicatrici estese sull’arto, cute distrofica, scarsa
vascolarizzazione, atrofie post-trattamento radiante. L’ospite B può essere interessato da
entrambe le situazioni (S L). Per questo gruppo di pazienti vi è una ridotta potenzialità di
guarigione sia per quanto riguarda la guarigione delle ferite localmente (S), sia per una anergia
sistemica nei confronti dei germi patogeni (S).
- Ospite C: paziente non idoneo al trattamento chirurgico per vari fattori che possono essere una
prognosi di guarigione infausta, una prevedibile elevata morbilità del trattamento oppure una
situazione clinica scarsamente inabilitante che non giustifica un trattamento complesso o
rischioso. Questi pazienti quindi non rientrano in quanto verrà specificato in seguito e potranno
essere candidati al trattamento antimicrobico soppressivo.
Principi di trattamento chirurgico dell’osteomielite cronica refrattaria
L’argomento è estremamente vasto e complesso. La classificazione di Cierny- Mader rappresenta
un sentiero che ci aiuta ad affrontare con metodo tale patologia. Innanzitutto l’individuazione di tre
gruppi di “ospiti” permette di identificare l’idoneità di un paziente per un dato trattamento. Non è
assolutamente nelle intenzioni di questo lavoro esporre tutte le metodiche chirurgiche previste per il
trattamento dell’osteomielite cronica refrattaria. L’esposizione si limiterà a definire per sommi capi
le indicazioni chirurgiche a seconda del tipo di paziente e del tipo di lesione osteomielitica cronica.
Ospiti A-B-C
La classificazione di tre gruppi di “ospiti” permette di formulare una prognosi. Il gruppo A può
avere aspettative di guarigione che superano il 95%. Il gruppo B ha aspettative di guarigione ridotte
per la compromissione locale o sistemica. E’ ovvio che la percentuale di guarigione può essere
aumentata se si riesce a risolvere il problema sistemico e/o locale prima di procedere alla pulizia
chirurgica. In tal modo il paziente B può rientrare nel gruppo A. Il gruppo C, che di per sé avrebbe
una percentuale di successo troppo bassa, può essere subito affidato a terapie mediche conservative.
Stadio I-II-III-IV
- Stadio I: osteomielite midollare. Secondo la nostra esperienza, i pazienti generalmente sono
giovani, affetti da una osteomielite comparsa successivamente alla frattura di un osso lungo
trattato con chiodo endomidollare. Una minore percentuale di questo gruppo è costituita da
osteomieliti ematogene cronicizzate. Il trattamento di elezione consiste, nel caso delle fratture,
nell’attendere la consolidazione se l’evento settico non ha compromesso l’efficacia meccanica
della sintesi. Avvenuta la consolidazione, la sintesi deve essere rimossa e il canale midollare
ripulito accuratamente. Per sei giorni dopo l’intervento, un lavaggio continuo a caduta con
liquido antisettico dovrà impedire che il canale midollare venga chiuso da coaguli. Se il chiodo
endomidollare ha perso la sua efficacia meccanica, si dovrà rimuoverlo e provvedere alla
stabilizzazione del segmento osseo o con un’altra sintesi endomidollare o con un fissatore
esterno. La scelta del sistema sarà condizionata dalla gravità della infezione midollare. Le
osteomieliti ematogene dovranno essere aperte ed accuratamente pulite. E’ opportuno che tali
cavità non vengono lasciate come “spazi morti” poiché una volta richiuse, esse si riempiono di
2
sangue e rappresentano un ottimo “pabulum” per la ripresa di una attività microbica. Il metodo
migliore è quello di riempire lo “spazio morto” con un lembo muscolare, che regolarmente
irrorato, garantisca una buona ossigenazione della zona di pulizia.
- Stadio II: osteite superficiale. I pazienti hanno generalmente avuto modeste fratture, ma problemi
successivi ai tessuti molli con necrosi ischemiche importanti. La situazione è quindi caratterizzata
da un’intensa sofferenza dei tessuti molli e dei tessuti cutanei con un’esposizione più o meno estesa
dei tessuti ossei necrotici. Il chirurgo ortopedico dovrà preoccuparsi di rimuovere il tessuto osseo
necrotico e i tessuti molli circostanti atrofici. E’ fondamentale la collaborazione del chirurgo
plastico a cui spetta il compito di reintegrare i tessuti asportati con un innesto muscolo cutaneo
vascolarizzato. Anche per questo gruppo è importante la massima ossigenazione ematica e tissutale.
- Stadio III: osteomielite localizzata. Generalmente i pazienti hanno avuto fratture importanti,
quasi sempre esposte e con lesioni vascolari. La frattura è consolidata ma l’infezione si
mantiene per la presenza di sequestri ossei e per una ischemia locale. Il trattamento è analogo a
quello dello stadio II. Il chirurgo ortopedico dovrà rimuovere accuratamente i sequestri, pulire il
focolaio osteomielitico, asportando tessuto osseo fino ad esporre piani sottostanti regolarmente
vascolarizzati. Ugualmente i tessuti molli atrofici dovranno essere asportati, lasciando margini
regolarmente sanguinanti. Il chirurgo plastico provvederà quindi a riempire la lacuna, compreso
lo spazio midollare, con un innesto muscolare vascolarizzato. Anche qui vale il criterio della
massima ossigenazione possibile.
- Stadio IV: osteomielite diffusa. E’ lo stadio più complesso poiché comprende le pseudoartrosi,
le gravi perdite di sostanza ossea e le protesi infette. Delle protesi infette non parleremo per la
complessità e la vastità dell’argomento. I pazienti sono generalmente di età giovane.
Prevalentemente appartengono al gruppo B e in piccola percentuale cominciano a presentare
problemi di adattabilità o labilità psicologica. L’obiettivo principale è di recuperare l’unità
funzionale del segmento osseo pseudoartrosico eliminando i tessuti necrotici infetti. Se il
segmento osseo è funzionalmente integro, si dovrà procedere come nello stadio III. E’
importante prendere le giuste precauzioni per evitare fratture patologiche. Una volta risolta la
complicazione settica, si potrà provvedere a rinforzare il segmento osseo nel modo più idoneo.
Se invece vi è pseudoartrosi, il trattamento più idoneo varia da caso a caso. Generalmente i
criteri adottati sono i seguenti:
- Pseudoartrosi settica di omero: resezione del focolaio settico, compressione e stabilizzazione
con fissatore esterno rigido tipo Hoffman-Vidal.
- Pseudoartrosi settica di radio e/o di ulna: resezione del focolaio settico, cemento spaziatore
antibiotato, dopo 30 giorni sintesi con placca e viti rivestite in idrossiapatite con innesto auto o
omoplastico intercalare di perone e stecca contrapposta.
- Pseudoartrosi settica di femore: se il focolaio di pseudoartrosi non presenta una grave
contaminazione o una importante necrosi ossea, è indicata la sintesi endomidollare bloccata. Se
invece la pseudoartrosi settica è grave, l’indicazione attualmente è di resecare il tessuto infetto e
di stabilizzare il femore con un fissatore esterno circolare. L’obiettivo successivo sarà di
recuperare l’unità funzionale del femore. Se l’accorciamento residuo sarà importante e se le
condizioni generali e locali del paziente lo permetteranno, con lo stesso fissatore esterno si
potrà recuperare successivamente la lunghezza originale. Nei casi in cui la perdita di sostanza
ossea superiori i 10 centimetri di lunghezza si potrà procedere ad una corticotomia ed al
trasporto osseo secondo i principi di Illizarov.
- Pseudoartrosi settica di tibia: è la situazione di più frequente riscontro. Anche in questo caso si
deve bonificare il segmento osseo dall’infezione e perseguire il recupero dell’unità funzionale.
Per la gamba, l’utilizzazione dei fissatori esterni circolari è più agevole. Essi permettono, con la
tecnica della corticotomia e distrazione secondo Illizarov, di ricostruire il tessuto osseo perso.
Per questo gruppo è ormai osservazione comune che, nelle gravi lesioni dei tessuti molli, non è
necessario l’intervento del chirurgo plastico. Durante la distrazione del segmento osseo
diafisario si verifica un’abbondante e rigogliosa proliferazione di tessuto di granulazione che
3
colma la perdita dei tessuti molli. Qunado la pseudoartrosi non si presenta gravemente settica,
possono essere adottati sistemi chirurgici alternativi quali i fissatori esterni monoassiali oppure
l’intervento di perone pro tibia. In questo caso Una volta si provvederà ad una pulizia
chirurgica dopo aver ottenuto la consolidazione tibiale. E’ opportuno sottolineare come anche in
questo gruppo di pazienti sia essenziale una corretta ossigenazione tissutale.
Considerazioni
L’osteomielite cronica refrattaria rappresenta una patologia ben definita ed a sé stante.
Richiede una certa specializzazione e una collaborazione plurispecialistica. Purtroppo finora questo
non è stato, ed il paziente osteomielitico è ancora visto come un problema di non facile soluzione.
Rimane comunque il fatto che il paziente osteomielitico rappresenta un grave costo sociale e che nel
terzo millennio il problema dell’osteomielite e più genericamente delle infezioni è tutt’altro che
risolto. Qualcosa si sta muovendo per quanto riguarda la nascita di centri ad alta specializzazione
per il trattamento delle complicazioni settiche. Sono comunque ancora pochi e ben lontano dal
rappresentare un’adeguata risposta al problema. Purtroppo o per fortuna questo problema dovrà
essere risolto in un futuro vicino. Il Sistema Sanitario dovrà saper rispondere a questi problemi con
criteri razionali e provati, poiché l’andamento di certi fenomeni sociali, economici e legali
imporranno quesiti non altrimenti solubili. Dal punto di vista medico bisogna rendersi conto che il
trattamento dell’osteomielite cronica refrattaria richiede una collaborazione plurispecialistica. Il
trattamento di questa patologia è difficile, ricchissimo di variabili ed ogni ausilio terapeutico non
deve essere trascurato o sottovalutato.
Gualdrini Giovanni
VII Divisione
Istituto Ortopedico Rizzoli
e-mail: [email protected]
4