Tiroiditi Autoimmuni
Francesco Lippi PhD
Dipartimento di Endocrinologia e Metabolismo,
Università di Pisa
Tiroiditi: definizione
• Patologie infiammatorie della tiroide
• Decorso
acuto
subacuto
cronico
• Eziologia
autoimmune
infettiva
fisica
Tiroiditi: classificazione
Tiroiditi acute e subacute
• Acuta (batterica)
• Subacuta granulomatosa (di De Quervain)
• Silente:
Sporadica
Post-partum
• Amiodarone-indotta tipo II
• Attinica
Tiroiditi croniche
• Cronica linfocitaria:
Con gozzo (di Hashimoto)
Atrofica (mixedema idiopatico dell’adulto)
Giovanile
Focale
• Invasiva fibrosa (di Riedel)
Tiroiditi autoimmuni:
classificazione
Croniche
• con gozzo (di Hashimoto)
• atrofica (mixedema idiopatico
dell’adulto)
• giovanile
• focale
Transitorie
• sporadica o silente o indolore
• post-partum
Tiroiditi autoimmuni: caratteristiche (1)
Evoluzione Funzione
tiroidea
Con gozzo
cronica
(di Hashimoto)
eutiroidismo,
ipotiroidismo,
tireotossicosi
transitoria
Atrofica
cronica
ipotiroidismo
Giovanile
cronica
eutiroidismo
ipotiroidismo
Focale
cronica,
eutiroidismo
progressiva
Anatomia
patologica
gozzo, infiltrazione
linfocitica diffusa,
plasmacellule,
centri germinativi,
distruzione dei
follicoli, fibrosi,
cellule ossifile
atrofia, infiltrazione
linfocitaria, fibrosi
infiltrazione
linfocitaria, rari
centri germinativi
infiltrato linfocitario
minimo
Tiroiditi autoimmuni: caratteristiche (2)
Evoluzione Funzione
tiroidea
patologica
tireotossicosi
gozzo, infiltrazione
transitoria,
linfocitica diffusa,
ipotiroidismo
follicoli collassati
di solito
tireotossicosi
gozzo, infiltrazione
transitoria
transitoria,
ipotiroidismo
linfocitica diffusa
follicoli collassati
Postpartum di solito
transitoria
Silente
Anatomia
Tiroidite silente o indolore
(“painless”): definizione
• Tireotossicosi transitoria, bassi livelli di
captazione
• Gozzo piccolo, non dolorabile, consistenza
aumentata
• Dolore nella regione anteriore del collo assente
• Sporadica
• Dopo una gravidanza = tiroidite post-partum
Tiroidite silente sporadica:
epidemiologia
• Causa il 4-15% di tutte le tireotossicosi
• Variazioni stagionali e geografiche
•
prevalenza in aree recentemente iodio sufficienti
• F/M: 2/1
Tiroidite silente sporadica:
fattori predisponenti e eventi scatenanti
• Altre malattie autoimmuni
• Storia personale o familiare di autoimmunità tiroidea
• Predisposizione genetica (HLA-DR3)
• Rebound dell’immunità dopo il trattamento della sindrome
di Cushing
• Agenti infettivi sospettati ma non identificati
• Eccesso di iodio, amiodarone, IFN-alfa, IL-2
• Rinite allergica stagionale
• Semplice palpazione del collo o chirurgia delle paratiroidi
Tiroidite silente sporadica:
storia naturale
Eventi scatenanti: carico iodico,
trattamento con INF-alfa, IL2, litio, GCSF, chirurgia del collo (PTX)
Tireotossicosi (2-9 sett)
Fattori di rischio: AR, LES,
sclerodermia, familiarità per
tireopatia
Autolimitante
Recidive nell’11% dei casi
Eutiroidismo
6 sett.
6.01 sett
Eutiroidismo (95%)
Ipotiroidismo (5%)
15-set
Ipotiroidismo transitorio (40%) 4-10 sett
Tiroidite silente sporadica:
clinica
Sintomi
• tireotossicosi
• paucisintomatica
• asintomatica (8%)
Segni
• alla palpazione tiroide
aumentata di volume e di
consistenza, non dolente
(50% dei casi)
Tiroidite silente sporadica:
esami (1)
• Esami ematochimici generali
VES N
emocromo N
• Profilo tiroideo
FT4 , FT3 , FT4/FT3 , TSH
fase iniziale, N in fase tardiva
Tg
• Ioduria
lievemente
• Autoanticorpi
AbTPO + (50%), AbTg + (25%)
in
Tiroidite silente sporadica:
esami (2)
• Ecografia della tiroide
aspetto ipoecogeno diffuso o multifocale
• Captazione
< 2% alla 24° h (fase iniziale)
• Esame citologico su agoaspirato
infiltrato focale o diffuso di linfociti
Tiroidite silente sporadica:
rilievi di laboratorio nelle diverse fasi
Fase
T4 -T3
TSH
Captazione
Tireotossicosi
Ipotiroidismo
N
N
N
Guarigione
N
N
N
Tiroidite silente sporadica:
diagnosi differenziale
• Ipertiroidismo da morbo di Basedow
• Tireotossicosi con bassa captazione:
tireotossicosi fattizia ( Tg circolante )
ipertiroidismo iodio-indotto (ioduria )
produzione ectopica - struma ovarico
tiroidite di Hashimoto (Hashitossicosi)
Tiroidite silente sporadica: terapia
• Farmaci antitiroidei e radioiodio non consigliati
• Beta bloccanti (propranololo 20-40 mgx3/die) per i
sintomi di tireotossicosi
• Prednisone 40-60 mg/die a scalare per 4 settimane
• (L-T4 durante la fase di ipotiroidismo transitorio)
• L-T4 per l’ipotiroidismo permanente
• Raramente tiroidectomia per gravi episodi di
tireotossicosi recidivanti
Tiroidite silente sporadica:
evoluzione
!
Eutiroidismo
maggioranza
!
Ipotiroidismo persistente
5%
!
Recidiva
11%
!
Ridotta riserva tiroidea o gozzo 50%
Tiroidite silente post-partum (PPT):
epidemiologia
%
• Prevalenza nei casi di gravidanza
4-7
(entro un anno dal parto)
• Prevalenza nelle diverse nazioni
in Italia
1,1-16,7
8,2
• Fattori di rischio:
PPT dopo una precedente gravidanza
70
AbTPO durante la gravidanza
33
DM tipo I
10-25
Tiroidite silente post-partum (PPT):
presentazioni cliniche
Ipot isolato
Iper isolato
Iper + Ipo
26 %
38 %
36 %
Frequenza delle presentazioni cliniche della PPT in vari
studi prospettici (Stagnaro-Green, Thyroid Today 1993)
Tiroidite silente post-partum (PPT):
clinica
Sintomi
• tireotossicosi (transitoria,
paucisintomatica)
• ipotiroidismo (di solito
sintomatico)
• forme asintomatiche
• sintomi da disordini
autoimmuni associati
(DM tipo I, anemia
perniciosa, sindrome
sicca)
Segni
• tiroide lievemente
aumentata di dimensioni
e non dolorabile
Tiroidite silente post-partum (PPT):
clinica
La valutazione tiroidea é consigliata
nelle donne gravide con:
• fattori di rischio
• sintomi di iper o ipotiroidismo
• rilievo di gozzo nel post-partum
• disturbi depressivi
Tiroidite silente post-partum (PPT):
esami di laboratorio e strumentali
• Profilo tiroideo
FT4 e FT3 , TSH
• Autoanticorpi
AbTg, AbTPO (positivi nel 55-100 %)
TRAb (assenti)
• Ecografia della tiroide
aspetto ipoecogeno diffuso o multifocale
• Esame citologico su agoaspirato
infiltrato linfocitario focale o diffuso,
non cellule ossifile né fibrosi
Tiroidite silente: diagnosi differenziale
con il morbo di Basedow
Morbo di
Basedow
Tiroidite
Insorgenza
improvvisa
graduale
Tireotossicosi
lieve-moderata
moderata-grave
Durata dei sintomi
< 3 mesi
> 3 mesi
Soffio tiroideo
assente
a volte presente
Oftalmopatia
assente
a volte presente
T3 (ng/ml)/T4 (!g/dl) R < 20/1
spesso > 20/1
Captazione
bassa
alta
TRAb
di solito negativi di solito positivi
Tireotossicosi
transitoria
persistente
Tiroidite silente post-partum (PPT):
terapia
PPT
Tireotossicosi
Propranololo
Oligosintomatico
follow up
Ipotiroidismo
transitorio
Sintomatico
L-T4 (50-75 !g/die)
Ipotiroidismo
persistente
> 3 mesi
Aumentare il
dosaggio di L-T4
Provare la sospensione dopo
un anno quando la terapia é
stata iniziata a dosi piene
Tiroidite silente post-partum (PPT):
evoluzione
• Risoluzione: 3-9 mesi dal parto
• 20-30% dei casi: ipotiroidismo permanente
(3-4 anni dopo il parto)
- Fattori predittivi: AbTg ed AbTPO ad alto titolo,
ipotiroidismo grave
- Fattori di rischio: multiparità ed aborti spontanei
• Rischio di recidiva: 70%
• Pretrattamento con L-T4: non previene la PPT
Screening proposto per le disfunzioni
tiroidee post-partum nella popolazione
generale
!
!
!
!
Tutte le donne gravide dovrebbero essere sottoposte allo
screening per gli AbTPO
Le donne con anticorpi positivi dovrebbero eseguire la
valutazione della funzione tiroidea
L’ipotiroidismo clinico e subclinico dovrebbero essere
trattati immediatamente
Nel periodo post-partum (3-9 mesi) dovrebbero essere
eseguiti frequenti controlli della funzione tiroidea
Principali cause di disfunzione
tiroidea nel post-partum
• Tiroidite post-partum
• Morbo di Basedow insorto nel post-partum
• Necrosi ipofisaria post-partum (S. di Sheehan)
• Ipofisite autoimmune post-partum
Malattie tiroidee autoimmuni post-partum
Peggioramento/
inizio
Tiroiditi
autoimmuni
Morbodi
Basedow
Attivazione
Attività del
sistema
immune
Immunità
cellulare
6
12
3
9
Postpartum (mesi)
Gravida
Soppressione
Immunità
umorale
Parto
Amino, 1996
Tipi di disfunzioni tiroidee
post-partum
Funzione
tiroidea (3) Tireotossicosi
(1)
Ipertiroidismo
persistente
distruttuva
(2)
Tiretossicosi
transitoria
2
Parto
4
Mesi
Captazione
alta
Morbo
di Basedow
post-partum
Captazione
bassa
6 (3) Tireotossicosi
Peggioramento
distruttiva/
post-partum
(4) Ipotiroidismo
di una
transitorio
tiroidite
(5) Ipotiroidismo
autoimmune
persistente
Amino, 1996
Cambiamenti dei linfociti durante
la gravidanza e il post-partum
Gravidanza
N° di
linfociti
(106/L)
0,5
0,4
0,3
T citotossici
B
0,2
0,1
T helper
T soppressori
Amino, 1996
Tiroiditi indotte da amiodarone
Tipo I
Tipo II
• Tireopatia di base
si
no
• Captazione 131-I
N
• Livelli di IL-6
N
• Efficacia MMI
bassa/assente
modesta
• Efficacia glucocorticoidi
?
assente
presente
• Ipotiroidismo successivo raro
possibile
• Patogenesi
tiroidite
eccesso di
sintesi ormonale
distruttiva
(Bartalena, JCEM, 1994)
Tiroidite indotta da amiodarone tipo II :
esami di laboratorio e strumentali (1)
• Profilo tiroideo
FT3
, FT4
, TSH
• Autoanticorpi
AbTg , AbTPO, TRAb + (se preesistente
tireopatia autoimmune)
• Ioduria
• Citochine
IL-6
Evidenza per una malattia
autoimmune organo-specifica
• Tiroide infiltrata da linfociti
• Anticorpi anti-tiroide circolanti
• Linfociti auto-reattivi contro antigeni tiroidei
• Sovrapposizione clinica e immunologica con altre
malattie autoimmuni
• Tiroidite autoimmune sperimentale provocata
immunizzando i topi con antigeni tiroidei omologhi
e adiuvante
• Incidenza familiare, soprattutto nelle donne
Principali antigeni tiroidei
• Tireoglobulina (Tg)
• Tireoperossidasi (TPO)
• Recettore del TSH (TRAb)
• Cotrasportatore sodio-iodio (NIS)
• Megalina (gp 330)
Tiroiditi croniche autoimmuni (1)
• Più frequente causa di ipotiroidismo spontaneo
acquisito nelle popolazioni iodio-sufficienti
• Frequenza all’autopsia: F 5-15%, M 1-5%
• Diagnosi: fra 50 e 60 anni
• 5-7 volte più frequente nelle donne che negli
uomini
• Diagnosticate più frequentemente negli ultimi
anni che nel passato
Tiroiditi croniche autoimmuni (2)
Prevalenza degli anticorpi anti-tiroide
• 6-15% (seconda-terza decade)
• Fino al 21-27% (donne > 60 anni)
Ipotiroidismo
• Subclinico: 8-17% (> 55-60 anni)
• Clinico: 1,7-3% (donne anziane)
• Rapporto F/M: 7/1
• Rapporto bianchi/neri: 2/1
Tiroiditi croniche autoimmuni (3)
Maggiore prevalenza in soggetti con
sindrome di Down
sindrome di Turner
Ipotiroidismo più frequente nei
fumatori vs non fumatori
Tiroiditi croniche autoimmuni:
esordio
• Gozzo tipico
asintomatico o con fastidio locale
• Ipotiroidismo con o senza gozzo
• Tireotossicosi transitoria (rara)
tireotossicosi distruttiva (a volte dolorosa)
ipertiroidismo
• Oftalmopatia associata alla tireopatia (TAO)
• Scoperta casuale (test per altre cause)
Tiroiditi croniche autoimmuni:
storia naturale
Frequente
• Progressione dall’eutiroidismo o dall’ipotiroidismo
subclinico all’ipotiroidismo conclamato
Rara
• Evoluzione dall’ipo all’ipertiroidismo
Cambiamento dei TSH-R Ab da bloccanti a stimolanti
• Evoluzione dall’iper all’ipotiroidismo
Cambiamento dei TSH-R Ab da stimolanti a bloccanti
Distruzione immunologica del parenchima tiroideo
Tiroiditi croniche autoimmuni:
patologie associate
• Oftalmopatia associata alla tireopatia - TAO (1-5%)
• Encefalopatia (rara)
• Altre condizioni autoimmuni (frequenti)
• Neoplasie tiroidee (possibili)
- carcinoma papillare
- linfoma
Tiroiditi croniche autoimmuni:
altri anticorpi organo specifici
!
!
!
!
!
!
!
!
!
Cell. parietali gastriche
Corteccia surrenale
(21-idrossilasi, 17-idrossilasi)
Cell. delle isole pancreatiche
Fattore intrinseco
DNA
Tirosinasi
Mitocondri
Fosfolipidi
IgG
10-30%
1-2%
1-3%
1%
Sindrome autoimmune
polighiandolare tipo 2
Malattie principali
Ereditarietà
• Malattia di Addison
• Tiroidite di Hashimoto
• DM tipo I
• Gatrite atrofica
• Dominante
• Femmine
Malattie associate
• Anemia perniciosa
• Vitiligine
• Alopecia
• Miastenia grave
• Ipofisite
• Insufficienza ovarica precoce
• Malattia celiaca
Sindrome autoimmune
polighiandolare tipo 3
Malattie principali
• Tiroidite di Hashimoto
• DM tipo I
• Anemia perniciosa
Malattie associate
• Vitiligine
Ereditarietà
• Dominante
• Femmine
Tiroiditi croniche autoimmuni:
malattie autoimmuni associate
!
Psoriasi
!
Artrite reumatoide
!
LES
!
Sindrome di Sjogren
!
Polimialgia reumatica T
!
Arterite temporale
!
Epatite cronica attiva
!
Cirrosi biliare
!
Sclerosi sistemica
Diagnosi delle malattie autoimmuni
associate alle tiroiditi croniche
autoimmuni (1)
Anemia perniciosa
Emocromo, sideremia, Ab anti
parete gastrica, Ab anti fattore
intrinseco (tipo I e tipo II)
Morbo di Addison
Ab anti surrene,
test ACTH per cortisolo
Ipoparatiroidismo
Calcio totale, calcio ionizzato,
autoimmune
PTH sierico
Diabete mellito tipo I
Glicemia a digiuno,
Ab anti-insula, insulinemia, (se
Ab+
OGTT)
Diagnosi delle malattie autoimmuni associate
alle tiroiditi croniche autoimmuni (2)
Miastenia grave
Cirrosi biliare primitiva
Porpora
trombocitopenica
idiopatica
Ab anti-recettore
dell’ acetilcolina,
test alla piridostigmina,
test di stimolazione del nervo
Prove di funzione epatica,
Ab anti-mitocondrio,
biopsia epatica
Conta piastrinica, ANA,
Ab anti-piastrine,
Ab anti-fosfolipidi,
aspirato del midollo osseo
Diagnosi delle malattie autoimmuni
associate alle tiroiditi croniche
autoimmuni (3)
Menopausa precoce
Malattia celiaca
Ipofisite
linfocitaria
AR, LES,
S. di Sjogren
FSH, LH, estrogeni,
progesterone, eco pelvi,
Ab anti- teca ovarica
Ab anti- gliadina e endomisio,
protidemia totale e albuminemia,
biopsia digiunale
Test di funzione ipofisaria,
RMN ipofisi
Emocromo, PCR, VES,
elettroforesi proteine, PCR,
anti-dsDNA, anti-Sm, FR,
complementemia, Rx scheletro,
test di Schirmer, Ab anti-La, Ab
anti-Ro, ANA
Prevalenza delle tiroiditi autoimmuni
in relazione al sesso e all’età in uno
studio autoptico negli USA
Maschi
Bianchi
caucasici
Neri
afro-americani
Femmine
20 %
41,4 %
8,5 %
17,4 %
(Okayasu, 1994)
Tiroidite cronica autoimmune: clinica
Sintomi
• ipotiroidismo sfumato
• ipotiroidismo franco
(variante atrofica)
• Hashitossicosi
(rara)
• aumento rapido del gozzo
(rara, negli anziani,
sospettare linfoma)
Segni
• tiroide aumentata di dimensioni
(a volte asimmetrica) e di
consistenza (talora durolignea),a superficie irregolare
• tiroide ridotta di dimensioni,
non palpabile (variante atrofica)
• oftalmopatia associata alla
tireopatia
Tiroidite cronica autoimmune:
esami di laboratorio e strumentali
• Profilo tiroideo
FT4 N
, FT3 N
, TSH N
• Autoanticorpi
AbTPO + (95%), AbTg + (55%)
TRAb (neonato)
• Ecografia della tiroide
volume
, ipoecogenicità diffusa
• Esame citologico su agoaspirato (casi dubbi)
linfociti, cellule ossifile
Test utili nella diagnosi delle tiroiditi
autoimmuni
Primo livello
- AbTPO / AbTg
- Ecografia tiroidea
Secondo livello
- Agoaspirato tiroideo
- Captazione tiroidea del radioiodio
- Scintigrafia tiroidea
Terzo livello
- Anticorpi anti-recettore del TSH (TBIAb,
TSAb, TSH-blocking Ab)
- Ab anti-cellule surrenali, anti-cellule della
parete gastrica, anti-isola pancreatica
Tiroidite cronica autoimmune:
esami di laboratorio
77 %
%
30 %
%
30
63 %
Eutiroidei
Ipotiroidei
subclinici
Ipotiroidei
63 %
Profilo tiroideo in una popolazione di pazienti con TH
(Dayan, NEJM 1996)
100
90
80
70
60
50
%
40
30
20
10
0
Prevalenza di AbTPO e AbTg
nelle malattie della tiroide
AbTPO
AbTg
Normali
M. di
Basedow
Tiroidite di
Hashimoto
Tiroidite
Tumore
Gozzo
atrofica della tiroide
(Mariotti, JCEM 1990)
Tiroidite cronica autoimmune:
terapia (1)
!
!
!
Autoimmunità tiroidea
Non consigliati i corticosteroidi
(tranne nella tiroidite di Hashimoto dolorosa)
Ipotiroidismo
Terapia sostitutiva con L-T4
Gozzo
Terapia con L-T4 (controversa)
Tiroidectomia (raramente)
Tiroidite cronica autoimmune:
terapia (2)
!
Durata
della
terapia
nell’ipotiroidismo:
sostitutiva
con
L-T4
- per tutta la vita
!
Verificare un recupero spontaneo solo quando:
- Ipotiroidismo precipitato da:
- Carico di iodio dietetico o farmacologico
- Litio
- Citochine
- Ab bloccanti il TSH presenti prima della
terapia con L-T4, poi scomparsi
Tiroidite cronica autoimmune: terapia (3)
Terapia sostitutiva con L-T4 nei pazienti ipotiroidei
anziani
• Dose di L-T4: 20-30% più bassa che negli adulti
• Incrementare lentamente e gradualmente la dose
• Bloccanti dei canali del calcio (diidropiridina) per controllare
l’angina
• By-pass coronarico o angioplastica possono essere eseguiti
con tranquillità prima di iniziare la terapia con L-T4
Tiroidite cronica autoimmune: terapia (4)
Elementi a favore della terapia con L-T4 per il
solo gozzo nella tiroidite di Hashimoto con
eutiroidismo
• Riduzione media del 30% delle dimensioni del gozzo in
numeosi studi, ma soprattutto in pazienti con TSH
lievemente elevato pre-terapia
• Possibile evoluzione verso l’ipotiroidismo
• Possibile limitazione di un’ulteriore crescita del gozzo
Tiroidite cronica autoimmune:terapia (5)
Indicazioni per la tiroidectomia nella tiroidite di
Hashimoto
• Grosso gozzo con sintomi ostruttivi
• Sospetta neoplasia della tiroide associata
• Progressiva crescita del gozzo nonostante la
terapia con L-T4
L-T4 dopo la tiroidectomia: obbligatoria
Consigli per il trattamento sostitutivo
con L-T4 dell’ipotiroidismo primario (1)
!
Dose sostitutiva piena
- Adulti:
1,6 mcg / Kg
- Anziani: 1,3 mcg / Kg
!
Obiettivo del trattamento
- Raggiungere
TSH nella norma
e mantenere
Aumento della dose sostitutiva di
L-T4 in gravidanza
Ipotiroidismo
post-ablativo
Ipotiroidismo
autoimmune
prima
durante
prima
durante
mcg / die
114
(± 33)
166
(± 64) (a)
111
± (25)
139
(± 52)
mcg/ kg
/die
1,7
(± 0,5)
2,2
(± 0,8) (b)
1,7
(± 0,5)
1,9
(± 0,8)
Dose media
(± DS)
a) = p < 0,001 b) = p < 0,002
(Kaplan, Thyroid 1992)
Farmaci che possono indurre ipotiroidismo
o tireotossicosi in pazienti con tiroidite
autoimmune asintomatica
• Ipotiroidismo
- Litio
- Amiodarone
- Carico di iodio (mezzi di contrasto radiologici)
• Tireotossicosi (rara)
- Amiodarone
- Carico di iodio (mezzi di contrasto radiologici)
• Tireotossicosi e/o ipotiroidismo
- Interferone alfa
- Interleuchina-2
- Fattore di stimolo delle colonie granulocitiche
Tiroidite giovanile
!
!
!
!
Causa di gozzo con eutiroidismo nel 50-70% dei
pazienti giovani di aree iodio-sufficienti
Prevalenza:
- Giappone
0,3 %
- USA
1,2 %
Può manifestarsi come tiroidite
ipotiroidismo e ritardo di crescita
atrofica
con
Gli Ab anti-tiroide sono meno frequentemente (+) e
a titoli più bassi degli adulti
Tiroidite giovanile: evoluzione
Tiroidite giovanile con gozzo,
20 anni di follow up (USA)
!
!
!
Risoluzione spontanea:
25 %
Ipotiroidismo:
33 %
Se il TSH è normale, L-T4 può non
ridurre il gozzo, ma previene gli effetti
dell’ipotiroidismo
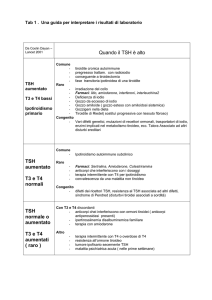
Strategia diagnostica nel sospetto di ipotiroidismo
Dosaggio TSH e FT4
TSH
FT4
IP
AbTg/AbTPO +
Pattern
ecografico
ipoecogeno
Tiroidite
autoimmune
TSH
FT4 N
SI
TS
TSH N
FT4
RT
CI
N : normale
IP: ipot. primitivo
TSH N
FT4
NTI
* escludere
ROT *
SI: ipot. subclinico anticorpi anti-T4
TS: TSH spurio
RT: resistenza tiroidea al TSH
CI: ipotiroidismo centrale
NTI: non thyroidal illness
ROT: resistenza agli ormoni tiroidei