Prostaglandine
• Corta emi-vita, ormoni ad
azione locale che mediano o
rafforzano il dolore.
• Promuovono l’ infiammazione
e la febbre.
• Lipidi cellulari di membrana,
specialmente piastrine,sono
digerite dalle lipasi, rilasciano
Acido Arachidonico.
• L’enzima ciclossigenasi converte l’Acido Arachidonico in
Prostaglandine
– 2500 anni fa, Ippocrate, trattò con successo il dolore e la febbre
con estratti da cortecce d’albero. Questi estratti contengono una
ricca concentrazione di acido salicilico, un prototipo dell’attuale
Aspirina.
Leucotrieni, Prostaglandine, Trombossani
5-HPTE=Acido 5-idroperossieicosatetraenoico
.
NO
.
Ossido di azoto
NO Viene sintetizzato dall’azione di un gruppo di enzimi chiamato Ossido
Nitrico Sintetasi (NOS, Nitric Oxide Synthase).
Ossido nitrico (NO), eNOS, iNOS
Hageman e la cascata coagulativa
SISTEMA DEL
COMPLEMENTO
Esso si compone di varie proteine (fattori o componenti deL
complemento),distinte per struttura e funzione, che si
trovano nel siero fresco normale, generalmente in forma di
precursori inattivi. Con l’attivazione essi interagiscono in
successione in un sistema a cascata.
Ag-Ab
VIA CLASSICA
C1
C4b2a
(C3convertasi)
C4 + C2
ATTIVAZIONE C3
VIA ALTERNATIVA
Ig aggregate,endotossine,etc
C3bBbP
(C3 convertasi)
Attivazione
Componenti
terminali
MAC
Complesso Antigene-Anticorpo
VIA CLASSICA
C1
C3a
C5a
C3
C5
C3b
C3
C5b
C3b
Superfici microbiche
polisaccaridi
VIA ALTERNATIVA
C3a e C5a inducono i mastociti a rilasciare istamina
C5a attiva la via delle lipossigenasi del metabolismo dell’AA
C5a aumenta l’avidità delle integrine e funziona anche da chemiotattico
C3b funziona da opsonina
C5-9
MAC
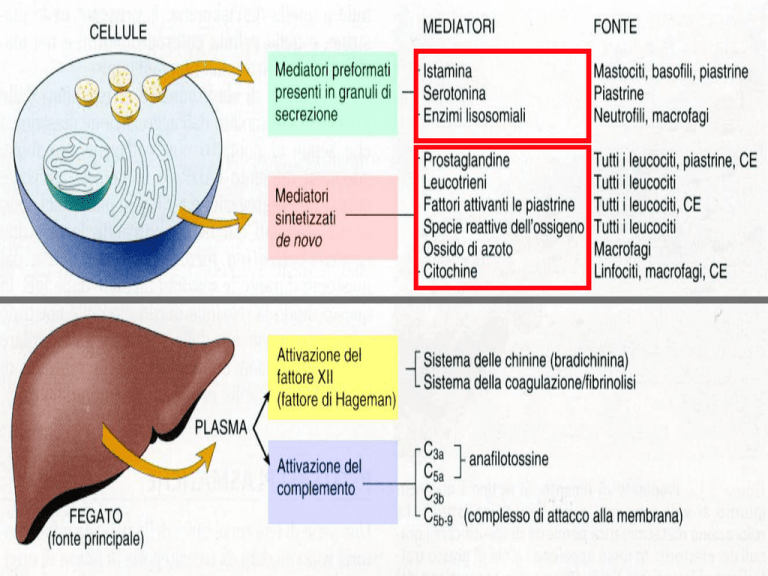
I Direttori dell’Infiammazione
• Molte classi molecolari
• Ciascuna con una unica fonte,
bersaglio ed effetto.
Mediatori
Pro-infiammatori
Anti-Infiammatori
Amine
Adrenalina e
Noradrenalina
PGJ2, PGA1/2
Complemento
Istamina, Bradichinina
1
Prostaglandine,
2
Leucotrieni
C3a, C5a
Nucleotidi ciclici
cGMP
cAMP
Molecole
d’adesione
Selettine E e P, I-CAM
Integrina avb3, recettori
TSP e PS
Citochine
TNF, IL-1b, IL6
TGF-b1, IL-10
Chemiochine
IL-8, MIP1a, MCP1
Lipidi
Ormoni steroidei
Recettore C1q
Glucocorticoidi
Cocktails di mediatori --> segni e sintomi dell’infiammazione
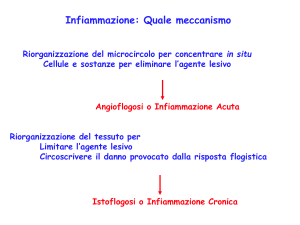
I tempi … dell’infiammazione
• I tempi di rilascio dei
mediatori chimici è
basato sulla
infiammazione acuta in
modelli animali
• Amine vasoattive e
mediatori lipidici
promuovono
l’essudato e l’edema
• Seguito dalla secrezione di citochine e chemiochine che
attivano l’endotelio e stimolano la migrazione dei leucociti
• Infine, mediatori anti-infiammatori attenuanola migrazione
cellulare e promuovono l’apoptosi e la scomparsa dei
leucociti dal sito infiammatorio.
Infiammazione acuta verso
cronica
ACUTA
ACUTE
Cambiamenti
Vascular changes
vascolari
Infiltratiinfiltrates
Cellular
cellulari
Vasodilazione e
Aumentata permeabilità
Polimorfonucleati
Assemza di
Replicazione
CRONICA
CHRONIC
Minima
Mononucleari
Replicazione
Stromal changes
Tess.connettivo
Proliferazione e
fibrosi
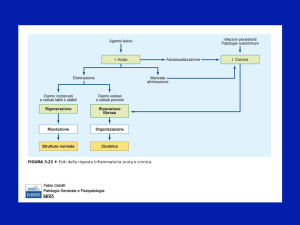
Risoluzione dell’infiammazione acuta
venula
sangue
neutrofilo
vaso linfatico
monocita
linfa
neutrofilo
apoptotico
macrofago
fagocitosi
macrogafo
apoptotico
Detriti di tessuto necrotico
Esiti dell’infiammazione acuta
Risoluzione completa
Lesione
Mediatori
Infiammazione
acuta
Ascesso
Chronic
Inflammation
Guarigione
per sostit.
con tessuto
connettivo
INFIAMMAZIONE CRONICA
Cause:
1) Irritazione prolungata chimica o fisica prodotta da particelle di materiale inerte
reazione da corpo estraneo.
2) Infezione da microrganismi (parassiti endocellulari; bassa tossicità): TBC, lebbra, sifilide,
brucellosi.
3) Reazioni autoimmunitarie (artrite reumatoide; tiroidite cronica; epatite cronica).
4) Casi ad eziologia sconosciuta (es. sarcoidosi).
Caratteristica comune PERSISTENZA DELLO STIMOLO LESIVO
CARATTERISTICHE GENERALI DELL’INFIAMMAZIONE CRONICA
1) PERSISTENZA DELLO STIMOLO IRRITANTE
2) PRESENZA CONTEMPORANEA DI PROCESSI DI INFIAMMAZIONE, DEMOLIZIONE
E GUARIGIONE
3) IMPORTANZA PREDOMINANTE DELLA COMPONENTE CELLULARE RISPETTO A
QUELLA VASCOLARE ISTOFLOGOSI
4) NON SPECIFICITA’ AGENTI MOLTO DIVERSI POSSONO PROVOCARE TIPI DI
INFIAMMAZIONE MOLTO SIMILI
INFIAMMAZIONE ACUTA E CRONICA
a) Infiammazione acuta
b) Infiammazione cronica
LESIONE
ACUTA
STIMOLO LESIVO
PERSISTENTE
INFIAMMAZIONE
INFIAMMAZIONE
+
DEMOLIZIONE
DEMOLIZIONE
+
RISOLUZIONE
RIGENERAZIONE
RIPARAZIONE
RIGENERAZIONE
E
RIPARAZIONE
CELLULE DELL’INFIAMMAZIONE CRONICA
MACROFAGI derivano dai monociti ematici. Nel focolaio infiammatorio vengono attivati
dalle linfochine, proliferano, diventano più grandi e la loro attività
diventa più efficace.
fagocitaria
CELLULE IMMUNOCOMPETENTI LINFOCITI
- Linfociti T secrezione linfochine: amplificano
la risposta infiammatoria
- Linfociti B trasformazione in plasmacellule:
produzione di anticorpi
fibroblasti
CELLULE DEL CONNETTIVO
cellule endoteliali
Abbondante produzione di collageno
Formazione di tessuto connettivo fibroso
Sviluppo di cicatrici permanenti
Vecchia classificazione: (su base morfologica)
- INFIAMMAZIONE CRONICA INTERSTIZIALE (o aspecifica)
- INFIAMMAZIONE CRONICA GRANULOMATOSA (o specifica)
GRANULOMA risposta infiammatoria focale ad andamento cronico
caratterizzata dall’accumulo e dalla proliferazione di leucociti di tipo
prevalentemente mononucleato (MACROFAGI).
Classificazione funzionale (patogenetica) delle infiammazioni granulomatose :
- Reazioni granulomatose NON IMMUNOLOGICHE o DA CORPO ESTRANEO
- Reazioni granulomatose IMMUNOLOGICHE o DA IPERSENSIBILITA’
*
*
* macrofago
*
*
*
* linfocita
*
*
*
Infiltrati
parvicellulari
Infiammazione cronica con infiltrato di linfociti (hanno nuclei rotondeggianti,
scuri e circondati da poco citoplasma) e macrofagi ( nuclei più grandi a forma
di fagiolo e più citoplasma)
Manicotti
perivascolari
Lymphocytes around a blood vessel
(Sclerosi multipla). I linfociti sono fuoriusciti dalle venule e vi si aggregano intorno. E’
un tipico quadro istologico dell’infiammazione cronica.
MECCANISMI CELLULARI CHE REGOLANO L’INFIAMMAZIONE CRONICA
Accumulo di macrofagi e linfociti
1. Reclutamento continuo dal circolo (mol. adesione e chemiotattici)
2. Proliferazione locale (citochine)
3. Sopravvivenza prolungata e immobilizzazione nella sede
infiammatoria (citochine e lipidi ossidati)
Le interazioni macrofago-linfocita sono alla base del meccanismo che procura
l’infiammazione cronica:
• Macrofagi e linfociti si attivano a vicenda tramite la produzione di citochine :
macrofago/IL-1 e TNF attiva il linfocita
linfocita attivato/INF attiva il macrofago
• Entrambi , quando attivati producono mediatori chimici come:
- NO, ROS, proteasi che provocano il danno tissutale
- Citochine e fattori chemiotattici che provocano l’afflusso cellulare
- Fattori di crescita che determinano la proliferazione dei fibroblasti ( produzione di collagene) e
delle cellule endoteliali (angiogenesi)
Infiammazione Granulomatosa
Il granuloma è un aggregazione di macrofagi che assumono un aspetto di cellula
epiteliale (cellule epitelioidi) e formano noduli che possono essere fino a millimetri in
dimension. Nella maggioranza dei casi le cellule epitelioidi sono circondate da linfociti.
Frequentemente le cellule epitelioidi si fondono in cellule giganti multinucleate fino a 20 nuclei
(cell. Langhans,) che si localizzano alla periferia o al centro del granuloma.
I granulomi più vecchi presentano fibroblasti e tessuto connettivo che circonda il granuloma.
Le aree di infiammazione granulomatosa vanno incontro a necrosi, che può essere ti tipo caseosa.
Fibroblasts
Lymphocytes
Macrophages, Epithelioid
Cells, and Giant Cells
Caseous Necrosis
ORIGINE DEI MACROFAGI TESSUTALI
FORMAZIONE DEL
GRANULOMA
Granuloma da corpo estraneo
Sostanze esogene come talco o materiale di sutura, relativamente inerti, scarsamente solubili
e non capaci di scaturire una risposta infiammatoria, o di dimensioni tali da non consentire
fagocitosi.
Il corpo estraneo viene circondato dalle cellule epitelioidi e cellule giganti
Granuloma di tipo immunologico
(tubercolosi)
Particelle insolubili che stimolano una risposta immunitaria:
1) fagocitosi da parte del macrografo e presentazione dell’antigene ai linfociti T
2) attivazione dei linf. T, producenti TNF, IL-2 e INF-g
diapadesi
dei monociti
Espansione
dei linf.T
Trasformazione dei macrof.
in cellule epitelioidi e
giganti
Tubercolosi
Myc. Tubercolosis
Sifilide
Trep. pallidum
Lebbra
Myc. leprae
Silicosi
Mal. Del graffio del gatto
Malattie autoimmuni
Artrite reumatoide
Lupus eritematoso
sclerodermia
• IL – 12 prodotta dai macrofagi. Importante per l’induzione della
risposta TH1. E’ un potente induttore della secrezione di IFN – g da
parte dei linfociti.
• IFN – g potente attivatore dei macrofagi.
IFN – g
MACROFAGO
LINFOCITA TH1
IL - 12
• IL – 2 stimolazione proliferativa autocrina e paracrina di linfociti T.
• TNF – a su cellule endoteliali:
– Aumenta la produzione di prostacicline vasodilatazione
– Induce le molecole di adesione per linfociti e monociti
– Induce la produzione di fattori chemiotattici
EVOLUZIONE DEL GRANULOMA
• Guarigione tramite fibrosi. Eventuale calcificazione della
zona necrotica.
• Confluenza di più granulomi con formazione di estese
lesioni.
• Fluidificazione del materiale necrotico ascesso freddo
fuoriuscita del materiale caverne propagazione
della malattia (TISI)
Mycobacterium tuberculosis
UN
CLASSICO
ESEMPIO
DI
GRANULOMA:
GRANULOMA TUBERCOLARE O TUBERCOLO
IL
Manifestazioni sistemiche
della flogosi
• Febbre
• Leucocitosi
• Proteine di fase acuta
• VES
Manifestazioni sistemiche della flogosi
Febbre
Materiale necrotico
Prodotti batterici
(LPS)
Altri mediatori
Rilascio in circolo di Citochine dal focolaio infiammatorio.
IL-1 = Pirogeno Endogeno
FANS
Ipotalamo
centro della termoregolazione
PGE2 nel SNC
FEBBRE
COLORAZIONE CON MAY-GRUNWALDGIEMSA
DIFFERENZIAZIONE DEI TIPI CELLULARI
NEUTROFILI
LINFOCITI
COLORAZIONE CON MAY-GRUNWALDGIEMSA
DIFFERENZIAZIONE DEI TIPI
CELLULARI
PIASTRINE
MONOCITI
LEUCOCITOSI NEUTROFILA (GRANULOCITOSI)
(n° > 7500/l)
Meccanismi:
•maggior produzione (m. osseo)
•maggior mobilizzazione (pool marginato)
•diminuita fuoriuscita dai vasi
•maggior sopravvivenza
LINFOCITOSI
(linfociti nel circolo periferico)
in:
•RISPOSTA IMMUNE ACUTA
•RISPOSTA IMMUNE CRONICA
•PROLIFERAZIONE NEOPLASTICA
Effetti sistemici della infiammazione acuta
risposta di fase acuta
• Febbre (temperatura > 37.8oC or >100 F)
• Leucocitosi
• Neutrofilia e shift a sinistra dei neutrofili suggeriscono
infezione batterica
• Linfocitosi suggerisce infezione virale
• Eosinofilia suggerisce allergia o parassitosi
• Produzione di proteine di fase acuta nel
fegato
• fibrinogeno, proteina C-reattiva, SAA causano aumento
della VES
Granulocitosi con “left shift” della popolazione dei neutrofili sono
buoni indicatori di severa
infezione batterica
Il rilascio di leucociti è provocato da un effetto diretto di IL-1 e IL-6 sul
compartimento di riserva midollare
L’esagerazione di questo fenomeno può risultare in una “Reazione
leucemoide” con rilascio di precursori molto immaturi e conta cellulare
>25-30 x 106/l
FASE ACUTA: vasta e complessa serie di risposte fisiologiche aspecifiche, che
iniziano immediatamente dopo che l’organismo è stato colpito da un trauma,
un’infezione o qualunque causa che produca danno.
Anche se la risposta inizia ed è più evidente a livello locale, la risposta acuta deve
essere considerata un processo dinamico che altera l’omeostasi e coinvolge quasi tutti
gli organi, mediante meccanismi di automantenimento e di amplificazione la risposta
infiammatoria si può accentuare, producendo uno stato patologico generalizzato.
I mediatori, prodotti da cellule, agiscono su specifici recettori posti su cellule
distanti dal luogo di secrezione
reazione sistemica
caratterizzata da:
febbre
• anoressia e cachessia
• leucocitosi
•
•
•
•
•
aumento della velocità di sedimentazione degli eritrociti (VES)
attivazione della cascata del complemento e della coagulazione
proliferazione dei linfociti
aumento dell’increzione di ormoni (ACTH e glicocorticoidi)
• cospicua variazione della concentrazione di alcune proteine plasmatiche
RISPOSTA ACUTA SISTEMICA
EFFETTI
ORGANI E TESSUTI COINVOLTI
IPOTALAMO
febbre, fattori liberanti ormoni ipofisari
IPOFISI
liberazione di tropine (ACTH, GH, ADH)
ALTRE GHIANDOLE ENDOCRINE
insulina, glucagone, T3, T4,
aldosterone,catecolamine
MIDOLLO OSSEO
SISTEMA IMMUNITARIO
leucocitosi
proliferazione linfocitaria
SANGUE
aumento delle immunoglobuline e della VES
FEGATO
proteine della fase acuta
Alle proteine plasmatiche che aumentano la loro concentrazione
all’instaurarsi del processo infiammatorio viene dato il nome di
PROTEINE DELLA FASE ACUTA
Il fegato umano in condizioni fisiologiche sintetizza oltre 20 gr di proteine al
giorno, riversate nel plasma e utilizzate come fattori di crescita, proteine di
trasporto, proteine che intervengono nei processi di difesa dell’organismo.
Durante l’infiammazione acuta si verifica un cambiamento del profilo
biosintetico del fegato, che risponde con un’aumentata sintesi delle proteine
della fase acuta e contemporaneamente riduce la sintesi e la concentrazione nel
plasma di altre proteine, dette perciò
PROTEINE “NEGATIVE” DELLA
FASE ACUTA
Molte proteine della
fase acuta provvedono
a funzioni essenziali
dell’organismo.
Durante
infiammazione
• proteggere,
infiammatori
neutralizzando direttamente gli agenti
• ridurre l’estensione del danno
• promuovere la riparazione e la rigenerazione dei
tessuti
• ristabilire l’omeostasi
concentrazioni plasmatiche dei
complemento e loro attivazione
fattori del
fattori della coagulazione
inibitori delle proteasi (a1-antitripsina, a1antichimotripsina)
proteine leganti i metalli
In genere la risposta della fase acuta dura
solo pochi giorni, ma se la causa e
l’infiammazione persistono, si ha il
mantenimento e la progressione del danno
tissutale
Opsonine e fattori chemiotattici per neutrofili e
macrofagi
distruzione microrganismi patogeni:
riparazione del danno e guarigione
Previene o blocca l’emorragia , intrappola i microrganismi
nel focolaio infiammatorio, inizia a promuovere la
guarigione delle ferite
Neutralizzano l’attività delle proteasi liberate
dai neutrofili e macrofagi, limitando la fase
demolitiva dell’infiammazione
Prevengono perdita di ferro, che viene
trasportato al fegato e non è più disponibile
per la crescita dei batteri
Malattie cardiovascolari e deposito di proteine
(amiloide)
PRINCIPALI PROTEINE DELLA FASE ACUTA
(+) nell’uomo
• proteina
C reattiva (PCR)
• proteina siero amiloide A (SAA)
PRINCIPALI PROTEINE DELLA FASE ACUTA
(—) nell’uomo
• fibrinogeno (Fib)
• albumina
• aptoglobina (Ap)
• prealbumina (Prealb)
•a1-Glicoproteina Acida (a1-GPA)
• transferrina (Tf)
• a1-antitripsina (a1-AT)
• proteina legante il retinolo (RBP)
• a1-antichimotripsina (a1 Achy)
• proteina legante i
• ceruloplasmina (Cp)
• apolipoproteina A1 (Apo A1)
Vengono considerate proteine della fase
acuta quelle il cui innalzamento della
concentrazione plasmatica 25%.
(Alb)
corticosteroidi (CBP)
LE PROTEINE “MAGGIORI” DELLA FASE ACUTA
La Proteina C Reattiva
(PCR)
Il componente sierico P dell’amiloide
(SAP)
La proteina Sierica dell’amiloide A
(SAA)
La presenza di proteine di fase acuta causa
l’aumento della Velocità di Eritro-Sedimentazione
VES = velocità con cui gli eritrociti
sedimentano in sangue non coagulato in
un’ora
Normalmente gli eritrociti galleggiano e
sedimentano lentamente
Gli eritrociti sono caricati negativamente e
si respingono l’un l’altro (non c’è
aggregazione)
In presenza di proteine di fase acuta
(fibrinogeno) gli eritrociti si aggregano a
causa della perdita della loro carica
negativa e sedimentano più velocemente
La VES è un test molto comune per evidenziare processi occulti e
monitorare condizioni infiammatorie
Da un punto di vista fisico i globuli rossi vengono spinti a
sedimentare dalla forza di gravità, proporzionale alla
massa e al volume cellulare, contrastata dalla forza di
galleggiamento; la massa perciò aumenta quando le cellule
si aggregano.
L'aggregazione è di norma ostacolata dalla carica
negativa della superficie, che fa sì che gli eritrociti si
respingano tra loro: è possibile però che tale negatività si
neutralizzi quando sono presenti nel plasma proteine a
carica positiva che favoriscono perciò l'impilamento delle
emazie.
Si spiega in tal modo l'aumento della VES nelle situazioni
fisiologiche o patologiche che implicano un aumento di
fibrinogeno e globuline plasmatiche
1-3mm in 1 ora per
l’uomo
4-7mm per la
donna
I bambini tendono ad avere valori più alti del
normale, anche superiori a 20.