SEZIONE SCIENTIFICA - Patologia in pillole
PATOLOGIA IN PILLOLE
Nr. 55
Storia clinica
Un uomo di 92 anni presenta fatica
cronica e secchezza degli occhi e della
bocca da anni, divenute insopportabili da alcuni mesi. Il paziente lamenta
ingravescenti difficoltà nella deambulazione e nella masticazione. Riferisce
dolori intermittenti soprattutto alle
articolazioni dell’arto inferiore sinistro
e difficoltà nel parlare e nel deglutire il
cibo. Trova giovamento nel parlare e
riesce a deglutire meglio con il ricorso
frequente a sorsate di acqua.
All’esame obiettivo il paziente si presenta in scarse condizioni generali e
non-collaborativo. Il respiro è superficiale e la frequenza respiratoria è
aumentata. A livello cardio-vascolare
non si notano alterazioni e non presenta rialzo termico. Gli esami di laboratorio mostrano una proteina C reattiva lievemente aumentata. La cresta
alveolare (superiore e inferiore) è
molto assottigliata. La lingua è diffusamente eritematosa con lobulazioni
macroscopicamente evidenti.
Clinicamente si sospetta una Sindrome di Sjögren (SS). Tra i vari accertamenti cui è sottoposto per confermare la diagnosi, c’è anche una biop-
sia delle ghiandole salivari minori
labiali. Questa procedura, minimamente invasiva e preceduta da anestesia locale, consiste in una piccola incisione di 2-3 millimetri sulla parte
mucosa del labbro inferiore per estrarre qualche frammento di ghiandola
salivare, che si trova immediatamente
sotto il rivestimento mucoso.
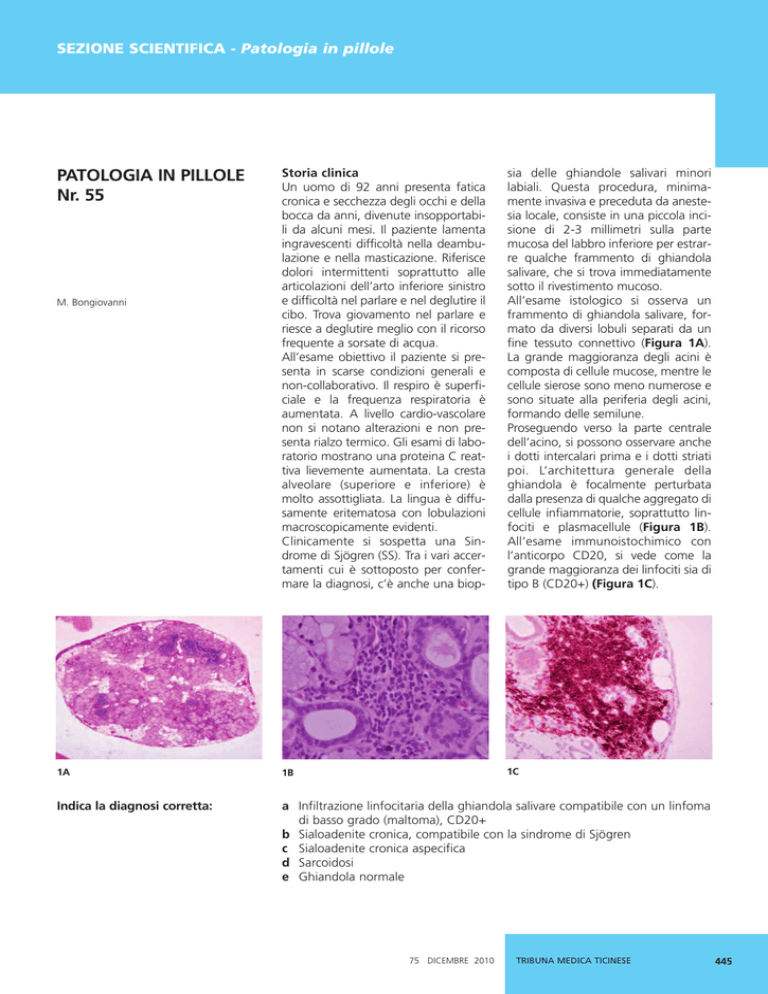
All’esame istologico si osserva un
frammento di ghiandola salivare, formato da diversi lobuli separati da un
fine tessuto connettivo (Figura 1A).
La grande maggioranza degli acini è
composta di cellule mucose, mentre le
cellule sierose sono meno numerose e
sono situate alla periferia degli acini,
formando delle semilune.
Proseguendo verso la parte centrale
dell’acino, si possono osservare anche
i dotti intercalari prima e i dotti striati
poi. L’architettura generale della
ghiandola è focalmente perturbata
dalla presenza di qualche aggregato di
cellule infiammatorie, soprattutto linfociti e plasmacellule (Figura 1B).
All’esame immunoistochimico con
l’anticorpo CD20, si vede come la
grande maggioranza dei linfociti sia di
tipo B (CD20+) (Figura 1C).
1A
1B
1C
Indica la diagnosi corretta:
a Infiltrazione linfocitaria della ghiandola salivare compatibile con un linfoma
di basso grado (maltoma), CD20+
b Sialoadenite cronica, compatibile con la sindrome di Sjögren
c Sialoadenite cronica aspecifica
d Sarcoidosi
e Ghiandola normale
M. Bongiovanni
75 DICEMBRE 2010
TRIBUNA MEDICA TICINESE
445
SEZIONE SCIENTIFICA - Patologia in pillole
Diagnosi
Sialoadenite cronica,
(Focus Score = 2) compatibile con
la sindrome di Sjögren.
Commento
La Sindrome di Sjögren fu definita e
caratterizzata grazie soprattutto al
lavoro dall’oftalmologo svedese
Henrik Sjögren nel 1933 e in suo
onore ne porta il nome. Si tratta di
una sindrome autoimmune cronica
caratterizzata da xerostomia, keratocongiuntivite secca e infiltrazione linfocitaria delle ghiandole esocrine. In
questa sindrome, il sistema immunitario attacca le proprie ghiandole
esocrine. Secondo l’organo interessato si hanno così secchezza della
mucosa orale e nasale, della mucosa
congiuntivale, degli epiteli polmonari, intestinali, pancreatici e renali.
Questa sindrome interessa particolarmente le donne (10:1) di mezza età,
in menopausa (40-50 anni). La prevalenza di circa 4 milioni di persone colpite ogni anno negli stati Uniti, ne fa
il secondo più comune disordine reumatico autoimmune. È un’affezione
che progredisce lentamente, ma nonostante ciò è estremamente debilitante e socialmente alienante, in
quanto provoca fatica, dolore alle
articolazioni, decadenza dei denti e
malattie parodontali. Di solito la diagnosi avviene dopo lunghi percorsi
(dopo 5-10 anni dall’insorgenza dei
sintomi), che debilitano e demoralizzano i pazienti. Infatti, nelle fasi iniziali della malattia, e non come nel
nostro caso, i sintomi sono vaghi,
generici e sovrapponibili con quelli di
altre malattie autoimmuni o reumatiche e le cause attribuite a volte anche
a medicamenti. Si pensa addirittura
che metà delle persone affette da SS
siano sotto diagnosticate. Inoltre non
esistono alcun singolo test clinico o
esame strumentale che ne permettano la diagnosi con una certa accuratezza.
L’eziologia della SS è sicuramente
446
TRIBUNA MEDICA TICINESE
multifattoriale, anche se la concatenazione degli eventi e delle cause è
ancora dibattuta. Di solito si pensa
che ci sia fattore esogeno che funge
da iniziatore (virus?); in seguito interviene una distruzione delle cellule
epiteliali delle ghiandole salivari, una
migrazione di linfociti T e un’infiltrazione linfocitaria della ghiandole esocrine. Il punto finale nello sviluppo
della malattia è rappresentato da una
stimolazione cronica del sistema
immunitario, in particolar modo dei
linfociti B. L’iper-reattività dei linfociti
B si manifesta con ipergammaglobulinemia e con la formazione di
autoanticorpi, che possono essere
organo-specifici o non-organo specifici. Tra gli anticorpi organo specifici
ci sono anticorpi diretti contro antigeni cellulari delle ghiandole salivari,
della tiroide, della mucosa gastrica,
del pancreas, della prostata. Tra gli
anticorpi non-organo specifici ci
sono il fattore reumatoide, gli anticorpi anti-nucleo (ANA) e anticorpi
contro i piccoli complessi RNA-proteine Ro(SS-A) e La(SS-B). La presenza
della SS in più membri della stessa
famiglia e l’aumentato rischio di sviluppare la malattia in pazienti che
hanno una storia famigliare positiva,
sembrano anche chiamare in causa
una predisposizione genetica e l’associazione con certi geni del complesso maggiore di istocompatibilità.
Un ruolo virale non è escluso e implica l’intervento del virus di EpsteinBarr, il virus dell’epatite C e il virus
della leucemia a cellule T. Inoltre la
maggiore incidenza di questa malattia in donne in menopausa chiama in
causa anche fattori ormonali. Gli
estrogeni sono, infatti, anche dei stimolatori del sistema immunitario e la
loro diminuzione nel sangue durante
la menopausa suggerisce un loro
coinvolgimento.
Come si arriva alla diagnosi clinica e
qual è il ruolo dell’esame istologico
nella diagnosi? La diagnosi è posta
75 DICEMBRE 2010
valutando una serie di parametri,
come indicato dal gruppo di consenso Americano ed Europeo (AmericanEuropean Consensus Group, AECG)
che li ha rivisti e rivalutati nel 2002
(Tabella 1). Due di questi parametri
sono soggettivi (sintomi oculari e sintomi orali) e quattro sono obiettivi
(segni di coinvolgimento oculare,
istologia positiva, coinvolgimento
delle ghiandole salivari e autoanticorpi sierici). In base ai criteri stabiliti da
questo gruppo di lavoro si riconosce
una SS primaria, non associata ad
altre malattie autoimmuni, e una SS
secondaria, che invece lo è (di solito
la SS secondaria è associata all’artrite
reumatoide, al lupus eritematoide o
alla sclerodermia). Si definisce SS primaria quella malattia non associata
ad alcun’altra malattia del tessuto
connettivo, in cui sono presenti 4 dei
6 parametri proposti dall’AECG con
almeno presenti i parametri IV e VI
(istologia positiva e positività degli
autoanticorpi sierici) o con la presenza di 3 dei 4 parametri obiettivi.
Naturalmente bisogna escludere ogni
altra possibilità che possa causare
sintomi simili (sarcoidosi, epatite C,
AIDS, precedente irradiazione del
capo-collo, amiloidosi, precedente
diagnosi di linfoma). Si definisce invece SS secondaria quella malattia in
cui ci sono i sintomi dei parametri
soggettivi I o II più qualsiasi due dei
parametri III, IV, V in pazienti con
un’altra malattia del tessuto connettivo.
Il ruolo della biopsia è molto importante poiché l’interessamento delle
ghiandole salivari, che si manifesta a
livello istopatologico con un’infiltrazione linfocitaria del parenchima
ghiandolare, è considerato uno dei
parametri più caratteristici della
malattia. Il patologo deve dare uno
“score” alla biopsia: il “focus score”.
Un “focus score” uguale a 1 si raggiunge con la presenza di un aggregato di più di cinquanta linfociti per 4
SEZIONE SCIENTIFICA - Patologia in pillole
I. Ocular symptoms: a positive response to at least one of the following questions:
1. Have you had daily, persistent, troublesome dry eyes for more than 3 months?
2. Do you have a recurrent sensation of sand or gravel in the eyes?
3. Do you use tear substitutes more than 3 times a day?
II. Oral symptoms: a positive response to at least one of the following questions:
1. Have you had a daily feeling of dry mouth for more than 3 months?
2. Have you had recurrently or persistently swollen salivary glands as an adult?
3. Do you frequently drink liquids to aid in swallowing dry food?
2A
III. Ocular signs-that is, objective evidence of ocular involvement defined as a positive resul
for at least one of the following two tests:
1. Schirmer’s I test, performed without anaesthesia (≤5 mm in 5 minutes)
2. Rose bengal score or other ocular dye score (≥4 according to van Bijsterveld’s
scoring system)
IV. Histopathology: In minor salivary glands (obtained through normal-appearing mucosa)
focal lymphocytic sialoadenitis, evaluated by an expert histopathologist, with a focus score ≥1,
defined as a number of lymphocytic foci (which are adjacent to normal-appearing mucous
2B
acini and contain more than 50 lymphocytes) per 4 mm2 of glandular tissue
V. Salivary gland involvement: objective evidence of salivary gland involvement defined by
a positive result for at least one of the following diagnostic tests:
1. Unstimulated whole salivary flow (≤1.5 ml in 15 minutes)
2. Parotid sialography showing the presence of diffuse sialectasias (punctate, cavitary
or destructive pattern), without evidence of obstruction in the major ducts
3. Salivary scintigraphy showing delayed uptake, reduced concentration and/or
delayed excretion of tracer
2C
VI. Autoantibodies: presence in the serum of the following autoantibodies:
1. Antibodies to Ro(SSA) or La(SSB) antigens, or both
Tab. 1:
Criteri internazionali per la classificazione della sindrome di Sjögren secondo Vitali et al.
mm2 di tessuto salivare. Una biopsia
che presenta un focus score uguale o
maggiore di 1 (ossia uno o più aggregati di più di cinquanta linfociti in
una superficie di 4 mm2) presenta
una sialoadenite cronica che è considerata essere compatibile con una SS
(Figura 2A). Con il perdurare della
malattia, la ghiandola va incontro ad
atrofia e il parenchima a un’involuzione fibro-adiposa (Figura 2B). In
una certa percentuale di casi valutata
intorno al 6%, l’iper-stimolazione dei
linfociti B continua nel tempo, fino
ad arrivare alla presenza di un intenso infiltrato infiammatorio che deve
fare porre la diagnosi differenziale
con un linfoma di basso grado associato alle mucosa (o maltoma)
(Figura 2C). Infatti i pazienti affetti
da SS presentano un rischio di 40
volte più elevato rispetto alla popolazione generale di sviluppare un linfoma, di solito un linfoma di grado
basso o di grado intermedio.
75 DICEMBRE 2010
Figura 2: (A) in questa biopsia della ghiandola
salivare labiale del nostro paziente di
2x2mm (4mm2), la stessa che in
Figura 1A, si osservano due aggregati di linfociti (all’interno dei cerchi
rossi) ciascuno comprendente più di
50 linfociti. In questo caso il “focus
score” è uguale a 2. (B) Involuzione
fibro-adiposa di un acino ghiandolare
in una ghiandola salivare minore. (C)
Massiva infiltrazione di linfociti B nell’interstizio con distruzione parziale
del parenchima ghiandolare (lesioni
linfo-epiteliali) in un caso di linfoma
della zona marginale extranodale.
La terapia è rivolta alla cura dei problemi dentari, all’informazione del
paziente sulla necessità di mantenere
lubrificate le mucose, ricorrendo, se
necessario, all’uso di lacrime o saliva
TRIBUNA MEDICA TICINESE
447
SEZIONE SCIENTIFICA - Patologia in pillole
artificiali. L’uso di corticosteroidi è
molto discusso e i risultati sono contrastanti e i danni provocati da un
uso prolungato di tali sostanze sembrano essere più importanti dei benefici. In qualche caso si notano anche
miglioramenti spontanei senza terapia.
M. Bongiovanni
Istituto cantonale di patologia, Locarno
Bibliografia
Vitali C et al. Classification criteria for Sjogren’s
syndrome: a revised version of the European
criteria proposed by the American-European
Consensus Group. Ann Rheum Dis, 2002,
61:554-558
Morbini P et al. Multilevel examination of
minor salivary gland biopsy for Sjogren’s
syndrome significantly improves diagnostic
performance of AECG classification criteria.
Arthritis Res Ther, 2005, 7:R343-348
Kassan SS et al. Clinical manifestations and
early diagnosis of Sjogren syndrome. Arch
Intern Med 2004, 164:1275-1284
Greenspan JS et al. The histopathology of
Sjogren’s syndrome in labial salivary gland
biopsies. Oral Surg Oral Med Oral Pathol 1974,
37:217-229
Bayetto K et al. Sjogren’s syndrome: a review
of aetiology, pathogenesis, diagnosis and
management. Aust Dent J, 2010, 55 Suppl
1:39-47
stampiamo
schmid
mogelsberg
Riechedete il nostro catalogo!
tutto
per i medici
P. Schmid + Co. AG · Carta e stampati per medici · 9122 Mogelsberg
Tel. 071 375 60 80 · Fax 071 375 60 81 · [email protected] · www.schmid-mogelsberg.ch
448
TRIBUNA MEDICA TICINESE
75 DICEMBRE 2010