ALMA MATER STUDIORUM
UNIVERSITÁ DI BOLOGNA
FACOLTÁ DI MEDICINA E CHIRURGIA
CORSO DI LAUREA IN INFERMIERISTICA
Indagine osservazionale sulle complicanze stomali e
peristomali nelle ileostomie, colostomie e urostomie
effettuata presso il Centro Incontinenti e Stomizzati
A.Ri.Stom e l’U.O. di Chirurgia Generale e d’Urgenza
dell’AUSL di Rimini
Elaborato finale in Metodologia Infermieristica
PRESENTATA DA
Bertozzi Sarah
RELATORE
Prof.ssa Mele Costanza
CORRELATORE
Giuseppina Messina
SESSIONE I
ANNO ACCADEMICO 2009-2010
“È per me una gioia imparare
qualcosa per poi insegnarla;
nulla, seppure di eccelso e salutare,
mi farà piacere
se l’avrò appreso
soltanto per me stesso.
Se la saggezza mi venisse data
a condizione di tenerla
racchiusa in me e di non
poterla esprimere, la rifiuterei.
Senza un compagno
nessun bene
è un possesso piacevole.”
Seneca
A mia nonna Luisa
2
INDICE
Introduzione………………………………………………………………………….7
Capitolo I
Anatomia e fisiologia dell’intestino
1.1 Anatomia dell’intestino………………………………………………………...11
1.2 L’intestino tenue………………………………………………………………..12
1.3 L’intestino crasso……………………………………………………………….16
Capitolo II
Le stomie
2.1 Definizione……………………………………………………………………..21
2.2 Classificazione …………………………………………………………………22
Capitolo III
L’ ileostomia
3.1 Tipi di ileostomia………………………………………………………………24
3.2 Fisiopatologia………………………………………………………………….26
3.2.1 Morbo di Crohn…………………………………………………………..26
3
3.2.2 Rettocolite ulcerosa……………………………………………………...27
3.2.3 Malattia diverticolare……………………………………………………..28
3.2.4 Poliposi adenomatosa familiare…………………………………………..29
3.2.5 Cancro del colon retto…………………………………………………….30
3.3 Principi di confezionamento chirurgico………………………………………..33
3.3.1 Ileostomia secondo Brooke………………………………………………34
3.3.2 Ileostomia ad ansa………………………………………………………..34
Capitolo IV
Assistenza perioperatoria
4.1 L’infermiere stomaterapista…………………………………………………….39
4.2 Irrigazione transcorrente dell’ansa efferente…………………………………...41
4.3 Colloquio informativo………………………………………………………….42
4.4 Disegno preoperatorio………………………………………………………….43
4.5 Preparazione intestinale………………………………………………………...46
4.6 Tricotomia……………………………………………………………………...47
4.7 Igiene della cute………………………………………………………………...48
4.8 Profilassi antibiotica……………………………………………………………49
4.9 Assistenza postoperatoria………………………………………………………50
4.10 Sostituzione del presidio di raccolta…………………………………………..53
4
4.10.1 Procedura di igiene e apparecchiatura stomale…………………………54
4.11 Scelta del dispositivo adatto…………………………………………………..57
4.12 Alimentazione…………………………………………………………………60
Capitolo V
Le complicanze stomali e peristomali: classificazione,
prevenzione e trattamento
5.1 Malposizionamento…………………………………………………………….64
5.2 Emorragia………………………………………………………………………65
5.3 Ischemia e necrosi……………………………………………………………...65
5.4 Edema…………………………………………………………………………..66
5.5 Alterazioni cutanee peristomali………………………………………………...67
5.5.1 Identificazione…………………………………………………………….67
5.5.2 Classificazione…………………………………………………………….68
5.5.3 Principali lesioni e loro trattamento……………………………………….72
5.6 Erniazione………………………………………………………………………78
5.7 Prolasso…………………………………………………………………………80
5.8 Retrazione………………………………………………………………………81
5.9 Stenosi………………………………………………………………………….82
5
Capitolo VI
Indagine osservazionale sulle complicanze stomali e
peristomali nelle ileostomie, colostomie e urostomie effettuata
presso il centro Incontinenti e Stomizzati A.Ri.Stom e l’U.O.
di Chirurgia Generale e d’Urgenza dell’AUSL di Rimini
6.1 Il campione, il metodo e la descrizione del questionario…………………………..84
6.2 I risultati……………………………………………………………………………86
6.3 Discussione………………………………………………………………………..102
6.4 Conclusioni………………………………………………………………………..106
Appendice……………………………………………………………………………107
Bibliografia…………………………………………………………………………...110
Ringraziamenti………………………………………………………………………..118
6
INTRODUZIONE
Il presente lavoro è diviso in due parti: una prima parte teorica in cui si definisce
l’ileostomia e si illustra il percorso perioperatorio che affronta il paziente cui verrà
confezionata una stomia ed una seconda parte osservazionale in cui si indaga la
presenza di complicanze in tre gruppi di soggetti portatori di stomie differenti:
colostomia, ileostomia, urostomia.
Tra i vari tipi di stomia esistenti, è stato scelto di approfondire la cura dell’ileostomia
poiché si è rivelata essere la più frequentemente riscontrata durante il periodo di
tirocinio.
La cura di una stomia è spesso associata a problematiche dipendenti dalla tipologia,
dalla sede dello stoma e da particolari situazioni cliniche. Molti di questi problemi
possono essere evitati quando viene adottata un’accurata tecnica chirurgica ed
un’accurata cura dello stoma. L’integrità cutanea è del resto requisito essenziale al fine
di procedere ad una corretta cura, applicazione ed utilizzo di qualsiasi dispositivo
stomale.
In tutti i settings, dagli acuti alle cure a lungo termine/residenziali o domiciliari, un
paziente con stomia richiede cure e trattamenti specializzati che promuovano
l’indipendenza e la qualità della vita per pazienti, famiglia e caregivers.
Un infermiere enterostomista è un infermiere che ha avanzate conoscenze e abilità
cliniche riconosciute da un programma educativo certificato nella cura delle stomie,
ferite e incontinenze; fornisce inoltre esperienza clinica e cure di supporto ai pazienti e
ai membri della famiglia durante l’arco della vita. Attraverso la promozione di uno
standard d’eccellenza, la consultazione di esperti, l’ educazione e le migliori pratiche
basate sulle evidenze, i pazienti beneficiano della qualità e continuità dell’erogazione
della cura da parte di un team interdisciplinare.
7
La fornitura di cure specializzate per le stomie ha inizio nella fase preoperatoria,
continua attraverso la fase post-operatoria e nel periodo di riabilitazione.
Nella dimensione del paziente stomizzato, il trattamento delle complicazioni della cute
peristomale, le modifiche nell'applicazione dei presidi stomali, l'accesso ai prodotti di
cura per la stomia, l'assistenza finanziaria, la consultazione dietetica e il supporto
emotivo sono solo alcuni dei problemi nella risoluzione dei problemi sanitari richiesti in
ogni momento.
Adottando un approccio multidisciplinare, numerose situazioni cliniche possono essere
riconosciute precocemente e facilmente trattate, permettendo in tal modo di portare un
miglioramento della qualità di vita del paziente stomizzato.
La parte osservazionale si propone di valutare tre gruppi costituiti da 25 soggetti
ognuno. I soggetti sono stati reclutati presso il “Centro Incontinenti e Stomizzati
A.Ri.Stom.”
e l’unità operativa di “Chirurgia Generale e d’Urgenza”, entrambi
dell’AUSL di Rimini. Il numero del campione risulta limitato poiché i soggetti che
presentano maggiore affluenza all’ambulatorio sono quelli con confezionamento recente
della stomia, e quindi necessitano di essere seguite per la corretta educazione al
trattamento, o quelli che presentano complicanze e quindi di recano all’ambulatorio
frequentemente per poter effettuare le medicazioni. Si è ritenuto non includere nello
studio i soggetti stomizzati che non si sono presentati in ambulatorio. Lo studio è stato
redatto dopo aver svolto un periodo di tirocinio di un mese in entrambi i reparti durante
i quali, oltre al reclutamento dei soggetti per lo studio, sono anche state consultate un
centinaio di cartelle cliniche.
Le variabili considerate per questo studio sono: tipo di stomia, età dei soggetti, periodo
di confezionamento della stomia, complicanze insorte e condizioni di autocura.
Lo strumento utilizzato per le rilevazioni è basato sulle indicazioni della scheda di
osservazione generale e del grado di dipendenza redatta da A.I.O.S.S. ( Associazione
Italiana Operatori Sanitari di Stomaterapia ).
8
I risultati ottenuti indicano che la maggior parte dei soggetti intervistati presenta
complicanze legate alla stomia, con notevole aumento di difficoltà nell’autocura e
compromissione della qualità di vita. È inoltre emerso che le complicanze presentate
variano con il tipo di stomia esaminata: questi dati, in linea con la letteratura, devono
indurre l’infermiere ad avere un approccio non standardizzato con i pazienti stomizzati,
ma ad adattare le proprie risorse e conoscenze ad ogni particolare situazione clinica.
9
CAPITOLO I
ANATOMIA E FISIOLOGIA DELL’INTESTINO
10
1.1 ANATOMIA DELL’INTESTINO
L’intestino, un canale di vario calibro a pareti flessibili ripiegato più volte su sé stesso,
si estende dallo sfintere pilorico all’orifizio anale.
L'intestino è distinto in due parti principali, intestino tenue e intestino crasso, con una
lunghezza complessiva di 9 m circa.
Queste due porzioni si differenziano per forma, estensione e funzione. L’intestino tenue,
infatti, è lungo 6-8 metri circa e possiede un diametro di 3 cm circa, mentre l’intestino
crasso misura 1,70 m circa di lunghezza e presenta un diametro di ben 7 cm.
Per quanto riguarda la funzione, mentre nel primo si effettua ancora la digestione degli
alimenti, già iniziata nella bocca e nello stomaco, e al contempo comincia
l’assorbimento del materiale digerito, nel secondo, la funzione di assorbimento è ridotta
a pochissime sostanze, quali acqua e sali minerali, mentre viene svolta soprattutto la
funzione di trasporto del materiale di scarto non più utilizzabile rappresentato dalle
feci.1
L’intestino tenue è anatomicamente diviso in:
-
Duodeno
-
Digiuno
-
Ileo
L’intestino crasso è diviso in:
-
Cieco
-
Colon
-
Retto
1
Smeltzer S.C., Bare B.G (2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa Editrice
Ambrosiana, p. 1134
11
Fig.1 Cavità addominale2
1.2 L’INTESTINO TENUE
L’intestino tenue inizia presso lo sfintere pilorico e segue il suo percorso attraverso le
facce centrali e inferiori della cavità addominale, raggiunge l’intestino crasso (colon)
alla valvola ileocecale, esso è disposto ad anse che occupano la maggior parte della
cavità addominale, l’innervazione è sia simpatica che parasimpatica.3
La caratteristica principale di questo tratto del canale alimentare è di essere
completamente rivestito dal peritoneo, che ricopre i vasi nutritivi formando il mesentere
prima di riflettersi posteriormente alla sua radice; ciò permette un’ampia mobilità delle
2
Netter (2006) Atlante di anatomia umana interattivo, Elsevier
Porret T, McGrath A. (2006) La persona stomizzata: assistenza , cura e riabilitazione, McGraw Hill,
p.5
3
12
anse digiunali ed ileali nella parte di cavità addominale delimitata superiormente dal
colon trasverso ed anteriormente dall’omento.
Le pareti sono composte da quattro strati come tutto il tratto gastrointestinale (tonaca
avventizia, strato muscolare, sottomucosa e mucosa), tuttavia sia gli strati mucosi che
quello sottomucoso sono modificati.
Lo strato mucoso è composto da molte ghiandole chiamate ghiandole intestinali, queste
ghiandole sono rivestite da epitelio ghiandolare e secernono i succhi enterici.
La sottomucosa che si trova nel duodeno contiene ghiandole che secernono muco
alcalino che protegge le pareti dell’intestino tenue dall’acido contenuto nel chimo e
impedisce che gli enzimi agiscano sulle pareti.
L’intestino tenue è ulteriormente modificato per il fatto che nella sua lunghezza
l’epitelio di rivestimento e la mucosa sono composti da semplice epitelio colonnare.
Queste contengono cellule sia deputate all’assorbimento, sia caliciformi.
Le cellule deputate all’assorbimento contengono protrusioni descritte come “simili a
dita”note come microvilli che consentono all’intestino tenue di trattenere grandi
quantità di nutrienti digeriti, avendo semplicemente aumentato l’area della superficie
destinata alla digestione.
La mucosa ha un’apparenza vellutata perché la superficie è composta da una serie di
villi circa 20-40 per millimetro quadrato e questo permette anche di aumentare la
superficie digestiva e di assorbimento dell’intestino tenue.
L’area dell’intestino tenue è ulteriormente accresciuta dalla presenza di pieghe circolari
alte circa 10 millimetri esse fanno in modo che il chimo avanzi nel suo percorso
attraverso l’intestino seguendone i contorni e favorendo i processi di digestione e di
assorbimento.
L’intestino tenue assorbe dal chimo la maggior parte dell’acqua, degli elettroliti (sodio,
cloro, potassio) e del glucosio(aminoacidi e acidi grassi) non solo fornisce nutrimento
al corpo, ma gioca un ruolo fondamentale nell’assorbimento dell’acqua e nel bilancio
idrico e acido-basico. 4
4
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.6
13
L’arteria mesenterica superiore rifornisce l’intero intestino tenue, e il sangue venoso
viene drenato dalla vena mesenterica superiore che si collega con altre vene per formare
la vena porta epatica.5
Fig.2 Arterie dell’intestino tenue6
L’intestino tenue è diviso in tre segmenti separati: il duodeno, il digiuno, l’ileo.
Il duodeno è lungo circa 25 centimetri e si incurva intorno alla testa del pancreas
ricordando la forma della lettera “C”. Sia il pancreas, sia il dotto biliare comune si
5
Watson R. (2006) Anatomy and Physiology for Nurses, 11th edn. Bllière Tindall, Royal College of
Nursing, Edinburgh
6
Netter (2006) Atlante di anatomia umana interattivo, Elsevier
14
affacciano alla sezione mediana del duodeno. Questa apertura è controllata dallo sfintere
di Oddi.
Il digiuno è lungo approssimativamente 2,5 metri e si estende fino all’ileo.
L’ileo rappresenta la parte terminale dell’intestino tenue e termina presso la valvola
ileocecale. Misura circa 3,5 metri di lunghezza e solitamente riversa nel colon circa 1,5
litri di liquidi al giorno.7
L’intestino tenue s’incarica principalmente delle seguenti tre attività funzionali:
1. Completa la digestione degli alimenti. Il succo digestivo intestinale contiene
muco e parecchi enzimi digestivi; le ghiandole di Lieberkuhn secernono
sostanze enzimatiche; mentre le ghiandole di Brunner e un’innumerevole
quantità di cellule caliciformi secernono muco.
2. Assorbe i prodotti finali della digestione, trasportandoli nel sangue o nella linfa.
3. Secerne ormoni – per esempio, alcuni di quelli che svolgono un’attività di
controllo sulla secrezione del succo pancreatico, della bile e del succo
intestinale.8
Il processo digestivo viene completato nel duodeno. I secreti presenti nel duodeno
derivano dal pancreas, dal fegato e dalle ghiandole delle pareti dell’intestino stesso. La
caratteristica principale di questi secreti è l’elevato contenuto di enzimi digestivi. Il
secreto pancreatico ha pH alcalino, a causa dell’elevata concentrazione di ioni
bicarbonato. Questo permette la neutralizzazione dell’acido che proviene dallo stomaco:
il pancreas secerne inoltre enzimi digestivi, come la tripsina, l’amilasi e la lipasi, che
facilitano rispettivamente la digestione delle proteine, dei carboidrati e dei lipidi.
La bile contiene sali biliari, colesterolo e lecitina, che emulsionano i grassi della dieta e
li rendono più facilmente digeribili e assorbibili. Nell’ileo i sali biliari vengono
riassorbiti nel sangue portale.
7
Porret T., McGrath A. (2006) La persona stomizzata: assistenza , cura e riabilitazione, McGraw Hill,
p.7
8
Anthony C.P., Kolthoff N.J.(1977) Fondamenti di anatomia e fisiologia dell’uomo, Milano, Casa
Editrice Ambrosiana, p.404.
15
Ogni giorno vengono prodotti circa un litro di succo pancreatico, 0,5 litri di bile e 3 litri
di secreto dalle ghiandole intestinali. La peristalsi intestinale spinge il contenuto
dell’intestino tenue verso il colon.9
1.3 L’INTESTINO CRASSO
L’intestino crasso viene chiamato così per la sua capacità di distendersi. Esso forma una
cornice di tre lati intorno all’intestino tenue, lasciando l’area inferiore libera verso la
pelvi.
Si estende dall’ileo all’ano e ha lo scopo di assorbire l’acqua dai contenuti dell’intestino
tenue che transitano al suo interno fino al raggiungimento della consistenza semisolida
delle feci.
L’intestino crasso è lungo approssimativamente 1,70 m e la sua grandezza decresce
gradualmente dal cieco, dove misura circa 7 cm di diametro, fino al sigma, dove misura
circa 2,5 cm di diametro.10
L’intestino crasso ospita anche una notevole varietà di batteri. Questi batteri, noti come
commensali, vivono tranquillamente nell’intestino e giocano un ruolo importante nel
processo digestivo: fanno fermentare i carboidrati e rilasciano idrogeno, anidride
carbonica e gas metano. Inoltre i batteri sintetizzano numerosi tipi di vitamine come la
K e alcune vitamine del gruppo B. sono anche responsabili della trasformazione della
bilirubina in urobilinogeno, che conferisce il caratteristico colore marrone alle feci.11
È innervato da nervi simpatici e parasimpatici; lo sfintere anale esterno è sotto controllo
volontario ed è supportato dai nervi motori del midollo spinale.12
9
Smeltzer S.C., Bare B.G. (2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa Editrice
Ambrosiana, p.1138
10
Keshav S. (2003) The gastrointestinal system at a Glace. Blackwell Science, Oxford
11
Porret T., McGrath A.(2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.8
12
Ellis H. (2004) Clinical anatomy. A revision and applied anatomy for clinical students. Blackwell
Science, Oxford
16
La vascolarizzazione dell’intestino crasso è garantita principalmente dalle arterie
mesenteriche inferiori e superiori, mentre le arterie iliache interne provvedono
all’apporto sanguigno di retto e ano. Il drenaggio venoso avviene principalmente
attraverso la vena mesenterica superiore e quella inferiore, mentre retto e ano sono
drenati dalle vene iliache interne.13
Fig.3 Arterie dell’intestino crasso14
13
Ellis H. (2004) Clinical anatomy. A revision and applied anatomy for clinical students. Blackwell
Science, Oxford
14
Netter (2006) Atlante di anatomia umana interattivo, Elsevier
17
L’intestino crasso è suddiviso in cieco, colon, retto.
Il primo tratto, lungo 8-10 centimetri, dell’intestino crasso è denominato cieco. Esso è
localizzato nel quadrante inferiore destro (fossa iliaca destra) dell’addome. Presso
l’apertura del cieco c’è una plica di membrana mucosa, nota come valvola ileocecale,
che permette il passaggio dei materiali dall’intestino tenue a quello crasso e previene il
reflusso dei contenuti dal colon nell’ileo poiché i contenuti del colon sono fortemente
colonizzati da batteri, mentre l’intestino tenue ne è relativamente privo.
Attaccata al cieco c’è una struttura tubuli forme a spirale chiusa su un’estremità
chiamata appendice vermiforme contenente per lo più tessuto linfatico.15
Il colon è suddiviso nelle seguenti porzioni: ascendente, trasverso, discendente e
sigmoideo.
1. Il colon ascendente si trova in posizione verticale sul lato destro dell’addome,
estendendosi fino a livello della faccia inferiore del fegato. 16
2. Il colon trasverso attraversa orizzontalmente l’addome da destra a sinistra
passando al di sotto del fegato e dello stomaco e sopra all’intestino tenue.17
3. Il colon discendente si trova in posizione verticale sul lato sinistro dell’addome e
si estende da sotto allo stomaco fino alla cresta iliaca.
4. Il colon sigmoideo è quella porzione dell’intestino crasso che si prolunga al di
sotto della cresta iliaca. Esso descrive una doppia curva ad S, continuandosi con
la sua parte terminale nel retto.
I 20-25 centimetri terminali del tubo intestinale costituiscono il retto, mentre l’ultimo
tratto del retto, di pochi centimetri, è chiamato canale anale.
15
Moore K., Dalley A.F. (1999) Clinically Orientated Anatomy. LippincottWilliams & Wilkins,
Philadelphia
16
Thibodeau G. , Patton K.T. ( 2002) Anathomy and Physiology, 5th edn. C.V. Mosby, New York, p.667
17
Watson R.(2000) Anatomy and Physiology for Nurses, 11th edn. Ballière Tindall, Royal College of
Nursing, Edinurgh
18
CAPITOLO II
LA STOMIA
19
2.1 DEFINIZIONE DI STOMIA
Il termine stomia deriva da una parola di origine greca che, letteralmente, significa
bocca/apertura; sta ad indicare una particolare situazione patologica per cui, in seguito
ad un intervento chirurgico, l’intestino, anziché per normale via anale, si svuota del suo
contenuto attraverso una nuova apertura creata artificialmente sulla parete addominale.
Le principali sono le colostomie (55%) seguite dalle ileostomie (31%) e dalle urostomie
(14%). Il cancro colorettale che determina il confezionamento di stomie è più frequente
nei maschi, mentre le stomie confezionate per il cancro addominale sono più frequenti
nelle donne.18
Per confezionare una stomia, l’intestino viene diviso chirurgicamente e le estremità
vengono portate sulla superficie della parete addominale creando una stomia ad ansa o
terminale. Una volta realizzate, le stomie dovrebbero avere un aspetto rosso tendente al
rosa (molto simile all’aspetto dell’interno della bocca).19
La stomia si può configurare in tutto e per tutto come un nuovo organo, ma essendo
sprovvista di terminazioni nervose non può essere controllato volontariamente.20
La fornitura di cure specializzate per le stomie incomincia nella fase preoperatoria,
continuando attraverso la fase post-operatoria e nel periodo di riabilitazione – in effetti
per tutta la vita del paziente. A causa della natura del paziente che “vive con una stomia
per tutta la vita”, la cura e la gestione della stomia è supportata dalla disponibilità di
cliniche per pazienti con stomie e agenzie di infermieri di comunità.21
Il trattamento delle complicazioni della cute peristomale, le modifiche nell'applicazione
della stomia, l'accesso a prodotti per la stomia, l'assistenza finanziaria, la consultazione
18
RNAO, Registered Nurses Association of Ontario (2009) Ostomy Care and Management, Clinical Best
Practice Guidelines
19
Porret T., McGrath A.(2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.18
20
Cimmino R., Rastelli G. (2002) A.I.O.S.S. 20 anni di noi, p.76
21
RNAO, Registered Nurses Association of Ontario (2009) Ostomy Care and Management, Clinical Best
Practice Guidelines
20
dietetica e il supporto emotivo sono solo alcuni dei problemi nella risoluzione dei
problemi sanitari richiesti dl paziente in ogni momento.22
2.2 CLASSIFICAZIONE DELLE STOMIE
A seconda del tratto digerente interessato dalla patologia primaria, e che
conseguentemente verrà interessato dal confezionamento di una stomia, queste ultime
possono essere classificate con diverse denominazioni:23
-
Esofagostomia,
-
Gastrostomia,
-
Ileostomia,
-
Ciecostomia,
-
Colostomia destra,
-
Trasversostomia,
-
Colostomia sinistra,
-
Sigmoidostomia.
Il retto è l’unico tratto d’intestino che non può essere esteriorizzato.24
Le enterostomie possono essere classificate in base alla durata in:25
-
Temporanee: quando la stomia viene confezionata come “protezione”e la
canalizzazione della parte inferiore dell’intestino verrà ripristinata dopo qualche
periodo di tempo, dopo la risoluzione di eventuali problemi patologici che hanno
richiesto l’esclusione temporanea della funzionalità.
-
Definitive: quando il tratto di intestino che segue la stomia è escluso
definitivamente dal transito delle feci del tratto distale dell’intestino o
completamente asportato.
22
RNAO, Registered Nurses Association of Ontario (2009) Ostomy Care and Management, Clinical Best
Practice Guidelines
23
Cimmino R., Rastelli G. (2002) A.I.O.S.S. 20 anni di noi, p.77
24
Cimmino R., Rastelli G. (2002) A.I.O.S.S. 20 anni di noi, p.77
25
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.18
21
Secondo la tecnica chirurgica utilizzata si suddividono invece in:26
-
Terminali: principalmente definitive, permettono un’esclusione totale al transito
della parte di intestino a valle.
-
Laterali o a doppia canna di fucile: possono essere sia temporanee che
definitive. In questo tipo di stomia sia il moncone afferente (che drena
all’esterno il contenuto intestinale) che l’efferente (che resta in comunicazione
con il segmento colico escluso)vengono abboccati alla cute mentre le pareti
posteriori delle anse interessate vengono fissate insieme per mantenere le due
anse parallele e fisse.
26
Cimmino R., Rastelli G. (2002) A.I.O.S.S. 20 anni di noi, p.78
22
CAPITOLO III
L’ILEOSTOMIA
23
L’ileostomia prevede che venga abboccato l’ileo alla superficie addominale.
Solitamente viene praticata all’altezza della fossa iliaca destra.27 L’ileostomia non
riceve segnali e poiché è sprovvista di sfintere anale l’intestino si svuoterà
aritmicamente durante il giorno senza che lo si possa controllare.
L’ileostomia non ha di solito, come fine l’alimentazione dato che il processo di
assorbimento è nella sua fase finale a questo livello.
Ha come fine la protezione di un’anastomosi sottostante o la completa interruzione,
definitiva o meno, del circuito digestivo.
Le deiezioni di questo tipo di stomia sono in genere liquide o di consistenza pastosa e
abbastanza continue (in genere dopo i pasti), acquose con ingenti contenuti di sali ed
enzimi digestivi.28
3.1 TIPI DI ILEOSTOMIE
L’ileostomia può essere definitiva o temporanea.
Le ileostomie definitive saranno sempre terminali e, se non si utilizzano particolari
tecniche chirurgiche che ne permettono una parziale o totale continenza, sono difficili
da gestire in quanto incontinenti e non riabilitabili tramite l’irrigazione. Questo tipo di
stomia è difficile da gestire poiché si ha continua fuoriuscita di materiale liquido che è
molto irritante per la cute.
L’ileostomia temporanea può essere terminale o laterale e viene utilizzata allo scopo di
proteggere anastomosi ileo-rettali o ileo-anali dopo colectomia totale e vengono chiuse
dopo circa un mese dall’intervento chirurgico di confezionamento.
L’ileostomia terminale prevede la rimozione dell’intestino crasso. L’ileo viene portato
fino alla superficie della parete addominale e rovesciato per formare un’estroflessione
dell’intestino solitamente lunga 3-5 cm. Questo tipo di ileostomia è spesso definito
27
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.21
28
Opuscolo Convatec, Prima dell’intervento di Colo e Ileostomia
24
ileostomia secondo Brooke dal nome del chirurgo, Brian Brooke, che ha inventato la
procedura. 29
L’ileostomia ad ansa viene creata quando un’ansa dell’ileo viene portata fuori
sull’addome all’altezza della fossa iliaca destra. È una stomia temporanea che viene
solitamente creata per permettere all’intestino crasso di guarire.
Viene portata sulla superficie della parete addominale una porzione di ileo, che viene
sostenuta da una bacchetta di plastica che viene rimossa da tre a cinque giorni dopo
l’intervento chirurgico. L’ansa dell’ileo viene tagliata lasciando unito solo un terzo della
sua circonferenza.
Viene eseguita nella maggior parte dei casi con la tecnica della cosiddetta “Stomia su
bacchetta”. Tale tecnica permette al chirurgo di realizzare una stomia perfettamente
escludente, infatti lo “sperone” che si viene a creare consente la fuoriuscita delle feci
dall’ansa afferente della stomia, interrompendo il transito delle feci nell’ansa
efferente.30
L’estremità funzionante o prossimale viene fatta sporgere e il lembo distale viene
suturato a piatto sulla cute.31
Fig.4 Ileostomia ad ansa32
29
Black P. (2000) Holistic Stoma Care. Ballière Tindall, London
http://www.nonsolostomia.com/stomie_gestione.html (30/03/2010)
31
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.22
32
Lega Cancro svizzera (2003) L’ileostomia,una guida della lega contro il cancro per malati e familiari,
Impressum, Berna
30
25
3.2 FISIOPATOLOGIA
Le persone possono subire un intervento chirurgico con il confezionamento di
un’ileostomia per varie ragioni. Queste comprendono:33
-
Morbo di Crohn;
-
Rettocolite ulcerosa;
-
Malattia diverticolare;
-
Poliposi adenomatosa familiare;
-
Carcinoma dell’intestino;
-
Lesioni traumatiche dell’area addominale;
-
Malformazioni nel neonato e nel bambino.
3.2.1
MORBO DI CROHN
Il morbo di Crohn è un’infiammazione subacuta e cronica che coinvolge tutti gli strati
della parete intestinale a partire dalla mucosa (lesione transmurale). 34
Sono riportati ogni anno circa 1-15 casi di nuova diagnosi di morbo di Crohn ogni
100.000 abitanti, l'incidenza è maggiore nelle aree urbane che in quelle rurali.
La malattia colpisce più frequentemente le donne nella fascia d'età che va dai 30 ai 50
anni.35
È caratterizzata da periodi di remissione e da periodi di riacutizzazione. Il processo
patologico inizia con edema e ispessimento della mucosa, dove cominciano a comparire
le ulcere. Queste lesioni non sono a contatto l’una all’altra e sono separate da tessuto
normale. Le fistole, le ragadi e gli ascessi si estendono fino al peritoneo e nel 50% dei
casi si formano granulomi. Con il progredire della malattia, la parete intestinale si
33
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill, p.
34
34
Smeltzer S.C., Bare B.G. (2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa Editrice
Ambrosiana , p.1257
35
http://www.pillole.org/public/aspnuke/news.asp?id=4314 (01/04/2010)
26
ispessisce e diventa fibrotica, riducendo il lume intestinale. Qualche volta, le anse
intestinali malate aderiscono ad altre anse intorno a loro.36
È noto che il morbo di Crohn ricorre più frequentemente nella regione ileocecale, ma
anche in qualunque altro punto dalla bocca fino all’ano.37
Dato che il morbo di Crohn può colpire l’intero tratto gastrointestinale, non è possibile
curarlo con resezione dell’intestino, quindi l’intervento chirurgico è colto a trattarne le
complicanze come la stenosi, le fistole o l’occlusione intestinale. L’intervento può
comprendere o meno il confezionamento di una stomia a seconda dell’estensione
dell’area colpita dalla malattia e della sua sede. Tuttavia, se retto ed ano sono colpiti
gravemente, può essere necessaria una colostomia o ileostomia permanente38.
3.2.2
RETTOCOLITE ULCEROSA
La rettocolite ulcerosa è una patologia ulcerosa infiammatoria recidivante a carico dello
strato mucoso e sottomucoso del colon e del retto. 39
In Italia la distribuzione della malattia non differisce da quella degli altri Paesi Europei
con 5 -6 nuovi casi/100.000 persone/anno ed una prevalenza di 60 – 70 casi/100.000
persone; tali dati epidemiologici sono rimasti stabili negli ultimi 25 anni.40
Attacca la mucosa superficiale del colon provocando ulcerazioni multiple,
infiammazione diffusa e desquamazione dell’epitelio del colon, con periodi alternati di
remissione e riacutizzazione. Le lesioni si estendono con continuità, una adiacente
36
Smeltzer S.C., Bare B.G. (2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa Editrice
Ambrosiana , p.1257
37
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.36
38
Porret T., McGrath A.(2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.41
39
Smeltzer S.C., Bare B.G. (2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa Editrice
Ambrosiana , p.1258
40
http://www.ibdbrescia.it/malattie-retto02.html (01/04/2010)
27
all’altra. Il processo patologico ha inizio nel retto e può arrivare a coinvolgere l’intero
colon.41
Nel lungo termine le persone possono andare incontro a danno epatico e colangite
sclerosante ( infiammazione fibrotica dei dotti biliari ), ed è noto che hanno maggiori
rischi di sviluppare un cancro del colon.42
Esitono diverse opzioni chirurgiche per trattare la retto colite ulcerosa:43
-
Colectomia totale/parziale e conservazione di un’ileostomia con conservazione
del moncone rettale;
-
Colectomia totale e anastomosi ileorettale;
-
Panproctolectomia e creazione di un’ileostomia permanente;
-
Proctolectomia ricostruttiva.
3.2.3
MALATTIA DIVERTICOLARE
Un diverticolo è una sacca della mucosa che riveste l’intestino, che fuoriesce per
erniazione attraverso un cedimento dello strato muscolare dell’intestino stesso.
I diverticoli possono presentarsi in un qualsiasi punto del tratto gastrointestinale. La
malattia diverticolare asintomatica è chiamata diverticolosi; tuttavia, se i diverticoli si
infiammano, viene definita diverticolite.44
Si stima che un terzo dei sessantenni della popolazione occidentale sia affetto da
diverticolosi.45 Si ritiene che questa alta incidenza sia dovuta alla dieta; pare infatti che
41
Smeltzer S.C., Bare B.G. (2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa Editrice
Ambrosiana , p.1258
42
Porret T., McGrath A.(2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.36
43
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.39
44
Knowels C., Lewis P.J. (2003) Risk assessment and classification of septic diverticular disease. In: I.
Taylor & C. Johnson , eds. Recent Advances in Surgery, Vol.26.Royal Society of Medicine Press,
London.
45
Shoetz D.J. (1993) Uncomplicated diverticulitis. In: B.C. Wolf, ed. Surgical Clinics of North America.
WB Saunders, Philadelphia.
28
la carenza di fibre alimentari sia la causa principale dello sviluppo di questa patologia.46
Si ritiene che la mancanza di fibre determini un aumento della pressione intraluminale
che, a sua volta, provoca un’erniazione della mucosa intestinale attraverso la parete
muscolare. In questo modo le feci si raccolgono nelle sacche provocando
infiammazione, formazione di ascessi, perforazione e formazione di fistole tra il colon e
la vescica, la vagina o l’intestino tenue.47 Queste condizioni sono indicazioni della
necessità di intervento chirurgico.
Se è necessario un’intervento d’urgenza solitamente si effettua una procedura secondo
Hartmann: il colon sigmoideo e la parte superiore del retto vengono escissi, il moncone
rettale viene chiuso e lasciato in sede e il colon sigmoideo viene portato in superficie
sulla parete addominale a formare una colostomia terminale.48
3.2.4
POLIPOSI ADENOMATOSA FAMILIARE (FAP)
La FAP è una rara malattia ereditaria che in genere colpisce gli adolescenti.
La prevalenza della malattia è stimata dalla letteratura mondiale in circa 1 caso su
11.000 nati.49
È una condizione patologica per cui un gran numero di polipi adenomatosi cresce nel
colon. Questi polipi sono pre-maligni e se non vengono trattati evolveranno in cancro
del colon. Il trattamento della FAP è di tipo chirurgico e implica la rimozione del
colon. Generalmente si effettua una proctolectomia con ileostomia permanente, una
colectomia con anastomosi ileorettale o una proctolectomia ricostruttiva. In molti
46
Sher M.E., Cheney L., Ricciardi J. (1999) Diverticular disease. In: T. Porret & N. Daniel, eds.
Essential Coloproctoly for Nurses. Whurr Publishers, London.
47
Sher M.E., Cheney L., Ricciardi J.(1999) Diverticular disease. In: T. Porret & N. Daniel, eds.
Essential Coloproctoly for Nurses. Whurr Publishers, London.
48
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.42
49
http://www.discat.unige.it/chirurg/nuno_40.html ( 01/04/2010)
29
ospedali la tasca ileo-anale è l’approccio preferito per le persone giovani dato che
permette la completa rimozione di colon e retto evitando la stomia permanente.50
3.2.5
CANCRO COLORETTALE
I tumori del colon-retto comprendono le neoplasie del colon, del retto, della giunzione
retto-sigmoidea e dell’ano.
Nel 1997 è stato stimato che nell’unione Europea siano stati diagnosticati 220.973 nuovi
casi di tumore colo-rettale mentre 110.921 soggetti sono deceduti per questa causa.51 In
Italia nel 2002 si stima siano stati diagnosticati 37.733 nuovi casi. In Emilia-Romagna,
nel 2004, 3.977 persone hanno avuto una diagnosi di tumore del colon-retto.52
L’incidenza cresce con l’età (è massima dopo gli 85 anni) ed è maggiore in individui
con una familiarità specifica, con patologie infiammatorie dell’intestino, con polipi
intestinali o affetti da colite ulcerosa.53
Può colpire qualunque parte dell’intestino crasso, sebbene si trovi più spesso nel colon
sigmoideo e nel retto. Nella maggior parte dei casi, si sviluppa da un polipo
adenomatoso che, nel tempo, da polipo benigno diventa maligno.54 Quando aumenta la
malignità, il cancro può estendersi in tutta la circonferenza o nel lume dell’intestino
causando un’occlusione. In seguito il cancro finirà per estendersi ulteriormente,
infiltrandosi nella parete dell’intestino e all’interno degli organi come il fegato
attraverso il sistema linfatico e il sangue.55
50
Nougeras J., McGannon E.(1999) Familial adenomatosus polyposis. In: T. Porret, N. Daniels, eds.
Essential coloproctology for nurses. Whurr Publishers, London
51
Ferlay J., Bray F., Sankila R. and Parkin DM. EUCAN: Cancer incidence, mortality and prevalence in
the European union 1997, version 4.0 IARC No.4, Lyon, IARCPress, 1999
52
http://www.saluter.it/wcm/colon/pagine/fattori_rischio.htm ( 01/04/2010)
53
Smeltzer S.C., Bare B.G. (2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa
Editrice Ambrosiana, p. 1275
54
Weiss E., Johnson T.(1999) Colorectal cancer. In: T. Porret, N. Daniel, eds. Essential coloproctology
for nurses, Whurr Publisher, London
55
Porret T., McGrath A.(2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.44
30
Fig.5 Metastasi del tumore maligno del colon-retto.
Le frecce indicano le possibili sedi di impianto delle cellule
tumorali provenienti dal cancro del colon.56
I sintomi dipendono dalla localizzazione del cancro, dallo stadio della patologia e dalla
funzione del tratto intestinale in cui la neoplasia si sviluppa. Il sintomo più comune è il
cambiamento delle abitudini intestinali. Il secondo sintomo in ordine di frequenza è la
perdita di sangue con le feci. Altri sintomi sono anemia apparentemente ingiustificata,
anoressia, dimagrimento e fatigue. I sintomi più spesso associati a una lesione
neoplastica del lato destro dell’intestino sono un sordo dolore addominale e melena. I
sintomi associati a una lesione del lato sinistro dell’intestino sono quelli caratteristici di
un’occlusione (dolore e crampi addominali, riduzione del calibro delle feci, stipsi,
distensione), nonché la presenza di sangue rosso vivo nelle feci. I sintomi associati a
lesioni del retto sono tenesmo (sforzo inefficace e doloroso alla defecazione), dolore
56
http://www.corriere.it/sportello-cancro/dizionario/voci/tumori_colon-retto_varieta.shtml (01/04/2010)
31
rettale, sensazione di svuotamento incompleto dopo la defecazione, alternanza di stipsi e
diarrea, presenza di sangue nelle feci.57
La crescita del tumore può causare un’occlusione intestinale parziale o totale.
L’estensione del tumore e l’ulcerazione dei vasi sanguigni circostanti può causare
un’emorragia. Possono svilupparsi perforazioni, ascessi, peritonite, sepsi e shock.58
L’intervento chirurgico può essere curativo o palliativo. Nel caso in cui si ritenga che il
tumore non possa essere rimosso completamente o se ci sono metastasi, si può
effettuare un intervento palliativo per alleviare i sintomi e prevenire l’occlusione
intestinale. È possibile che sia confezionata una stomia che può essere temporanea o
permanente. 59
Il tipo di chirurgia dipende dalla posizione e dalle dimensioni del tumore. Un cancro che
interessa una zona relativamente piccola può essere rimosso tramite coloscopia.
Le procedure chirurgiche includono:60
-
Resezione parziale con anastomosi (asportazione parziale del tumore e di una
parte integra di intestino alle due estremità della crescita neoplastica, nonché dei
vasi sanguigni e dei nodi linfatici).
-
Resezione
addomino-perineale
con
colostomia
permanente
del
sigma
(asportazione del tumore e di parte del sigma, di tutto il retto e dello sfintere
anale).
-
Colostomia provvisoria seguita da resezione parziale e anastomosi, quindi il
riabboccamento
della
colostomia
(il
che
consente
inizialmente
una
decompressione dell’intestino, in preparazione della resezione).
-
Colostomia permanente o ileostomia (per il trattamento palliativo di lesioni
occludenti non asportabili).
57
Smeltzer S.C., Bare B.G (2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa Editrice
Ambrosiana, p. 1276
58
Smeltzer S.C., Bare B.G. (2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa
Editrice Ambrosiana, p. 1276
59
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.46
60
Smeltzer S.C., Bare B.G.(2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa Editrice
Ambrosiana, p. 1277
32
-
Costruzione di un reservoir colon-anale chiamato “tasca a J”. Viene praticato in
due momenti: prima viene costruita un’ileostomia temporanea per drenare i
liquidi intestinali, poi la nuova “tasca a J” viene collegata al moncone anale.
Dopo circa 3 mesi, l’ileostomia viene rivoltata e la continuità intestinale viene
ripresa. Lo sfintere anale e la continenza sono preservati.
La colostomia è la creazione, per via chirurgica, di un’apertura nel colon. Può
costituire una diversione temporanea o permanente e consente lo svuotamento del
contenuto intestinale. La consistenza del materiale drenato dipende dalla posizione
dello stoma, che a sua volta dipende dalla localizzazione del tumore e dalle
condizioni dei tessuti adiacenti. Grazie al miglioramento delle tecniche chirurgiche,
oggi solo un terzo dei soggetti con cancro colo rettale è sottoposto a colostomia.61
3.3 PRINCIPI DI CONFEZIONAMENTO CHIRURGICO
Per un adeguato confezionamento e posizionamento chirurgico della stomia è necessario
rispettare alcuni principi:
-
La resezione va condotta sulla base della vascolarizzazione del segmento
coinvolto.62
-
L’intestino che forma la stomia non deve essere sottoposto a tensioni quando
viene portato sulla superficie della parete addominale (potrebbe avvenire una
retrazione).63
-
L’incisione della laparotomia deve essere lontana dalla sede della stomia (le
cicatrici possono provocare problemi di adesione e perdite dalla sacca).64
61
Smeltzer S.C., Bare B.G. (2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa Editrice
Ambrosiana, p. 1277
62
Giulietti P., Marrano N.(2005) Manuale di chirugia generale per scienze infermieristiche, Bologna,
Monduzzi editore, p. 308
63
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.19
64
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.19
33
-
Per quanto possibile, prima dell’intervento bisognerebbe contrassegnare la sede
ottimale della stomia (altrimenti le persone potrebbero avere dei problemi
nell’autogestione dello stoma).65
3.3.1
TECNICA DI BROOKE
La costruzione di un’ileostomia terminale definitiva è tecnicamente assai più
impegnativo che il confezionamento di una colostomia definitiva, poiché il contenuto
ileale è assai più liquido e ricco di enzimi proteolitici di quello colico, ciò comporta
l’assoluta necessità di realizzare la stomia con un’appropriata eversione e protrusione
dell’ileo, senza compromettere il suo supporto vascolare, per evitare disfunzioni dello
stoma o l’irritazione cutanea.
L’ileostomia terminale definitiva sec. Brooke viene confezionata esteriorizzando il
tenue attraverso un orifizio transmuscolare, a livello del muscolo retto. L’ansa deve
essere esteriorizzata con facilità con tutto il suo mesotelio e deve fuoriuscire per almeno
4-5 cm dalla superficie cutanea, il tramite interno viene riperitoneizzato per evitare
l’incarcerazione dell’ansa e successivamente si ribalta la parete del tenue a manicotto
per poi fissata alla cute con punti staccati.66
3.3.2
Le ileostomie
ILEOSTOMIA LATERALE AD ANSA
laterali
o
“loop
ileostomy” cioè
ad
ansa
sono
caratterizzate
dall’abboccamento alla cute di un’ansa ileale senza interruzione effettiva della
continuità intestinale, e di conseguenza presentano due orifizi uno afferente e uno
efferente. Vengono “rese terminali” utilizzando una bacchetta posta al di sotto dell’ansa
che permette l’esclusione completa del segmento efferente cioè dell’ansa a valle e il
ribaltamento completo della parete del segmento a monte, facilitando la gestione
dell’ileostomia stessa.
65
66
Black P. (2000) Holistic Stoma Care, Ballière Tindall, London
http://www.aistom.org/pagine/eventi/articoli-scientifici.html (01/04/2010)
34
Hanno una serie di vantaggi quali:
-
Consentire una completa diversione del transito fecale a valle;
-
La forma tondeggiante dello stoma favorisce la facile applicazione dei
dispositivi di raccolta riducendo in maniera significativa i rischi di perdite di
materiale enterico e quindi di irritazione cutanea;
-
Esiste la possibilità attraverso l’apertura distale di studiare l’intestino a valle;
-
Queste stomie possono essere chiuse utilizzando una piccola incisione
peristomale senza necessità di ricorrere a una laparotomia.
Gli accorgimenti più importanti per il corretto confezionamento di questo tipo di
ileostomie sono i seguenti:
-
Si impiega una bacchetta in plastica per mantenere l’ansa stessa esteriorizzata
che viene fatta passare attraverso il mesentere dell’ansa subito sotto di essa;
-
La bacchetta può essere posta direttamente sulla cute ( in questo caso deve
essere rimossa intorno alla 14° giornata di post-operatorio per evitare decubiti) o
affondata in un tunnel sottocutaneo costruito subito al di sopra dell’aponevrosi
del muscolo obliquo esterno a cui viene fissata e da cui viene rimossa al
momento della chiusura della stomia.
-
L’ansa viene orientata in modo da porre sul lato inferiore dell’incisione cutanea
la porzione afferente del tenue, in modo da distendere correttamente l’ansa a
monte dell’ileostomia;
-
L’apertura della parete del tenue deve avvenire sul margine antimesenterico
nella sede in cui l’ansa distale emerge dalla parete e non sull’apice dell’ansa
esteriorizzata. Tale apertura non deve interessare più della metà dell’ansa, a
questo punto il margine libero dell’ansa efferente viene fissato direttamente alla
cute con punti staccati, mentre il tenue afferente viene everso e ribaltato
sull’orifizio a monte, a formare come un manicotto, e poi fissato al resto del
perimetro dell’orifizio cutaneo.
Le ileostomie laterali semplici, senza cioè eversione della mucosa dell’ansa afferente
della stomia, devono essere confezionate esclusivamente quando risulta difficile
35
esteriorizzare il tenue (come in caso di infiammazione o mesentere corto) o quando lo
scopo dell’ileostomia è di esteriorizzare una piccola perforazione ileale. Le ileostomie
laterali possono essere rese terminali attraverso la chiusura dell’ansa distale manuale o
con una suturatrice meccanica.
Questo configura l’esclusione totale del segmento a valle e ciò si rende necessario
quando non è possibile per ispessimento del tenue un’eversione completa dell’ansa
afferente.
L’indicazione principale al confezionamento di un’ileostomia laterale è la protezione di
un’anastomosi a valle.67
67
http://www.aistom.org/pagine/eventi/articoli-scientifici.html (01/04/2010)
36
CAPITOLO IV
L’ASSISTENZA PERIOPERATORIA
“Non c’è “l’ospedale”, “l’intervento”,
“la chemioterapia”, ma per il malato ci sono
persone, volti, parole, sorrisi, ascolto,
sostegno e comprensione, che costruiscono la
sua esperienza, che farà poi parte della storia
narrata di malattia e guarigione”68
68
Paintbrush J.(2007) The penny drops: diario di uno stomizzato, la vita che rinasce, Campanotto editore,
Prato, p.10
37
Il confezionamento di una stomia porta il paziente a vivere l’intervento subito come una
sorta di mutilazione rispetto ad altri interventi addominali. Sacchetto, stomia e
stomizzato sono parole misteriose, dietro le quali vive tutto un mondo di persone con
sentimenti, paure, speranze, sconfitte e successi. L’intervento chirurgico modifica
considerevolmente l’aspetto fisico, rendendo l’individuo diverso dalla normalità che
vuole tutti perfetti nella mente e nel corpo.69
Oggi le persone arrivano all’intervento chirurgico con informazioni di carattere
generale: di qui nasce la necessità di formare il personale, allo scopo di aiutare il
paziente stomizzato a superare la trasformazione psico-fisica subita e accompagnarlo
verso il reinserimento sociale. Con un insegnamento competente l’infermiere può creare
un contesto nel quale il paziente e i familiari potranno capire il perché degli interventi
terapeutici e condividerne le scelte.
Il piano di assistenza ha inizio nella fase preoperatoria perchè comprendere come il
paziente percepisce la stomia e l’impatto che essa avrà sul suo stato di salute e sul suo
stile di vita sono informazioni fondamentali per pianificare gli interventi. È comunque
frequente che il paziente provi emozioni negative che ovviamente dovranno essere prese
in considerazione insieme agli accertamenti circa il grado di dipendenza e le eventuali
limitazioni relative alle attività di vita quotidiana che questo intervento provoca.70
L’intervento proposto al paziente riveste caratteristiche psicologiche di mutilazione; non
solo, esso è spesso associato alla conoscenza di una situazione di malattia che si
identifica comunemente con la morte, infatti la diagnosi di cancro riveste
nell’immaginario collettivo e personale tale rappresentazione.
L’intervento si colloca quindi nello spazio simbolico dell’estremo sacrificio del corpo
(malato) con lo scambio di una parte di sè per il raggiungimento della guarigione
69
Colaiocco M.E., L’assistenza e la riabilitazione della persona con derivazione urinaria e intestinale.
In: Roveron G., Rastelli G. (2006) Atti XXI corso in Stomatoterapia Coloproctologia Disfunzioni del
pavimento pelvico “A.I.O.S.S. Pensieri ed azioni” 5-6-7-8 ottobre 2006.
70
Cainini, M.D., Tadini L., La stomia: problemi reali e potenziali. In: Roveron G., Rastelli G. (2006)
Atti XXI corso in Stomatoterapia Coloproctologia Disfunzioni del pavimento pelvico “A.I.O.S.S. Pensieri
ed azioni” 5-6-7-8 ottobre 2006.
38
sperata. Spesso il paziente accede alla chirurgia dopo trattamenti neo-adiuvanti
(chemioterapia) che fiaccandone il corpo, hanno messo a dura prova l’equilibrio
psicologico del paziente, in quanto non sono comunque sentiti come risolutivi, semmai
per il tempo dei trattamenti il paziente si è angosciosamente interrogato sull’evoluzione
della malattia. Questi aspetti si rilevano nei contesti nei quali l’informazione, precisa e
puntuale ha contribuito a creare l’attesa dell’evento e tale contesto consente al paziente
di investire psicologicamente sul tempo e sull’intervento stesso, vissuto sempre come
risolutivo.71 La fase preoperatoria comprende: l’irrigazione dell’ansa efferente se
l’intervento previsto è una ricanalizzazione; il colloquio informativo, il disegno
preoperatorio, la preparazione intestinale, la tricotomia, l’igiene della cute, il digiuno e
la profilassi antibiotica quando l’intervento previsto è il confezionamento di una stomia.
Il rapporto con il chirurgo, attento a dare informazioni chiare, precise e puntuali, la
competenza dell’equipe infermieristica, se possibile coadiuvata dall’apporto di uno
stomaterapista che abbia acquisito esperienza nelle tecniche di gestione dei materiali e
nell’educazione dei pazienti, permetteranno rapidamente di far evolvere una condizione
di depressione verso una presa di coscienza della possibilità di condurre una vita
familiare, professionale e sociale normale. 72
4.1 L’INFERMIERE STOMATERAPISTA
Il termine stomaterapista sta ad indicare un infermiere specializzato competente
nell’assistenza e riabilitazione alla persona con stomia intestinale o urinaria e/o con
incontinenza uro-fecale.73
Le funzioni dell’infermiere stomaterapista sono sancite dal D.M. n°739 del 14/09/1994
e dagli ordinamenti didattici della professione infermieristica.74
71
Donà M.(2005) Assistenza infermieristica al paziente con derivazione intestinale: dalla dipendenza
all’autonomia. In: Rivista Infermieri Informati, IPASVI Vicenza, anno V, numero 3
72
Gujot M., Conge M., Montandon S. (2000) Sistemi di derivazioni digestive. Gestione tecnica e
approccio relazionale di fronte agli ileo e colostomizzati temporanei e definitivi. Encycl. Mèd. Chir.
Editions Scientifiques et Mèdicales Elsevier SAS, Paris, Tecniche chirurgiche- Addominale, p.9.
73
Cimmino R., Rastelli G. (2002) A.I.O.S.S. 20 anni di noi, p.79
74
Cimmino R., Rastelli G. (2002) A.I.O.S.S. 20 anni di noi, p.79
39
Fondamentalmente sono due i pilastri su cui si deve basare l’attività dello
stomaterapista:75
-
La professionalità;
-
La sensibilità e l’umanità.
La professionalità va intesa come perfetta conoscenza della materia, in quanto sia le
stomie, sia le patologie proctologiche sia le disfunzioni del pavimento pelvico possono
ingenerare lo sviluppo di problemi funzionali che richiedono l’adozione di interventi
complessi di prevenzione, cura, educazione e riabilitazione.
La sensibilità e l’umanità, che talvolta possono sembrare qualità marginali o superflue,
esprimono invece la volontà e la disponibilità a instaurare un rapporto di fiducia ed
empatia con la persona assistita, elemento indispensabile con questa tipologia di
pazienti.
Le attività svolte dall’infermiere stomaterapista possono essere riassunte in:76
-
Clinico-assistenziali: fornendo assistenza mirata e personalizzata durante il
ricovero
ospedaliero,
per
poi
continuare
nell’ambulatorio
stomizzati,
identificando i bisogni di salute della persona assistita e formulando i relativi
piani assistenziali instaurando al contempo un rapporto di fiducia.
-
Consulenze: l’infermiere stoma terapista opera presso strutture ospedaliere,
sanitarie ed ambulatoriali.
-
Educazione: è una funzione che si integra con quella clinico-assistenziale;
l’educazione è finalizzata ad una corretta gestione della stomia, dei presidi
contenitivi ed alla tecnica dell’irrigazione intestinale.
-
Ricerca: aspetto fondamentale per la crescita della professione. In ambito
infermieristico migliora e ridefinisce i modelli assistenziali, che promuovono
l’evoluzione della stomaterapia.
Ridurre o risolvere i disturbi funzionali del paziente, mantenere e preservare la sua
dignità, lavorare sul “qui” e “ora” per favorire il coping e la qualità della vita, aiutarlo
ad oscillare tra l’area illusionale e quella della realtà, svolgere una funzione di
75
Zanotti R. e A.I.O.S.S. (2006) Coloproctologia, stomia e incontinenza, diagnosi infermieristica e
percorsi di assistenza, Carocci Faber editore, Roma, p.23-24
76
Cimmino R., Rastelli G. (2002) A.I.O.S.S. 20 anni di noi, p.80-81
40
maternage, ovvero “accogliere e contenere l’altro”: questo è in conclusione il ruolo
dell’infermiere stomaterapista.77
4.2 L’IRRIGAZIONE TRANSCORRENTE DELL’ANSA EFFERENTE
PER INTERVENTO DI RICANALIZZAZIONE78
L’irrigazione transcorrente dell’ansa efferente è una procedura che viene effettuata con
periodicità settimanale nei pazienti per cui è previsto un intervento di ricanalizzazione.
Questa procedura è rivolta a pazienti non complicati, operati di resezione del retto con
ileostomia di protezione. Per paziente non complicato si intende avente un decorso
postoperatorio regolare, con rimozione dei drenaggi in 6°-10° giorno postoperatorio,
senza esistenza clinica di fistola anastomotica.
La procedura consiste nell’irrigare l’ansa intestinale efferente con lo scopo di detergere
la mucosa dai residui mucosi e al contempo attuare una riabilitazione dei muscoli del
pavimento pelvico invitando il paziente a trattenere il liquido dell’irrigazione per
qualche secondo prima di evacuare dall’ano naturale. In questo modo si ottiene la
pulizia del tratto intestinale a riposo e si evita l’indebolimento dei muscoli del
pavimento pelvico in attesa dell’interveto di ricanalizzazione.
Il protocollo del percorso riabilitativo prevede:
1) In 14° giorno postoperatorio prima visita chirurgica presso ambulatorio stomizzati:
a) Richiesta di Rx clisma opaco con Gastrografin;
b) Richiesta di coloscopia;
c) Impostazione preparazione intestinale.
2) In 21° giorno postoperatorio inizio di irrigazioni transcorrenti dell’ansa efferente
con periodicità settimanale.
3) Ricanalizzazione entro 45 giorni dall’intervento.
77
Valera L.(2005) Corso di formazione stomaterapisti, A.I.O.S.S. 2005-2006
Veneroni L.(2008) Protocollo ospedaliero: programma di riabilitazione nei pazienti con ileostomia da
condurre alla ricanalizzazione, AUSL Rimini
78
41
4.3 IL COLLOQUIO INFORMATIVO
Il cammino del paziente verso l’accettazione della stomia inizia prima dell’intervento.
In questa fase il ruolo dell’equipe è quello di dare informazioni semplici e chiare al
paziente ed ai suoi familiari riguardo le conseguenze che l’intervento e la successiva
situazione comporterà. E’ importante stabilire quante nozioni debbano essere date a
ciascun paziente e con quali particolari, giacché il troppo potrebbe aumentare l’ansia e
la negatività di tale momento. Questa fase ha come obiettivo il realizzare un buon
rapporto di fiducia con il paziente. E’ dimostrato che un paziente ben preparato prima
dell’intervento chirurgico, avrà un basso livello d’ansia e quindi un miglior adattamento
nel postoperatorio.
Per eseguire un corretto accertamento infermieristico in fase pre-operatoria bisogna
valutare globalmente il paziente considerando sia l’aspetto della sfera psico-sociale che
l’aspetto fisico generale. Mediante un’accurata anamnesi l’infermiere individua le
preoccupazioni del paziente chiaramente legate all’intervento. Durante il colloquio
informativo sull’intervento chirurgico e sul confezionamento della stomia, il paziente si
rende conto che sarà alterato il suo schema corporeo per questo è fondamentale chiarire
qualsiasi dubbio. In base alle capacità di comprensione e al desiderio di conoscere o
meno i dettagli, ci si potrà avvalere dell’ausilio di foto, disegni per spiegare la tecnica
chirurgica.79
Prima dell’esecuzione dell’intervento è necessario anche un consenso informato e
scritto da parte dell’assistito. Tale permesso scritto protegge la persona da interventi non
concordati e protegge il chirurgo da reclami per operazioni non autorizzate.
L’infermiere può richiedere all’assistito di firmare il modulo e può fare da testimone;
tuttavia è responsabilità del medico fornire un’adeguata informazione. Prima che la
persona firmi il consenso informato, il chirurgo dovrebbe offrire un’informazione
semplice e chiara relativamente alle implicazioni della chirurgia: benefici, alternative,
possibili rischi, complicanze, alterazioni dell’aspetto, disabilità, rimozione di parti del
79
Proietto M. (2009) Preparazione all’intervento chirurgico: colloquio e disegno preoperatorio. In: atti
A.I.O.S.S., corso di formazione e aggiornamento.
42
corpo, così come di quanto si può aspettare nel periodo postoperatorio, sia a breve che a
lungo termine.80
4.4 IL DISEGNO PREOPERATORIO
La pratica di eseguire un disegno preoperatorio rappresenta a tutt’oggi un elemento
fondamentale nella prevenzione delle complicanze dovute al mal posizionamento si
rivela comunque di basilare importanza anche nel dare al paziente portatore di stomia la
possibilità di raggiungere l’autonomia nella maniera più semplice possibile.
Tale attività viene svolta in tutti quei pazienti che dovranno effettuare interventi
demolitivi che non permettono una ricanalizzazione attraverso la via di eliminazione
naturale.81
Prima che lo stomaterapista entrasse a far parte del team multidisciplinare,
l’individuazione della sede delle stomie era lasciata al chirurgo e spesso veniva decisa
dopo che la persona era già stata anestetizzata e verso la fine dell’operazione. Sebbene
non sembri esserci alcuna evidenza che le stomie posizionate dagli stomaterapisti siano
migliori di quelle posizionate dal chirurgo, è molto probabile che sia così: lo
stomaterapista di solito ha trascorso del tempo con la persona, gli ha fatto domande sul
suo stile di vita e sul modo di vestire e lo ha visto in diverse posizioni, tutto ciò potrebbe
influenzare la sede della stomia.82
Quando lo stomaterapista incontra la persona per la prima volta, mentalmente deve fare
un accertamento delle caratteristiche fisiche della persona: alto, basso, magro, grasso,
maschio, femmina e ogni evidente disabilità fisica. Dovrà ricavare dalla persona
informazioni sullo stile di vita, l’attività del tempo libero, lo sport e il tipo di lavoro. Se
la persona è impiegata, è importante sapere se la natura del lavoro, dato che chi solleva
80
Smeltzer S.C., Bare B.G. (2006) Brunner Suddarth, Nursing Medico Chirurgico, Milano, Casa Editrice
Ambrosiana, p. 481
81
Zanotti R. (2006) Coloproctologia, stomia e incontinenza: diagnosi infermieristiche e percorsi di
assistenza. Carocci Faber, Roma, p. 95
82
Padilla G., Grant M. (1985) Quality of life as a crace nursing out come variable. In: Advances in
nursing science
43
dei pesi, chi pratica sport di contatto, gli operai e coloro che svolgono un lavoro pesante
che comporta sforzo fisico possono essere predisposti a un’ernia parastomale o al
prolasso della stomia.83
Quando lo stomaterapista deve decidere dove posizionare la stomia, deve tenere presenti
le seguenti informazioni essenziali:
-
Il tipo di intervento chirurgico e di stomia;
-
Se la persona ha delle evidenti disabilità e fa uso di cinghie o cinture per
supportare arti artificiali;
-
Se la persona porta occhiali od apparecchi acustici;
-
Se la persona comprende la principale lingua parlata;
-
Se la persona è in grado di dare il consenso
Se lì intervento comporta il confezionamento di una colostomia, questa verrà realizzata
all’altezza della fossa iliaca sinistra, mentre se si tratterà di un’ileostomia o di
un’urostomia essa verrà realizzata nella fossa iliaca destra.84
Per un corretto posizionamento alla persona viene chiesto di sdraiarsi sul letto con il
cuscino sotto la testa e le braccia lungo il corpo: mettere le braccia dietro alla testa
porterebbe l’addome in una posizione più alta del necessario e questo porterebbe a un
posizionamento errato della stomia. Mentre la persona rimane sdraiata occorre
esaminare l’addome per individuare segni di precedenti interventi chirurgici, pieghe
cutanee, ossa del bacino, avvallamenti, piaghe della cute e problemi come la psoriasi o
l’eczema.
Le aree che devono essere evitate per la scelta della sede della stomia sono:85
-
Il giro vita;
-
Le ossa del bacino;
-
Zone ove siano presenti precedenti cicatrici;
-
Le aree inguinali;
83
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.58-59
84
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.60
85
Porret T., McGrath A.(2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.60
44
-
Pieghe di grasso e protuberanze;
-
L’ombelico;
-
Zone ove siano presenti fistole o drenaggi;
-
Zone sotto il seno;
-
La sede dell’incisione;
-
Le aree in cui sono presenti problemi cutanei;
-
Le aree attraversate dalle cinghie di arti artificiali;
-
Le aree in cui la stomia potrebbe essere a rischio di occlusione in caso di perdita
o di acquisto di peso.
Dopo aver esaminato l’addome, l’infermiere individua il muscolo retto: questo muscolo
addominale è il “corsetto” naturale dell’addome ed è il muscolo che aiuta ad alzare la
testa dal cuscino. Esso viene individuato dall’infermiere distendendo pollice e indice in
mezzo all’addome, appena al di sotto dell’ombelico e chiedendo alla persona di
sollevare la testa dal cuscino. Sarà così possibile sentire il muscolo e spesso anche
vederlo. L’ideale sarebbe che il chirurgo potesse posizionare la stomia attraverso questo
muscolo, tenendo in considerazione il segno effettuato dallo stomaterapista.86
Lo stomaterapista rileva quindi i punti di repere che delimitano la superficie addominale
(creste iliache, arcata costale, linea alba e giro vita) al cui interno viene disegnata la
stomia. Si segna con la penna un cerchio a metà tra la cresta iliaca e l’ombelico. Per
valutare che il cerchio disegnato sia sempre visibile, sia sempre su una superficie piana
e che la posizione scelta sia comoda per il paziente gli si chiede di cambiare posizione e
di indicare con un dito l’area disegnata. Il cerchio deve essere lontano almeno 3 cm da
pliche e cicatrici. Sull’area disegnata viene poi applicata la placca e si fanno
nuovamente assumere al paziente diverse posizioni, per verificare che la placca non dia
fastidio e rimanga adesa alla cute. A questo punto si esegue il disegno definitivo con un
pennarello indelebile, segnando la superficie interna del bordo della placca.87
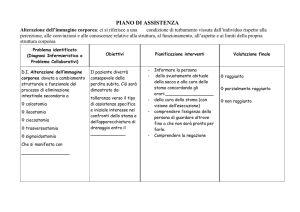
Il disegno preoperatorio è fondamentale perché consente di ridurre i problemi nel
periodo postoperatorio: mal posizionamento, difficoltà di gestione, scarsa aderenza della
86
87
Black P.(2000) Holistic Stoma Care. Ballière Tindall, London.
Dossier Infad (2007) Stomie intestinali: gestione del paziente nel periodo perioperatorio
45
sacca. Il mal posizionamento è una delle complicanze più frequenti e soprattutto è
causa di alterazioni cutanee gravi in caso di stomie definitive.88
4.5 LA PREPARAZIONE INTESTINALE
Prima di un intervento chirurgico elettivo sul colon-retto l’intestino dei pazienti viene
preparato per prevenire le infezioni del sito chirurgico. Alcuni studi osservazionali e
l’esperienza pratica avevano mostrato che lo svuotamento dell’intestino prima di un
intervento chirurgico si associava a una riduzione di morbilità e mortalità.89
Gli scopi della pulizia intestinale sono quindi:
-
Ridurre vomito ed aspirazione durante l’anestesia;
-
Prevenire le contaminazioni in campo operatorio da parte di materiale fecale;
-
Ridurre la nausea postoperatoria, il vomito, la distensione gastrica o l’ostruzione
intestinale.
Ci sono vari tipi di preparazione intestinale:
-
Polietilenglicole (PEG), è una soluzione osmotica bilanciata non assorbibile che
non determina cambiamenti rilevanti dell’equilibrio idroelettrolitico. Per essere
efficace ne è necessaria l’assunzione di un grando volume di liquidi (4L) in un
periodo di tempo breve.
-
Sodio fosfato, è una soluzione iperosmotica a volume ridotto, meglio tollerata
del polietilenglicole, ma che può essere associata a squilibri idroelettrolitici e a
cambiamenti della mucosa colica.
-
Enteroclisma evacuativo, ovvero l’infusione di sostanze lubrificanti, acqua o
medicamenti attraverso una sonda posizionata nell’ampolla rettale.
88
Barp A., Brazzale R., Cimmino C. et al. (2007) Le complicanze del complesso stomale. In: Gruppo di
ricerca A.I.O.S.S. C. Saracco, Clinica infermieristica in stomaterapia: dalle evidenze agli strumenti
operativi. Hollister 2007
89
Dossier Infad (2008) Assistenza al paziente nel periodo pre operatorio
46
4.6 LA TRICOTOMIA
Le infezioni delle ferite chirurgiche sono, come frequenza, la terza causa delle infezioni
nosocomiali fra i pazienti ospedalizzati. Recenti studi indicano che tali infezioni
possono aumentare la lunghezza della degenza di circa 7,4 giorni e comportano inoltre
costi aggiuntivi. In particolare, singoli studi, hanno suggerito che la pratica di eseguire
la tricotomia attraverso l’uso di rasoi porta ad un aumento dell’incidenza delle infezioni
chirurgiche postoperatorie. Studiando l’effetto della rimozione dei peli tramite rasoio
infatti si è visto che tale rasatura produce piccoli tagli nella cute che vengono
colonizzati da organismi che possono poi portare all’infezione. Recentemente poi, è
stata fatta una revisione sistematica su diversi tipi di studi che aggiungono forza
all’indicazione di evitare, come pratica routinaria, la tricotomia preoperatoria.
Se è vero che la contaminazione è un fattore rischio, è anche vero che la maggioranza
delle infezioni dei siti chirurgici può essere attribuita alla stessa flora batterica del
paziente. In particolare la cute, le mucose e i visceri cavi sono spesso colonizzati dalla
flora endogena e quindi i metodi adottati per diminuire l’incidenza delle infezioni delle
ferite chirurgiche devono prevedere interventi che riducano l’impatto della flora
endogena sulla zona da incidere o sugli strati più profondi.
La tricotomia è stata tradizionalmente sempre considerata come una strategia preventiva
al rischio infettivo anche se le evidenze disponibili la indicano invece come un possibile
fattore di rischio.90
I 3 metodi correntemente usati per la tricotomia sono il rasoio manuale, il rasoio
elettrico e la crema depilatoria. Le linee guida per la prevenzione delle infezioni del sito
chirurgico dei Centers for Disease Control and Prevention (CDC) di Atlanta affermano
che la rasatura preoperatoria del sito chirurgico effettuato la notte precedente
l’intervento è associata a un rischio di infezioni del sito chirurgico significativamente
superiore rispetto all’uso di creme depilatorie o alla non rasatura.91 L’aumento del
rischio di infezioni associato all’uso del rasoio manuale è attribuibile a microlesioni
90
Best Practice (2003) L’impatto della tricotomia preoperatoria sull’incidenza delle infezioni delle ferite
chirurgiche.
91
Mangram A.J., Horan T.C., Person M.L. et al. (1999) Guideline for prevention of surgical site
infection. Infection control and hospital epidemiology
47
della cute che diventano nicchie ecologiche idonee alla proliferazione batterica. La
rasatura immediatamente precedente l’intervento chirurgico sembra associarsi ad un
minor tasso di infezioni del sito chirurgico rispetto alla rasatura effettuata 24 ore
prima.92
La ricerca sulla prevenzione delle infezioni delle ferite chirurgiche ha trovato che non è
necessario eseguire la tricotomia per diminuire il rischio infettivo. Comunque la
decisione circa la rimozione dei peli sul sito chirurgico deve tener presente anche il
problema del potenziale accesso alla zona e il problema della visibilità. Per questo la
tricotomia può rendersi necessaria per diverse ragioni ma non deve essere considerata
come misura preventiva delle infezioni delle ferite chirurgiche. Il metodo più
comunemente utilizzato, la rasatura con lametta, ha dimostrato di provocare una
maggior incidenza d’infezione. E’ stato dimostrato che la tricotomia eseguita con rasoio
elettrico è più sicura e comporta un minor rischio d’infezione delle ferite rispetto all’uso
delle lamette a prescindere dall’orario in cui viene eseguita. Anche l’uso di sostanze
depilatorie è più sicuro dell’uso della rasatura. Comunque gli studi sulle creme riportano
casi di eventi avversi quali irritazioni cutanee e allergie e per questa ragione l’uso del
rasoio elettrico deve essere preferito all’uso delle sostanze depilatorie.93
4.7 L’IGIENE DELLA CUTE
La cute è popolata da milioni di batteri che contribuiscono a mantenere un equilibrio
microbico che ostacola l’instaurarsi di germi patogeni. Questa popolazione batterica
viene chiamata flora residente. Altri batteri (flora transitoria) invece sono presenti sulla
cute per un breve periodo perché si trasferiscono da altre persone o dall’ambiente.94
Consigliare al paziente di fare un bagno o una doccia con un antisettico prima
dell’intervento chirurgico è ancora oggi una pratica diffusa, per rimuovere il più
92
Dossier Infad (2007) Assistenza al paziente nel periodo pre operatorio.
Best Practice (2003) L’impatto della tricotomia preoperatoria sull’incidenza delle infezioni delle ferite
chirurgiche.
94
Dossier Infad (2007) Assistenza al paziente nel periodo pre operatorio.
93
48
possibile dalla cute la flora transitoria e in parte quella residente e prevenire le infezioni
del sito chirurgico.95
Si usano di solito la Clorexidina al 4% in detergente o una preparazione di Triclosan; ci
sono prove che a seguito del loro utilizzo vi sia un’effettiva riduzione della
colonizzazione batterica cutanea.96
Rimane però ancora da chiarire se questa diminuzione batterica riduca anche le
infezioni del sito chirurgico. Le linee guida per la prevenzione delle infezioni del sito
chirurgico, sulla base di studi che misuravano la riduzione della colonizzazione batterica
cutanea e non il tasso di infezioni della sede chirurgica, raccomandano di fare eseguire
al paziente una doccia o un bagno con una soluzione antisettica la sera antecedente o il
giorno dell’intervento chirurgico.97
4.8 LA PROFILASSI ANTIBIOTICA
L’infezione del sito d’incisione o dei tessuti molli è una complicanza comune a
qualunque procedura chirurgica, ma potenzialmente evitabile. Un certo grado di
contaminazione batterica del sito chirurgico è inevitabile per la presenza sia della flora
batterica del paziente stesso sia di quella ambientale.98
La profilassi antimicrobica è indicata per tutte le operazioni che comportano un accesso
endoviscerale in condizioni controllate, ovvero gli interventi classificati come pulitocontaminati e nelle operazioni definibili pulite che richiedono l’innesto di protesi
vascolari od ortopediche e in situazioni in cui un’eventuale infezione del sito chirurgico
potrebbe essere un evento catastrofico.99
La decisione finale sui benefici e i rischi della profilassi antibiotica per ogni singolo
paziente dipende da:100
-
Rischio di infezione del sito chirurgico;
95
Mangram A.J., Horan T.C., Person M.L. et al. (1999) Guideline for prevention of surgical site
infection. Infection control and hospital epidemiology
96
Byrne D.J., Napier A., Phillips G. et al. (1991) Effect of whole body disinfection on skin flora in
patients undergoing elective surgery. Journal of hospital infection
97
Dossier Infad (2007) Assistenza al paziente nel periodo pre operatorio.
98
Dossier Infad (2007) Assistenza al paziente nel periodo pre operatorio.
99
Mangram A.J., Horan T.C. Person M.L. et al. (1999) Guideline for prevention of surgical site infection.
Infection control and hospital epidemiology
100
Piano Nazionale Linee Guida (2003) Antibiotico profilassi perioperatoria nell’adulto. Zadig, Milano.
49
-
Potenziale gravità dell’eventuale infezione del sito chirurgico;
-
Efficacia della profilassi per quel determinato intervento;
-
Conseguenze della profilassi per quel determinato intervento.
Il principio della profilassi antibiotica è di raggiungere un adeguato livello di antibiotico
nel siero e nei tessuti per un tempo superiore a quello dell’operazione chirurgica.
Le linee guida per la prevenzione delle infezioni del sito chirurgico dei CDC
raccomandano di somministrare la prima dose di antibiotico per via endovenosa in un
tempo tale da consentire il raggiungimento di concentrazioni antimicrobiche del
farmaco nel siero e nei tessuti al momento dell’incisione chirurgica.101
4.9 ASSISTENZA POSTOPERATORIA
Nell’immediato postoperatorio è di fondamentale importanza il supporto clinicoassistenziale alla persona: durante questo periodo la persona è incapace di prendersi
cura della stomia e quindi questa rimane una responsabilità dell’infermiere.
In aggiunta alle osservazioni post-operatorie di routine che sono necessarie in seguito a
un intervento chirurgico maggiore, in conseguenza della presenza della stomia sono
necessarie anche osservazioni specifiche e un particolare monitoraggio: per facilitarne
l’osservazione, la stomia dovrà essere apparecchiata con un grande sacchetto
trasparente, in modo che sia possibile la visione dello stoma e delle caratteristiche delle
feci.102
Si valutano il colore e le dimensioni dello stoma, che dovrebbe essere da rosa a rosso
vivo e appare lucido. Viene eseguito il monitoraggio del drenaggio fecale, che dovrebbe
iniziare circa 72 ore dopo l’intervento. Poiché lo stoma non ha uno sfintere di controllo,
il drenaggio di materiale liquido dall’intestino tenue è continuo.103
101
Mangram A.J., Horan T.C., Person M.L. et al. (1999) Guideline for prevention of surgical site
infection. Infection control and hospital epidemiology
102
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.70
103
Smeltzer S.C., Bare B.G. (2006) Brunner Suddarth: Infermieristica medico-chirurgica, Casa editrice
Ambrosiana, p. 1264
50
La maggior parte delle persone che hanno subìto un intervento chirurgico con
confezionamento di una stomia ha un’incisione laparotomica mediana: la medicazione
deve essere cambiata ogni qualvolta si sporca e non dovrebbe mai essere collocata sotto
il sacchetto della stomia in quanto questo non aderirebbe perfettamente e potrebbero
esserci delle perdite.
Come supporto alla stomia può essere posizionata una “bacchetta”, un’astina di plastica
realizzata appositamente per supportare una stomia ad ansa.
Fig.6 Stomia laterale su bacchetta104
La bacchetta è posizionata sotto l’ansa dell’intestino e al di sopra della cute e impedisce
all’ansa di retrarsi nella cavità addominale. Solitamente si lascia in sede per tre-cinque
giorni e viene rimossa su parere del chirurgo. La rimozione del presidio viene effettuata
normalmente dallo stomaterapista.105
Poiché la persona perde molti liquidi nel periodo immediatamente successivo
all’intervento, per determinare il suo fabbisogno di liquidi occorre rilevare
accuratamente le quantità di liquidi introdotti ed eliminati, inclusi il volume urinario e le
perdite con le feci. Per rimpiazzare le perdite si somministrano liquidi per via
endovenosa per 4-5 giorni dopo l’intervento.
L’assistenza nell’immediato postoperatorio prevede anche l’aspirazione naso gastrica,
che ha lo scopo di impedire l’accumulo di materiale nello stomaco. Dopo la rimozione
104
RNAO, Registered Nurses’s Association of Ontario (2009) Clinical best practice guidelines: Cura e
gestione delle stomie, p.76
105
Porret T., McGrath A.(2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.76
51
del sondino la persona può cominciare a bere liquidi e la sua dieta viene gradualmente
arricchita ; viene anche sorvegliata per sintomi di nausea e rigidità addominale.106
Per garantire la protezione della stomia, prevenire le complicanze e attivare la
riabilitazione nel periodo postoperatorio sono previste alcune procedure che rientrano
nel processo di cura definito stoma care (igiene della stomia, utilizzo di accessori e
presidi).
Gli obiettivi assistenziali specifici sono:
-
mantenere l’integrità della cute peristomale;
-
favorire e mantenere la permanenza in situ del presidio;
-
favorire l’autonomia della persona rispetto alla gestione della stomia;
-
promuovere lo stato di benessere e sicurezza.
Questi obiettivi sono perseguibili se si ottimizzano le procedure esistenti e se già
nell’immediato postoperatorio ( 24-48 ore ) si iniziano ad attuare manovre di buona
prassi come:
-
utilizzare la placca a protezione totale ( garantisce la protezione su tutta la
superficie d’appoggio ) e la sacca trasparente a fondo aperto per poter rimuovere
il materiale organico senza scollegare la sacca e quindi traumatizzare l’area. La
sacca trasparente consente inoltre di controllare la mucosa stomale;
-
Effettuare la prima sostituzione del presidio dopo 48 ore;
-
Detergere la stomia e la cute peristomale con acqua tiepida e sapone senza
utilizzare sostanze irritanti e lesive per i tessuti ( etere, alcol, disinfettanti );
-
Coinvolgere precocemente il soggetto e chi lo assiste allo stoma care.
Se è stato rimosso il retto o l’ano, il paziente avrà una ferita che va trattata come una
normale ferita chirurgica, tenendola coperta con garze e controllando le perdite o
l’eventuale drenaggio di sostanze organiche.107
106
Smeltzer S.C., Bare B.G.(2006) Brunner Suddarth: Infermieristica medico-chirurgica, Casa editrice
Ambrosiana, p. 1268
107
Dossier Infad (2007) Stomie intestinali: gestione del paziente nel periodo perioperatorio
52
4.10
SOSTITUZIONE DEL SISTEMA DI RACCOLTA
Di prassi non occorre cambiare il sacchetto postoperatorio in modo routinario, infatti
può rimanere in sede fino a 5 giorni. Esso va sostituito solo se lo richiede lo
stomaterapista, se c’è una perdita dalla stomia o se occorre un’osservazione più accurata
della stomia o della cute peristomale .
È importante ricordare che108:
-
Dopo l’intervento chirurgico l’addome può presentare ematomi od essere
dolente;
-
La procedura può essere dolorosa;
-
È possibile che la persona sia molto sensibile a proposito della stomia e sarà
particolarmente colpita da ogni segno di disgusto espresso dalla mimica
dell’infermiere. Perciò occorre fare in modo di non reagire negativamente nel
momento della sostituzione del sacchetto in quanto questo rinforzerà la
sensazione d’inaccettabilità che prova la persona e ostacolerà il suo adattamento
psicologico109;
-
La persona sarà ben consapevole del cattivo odore proveniente dalla stomia, sia
durante il suo svuotamento che durante la sostituzione del sacchetto per cui è
consigliabile usare un deodorante spray dopo la procedura per assicurarsi che
non rimanga del cattivo odore.
Se la persona è in grado di muoversi e recarsi in bagno, questo è l’ambiente migliore in
cui effettuare il cambio della sacca: è un luogo privato e, una volta a casa,quasi
certamente sarà quello il luogo in cui lo farà, stando in piedi o seduto sulla toilette.110
Se la sostituzione del sacchetto deve avvenire a letto, è necessario garantire la privacy
tirando le tende.
108
Porret T., McGrath A.(2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.77
109
Ewing G. (1989) The nursing preparation of stoma patients for selfcare, Journal of advanced nursing
14
110
Porret T., Joels J.(1996) Continuing care in the community. In: C. Myers, ed: Stoma Care Nursing: a
patient centred approach. Arnold, London
53
L’ileostomia tende ad essere nella sua fase meno attiva due ore dopo aver mangiato o al
mattino, prima di aver fatto colazione, perciò quello sarà il momento migliore dato che
ci sono meno probabilità che la stomia funzioni mentre si sta sostituendo il sacchetto.111
Se si nota che il sacchetto perde, occorre sostituirlo immediatamente per prevenire la
dermatite e la contaminazione della ferita addominale. Non bisogna mai cercare di
sigillare il sacchetto con cerotti o garze assorbenti.
4.10.1 PROCEDURA PER L’IGIENE E L’APPARECCHIATURA
DELL’ILEOSTOMIA112
Obiettivi:
-
Mantenere le caratteristiche normotrofiche della cute peristomale;
-
Garantire l’adesività del sistema di raccolta;
-
Favorire il benessere psico-fisico della persona con stomia.
111
Erwin-Toht P., Doughty D. (1992) Principles and procedures of stomal management. In: B. Hampton,
R. Bryant, eds. Ostomies and continent diversions. Mosby Year Book, St. Louis
112
Gruppo di ricerca “Mosé le tavole” (2003), Gli strumenti operativi per l’assistenza in stomaterapia
54
55
56
4.11 LA SCELTA DEL SISTEMA DI RACCOLTA PIÚ CORRETTO
Le persone assistite che si devono sottoporre a un intervento chirurgico con
confezionamento di una stomia si adatteranno alla loro nuova immagine corporea e si
integreranno di nuovo nel loro ambito sociale più facilmente se avranno ricevuto
messaggi di empatia durante il periodo che va dalla fase pre-operatoria fino al loro
ritorno in comunità.113
L’uso del sistema di raccolta più corretto è uno dei fattori che maggiormente
contribuisce al benessere fisico e psichico della persona. I progressi tecnologici hanno
rivoluzionato la gamma d’assortimento dei presidi attualmente disponibili: i sacchetti
attuali non assomigliano neppure lontanamente a quelli del passato, quando le sacche
erano fatte di plastica e cambiarne una era quasi una procedura chirurgica. Attualmente i
presidi di raccolta sono dotati di adesivi ipoallergenici e coperture protettive per evitare
l’irritazione cutanea. Il materiale che fuoriesce dalla stomia può danneggiare la cute non
protetta, in particolare i portatori di ileostomia sono a rischio a causa dell’alto contenuto
di enzimi nell’affluente.114
I presidi per la cura delle stomie sono disponibili in varie forme, il tipo usato dipende da
numerosi fattori diversi per ogni persona:
- tipo di stomia e suo affluente;
- sito della stomia;
- sensibilità cutanea;
- fase della riabilitazione della persona;
- capacità cognitive e motorie della persona;
- stile di vita della persona.
Esistono quattro principali categorie di sistemi di raccolta:
•
SISTEMA DI RACCOLTA MONOPEZZO
In questo sistema placca e sacchetto sono sigillati insieme. Il sistema monopezzo
può avere un foro pre-tagliato che dovrebbe adattarsi perfettamente intorno alla
113
114
Black P. (2000) Practical Stoma Care, Nursing standard 14
Dyer S.(1988) Stoma care: Choosing the right appliance. Professional nurse 3
57
stomia, oppure è possibile che debba essere tagliato dalla persona. L’intero sistema
di raccolta viene rimosso, eliminato e sostituito con uno nuovo, secondo necessità.
Questi sacchetti sono tendenzialmente discreti, ma necessitano che la persona sia
abile e ben motivata per gestirli.115
Fig. 7 Sistema di raccolta monopezzo116
• SISTEMA DI RACCOLTA A DUE PEZZI
È composto da una placca di base (flangia) di materiale dermoprotettivo adesivo e
una sacca. Il vantaggio di questo tipo di sistema è che la sacca può essere rimossa
senza togliere la placca causando quindi un trauma minore alla cute, lo svantaggio è
costituito dal fatto che è tendenzialmente più rigido sull’addome e meno discreto
sotto i vestiti a causa dell’anello di plastica sulla sacca e sulla flangia (meccanismo
di aggancio).117
Fig. 8 Placca per sistema a due pezzi118
115
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.85
116
www.convatec.it (26/06/10)
117
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.86
118
www.convatec.it (26/06/10)
58
•
SACCA TRASPARENTE
È consigliata per almeno le prime 48 ore successive all’intervento chirurgico per
consentire l’osservazione e il monitoraggio del colore e dell’effluente della
stomia.119
Fig. 9 Sacca trasparente120
• SACCA OPACA
Molte persone preferiscono la sacca opaca per ragioni estetiche: il materiale opaco e
la copertura sintetica sottraggono alla vista le feci. Attualmente le coperture
sintetiche sono color carne e quasi assomigliano alla biancheria intima, cosa che ha
un impatto positivo sull’immagine corporea.121
Fig. 10 Sacca opaca
Tutte le quattro principali categorie si sistemi di raccolta sono disponibili anche con un
assortimento di sacche a fondo chiuso o aperto.
119
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.86
120
www.convatec.it (26/06/10)
121
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.86
59
La sacca a fondo aperto ha un’estremità aperta che viene sigillata con una clip e
permette di svuotarne il contenuto quando occorre ( utile per stomie che producono feci
semi-formate o liquide, come l’ileostomia ).
Le sacche chiuse non hanno altra apertura che quella da applicare sopra la stomia.
Hanno un filtro integrato a base di carbone che permette la fuoriuscita dei gas senza
cattivo odore.
4.12 L’ALIMENTAZIONE
Spesso, dopo l’intervento, le persone pensano che dovranno cambiare radicalmente la
loro alimentazione e ridurre drasticamente la quantità di cibo da assumere. Questo non è
necessario, ma le persone devono essere consapevoli che può essere necessario fare
alcune piccole variazioni nell’assunzione di cibo e liquidi.
All’inizio molti cibi possono provocare un aumento dei gas, ma dopo alcuni mesi molti
atomizzati si rendono conto
che possono mangiare senza problemi quegli stessi
alimenti che inizialmente sembravano problematici. Quindi, per gli stomizzati, la chiave
per un’alimentazione sana è la sperimentazione del cibo.
Non ci sono alimenti che devono essere evitati o esclusi, cibi che possono provocare un
eccesso di meteorismo sono: birra, cavoletti di Bruxelles, cavolo, cavolfiore, cetriolo,
uova, fagioli, cipolle, cibi piccanti.122
Alcuni suggerimenti generali sono:123
- Masticare il cibo a lungo;
- Cercare di consumare tre pasti al giorno con orari regolari;
- Bere almeno due litri di liquidi al giorno;
- Assumere regolarmente frutta e verdura;
- Quando si prova un cibo nuovo per la prima volta, mangiarne inizialmente una
piccola porzione e poi aumentare gradualmente la dose fino a una porzione
normale;
122
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.124
123
Bradley M. (1997) Essential elements of ostomy care. American journal of nursing 67
60
gli ileostomizzati dovrebbero inoltre essere consapevoli di alcune problematiche:
- Le persone ileostomizzate perdono più acqua e Sali attraverso l’ileostomia
rispetto a prima dell’intervento chirurgico per cui dovranno bere più di due litri
al giorno per compensare questa perdita, per la stessa ragione dovranno
aggiungere sale nel cibo sul piatto e in cottura;124
- Certi alimenti che sono molto ricchi di fibre e difficile da digerire possono
“bloccare” temporaneamente la stomia, per cui tutti i cibi ad alto contenuto di
fibre come le noci, il sedano e il granoturco dolce devono essere masticati
bene.125
124
125
Black P. (1997) Practical stoma care, Nursing Standard 11
Farbrother M. (1993) What can I eat? Nursing times 89
61
CAPITOLO V
LE COMPLICANZE STOMALI: CLASSIFICAZIONE,
PREVENZIONE E TRATTAMENTO
62
Ci sono numerosi problemi che possono affliggere i portatori di stomia. I problemi
possono presentarsi nell’immediato periodo postoperatorio, durante l’ospedalizzazione
o dopo la dimissione.126 Questi problemi vengono classificati in complicanze
psicologiche e fisiche.127 Dopo il confezionamento della stomia circa il 39% delle
persone con colostomia e il 55% di quelle con ileostomia e urostomia avranno dei
problemi nel gestire la stomia.128
Nonostante l’evoluzione delle tecniche chirurgiche e dei presidi utilizzati, la percentuale
di insorgenza di complicanze oscilla comunque tra il 28 e il 70 %.
La maggior parte dei problemi compaiono nel corso del primo anno dopo l’intervento
chirurgico129: circa il 40% dei soggetti che hanno subito un’ileostomia si trovano ad
affrontare complicanze di moderata rilevanza, meno del 20% di queste richiede
l’intervento chirurgico.130
Le complicanze possono essere dovute a causa di:
- difetti chirurgici;
- alterazioni della parete addominale;
- errori nella gestione della stomia.
Oltre a determinare un marcato peggioramento della qualità di vita, le complicanze
stomali e peristomali possono essere causa di: reintervento chirurgico, ritardo nella
dimissione, protrarsi della convalescenza, uso di una maggior quantità di presidi.
Le complicanze più frequenti sono:
- mal posizionamento della stomia
- emorragia intra e peristomale
- ischemia e necrosi
- edema
- alterazioni cutanee peristomali
- erniazione
126
Collet K. (2002) Pratical aspects of stoma management. Nursing standard 6
Lawson A. (2003) Complications of stomas, In: D.C. Elcoat, ed. Stoma care nursing, Hollister Ltd,
Berkshire
128
Lyon C., Smith A. (2001) Abdominal stomas and their skin disorders: an atlas of diagnosis and
management. Martin Dunitz, London
129
Wade B. (1989) A stoma is for life, Scutari press, Harrow
130
Kirsner J., Shorter R.(2000) Inflammatory bowel disease, Philadelphia, W. B. Saunders
127
63
- prolasso
- retrazione
- stenosi
I problemi legati alla stomia si possono risolvere educando le persone e aiutandole a
compiere alcuni cambiamenti nella gestione della stomia mediante l’uso di accessori
specifici.131
6.1 MALPOSIZIONAMENTO
Il requisito basilare nella scelta del sito della stomia è che l’area circostante ne permetta
una corretta apparecchiatura. Occorre valutare correttamente il sito anatomico (distanza
dalle sporgenze ossee e dall’incisione laparotomica), le variazioni dovute alle varie
posizioni che il corpo assume durante la vita quotidiana, la presenza o meno di un
addome pendulo e le abitudini del soggetto (posizione della cintura). Inoltre, la stomia
confezionata ad addome aperto subirà inevitabilmente uno spostamento dopo la
chiusura della laparotomia, per cui è doveroso verificare sempre che il passaggio
attraverso la parete addominale non determini delle curvature dell’ansa intestinale, tali
da creare difficoltà di evacuazione.
Per ovviare a tali inconvenienti occorre stabilire preoperatoriamente, con l’ausilio dello
stomaterapista, il sito esatto della stomia tenendo in considerazione tutti i parametri
precedentemente esposti. 132
Il trattamento consiste nella’adattamento dei vari sistemi di raccolta con l’ausilio di
film, pasta e polveri protettive o nel re intervento chirurgico con riconfezionamento
dello stoma in sede più idonea.
131
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.94
132
Aloesio R. (2006) Congresso Satellite al XX° Congresso Nazionale di Fisiopatologia Chirurgica –
SIFIPAC- Cuneo
64
6.2 EMORRAGIA
Consiste in una perdita di sangue di varia entità proveniente dalla zona peristomale o dal
viscere stesso.
Può essere causata da eccessiva esteriorizzazione dell’ansa, emostasi difettosa,
coagulopatie o particolari terapie ( FANS, chemioterapia, radioterapia ).
Il trattamento consiste nell’applicazione di impacchi freddi o medicazioni compressive,
nella sospensione della terapia farmacologica scatenante e, se necessario, nell’emostasi
chirurgica.133
Fig 12 Emorragia peristomale134
6.2 ISCHEMIA E NECROSI
Condizione che si instaura per insufficiente apporto di sangue arterioso nella sede della
stomia; la mucosa apparirà prima pallida, poi violacea (cianosi) e infine nera
(necrosi).135
L’ischemia o la necrosi possono portare l distacco del tessuto, che a sua volta potrebbe
richiedere un intervento chirurgico di revisione.136
133
Gasperini (2009) Complicanze stomali. Corso riparazione tessutale Convatec
Gasperini (2009) Complicanze stomali. Corso riparazione tessutale Convatec
135
Erwin-Toth P., Doughty D. (1992) Principles and procedures of stomal management
136
Lee J. (2001) Common stoma problems: a brief guide for community nurses. British Journal of
community nursing 6
134
65
Gli interventi utili a monitorare l’insorgenza di ischemia o necrosi prevedono
l’applicazione di un sacchetto trasparente e l’osservazione dello stoma ogni quattro ore
e prendere nota del colore e della dimensione della stomia.137
Fig 13 Stomia necrotica138
6.3 EDEMA
Consiste nell’aumento della componente idrica interstiziale dello stoma dovuta ad un
ostacolato deflusso venoso. Lo stoma può apparire teso e lucido. Quando l’edema si
risolve, occorrerà diminuire la dimensione del foro per essere sicuri che tutta la cute
peristomale sia protetta. Lo stomaterapista insegnerà alla persona come controllare la
sagoma della placca e come adeguarla alla stomia che si è ridotta di misura.139
Fig 14 Edema dello stoma140
137
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.71
138
Gasperini (2009) Complicanze stomali. Corso riparazione tessutale Convatec
139
T. Porret, A. McGrath (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.75
140
Gasperini (2009) Complicanze stomali. Corso riparazione tessutale Convatec
66
6.4 ALTERAZIONI CUTANEE PERISTOMALI
È importante mantenere la pelle intatta e sana. La cute persitomale deve presentarsi
come la pelle del lato dell'addome senza la stomia ossia integra e non irritata. Tenendo
presente questo sarà più facile rendersi conto se si è in presenza di alterazioni
cutanee.141
L’incidenza delle complicanze peristomali è difficile da determinare. Una revisione
della letteratura riporta un’incidenza del 43 % per i soggetti con ileostomia entro un
anno dall’intervento.142 Tale percentuale è determinata da diversi fattori: tipo di stomia,
tempo di comparsa della lesione ( post-operatorio precoce, post-operatorio tardivo),
tipologia delle complicanze stesse (derivazioni intestinali oppure urinarie).
Appare evidente come una larga percentuale delle persone sottoposte ad intervento
chirurgico, sia esso di derivazione urinaria oppure intestinale, abbia almeno una
esperienza di un qualsiasi tipo di complicanza nell’arco di tempo in cui sono portatrici
di stomia. Si pensa che orientativamente 1/3 delle persone colostomizzate e 2/3 delle
persone ileostomizzate e urostomizzate presentino almeno una lesione peristomale.143
6.4.1 IDENTIFICAZIONE E VALUTAZIONE DELLE ALTERAZIONI
CUTANEE PERISTOMALI
Le lesioni cutanee peristomali possono avere diverse caratteristiche e presentare vari
livelli di gravità, occorre quindi procedere ad una loro identificazione e classificazione,
che dovrebbe essere “letta” allo stesso modo da tutti gli operatori sanitari..
141
http://www.convatec.it/it/cvtit-prstsknhit/cvt-portallev1/0/detail/0/534/924/lintegrita-della-cuteperistomale.html (04/06/10)
142
Salvadena G. (2008) Incidence of complications of the stoma and peristomal skin among individuals
with colostomy,ileostomy, ans urostomy. A systematic review. Journal of wound ostomy continence
nursing
143
Bosio G., Pisani F. et al. (2006) Studio osservazionale multicentrico sulle alterazioni cutanee
peristomalipost-enterostomie (S.A.C.S.) classificazione delle alterazioni peristomali
67
La valutazione è il punto di partenza per prepararsi a prevenire, trattare o gestire un
soggetto portatore di una lesione cutanea. Se si utilizza un linguaggio comune nel
definirle e nel descriverle si avrà, come risultato, il rafforzamento dei giudizi clinici,
l’adozione di uno schema universale per quanto concerne la documentazione e migliori
strumenti per procedere ad una valutazione dei trattamenti e dei risultati.144
Fattori senz’altro da considerare sono i seguenti:
-
sede anatomica;
-
classificazione della lacerazione dello strato tissutale;
-
dimensione, profondità ed eventuali sottominature e tunnelizzazioni;
-
aspetto della lesione e dell’area cutanea circostante;
-
eventuale drenaggio dell’essudato e sue caratteristiche: quantità, colore,
consistenza;
-
dolore e sensibilità locale se e quando percepiti dal paziente.
6.4.2 CLASSIFICAZIONE DELLE LESIONI CUTANEE PERISTOMALI
In ambito scientifico vi sono numerosi sistemi di classificazione delle ferite, in
particolare per la stadiazione delle ulcere da pressione. Questi sistemi identificano la
lesione sulla base delle condizioni degli strati del tessuto interessato. Questi strumenti
non descrivono la lesione nella sua globalità ma forniscono solo una descrizione
anatomica della sua profondità.145
Lo schema di classificazione proposto nel 1989 dalla NPUAP ( National Pressure Ulcer
Advisory Panel) nel corso della Consensus Conference è ancora oggi quella più in uso;
a sua volta essa deriva da precedenti sistemi di classificazione proposti da Shea e
dall’International Association for Enterostomal Therapy ( IAET ).146
Un’ulteriore precisa classificazione che prende in considerazione tutti gli aspetti locali
si può ottenere mediante l’utilizzo della scala di Sessing; essa si prefigge di determinare
144
Sidoli O. (2005) Progetto cometa: l’utilizzo delle medicazioni avanzate nel trattamento delle lesioni
cutanee peristomali e delle fistole, AIOSS/Braun, elaborato vincitore di progetto di ricerca nazionale in
evidence based nursing
145
Hess C.T.(1999) Guida clinica alla cura delle lesioni cutanee, Milano, Masson
146
AISLeC, Associazione Infermieristica per lo Studio delle Lesioni Cutanee (2000) Linee guida integrali
dell’AHRQ per la prevenzione e trattamento delle lesioni da decubito
68
le caratteristiche della lesione ulcerativa tra le quali l’essudato, l’odore, eventuali
ulteriori aree ulcerate attorno alla lesione primaria e uno eventuale stato di sepsi.147
La classificazione NPUAP ( tabella 1 ) distingue le lesioni in quattro stadi, tenendo però
conto di alcune limitazioni: l’identificazione di lesioni di stadio I potrebbe risultare
difficile per le persone di carnagione scura; in presenza di escara non è possibile
valutare lo stadio della lesione fino a che l’escara non si sia staccata o la ferita non sia
stata sbrigliata.148
Stadio
Caratteristiche
Eritema della cute intatta che non scompare alla digitopressione. Eritema,
Stadio I
edema ed iperemia reattiva che dura più di 24 ore. Lieve desquamazione. Il
paziente può provare sensazione di tensione o dolore. Rappresenta la
lesione che preannuncia l’ulcera cutanea.
Lesione a spessore parziale che coinvolge l’epidermide o il derma o
Stadio II entrambi. La lesione è superficiale e si presenta clinicamente sottoforma di
abrasione, flittene, disepitelizzazione o fessurazione o cratere di scarsa
profondità. Risposta antinfiammatoria limitatamente alla cute.
Perdita totale di spessore cutaneo che comporta il danneggiamento o la
Stadio III necrosi del tessuto sottocutaneo, in grado di estendersi in profondità sino
alla fascia sottostante, senza però oltrepassarla. La lesione si presenta
clinicamente sottoforma di cratere profondo, associato o meno a tessuo
adiacente sotto minato.
Perdita totale di spessore cutaneo con distruzione estesa, necrosi del tessuto
Stadio IV
o danneggiamento del muscolo, osso o strutture di supporto.
Tabella 1
Nel 2006 viene pubblicato lo studio SACS ( Studio Alterazioni Cutanee Stomali ): uno
studio appositamente nato per descrivere le lesioni cutanee peristomali che propone una
147
Marino A., Ivaldo M. (2000) L’organo cute- anatomia: l’epidermide, il derma, la vascolarizzazione,
l’innervazione; MilanoSpringer Verlag Italia
148
AISLeC, Associazione Infermieristica per lo Studio delle Lesioni Cutanee (2000) Linee guida integrali
dell’AHRQ per la prevenzione e trattamento delle lesioni da decubito
69
classificazione semplice ed immediata in grado di permettere un’identificazione chiara
ed unitamente accettata dello stato della lesione e che permette di accantonare
stadiazioni nate per descrivere tipologie di lesioni caratterizzate da una base
eziopatogenetica totalmente diversa ( EPUAP ).149
Fig 15 Classificazione delle alterazioni cutanee peristomali ( studio SACS)150
Come per la mammella si è convenuto di identificare dei quadranti intorno allo stoma
per poter descrivere anche da un punto di vista topografico le lesioni: TI, TII, TIII, TIV,
TV.
TI = margine superiore sinistro
TII = margine superiore destro
TIII = margine inferiore destro
TIV = margine inferiore sinistro
TV = totale
149
Bosio G., Pisani F. et al. (2006) Studio osservazionale multicentrico sulle alterazioni cutanee
peristomalipost-enterostomie (S.A.C.S.) classificazione delle alterazioni peristomali
150
Bosio G., Pisani F. et al. (2006) Studio osservazionale multicentrico sulle alterazioni cutanee
peristomalipost-enterostomie (S.A.C.S.) classificazione delle alterazioni peristomali
70
Fig 15 Topografia delle alterazioni cutanee peristomali (SACS)151
Esempio di classificazione con S.A.C.S. :
Fig 16 L3, T III, T IV152
151
Bosio G., Pisani F. et al. (2006) Studio osservazionale multicentrico sulle alterazioni cutanee
peristomalipost-enterostomie (S.A.C.S.) classificazione delle alterazioni peristomali
152
Bosio G., Pisani F. et al. (2006) Studio osservazionale multicentrico sulle alterazioni cutanee
peristomalipost-enterostomie (S.A.C.S.) classificazione delle alterazioni peristomali
71
6.4.3 PRINCIPALI LESIONI E LORO TRATTAMENTO
Le complicanze cutanee peristomali più facilmente riscontrabili sono le seguenti:
•
Follicoliti : da rimozione traumatica dei peli a seguito di sostituzione di sacche
di raccolta o di medicazioni; i follicoli piliferi possono infiammarsi o
infettarsi.153É consigliata la semplice depilazione della zona peristomale per
prevenire questa tipologia di problema, in caso di sussistenza del problema è
opportuno consultare un dermatologo per individuare il tipo di trattamento più
adatto.154
Fig.17 Follicolite peristomale155
•
Dermatiti: numerosi pazienti sottoposti a chirurgia stomale sviluppano una
patologia cutanea, definita dermatite peristomale. Sono state identificate tre
cause principali: 156
-
contaminazione cutanea fecale;
-
trauma provocato dalla protesi (dermatite traumatica);
-
intolleranza verso i materiali che compongono le protesi stesse(dermatiti da
contatto).
153
Sidoli O.(2005) Progetto cometa: l’utilizzo delle medicazioni avanzate nel trattamento delle lesioni
cutanee peristomali e delle fistole, AIOSS/Braun, elaborato vincitore di progetto di ricerca nazionale in
evidence based nursing
154
http://www.convatec.it/it/cvtit-sknsmpcit/cvt-cntsngcol/0/detail/0/542/928/simposio-sulle-alterazionicutanee-peristomali-pun.html (04/06/10)
155
Gasperini (2009) Complicanze peristomali, Corso riparazione tessutale Convatec
156
Gibelli G., Giudici V., Rocchi P. (1999) Le stomie addominali,complicanze e principi di stoma
terapia. Settimo milanese, La Litotipo
72
Responsabili delle dermatiti da contaminazione sono per l’ileostomia le
caratteristiche delle feci emesse: prevalentemente liquide, pH alcalino (7,5),
ricche di enzimi digestivi, molto irritanti anche per la cute sana.157 Le lesioni
cutanee devono essere protette dagli affluenti della stomia usando spray barriera,
salviette, creme/paste o polveri protettive da applicare sulla cute circostante. Per
riempire le pieghe e gli avvallamenti peristomali si possono usare prodotti
riempitivi in pasta o adesivi. La corretta applicazione della barriera cutanea è
fondamentale al fine di ostacolare problemi della cute peristomale: è la zona
dove viene fatto aderire il dispositivo di raccolta; se la pelle è irritata diventa più
difficile far aderire la barriera alla cute.
Fig 18 Corretta applicazione della pasta barriera158
Bisogna inoltre prendere in considerazione la scelta di un dispositivo
alternativo, con la corretta misura del foro della sacca ed educare la persona
sulla necessità e su come prendersi cura della propria cute.159
Le dermatiti traumatiche sono dovute all’azione meccanica esercitata dalla
protesi, la lesione cutanea avviene a livello dello strato cutaneo superficiale.
157
Gibelli G., Giudici V., Rocchi P.(1999) Le stomie addominali,complicanze e principi di stoma
terapia. Settimo milanese, La Litotipo
158
http://www.convatec.it/it/cvtit-prstsknhit/cvt-portallev1/0/detail/0/534/924/lintegrita-della-cuteperistomale.html (04/06/10)
159
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.94
73
Le dermatiti da contatto sono spesso provocate, oltre che dai materiali
costitutivi la protesi, anche dal contatto di effluenti sulla cute sana o già
compromessa.
Fig.19 Dermatite da contatto160
Le categorie di allergeni più frequentemente responsabili delle dermatiti
allergiche riguardano i conservanti, gli unguenti, e soprattutto i farmaci per uso
topico quali gli antibiotici, gli anestetici, i corticosteroidi, i FANS, gli
antistaminici e gli antisettici.161 Il trattamento consiste nel rimuovere la parte
irritante e ciò può rendere necessario cambiare il tipo di sistema di raccolta in
uso. Se questo non è accettabile si può ricorrere all’uso di pellicole protettive
effetto barriera in forma di spray, crema o salviette. L’uso di bende
idrocolloidali protettive per la cute fornisce un ambiente ideale per favorire la
guarigione della cute irritata o lacerata.162 Prima dell’intervento chirurgico, nelle
persone con cute sensibile può essere indicato un patch test degli adesivi usati
nei dispositivi per stomia.163
•
Pioderma gangrenoso: Forma acuta, infiammatoria, purulenta e batterica di
dermatite; generalmente associata a retto colite ulcerosa o a una patologia
160
Gasperini (2009) Complicanze peristomali, Corso riparazione tessutale Convatec
Lodi A., Mancini L.L., Coassini A. (2000) La dermatite o eczema allergico da contatto nella sindrome
da stasi e nell’ulcera cutanea. Milano, Springer Verlag, Italia
162
Porret T., McGrath A.(2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.95
163
Burch J. (2004) The management and care of people with stoma complications, British Journal of
nursing 13
161
74
cronica grave.164 Si presenta sottoforma di ulcere infette e dolorose dalla forma
irregolare, con bordi rilevati, dal rosso al violaceo che possono essere adiacenti
allo stoma o in altra posizione. Il trattamento consiste nell’associazione di un
debridment autolitico ad una medicazione idrocolloidale
e ad una terapia
sistemica a base di corticosteroidi, ciclosporine, azatioprina, talidomide,
dapsone, antibiotici e gammaglobuline.165
Fig.20 Pioderma gangrenoso166
•
Candidosi: lesione sostenuta da funghi della famiglia Candida, in particolare
dalla Candida Albicans. Si presenta con prurito e ed eritema. Fattori
predisponenti sono: umidità, antibiotici, calore e chemioterapia.167 Il trattamento
prevede di mantenere la zona asciutta.
Fig 21 Candidosi168
164
Sidoli O.(2005) Progetto cometa: l’utilizzo delle medicazioni avanzate nel trattamento delle lesioni
cutanee peristomali e delle fistole, AIOSS/Braun, elaborato vincitore di progetto di ricerca nazionale in
evidence based nursing
165
Gasperini (2009) Complicanze peristomali, Corso riparazione tessutale Convatec
166
Gasperini (2009) Complicanze peristomali, Corso riparazione tessutale Convatec
167
Sidoli O. (2005) Progetto cometa: l’utilizzo delle medicazioni avanzate nel trattamento delle lesioni
cutanee peristomali e delle fistole, AIOSS/Braun, elaborato vincitore di progetto di ricerca nazionale in
evidence based nursing
168
Gasperini (2009) Complicanze peristomali, Corso riparazione tessutale Convatec
75
•
Fistole: anomalo tramite di passaggio tra una cavità o un condotto a una
superficie aperta o a un'altra cavità. Può essere dovuto ad una incompleta
chiusura congenita di parti o può derivare da ascessi, lesioni o processi
infiammatori.169 Spesso una fistola emette secrezioni anche purulente che
possono causare lesioni cutanee molto complesse.
La cura di una fistola è quasi sempre piuttosto impegnativa ed il trattamento può
essere sia medico sia chirurgico.170
Fig 22 Fistola viscero-cutanea171
Fig 23 Fistola peristomale172
169
Clayton L.T.(1994) Dizionario enciclopedico di scienze mediche, MC-Graw Hill, Milano
Sidoli O. (2005) Progetto cometa: l’utilizzo delle medicazioni avanzate nel trattamento delle lesioni
cutanee peristomali e delle fistole, AIOSS/Braun, elaborato vincitore di progetto di ricerca nazionale in
evidence based nursing
171
Corso Convatec (2009) Stomaterapia di base e complicanze stomali
170
76
Fig 24 Fistola transtomale173
•
Deiscenza muco-cutanea: distacco totale o parziale dello stoma dalla cute
peristomale;
favorito
da
infezioni,
fistole,
retrazioni,
radioterapia
chemioterapia.174
Fig 25 Distacco muco-cutaneo parziale175
172
Corso Convatec (2009) Stomaterapia di base e complicanze stomali
Corso Convatec (2009) Stomaterapia di base e complicanze stomali
174
Corso Convatec (2009) Stomaterapia di base e complicanze stomali
175
Barp A., Brazzale R., Cimmino C. et al. (2007) Le complicanze del complesso stomale, In: Gruppo di
ricerca AIOSS (a cura di) C. Saracco Clinica infermieristica in stoma terapia. Dalle evidenze agli
strumenti operativi, Hollister
173
77
e
I disturbi della cute peristomale costituiscono quindi la preoccupazione principale delle
persone che si occupano dell cura di una stomia.
Il 45% dei pazienti stomizzati soffre di irritazioni a carico della cute peristomale e solo
il 20% cerca assistenza per la risoluzione dei problemi.176
Si evince che la protezione della cute peristomale è alla base della cura della stomia e la
prevenzione si rivela cruciale per il recupero e per il benessere del paziente.
Le chiavi per il successo prevedono:177
-
il posizionamento corretto della stomia;
-
istruire i pazienti sugli accorgimenti per mantenere la pelle sana e renderli in
grado di distinguere la cute integra dalla cute che presenta delle alterazioni;
-
utilizzare il dispositivo di contenimento più adatto;
-
effettuare visite di controllo presso operatori sanitari esperti nel follow-up.
6.5 ERNIAZIONE
Può avvenire attorno alla stomia ed è chiamata ernia parastomale. È più diffusa nelle
colostomie terminali, si presenta nel 20-25% dei casi178 e prevale tra gli anziani a causa
del loro minore tono muscolare.
Il grado di ernia parastomale può variare da una piccola protuberanza ad una grande
ernia, e la stomia può trovarsi sull’apice o retratta sotto la protuberanza dell’ernia.
Tra le ragioni per cui si può formare un’ernia parastomale ci sono il posizionamento
della stomia al di fuori del muscolo retto, l’apertura attraverso la parete addominale
176
Herlufsen P., Olsen A.G., Carlsen B. , et al. (2006) Study of Peristomal Skin Disorders in patients
with permanent stomas. British Journal of Nursing.Vol 15
177
Rolstad B.S., Erwin-Toth P. (2004) Peristomal Skin Complications: Prevention and Management.
Ostomy Wound Management
178
Wade B. (1989) A stoma is for life. Scutari Press, Harrow
78
piuttosto larga al momento dell’intervento chirurgico, l’aver subito numerose procedure
chirurgiche e il sollevamento di pesi.
Fig.26 Ernia parastomale179
L’intervento di correzione chirurgica è necessario solo in casi estremi e comunque
permane il rischio di ernia nella nuova sede. Solitamente per alleviare questo problema
è sufficiente l’educazione della persona e un trattamento conservativo con l’uso di una
cintura di supporto della sacca e una guaina contenitiva addominale.180
Fig. 27 Cintura di supporto per la sacca da stomia181
179
RNAO, Registered Nurses’s Association of Ontario (2009) Clinical best practice guidelines: Cura e
gestione delle stomie, p.72
180
Porret T., McGrath A.(2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.94
181
http://www.convatec.it/it/cvtit-productsit/cvt-products/0/proddett/0/397/687/cinturaaddominale.html/[link-prod?franchise=46&typesearch=187&proddett=687 (06/06/10)
79
6.6 PROLASSO
Si verifica quando l’intestino fuoriesce dall’apertura cutanea rendendo la parte
estroflessa più lunga. È frequente nelle persone con colostomia ad ansa, specialmente in
quella con colostomia sul trasverso.182
Fig 28 Prolasso stomale183
La ragione di questo problema può essere fatta risalire ad un inadeguato fissaggio della
stomia alla parete addominale al momento dell’intervento chirurgico.184
Si raccomanda di posizionare la stomia attraverso il muscolo retto in modo da ridurre il
rischio di prolasso della stomia.
Il prolasso può essere molto stressante per la persona, per cui avrà bisogno di sentirsi
rassicurata sul fatto che non si tratta di una condizione grave. La persona deve anche
essere a conoscenza che una stomia gonfia può essere a rischio di trauma o necrosi. Si
può ricorrere all’utilizzo di una sacca più grossa per incorporare il prolasso. Per
prevenire il frizionamento tra stomia e sacchetto si può mettere dell’olio per neonati
all’interno della sacca.185
Solitamente l’intervento chirurgico non è indicato , a meno che la persona non riesca a
tollerare il prolasso, o se si verifica un’occlusione intestinale o se si sviluppa una
182
Collet K. (2002) Pratical aspects of stoma management. Nursing Standard 6
RNAO, Registered Nurses’s Association of Ontario (2009) Clinical best practice guidelines: Cura e
gestione delle stomie, p.75
184
Lawson A. (2003) complications of stomas. In: D.C. Elcoat, ed. Stoma care nursing. Hollister
Ltd,Berkshire
185
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.95
183
80
necrosi. Alcuni prolassi possono essere ridotti per mezzo di compresse fredde applicate
sulla stomia o usando una guaina contenitiva di supporto addominale senza apertura.186
6.7 RETRAZIONE
Avviene quando la stomia recede al di sotto del livello cutaneo a causa di una tensione.
Questo causa un effetto di avvallamento attorno alla stomia e si possono verificare
problemi di perdite. La causa della retrazione può essere l’aumento di peso, la
rimozione prematura della bacchetta o il distacco muco cutaneo. Questo sistema si
risolve efficacemente ricorrendo all’utilizzo di un sistema di raccolta convesso per far
protendere in fuori la stomia, ottenendo quindi un sicuro sigillo attorno ad essa. Per
aumentare la sicurezza è consigliabile anche usare un sistema a due pezzi con una
cintura.187
Fig 29 Altezza dello stoma188
186
Borwell B. (1996) Managing stoma problems. Professional nurse, MacMillan ;agazines Ltd, London
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.96
188
RNAO, Registered Nurses’s Association of Ontario (2009) Clinical best practice guidelines: Cura e
gestione delle stomie, p.71
187
81
6.8 STENOSI
Avviene quando l’apertura (lume) si restringe a causa della formazione di tessuto
cicatriziale dovuto a necrosi, infezione, retrazione o distacco muco cutaneo.
Può rendere difficoltoso il passaggio delle feci che si possono raccogliere intorno alla
stomia provocando ulcerazione e infiammazione della cute.
Nel lungo termine si rende necessario un intervento chirurgico di revisione, ma il
trattamento da intraprendere nel frattempo consiste nell’uso di un dilatatore per
allargare l’apertura della stomia.189
189
Collet K. (2002) Pratical aspects of stoma management. Nursing Standard 6
82
CAPITOLO VI
INDAGINE OSSERVAZIONALE SULLE COMPLICANZE
STOMALI E PERISTOMALI NELLE ILEOSTOMIE,
COLOSTOMIE E UROSTOMIE EFFETTUATA PRESSO IL
CENTRO INCONTINENTI E STOMIZZATI A.RI.STOM. E
L’U.O. DI CHIRURGIA GENERALE E D’URGENZA
DELL’AUSL DI RIMINI
83
In letteratura si possono trovare moltissimi studi che si sono occupati di complicanze
stomali in genere e, in particolare, di quali si manifestano negli individui portatori di
stomie differenti: colostomia, ileostomia, urostomia.
Come è stato illustrato nella prima parte di questo lavoro, lo sviluppo di complicanze a
carico della stomia, oltre a determinare un marcato peggioramento della qualità di vita,
può essere causa di reintervento chirurgico, ritardo nella dimissione, protrarsi della
convalescenza e uso di una maggior quantità di presidi.190
Per quanto riguarda le stomie uro-digestive, spesso la causa primaria di problematiche è
da imputarsi ad errori di progettazione iniziale, da esecuzione, e cura non adeguata nelle
fasi pre e postoperatorie.191
Per questi motivi la vigilanza sulla comparsa di complicanze diventa importante: saper
prevenire,
riconoscere, valutare e trattare precocemente l’insorgenza di una
complicanza può fornire un valido supporto nel migliorare la qualità di vita della
persona stomizzata.
6.1 IL CAMPIONE, IL METODO D’INDAGINE E LA DESCRIZIONE DEL
QUESTIONARIO
Il campione è composto complessivamente da 75 soggetti divisi in tre gruppi da 25,
rispettivamente in colostomizzati, ileostomizzati e urostomizzati.
Il numero del campione risulta limitato poiché i soggetti che presentano maggiore
affluenza all’ambulatorio sono quelli con confezionamento recente della stomia, e
quindi necessitano di essere seguite per la corretta educazione alla gestione, o quelli che
presentano complicanze e quindi di recano all’ambulatorio frequentemente per poter
effettuare le medicazioni. Si è ritenuto non includere nello studio i soggetti stomizzati
che non si sono presentati in ambulatorio. Lo studio è stato redatto dopo aver svolto un
periodo di tirocinio di un mese in entrambi i reparti durante i quali, oltre al reclutamento
dei soggetti per lo studio, sono anche state consultate un centinaio di cartelle cliniche.
190
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw Hill,
p.94
191
Cimmino R., Rastelli G.(2002) A.I.O.S.S. 20 anni di noi
84
I soggetti sottoposti al questionario osservazionale generale e sul grado di
dipendenza192 sono stati reclutati presso l’ambulatorio “Incontinenti e Stomizzati
A.Ri.Stom” e l’ U.O. di “Chirurgia Generale e d’Urgenza”, entrambi appartenenti
all’AUSL di Rimini.
Lo strumento utilizzato per le rilevazioni è ispirato alla scheda di osservazione generale
e del grado di dipendenza193 redatta da A.I.O.S.S. ( Associazione Italiana Operatori
Sanitari di Stomaterapia ).
La valutazione è riferita al momento della somministrazione.
Il questionario è strutturato in modo da garantire l’anonimato, l’individualità e la
riservatezza della compilazione. È costituito da 15 items a risposta chiusa ed è suddiviso
in 3 sezioni: una sezione generale nella quale si indagano i dati anagrafici del soggetto,
le abilità motorie e lo stile comportamentale; in un secondo punto sono richieste
informazioni sulla tipologia di stomia ( colo-, ileo-, uro- ), il periodo di
confezionamento, la tipologia di presidio utilizzato e la presenza di eventuali
complicanze stomali; infine viene presa in considerazione la competenza nell’autocura,
indagando il grado di autonomia o la necessità di intervento da parte di un caregiver, il
livello di informazione/conoscenza del materiale necessario e la conoscenza delle fasi
relative alla gestione della stomia , nonché delle attività socio ricreative che si possono
svolgere.
Il questionario è stato consegnato, previa richiesta di permesso alla Direttrice del Centro
Stomizzati e alla Coordinatrice dell’ U.O. di Chirugia, ai pazienti portatori di stomia
afferenti ai due servizi nel periodo di tempo tra il 9/8/2010 e il 17/9/2010.
I dati raccolti sono stati confrontati con quelli presenti in letteratura, in particolare con
quelli emersi dalla distribuzione del questionario A.I.O.S.S. a livello nazionale (1.111
schede).
192
Zanotti R. e AIOSS (2006) Coloproctologia, stomia e incontinenza: diagnosi infermieristica e
percorsi di assistenza. Carocci editore, Roma
193
Zanotti R. e AIOSS (2006) Coloproctologia, stomia e incontinenza: diagnosi infermieristica e
percorsi di assistenza. Carocci editore, Roma, p125
85
6.2 I RISULTATI
COLOSTOMIA
ILEOSTOMIA
UROSTOMIA
ETÁ
%
M
F
F
M
F
2
1
1
1
1
1
4
10,7%
Meno di 40
40-49
M
4%
50-59
3
2
3
2
4
2
21,3%
60-69
6
3
4
2
3
2
26,7%
70-79
3
2
5
3
6
3
29,3%
Più di 80
3
2
60%
40%
%
1
60%
40%
8%
56%
44%
Tabella 2 Età e sesso dei soggetti
Dal grafico emerge che in tutti e tre i gruppi la percentuale dei maschi è superiore a
quella delle femmine: 60% di maschi e 40% di femmine nelle colostomie e ileostomie,
56% di maschi e 44% di femmine nei soggetti urostomizzati.
Per quanto riguarda l’età, troviamo il 4% dei pazienti con età inferiore ai 40 anni e l’8%
con età superiore agli 80 anni. Il restante 88% si distribuisce con andatura crescente tra i
40 e i 79 anni, con un picco del 29,3% tra i 70 e 79 anni.
In letteratura troviamo che tra il 1989 e il 1998 vi è stato un aumento dell’incidenza del
cancro al colon retto, una delle principali cause di confezionamento di una stomia,
corrispondente al 21,2% negli uomini e al 1.5% nelle donne. 194
194
Borgatti L., Mattei M., Russo F. (2009) Gestione delle stomie e aspetti psicologici. Centro studi EBN,
Bologna
86
Distribuzione delle stomie per fasce d'età
10
9
8
9
7
6
5
4
3
2
1
0
5
6
6
5
5
9
8
5
5
70-79
1
0
> 80
3
2
1
0
< 40
40-49
50-59
Colostomie
60-69
Ileostomie
Urostomie
Meno del 5% dei pazienti ha una età inferiore ai 40 anni mentre più della metà ha una
età superiore ai 60 anni, un picco di incidenza lo si trova tra i 70 e 80 anni. 195
Le esistenti evidenze dimostrano che il sesso degli individui non è un fattore di rischio
indipendente per le complicazioni.196
Analizzando altri studi, si può segnalare una rewiew pubblicata nel 1990, relativa a
complicanze dermatologiche in pazienti portatori di colostomia e ileostomia; lo studio,
condotto su 362 pazienti dal 1 gennaio 1984 al 31 dicembre 1985 ( 93 conclusero
l’indagine: 58 ileostomie e 35 colostomie ) mise in evidenza la probabilità di una
correlazione tra età e problemi cutanei peristomali e il notevole numero di pazienti che
erano seguiti da uno stoma terapista per il trattamento di essi.197
195
Comb J.(2003) Role of the stoma care nurse: patients with cancer and colostomy.Br J Nurs. Jul 24Aug 13;12(14):852-6
196
RNAO, Registered Nurses Association of Ontario (2009) Ostomy Care and Management, Clinical
Best Practice Guidelines
197
Hellman J., Lago C.P. (1990) Dermatologic complications in colostomy and ileostomy patients
87
TIPO DI
COLOSTOMIA
ILEOSTOMIA
TEMPORANEA
4
20
PERMANENTE
21
5
UROSTOMIA
%
STOMIA
32%
25
68%
Tabella 3 Tipi di stomia nei tre gruppi di soggetti
Il 32% dei soggetti è portatore di una stomia temporanea, rispettivamente 4
colostomizzati e 20 ileostomizzati; il restante 68% è portatore di una stomia
permanente, così suddiviso nei tre gruppi: 21 colostomizzati, 5 ileostomizzati e tutti i 25
urostomizzati.
Distribuzione del tipo di stomia
30
25
20
15
10
5
0
Colostomie
Ileostomie
Temporanea
88
Urostomie
Permanente
COMPORTAMENTO
ABILITÁ MOTORIA
DOMICILIO
SCOLARITÁ
DATI DEMOGRAFICI
COLOSTOMIA ILEOSTOMIA UROSTOMIA
%
ELEMENTARE
9
7
6
29,3%
MEDIA
11
7
11
38,7%
SUPERIORE
4
9
7
26,7%
UNIVERSITÁ
1
2
1
5,3%
VIVE SOLO
7
6
8
28%
VIVE CON ALTRI
18
19
CONSERVATA
21
24
17
72%
23
90.7%
1
5.3%
PROBLEMI
DX
3
ARTI INFERIORI
SX
1
1
1
4%
PROBLEMI
DX
ARTI SUPERIORI
SX
15
14
14
57,3%
PAURA/ANSIA
8
10
10
37,3%
RIFIUTO DELLA
2
1
1
5,4%
STABILE/
CONTROLLATO
SITUAZIONE
Tab.4 Informazioni socio-demografiche
Per quanto riguarda l’aspetto socio-demografico vengono prese in considerazione le
variabili di : scolarità ( elementari, medie, superiori, università ), domicilio ( se vive
solo o con altri ), abilità motoria ( se conservata o compromissione di arti
inferiori/superiori ) e stile comportamentale ( controllato, paura/ansia, rifiuto della
situazione).
89
Distribuzione della scolarità
12
10
8
11
11
9
9
7
7
7
6
6
4
4
2
2
1
1
0
Elementari
Medie
Colostomie
Superiori
Ileostomie
Università
Urostomie
Dai dati emerge che il livello di scolarità maggiormente rappresentato è quello delle
scuole medie inferiori ( 38,7% ), seguito dal livello elementare (29,3%), superiore
(26,7) e infine quello universitario (5,3%).
In letteratura il livello di scolarità più rappresentato è quello elementare.198
198
Zanotti R. e AIOSS (2006) Coloproctologia, stomia e incontinenza: diagnosi infermieristica e
percorsi di assistenza. Carocci editore, Roma, p37
90
Ditribuzione del domicilio
20
18
16
14
12
10
8
6
4
2
0
18
7
19
17
8
6
Vive solo
Colostomie
Vive con altri
Ileosotmie
Urostomie
Il 72% dei soggetti intervistati dichiara di vivere con altre persone, il 28% vive da solo.
I dati si distribuiscono in modo pressoché omogeneo nei tre gruppi di studio.
Questi dati sono sovrapponibili a quelli emersi dalla letteratura.199
199
R. Zanotti e AIOSS (2006) Coloproctologia, stomia e incontinenza: diagnosi infermieristica e
percorsi di assistenza. Carocci editore, Roma, p37
91
Distribuzione dell'abilità motoria
30
25
21
24 23
20
15
10
3
5
0 1
1 1 1
0 0 0
0 0 0
Compr. Arto
sup. Dx
Compr. Arto
Sup. Sx
0
Conservata
Compr. Arto
inf. Dx
Colostomie
Compr. Arto
inf. Sx
Ileostomie
Urostomie
Il 90,7% dei soggetti riferisce un’abilità motoria conservata,
il restante 9,3% si
distribuisce tra compromissione alla’arto inferiore destro e sinistro.
Nessun soggetto intervistato presenta compromissione degli arti superiori.
Non ci sono sostanziali differenze di distribuzione dei dati nei tre gruppi di soggetti.
I dati emersi sono sovrapponibili a quelli della letteratura, dove i soggetti con abilità
motoria conservata sono più dell’80%.200
200
Zanotti R. e AIOSS (2006) Coloproctologia, stomia e incontinenza: diagnosi infermieristica e
percorsi di assistenza. Carocci editore, Roma, p38
92
Distribuzione dello stile comportamentale
16
15
14 14
14
12
10 10
10
8
8
6
4
2
2
1
1
0
Stabile
Colostomie
Ansia/Paura
Ileostomie
Rifiuto della
situazione
Urostomie
Il 57,3% dei soggetti riferisce uno stile comportamentale stabile e controllato, il 37,3%
riferisce ansia e paura, il restante 5,4% rifiuto della situazione.
Relativamente all’umore e allo stile comportamentale, dai dati della letteratura emerge
che il 76% dei soggetti indagati si mantiene stabile, il 50% non presenta ansia e paura, il
61% non rifiuta, esita o rinuncia alla propria situazione.201
201
Zanotti R. e AIOSS (2006) Coloproctologia, stomia e incontinenza: diagnosi infermieristica e
percorsi di assistenza. Carocci editore, Roma, p38
93
PERIODO DI
COLOSTOMIA
ILEOSTOMIA
UROSTOMIA
%
CONFEZIONAMETO
%
%
%
Tot.
< 3 MESI
2
8%
4
16%
3
12%
12%
3-6 MESI
2
8%
9
36%
4
16%
20%
6 MESI-1 ANNO
3
12%
5
20%
7
28%
20%
1-3 ANNI
5
20%
4
16%
6
24%
20%
3-5 ANNI
4
16%
3
12%
5
20%
16%
> 5 ANNI
9
36%
12%
Tabella 5 - Periodi di confezionamento della stomia
Il dato “distanza dall’intervento” varia da un periodo inferiore ai 3 mesi ad uno
superiore ai 5 anni.
Considerando tutti e tre i tipi di stomia, le percentuali maggiormente rappresentate sono
quelle che vanno da 3 a 6 mesi, dai 6 mesi a 1 anno e da 1 a 3 anni, con una percentuale
del 20% ognuna.
L’andamento cresce gradualmente da sotto i 3 mesi, si stabilizza tra 3 mesi e 3 anni e
decresce dai 3 anni a oltre i 5.
94
Distribuzione dei periodi di confezionamento
10
9
8
7
6
5
4
3
2
1
0
9
9
7
6
5
4
5
4
3
2
< 3 mesi
4
3
5
4
3
2
3-6 mesi
6 mesi- 1
anno
Colostomie
1-3 anni
Ileostomie
3-5 anni
0
>5 anni
Urostomie
Andando ad analizzare i tipi di stomia singolarmente emerge che le colostomie
raggiungono il picco nel periodo di confezionamento oltre i 5 anni (36%), le ileostomie
nel periodo dai 3 ai 6 mesi (36%) e le urostomie dai 6 mesi a 1 anno (28%).
95
PRESIDIO DI
COLOSTOMIA ILEOSTOMIA UROSTOMIA
RACCOLTA
%
%
%
%
Tot.
MONOPEZZO
21
84%
6
24%
14
56%
54,7%
DUE PEZZI
4
16%
19
76%
11
44%
45,3%
Tabella 6 - Presidi di raccolta utilizzati
Il presidio di raccolta in generale più utilizzato è il monopezzo, con il 54% di
rappresentanza, ne fanno uso l’84% dei colostomizzati e il 56% degli urostomizzati.
Il 76% degli ileostomizzati utilizza un presidio a due pezzi.
Distribuzione del presidio di raccolta utilizzato
25
21
19
20
14
15
11
10
6
4
5
0
Monopezzo
Colostomie
Due pezzi
Ileostomie
96
Urostomie
COLOSTOMIA ILEOSTOMIA
NESSUNA
UROSTOMIA
%
11
7
10
37,3%
14
18
15
62,7%
COMPLICANZA
COMPLICANZE
Tabella 8 - Risultati della scala di valutazione delle complicanze
Il 62% dei soggetti intervistati presenta complicanze.
Le ileostomie sono la categoria più rappresentativa.
Distribuzione delle complicanze
20
18
16
14
12
10
8
6
4
2
0
18
14
11
15
10
7
Nessuna Complicanza
Colostomie
Complicanze
Ileostomie
97
Urostomie
CONDIZIONI DELLA
COLOSTOMIA ILEOSTOMIA UROSTOMIA
CUTE
PERISTOMALE
%
%
%
%
Tot.
INTATTA
20
80%
12
48%
13
52% 60%
IRRITATA
3
12%
9
36%
9
36% 28%
LESIONI
2
8%
4
16%
3
12% 12%
Tabella 7 - Condizioni della cute peristomale
La cute peristomale risulta intatta nel 60% dei soggetti, irritata nel 28% e presenta
lesioni nel 12%.
Troviamo maggiori percentuali di soggetti con cute peristomale irritata e lesioni
negli ileostomizzati ( 52% ) ed urostomizzati ( 48% ).
Distribuzione delle condizioni della cute
peristomale
25
20
20
15
12
13
9
10
5
9
4
3
2
3
0
Intatta
Colostomie
Irritata
Ileostomie
98
Lesioni
Urostomie
COLOSTOMIA
ILEOSTOMIA UROSTOMIA
%
MEDIA
D.S.
63,2%
10
3,6
14%
2,3
3,3
4,2%
0,6
0,94
ALTERAZIONE
5
CUTANEA
13
12
PERISTOMALE
7
ERNIA
2
PROLASSO
STENOSI
2
1
1
8,5%
1,3
0,47
RETRAZIONE
1
2
2
10,1%
1,6
0,47
Tabella 9 - Risultati dei singoli items della scala di valutazione delle complicanze
La complicanza maggiormente rappresentata è l’alterazione cutanea peristomale,
presente nel 63,2% dei soggetti con complicanze, seguita dall’ernia ( 14% ), dalla
retrazione ( 10,1% ), dalla stenosi ( 8,5% ), infine dal prolasso ( 4,2%).
Distribuzione dei risultati dei siingoli items della scala
di valutazione delle complicanze
14
12
10
8
6
4
2
0
13
12
7
5
2
2
0 0
Alterazione
cutanea
peristomale
Ernia
Colostomie
0
0
1 1
Prolasso
Stenosi
Ileostomie
Urostomie
99
1
2 2
Retrazione
L’alterazione cutanea peristomale si riscontra maggiormente nei soggetti con ileostomia
e urostomia; l’ernia la troviamo soltanto nella colostomia; retrazione e stenosi sono
distribuite in modo pressoché omogeneo nei tre gruppi di soggetti, il prolasso è
presentato solo dall’ileostomia.
COLOSTOMIA ILEOSTOMIA UROSTOMIA
%
MEDIA D.S.
AUTOCURA
15
13
16
58,7%
14,7
1,24
CURA DA
10
12
9
41,3%
10,3
1,25
24
24
23
94,6%
23,7
0,47
23
24
23
93,3%
23,3
0,47
22
22
21
86,6%
21,7
0,47
PARTE DI
CAREGIVER
CONOSCENZA
MATERIALI
CONOSCENZA
CURA
CONOSCENZA
ATTIVITÁ CHE
SI POSSONO
SVOLGERE
Tabella 10 - Dati sull’autonomia nella cura della stomia e sulla conoscenza
Dai dati emerge che il 58,7% dei soggetti si autocura, il 42,3% è aiutato da un caregiver.
Le conoscenze sui materiali, sulle fasi di cura della stomia e sulle attività che si possono
svolgere si mantengono buone in tutte e tre le classi di soggetti, con percentuali che
oscillano tra l’86,6% e il 94,6%.
100
In letteratura202, in riferimento all’autocura, il 67% delle persone osservate risultano
autonome mentre il 27% fanno riferimento a un caregiver.
L’81% dei pazienti conosce il materiale utilizzato, il 79% conosce le fasi di cura
della stomia e il 57% dimostra particolare interesse/motivazione verso le attività che
può svolgere.
In letteratura tali variabili sono inoltre state messe a confronto con il dato “distanza
dall’intervento” ed è emerso che:
-
con l’aumentare dei giorni dall’intervento operatorio si rafforza l’attività di cura
svolta dal soggetto e diminuisce quella richiesta al caregiver;
-
la conoscenza dei materiali e delle fasi non subisce notevoli cambiamenti tranne
nell’immediato post-operatorio, dove il soggetto risulta meno informato;
-
la motivazione tende ad aumentare con il passare dei giorni, come del resto la
capacità di gestione e la competenza a gestire lo stile di vita.
Distribuzione del grado di autonomia e delle conoscenze
30
25
20
15
15
24 24 23
23 24 23
Conoscenza
materiali
Conoscenza
cura
22 22 21
16
13
10
10
12
9
5
0
Autocura
Cura da parte
di un caregiver
Colostomie
Ileostomie
202
Conoscenza
attività che si
possono
svolgere
Urostomie
Zanotti R. e AIOSS (2006) Coloproctologia, stomia e incontinenza: diagnosi infermieristica e
percorsi di assistenza. Carocci editore, Roma, p38-39
101
6.3 DISCUSSIONE
Come detto in precedenza, lo sviluppo di complicanze a carico della stomia, oltre a
determinare un marcato peggioramento della qualità di vita,
può essere causa di
reintervento chirurgico, ritardo nella dimissione, protrarsi della convalescenza e uso di
una maggior quantità di presidi.203
In una rewiew pubblicata nel 2008 da Salvadena relativa all’incidenza delle
complicanze stomali e peristomali in individui con colostomia, urostomia e ileostomia
si confrontano 21 studi pubblicati in Inghilterra tra il Gennaio 1990 e l’Agosto 2007,
riportando il numero di complicanze emerse tra i partecipanti allo studio. I tipi di
complicanze più comunemente riportati erano retrazione, ernia, prolasso, alterazione
cutanea peristomale e necrosi.204
Herlufsen
riporta uno studio del 2006 condotto su 202 persone con ileostomie,
colostomie e urostomie permanenti. Le complicazioni si verificarono nel 45% ed erano
classificate come medie (57%) moderate (33%) o gravi (10%). I tipi di lesioni cutanee
includevano erosioni, macerazioni, eritema e dermatiti irritative. Collettivamente esse
contano il 77% di tutte le complicazioni. I disordini della cute peristomale persistevano
per più di tre mesi nel 76% dei casi, ma l’80% non ricercava una cura da un
professionista. I clienti con una ileostomia aveva tassi di complicazioni molto elevati
(57%) dopo le urostomie (48%) e colostomie (35%).205
L’indagine, pur esaminando un numero limitato di persone, è perfettamente in linea con
gli studi che si sono occupati di questo argomento.
203
Porret T., McGrath A. (2006) La persona stomizzata: assistenza, cura e riabilitazione, McGraw
Hill, p.94
204
Salvadena G. (2008) Incidence of complications of the stoma and peristomal skin among
individuals with colostomy,ileostomy, ans urostomy. A systematic review. Journal of wound ostomy
continence nursing
205
RNAO, Registered Nurses Association of Ontario (2009) Ostomy Care and Management, Clinical
Best Practice Guideline
102
Il questionario utilizzato ha permesso di indagare non solo l’aspetto clinico, quello delle
complicanze relative alla stomia, ma ci ha anche fornito importanti informazioni sociodemografiche e sulle condizioni di autocura, che hanno contribuito ad arricchire lo
studio, fornendo un quadro generale delle caratteristiche dei pazienti afferenti
all’ambulatorio.
I risultati dell’indagine osservazionale hanno evidenziato che l’età media dei pazienti
stomizzati afferenti al centro si distribuisce con andatura crescente tra i 40 e i 79 anni,
con un picco del 29,3% tra i 70 e 79 anni.
Le evidenze scientifiche, dimostrano che vi è influenza con l’età sulle complicazioni
stomali e peristomali. L’età era associata ad un probabile aumento di precoci
complicanze stomali e peristomali in due studi. Le ricerche hanno anche indagato circa
l’influenza di fattori indirettamente associati all’età, come la percezione sensoria,
alterazione delle funzioni cognitive, o diminuzione delle fini abilità motorie,
conducendo a raccomandazioni sull’importanza di valutare l’impatto di questi fattori
sulle abilità dei pazienti anziani per gestire le stomie e valutare le complicanze.206
Il 68% di soggetti è portatore di una stomia permanente, percentuale alla quale
contribuiscono soprattutto colostomizzati e urostomizzati; l’80% degli ileostomizzati ha
infatti una stomia temporanea. Grazie alle nuove tecnologie, terapie, tecniche
chirurgiche ( suturatici meccaniche, interventi in laparoscopia), e diagnosi precoce, si è
ottenuta una drastica riduzione delle colostomie definitive e si è avuto un aumento delle
stomie intestinali temporanee. L’aumento delle stomie intestinali temporanee è
avvenuto anche a livello Europeo, prendendo ad esempio la statistica di alcuni paesi si
può notare che durante il trimestre Gennaio-Marzo 2004 le stomie temporanee superano
notevolmente le stomie definitive.207
206
RNAO, Registered Nurses Association of Ontario (2009) Ostomy Care and Management, Clinical
Best Practice Guideline
207
http://www.nonsolostomia.com/stomie_gestione.html ( 23/09/10)
103
N° stomie
N° stomie
temporanee
definitive
4632
2928
1704
Francia
3461
2340
1121
Germania
7865
4446
3419
Spagna
818
637
181
Paese Europeo
N° nuove colo-ileo
Italia
Tab. 11 – Confezionamento nuove stomie in Europa nel trimestre Gennaio-Marzo 2004
Per quanto riguarda l’aspetto socio-demografico: il livello di scolarità maggiormente
rappresentato è quello delle scuole medie inferiori con 38,7% di soggetti, il 72% degli
intervistati dichiara di vivere con altre persone, il 28% vive da solo, più del 90%
riferisce un’abilità motoria conservata, il 57,3% riferisce uno stile comportamentale
stabile e controllato, il 37,3% riferisce ansia e paura, il restante 5,4% rifiuto della
situazione.
In merito al periodo di confezionamento, considerando tutti e tre i tipi di stomia, le
percentuali maggiormente rappresentate sono quelle che vanno dai 3 a 6 mesi, dai 6
mesi a 1 anno e da 1 a 3 anni, con una percentuale del 20% ognuna.
Il presidio di raccolta in generale più utilizzato è il monopezzo, con il 54% di
rappresentanza, ne fanno uso l’84% dei colostomizzati e il 56% degli urostomizzati. Il
76% degli ileostomizzati utilizza invece un presidio a due pezzi.
Il 62% dei soggetti intervistati presenta complicanze, il 72% degli ileostomizzati
intervistati ne fanno parte.
La cute peristomale risulta intatta nel 60% dei soggetti, irritata nel 28% e presenta
lesioni nel 12%.
104
La complicanza maggiormente rappresentata è l’alterazione cutanea peristomale,
presente nel 63,2% dei soggetti con complicanze, seguita dall’ernia ( 14% ), dalla
retrazione ( 10,1% ), dalla stenosi ( 8,5% ), infine dal prolasso ( 4,2%).
L’evidenza scientifica sostiene costantemente l’associazione tra tipi di stomie e
incidenza di complicazioni peristomali, in particolare sostiene le seguenti conclusioni:
-
le ileostomie sono associate ad un’alta incidenza di problemi cutanei peristomali
rispetto alle colostomie;208
-
le urostomie sono associate ad un’alta incidenza di problemi cutanei peristomali
rispetto alle colostomie.
L’incidenza delle patologie stomali, riportata da casistiche nazionali ed internazionali è
del 70%, dato, questo, che deve far riflettere e che giustifica l’attenzione che gli
operatori dei Centri di Riabilitazione rivolgono verso la prevenzione ed il trattamento di
tali patologie.209
Il 58,7% dei soggetti si autocura, il 42,3% è aiutato da un caregiver.
Le conoscenze sui materiali, sulle fasi di cura della stomia e sulle attività che si possono
svolgere si mantengono buone in tutte e tre le classi di soggetti, con percentuali che
oscillanno tra l’86,6% e il 94,6%.
Le evidenze affermano che l’educazione sulla corretta cura della stomia è imperativa
poiché permette di identificare rapidamente i segni e i sintomi delle complicazioni.210
Redman si riferisce alla preparazione dell’autogestione come “all’addestramento che le
persone necessitano in condizioni di salute croniche per essere in grado di assumere i
farmaci e a mantenere i regimi terapeutici, continuare la vita di tutti i giorni come il
lavoro, la famiglia e trattare del futuro, inclusi i cambiamenti nella pianificazione della
propria vita, della frustrazione, della rabbia e della depressione” che accompagnano una
condizione cronica. Una stomia non sempre è considerata come una condizione cronica,
208
Duchesne J.C., Wang Y.Z., Weintraub S.L., Boyle M., Hunt J.P. (2002) Stoma complications: a
multivariate analysis. American Surgeon, 68(11)
209
http://www.robertoaloesio.it/Stomie_2.htm#1 (23/09/10)
210
RNAO, Registered Nurses Association of Ontario (2009) Ostomy Care and Management, Clinical
Best Practice Guideline
105
ma vivere con una stomia richiede che il paziente impari molte abilità di
autogestione.211
6.4 CONCLUSIONI
L’indagine è stata svolta su soggetti valutati presso “l’Ambulatorio Incontinenti e
Stomizzati A.Ri.Stom.” e l’U.O. di “Chirurgia Generale e d’Urgenza” di Rimini.
Ricordiamo che il campione è composto complessivamente da 75 soggetti divisi in tre
gruppi da 25 rispettivamente in colostomizzati, ileostomizzati e urostomizzati.
Confrontando i risultati ottenuti con quelli presenti in letteratura, si può affermare che
l’indagine, pur esaminando un numero limitato di persone, è perfettamente in linea con
gli studi che si sono occupati di questo argomento.
L’assistenza al paziente stomizzato è sicuramente uno degli ambiti in cui l’infermiere ha
trovato una maggiore autonomia d’azione: si é visto come la figura dell’infermiere
stomaterapista aiuti il paziente e i familiari ad acquisire altri punti di vista e nuovi
significati in merito alla malattia, agli interventi, alle terapie, alla stomia; a osservare
non solo ciò che è “rotto”, ma a sviluppare la capacità di vedere ciò che ancora si può
realizzare nonostante la presenza della malattia e delle limitazioni a essa connesse.
Dall’analisi è emerso che la maggior parte dei soggetti intervistati presenta complicanze
legate alla stomia, le stesse complicanze variano col tipo di stomia, con notevole
aumento di difficoltà nell’autocura e compromissione della qualità di vita.
Concludendo, adottando un approccio multidisciplinare al problema, numerose
situazioni cliniche possono essere riconosciute precocemente e facilmente trattate,
permettendo in tal modo di portare un miglioramento della qualità di vita del paziente
stomizzato.
211
RNAO, Registered Nurses Association of Ontario (2009) Ostomy Care and Management, Clinical
Best Practice Guideline
106
APPENDICE
107
108
109
BIBLIOGRAFIA
110
AISLeC, Associazione Infermieristica per lo Studio delle Lesioni Cutanee (2000) Linee
guida integrali dell’AHRQ per la prevenzione e trattamento delle lesioni da decubito
Aloesio R. (2006) Congresso Satellite al XX° Congresso Nazionale di Fisiopatologia
Chirurgica –SIFIPAC- Cuneo
Anthony C.P, Kolthoff N.J. (1977) Fondamenti di anatomia e fisiologia dell’uomo,
Milano, Casa Editrice Ambrosiana, p. 404
Barp A., Brazzale R., Cimmino C. et al. (2007) Le complicanze del complesso stomale.
In: Gruppo di ricerca A.I.O.S.S. Saracco C., Clinica infermieristica in stomaterapia:
dalle evidenze agli strumenti operativi. Hollister 2007
Best Practice (2003) L’impatto della tricotomia preoperatoria sull’incidenza delle
infezioni delle ferite chirurgiche, Volume 7, Issue 2, Traduzione a cura di Forni C.,
collaboratrice Centro Studi EBN
Black P. (1997) Practical stoma care, Nursing Standard 11
Black P. (2000) Holistic Stoma Care. Ballière Tindall, London
Borgatti L, Mattei M., Russo F. (2009) Gestione delle stomie e aspetti psicologici.
Centro studi EBN, Bologna
Borwell B. (1996) Managing stoma problems. Professional nurse, MacMillan ;
magazines Ltd 15, London
Bosio G., Pisani F. et al. (2006) Studio osservazionale multicentrico sulle alterazioni
cutanee peristomalipost-enterostomie (S.A.C.S.) classificazione delle alterazioni
peristomali, in Wound Care Times , anno IV, n° 1 Aprile 2006
Bradley M. (1997) Essential elements of ostomy care. American journal of nursing 67
Byrne D.J., Napier A., Phillips G. et al. (1991) Effect of whole body disinfection on
skin flora in patients undergoing elective surgery. Journal of hospital infection 21
Burch J. (2004) The management and care of people with stoma complications, British
Journal of nursing 13
111
Cainini M.D., Tadini L., La stomia: problemi reali e potenziali. In: G. Roveron, G.
Rastelli (2006) Atti XXI corso in Stomatoterapia Coloproctologia Disfunzioni del
pavimento pelvico “A.I.O.S.S. Pensieri ed azioni” 5-6-7-8 ottobre 2006
Cimmino R., Rastelli G. (2002) A.I.O.S.S. 20 anni di noi, p. 76-81
Clayton L.T. (1994) Dizionario enciclopedico di scienze mediche, MC-Graw Hill,
Milano
Colaiocco M.E., L’assistenza e la riabilitazione della persona con derivazione urinaria
e intestinale. In: G. Roveron, G.Rastelli (2006) Atti XXI corso in Stomatoterapia
Coloproctologia Disfunzioni del pavimento pelvico “A.I.O.S.S. Pensieri ed azioni” 5-67-8 ottobre 2006
Collet K. (2002) Pratical aspects of stoma management. Nursing standard 6
Comb J.(2003) Role of the stoma care nurse: patients with cancer and colostomy.Br J
Nurs. Jul 24-Aug 13;12(14):852-6
Corso Convatec (2009) Stomaterapia di base e complicanze stomali
Donà M. (2005) Assistenza infermieristica al paziente con derivazione intestinale: dalla
dipendenza all’autonomia. In: Rivista Infermieri Informati, IPASVI Vicenza, anno V,
numero 3
Dossier Infad (2007) Stomie intestinali: gestione del paziente nel periodo
perioperatorio
Dossier Infad (2008) Assistenza al paziente nel periodo pre operatorio
Duchesne J.C., Wang Y.Z.,. Weintraub S.L, Boyle M., Hunt J.P. (2002) Stoma
complications: a multivariate analysis. American Surgeon, 68
Dyer S. (1988) Stoma care: Choosing the right appliance. Professional nurse 3
112
Ellis H. (2004) Clinical anatomy. A revision and applied anatomy for clinical students.
Blackwell Science, Oxford
Erwin-Toht P., Doughty D. (1992) Principles and procedures of stomal management.
In: B. Hampton, R. Bryant, eds. Ostomies and continent diversions. Mosby Year Book,
St. Louis
Ewing G. (1989) The nursing preparation of stoma patients for selfcare, Journal of
advanced nursing 14
Farbrother M. (1993) What can I eat? Nursing times 89
Ferlay J. , Bray F., Sankila R. and Parkin DM. EUCAN: Cancer incidence, mortality
and prevalence in the European union 1997, version 4.0 IARC No.4, Lyon, IARCPress,
1999
Gasperini (2009) Complicanze stomali. Corso riparazione tessutale Convatec
Gibelli G., Giudici V., Rocchi P. (1999) Le stomie addominali,complicanze e principi
di stoma terapia. Settimo milanese, La Litotipo
Giulietti P., Marrano N.(2005) Manuale di chirugia generale per scienze
infermieristiche, Bologna, Monduzzi editore, p. 308
Gruppo di ricerca “Mosé le tavole” (2003), Gli strumenti operativi per l’assistenza in
stomaterapia
Gujot M., Conge M., Montandon S.(2000) Sistemi di derivazioni digestive. Gestione
tecnica e approccio relazionale di fronte agli ileo e colostomizzati temporanei e
definitivi. Encycl. Mèd. Chir. Editions Scientifiques et Mèdicales Elsevier SAS, Paris,
Tecniche chirurgiche- Addominale, p. 9
Hellman J, Lago C.P.(1990) Dermatologic complications in colostomy and ileostomy
patients
Herlufsen P., Olsen A.G., Carlsen B. , et al. (2006) Study of Peristomal Skin Disorders
in patients with permanent stomas. British Journal of Nursing.Vol 15
113
Hess C.T. (1999) Guida clinica alla cura delle lesioni cutanee, Milano, Masson
http://www.nonsolostomia.com/stomie_gestione.html (30/03/2010)
http://www.pillole.org/public/aspnuke/news.asp?id=4314 (01/04/2010)
http://www.ibdbrescia.it/malattie-retto02.html (01/04/2010)
http://www.discat.unige.it/chirurg/nuno_40.html ( 01/04/2010)
http://www.saluter.it/wcm/colon/pagine/fattori_rischio.htm ( 01/04/2010)
http://www.corriere.it/sportello-cancro/dizionario/voci/tumori_colon-retto_varieta.shtml
(01/04/2010)
http://www.aistom.org/pagine/eventi/articoli-scientifici.html (01/04/2010)
http://www.convatec.it/it/cvtit-prstsknhit/cvt-portallev1/0/detail/0/534/924/lintegritadella-cute-peristomale.html (04/06/10)
http://www.convatec.it/it/cvtit-productsit/cvt-products/0/proddett/0/397/687/cinturaaddominale.html/[link-prod?franchise=46&typesearch=187&proddett=687 (06/06/10)
http://www.convatec.it/it/cvtit-sknsmpcit/cvt-cntsngcol/0/detail/0/542/928/simposiosulle-alterazioni-cutanee-peristomali-pun.html (04/06/10)
http://www.convatec.it (26/06/10)
Keshav S. (2003) The gastrointestinal system at a Glace. Blackwell Science, Oxford
Kirsner J.,
Saunders
Shorter R. (2000) Inflammatory bowel disease, Philadelphia, W. B.
Knowels C., Lewis P.J. (2003) Risk assessment and classification of septic diverticular
disease. In: I. Taylor & C. Johnson , eds. Recent Advances in Surgery, Vol.26.Royal
Society of Medicine Press, London.
114
Lawson A. (2003) Complications of stomas, In: D.C. Elcoat, ed. Stoma care nursing,
Hollister Ltd, Berkshire
Lee J. (2001) Common stoma problems: a brief guide for community nurses. British
Journal of community nursing 6
Lega Cancro svizzera (2003) L’ileostomia,una guida della lega contro il cancro per
malati e familiari, Impressum, Berna
Lodi A., Mancini L.L., Coassini A.(2000) La dermatite o eczema allergico da contatto
nella sindrome da stasi e nell’ulcera cutanea. Milano, Springer Verlag, Italia
Lyon C., Smith A.(2001) Abdominal stomas and their skin disorders: an atlas of
diagnosis and management. Martin Dunitz, London
Mangram A.J., Horan T.C., Person M.L. et al. (1999) Guideline for prevention of
surgical site infection. Infection control and hospital epidemiology
Marino A., Ivaldo M.(2000) L’organo cute- anatomia: l’epidermide, il derma, la
vascolarizzazione, l’innervazione; MilanoSpringer Verlag Italia
Moore K., Dalley A.F.(1999) Clinically Orientated Anatomy. LippincottWilliams &
Wilkins, Philadelphia
Netter (2006) Atlante di anatomia umana interattivo, Elsevier
Nougeras J., McGannon E. (1999) Familial adenomatosus polyposis. In: T. Porret, N.
Daniels, eds. Essential coloproctology for nurses. Whurr Publishers, London
Padilla G., Grant M.(1985) Quality of life as a crace nursing out come variable. In:
Advances in nursing science
Paintbrush J. (2007) The penny drops: diario di uno stomizzato, la vita che rinasce,
Campanotto editore, Prato, p.10
115
Piano Nazionale Linee Guida (2003) Antibiotico profilassi perioperatoria nell’adulto.
Zadig, Milano
Porret T, McGrath A.(2006) La persona stomizzata: assistenza , cura e riabilitazione,
McGraw Hill, p. 5-8, 18-22, 34-36, 39, 41-42, 44, 46, 58-60, 70-71, 76-77, 85-86, 9496, 124
Porret T., Joels J. (1996) Continuing care in the community. In: C. Myers, ed: Stoma
Care Nursing: a patient centred approach. Arnold, London
Proietto M. (2009) Preparazione all’intervento chirurgico: colloquio e disegno
preoperatorio. In: atti A.I.O.S.S., corso di formazione e aggiornamento
RNAO, Registered Nurses Association of Ontario (2009) Ostomy Care and
Management, Clinical Best Practice Guidelines, IABPG – International affairs & best
practice guidelines, tradotto a cura di Rivolo M., collaboratore Centro studi EBN, p. 1718, 27-28, 31-36
Rolstad B.S., Erwin-Toth P. (2004) Peristomal Skin Complications: Prevention and
Management. Ostomy Wound Management
Salvadena G. (2008) Incidence of complications of the stoma and peristomal skin
among individuals with colostomy,ileostomy, ans urostomy. A systematic review.
Journal of wound ostomy continence nursing
Sher M.E., Cheney L., Ricciardi J.(1999) Diverticular disease. In: T. Porret & N.
Daniel, eds. Essential Coloproctoly for Nurses. Whurr Publishers, London.
Shoetz D.J. (1993) Uncomplicated diverticulitis. In: B.C. Wolf, ed. Surgical Clinics of
North America. WB Saunders, Philadelphia
Sidoli O. (2005) Progetto cometa: l’utilizzo delle medicazioni avanzate nel trattamento
delle lesioni cutanee peristomali e delle fistole, AIOSS/Braun, elaborato vincitore di
progetto di ricerca nazionale in evidence based nursing, p. 3, 5-12
Siegfried D.R. (2002) Anatomy and Phisiology for dummies. John Wiley & Sons Inc.,
Columbia
116
Smeltzer S.C., Bare B.G.(2006) Brunner Suddarth, Nursing Medico Chirurgico,
Milano, Casa Editrice Ambrosiana, p. 481, 1134, 1138, 1257-1258, 1264, 1268, 12751277
Thibodeau G., Patton K.T. ( 2002) Anathomy and Physiology, 5th edn. C.V. Mosby,
New York, p. 667
Valera L.(2005) Corso di formazione stomaterapisti, A.I.O.S.S. 2005-2006
Veneroni L. (2008) Protocollo ospedaliero: programma di riabilitazione nei pazienti
con ileostomia da condurre alla ricanalizzazione, AUSL Rimini
Wade B. (1989) A stoma is for life, Scutari press, Harrow
Watson R. (2006) Anatomy and Physiology for Nurses, 11th edn. Bllière Tindall, Royal
College of Nursing, Edinburgh
Weiss E., Johnson T. (1999) Colorectal cancer. In: T. Porret, N. Daniel, eds. Essential
coloproctology for nurses, Whurr Publisher, London
Zanotti R. e A.I.O.S.S. (2006) Coloproctologia, stomia e incontinenza, diagnosi
infermieristica e percorsi di assistenza, Carocci Faber editore, Roma, p.23-24, 37-39,
95, 125
117
Ringraziamenti
Alla fine di questo percorso vorrei ringraziare alcune persone per me importanti che
hanno contribuito alla stesura di questa tesi di laurea.
In particolare vorrei ringraziare per il prezioso aiuto la prof.essa Mele Costanza, che
come relatrice di questo lavoro ha messo a disposizione la sua immensa pazienza,
competenza e disponibilità e che ha mostrato sincero interesse per il tema trattato.
Un caloroso ringraziamento va a tutto il personale dell’A.Ri.Stom. e all’U.O. di
Chirurgia, in particolare a Giuseppina Messina, infermiera stomaterapista nonché
correlatrice di questa tesi, che ringrazio per i preziosi consigli, la continua disponibilità
e tutto il tempo che ha sempre trovato da dedicare a questo studio; ringrazio la signora
Luisa Ridolfi, responsabile del centro, per la preziosa opportunità che mi ha dato, quella
di poter effettuare un tirocinio presso l’ambulatorio di stomaterapia, permettendomi di
fare un’esperienza a diretto contatto con la realtà di cui ho parlato nel lavoro da me
svolto. Ringrazio inoltre i due infermieri stomaterapisti Domenico Ciotti e Agnese
Amantini per la disponibilità e la comprensione che hanno sempre dimostrato durante
tutto il periodo di tirocinio da me svolto.
Ringrazio le mie tutors prof.essa C.Mele e P. Di Giacomo per avermi accompagnata
lungo questo cammino con la loro continua disponibilità.
Ringrazio i miei genitori per avermi sempre sostenuto e incentivato.
Ringrazio Luca per avermi letteralmente supportato e sopportato durante questi tre anni.
Ringrazio le mie compagne di avventure, Giulia, Valentina e Francesca, per l’amicizia
che abbiamo costruito in questi anni, che sono stati speciali soprattutto grazie a loro.
Infine ringrazio tutti i pazienti che ho incontrato, che attraverso le emozioni da loro
trasmesse mi hanno fatto capire di aver fatto la scelta giusta.
118