> NURSING
NUTRIZIONE ENTERALE
Assistenza infermieristica nell’alimentazione
> di RITA GIACOMELLI*
LA NUTRIZIONE ENTERALE È UN'ALIMENTAZIONE CHE PREVEDE LA SOMMINISTRAZIONE DI SOSTANZE NUTRITIVE DIRETTAMENTE NELLO STOMACO O NELL’INTESTINO, PER MEZZO DI UN’APPOSITA SONDA. L’ALIMENTAZIONE CONSISTE
NELLA SOMMINISTRAZIONE DI DIETE A CONTENUTO NUTRIZIONALE DEFINITO
(DND), POSSIBILE SOLO QUANDO LE FUNZIONI GASTRICHE E INTESTINALI SIANO
RELATIVAMENTE CONSERVATE E/O DI DIETE CHIMICAMENTE DEFINITE (DCD),
CHE POSSONO ESSERE SOMMINISTRATE NEI CASI DI DISTURBI DELL’ASSIMILAZIONE.
> Rita Giacomelli
INDICAZIONE alla nutrizione artificiale (Sinpe, 2002)
In caso di malnutrizione severa o moderata (calo ponderale > 10% negli ultimi 6
mesi), con apporto alimentare insufficiente (< 50% del fabbisogno) per un periodo
> a 5 giorni.
Nei casi di stato nutrizionale normale,
ma con rischio nutrizionale, quale:
• insufficiente nutrizione orale per 10
giorni;
• ipercatabolismo grave (perdita azotata
> 15 g/die);
• ipercatabolismo moderato (perdita azotata tra 11-15 g/die), con stima d’insufficiente nutrizione orale > 7 giorni;
• alterazioni gravi dell’assorbimento, del
transito intestinale o della digestione
(non reversibili entro 10 giorni).
L’obiettivo della NA è la correzione della
malnutrizione già esistente e/o la prevenzione della malnutrizione. La nutrizione
artificiale non è indicata quando la durata
prevista è inferiore a 5 giorni o quando,
in paziente ben nutrito e normocatabolico,
il periodo d’inadeguato apporto alimentare previsto è < 10 giorni.
La valutazione della nutrizione enterale
a confronto della nutrizione parenterale,
ha evidenziato che, nella prima c’è minor
rischio infettivo e svolge un ruolo terapeutico, perché con il passaggio delle sostanze nutritive impedisce la crescita di una
flora microbica patogena.
Vale come regola che la miscela deve
essere somministrata nella parte più alta
disponibile dell’apparato gastroenterico,
50
NOV DIC 08 ASSISTENZA ANZIANI
allo scopo di utilizzare tutti i sistemi digestivi disponibili.
La nutrizione enterale rappresenta la
metodica di prima scelta, in tutte le
persone che presentino un’indicazione
alla nutrizione artificiale e abbiano un
intestino funzionante.
Nelle persone in nutrizione parenterale
deve essere periodicamente verificato
l’eventuale recupero della funzionalità
intestinale, per ripristinare quando possibile una nutrizione più naturale. Nel
caso in cui la nutrizione enterale non è
sufficiente a coprire i fabbisogni della
persona è indicata una nutrizione mista
(NE+NPT), nutrizione enterale e nutrizione parenterale.
SOMMINISTRAZIONE DEGLI
ALIMENTI DIETETICI
Il programma nutrizionale è eseguito da
un team multidisciplinare di esperti, che
collaborano nella valutazione dello stato
nutrizionale, nella sorveglianza clinica e
nel il controllo dell’efficacia terapeutica,
quindi rivestono ruoli fondamentali le figure dell’infermiere, del dietista, del nutrizionista, del medico e del farmacista.
Gli alimenti dietetici sono prodotti industriali disciplinati dal DPR del 20/03/2002,
n. 57, “Regolamento di attuazione della
direttiva 1999/21/CE sugli alimenti dietetici destinati a fini medici speciali”, (G.U.
11/04/2002, n. 85).
Gli alimenti dietetici sono alimenti in
forma liquida, definite anche miscele nutritive e si distinguono in tre categorie:
• alimenti completi con formulazione
standard (diete standard);
• alimenti completi con formulazione
adattata per patologia (diete specifiche);
• alimenti incompleti con formulazione
standard o adattata (integratori).
Gli alimenti completi contengono tutti gli
elementi naturali necessari a mantenere
un buono stato di nutrizione (proteine,
lipidi, carboidrati, vitamine, sali minerali,
oligoelementi e acqua), riescono a soddisfare le esigenze nutrizionali secondo
RDA (riferiti a popolazioni sane).
Le miscele in commercio si distinguono:
• miscele polimeriche;
• miscele oligomeriche;
• miscele modulari.
La miscela deve essere a temperatura
ambiente, una miscela fredda può causare crampi addominali, mentre una miscela troppo calda può danneggiare la
mucosa gastrica.
Controllare sempre la data di scadenza,
il modo di conservazione e la presenza di
eventuali alterazioni degli alimenti nutrizionali, in caso di dubbio non utilizzarli.
La scelta della via di somministrazione
enterale dipende da:
• malattia di base e condizioni generali
della persona;
• stato morfologico e funzionale dell’apparato digerente;
• durata del trattamento N.E.;
• rischi connessi alla tecnica;
• dal comfort e accettabilità della persona.
NURSING <
> Misurazione esterna del sondino naso-gastrico
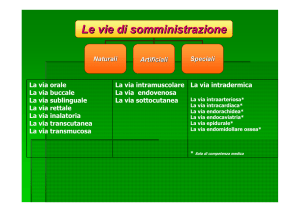
Le vie di somministrazione enterale si distinguono in:
• sondino naso-gastrico;
• sonda naso-digiunale;
• gastro/digiunostomia per cutanea endoscopica (PEG/D).
Posizione del paziente
Durante la somministrazione la posizione
che il paziente deve assumere è quella
seduta o semiseduta, con schienale fra
i 30° e 45°, perché riduce i rischi di inalazione, ab-ingestis.
SONDINO NASO-GASTRICO
Il sondino naso gastrico è un tubo di materiale morbido, flessibile, biocompatibile,
presenta delle tacche radiopache che
misurano il grado di inserimento e la tenuta in sede.
Sono presenti sonde di vario calibro e
diverse lunghezze, presentano all’estremo distale una punta arrotondata e forata,
mentre all’estremo prossimale è dotato di
raccordo per la connessione al deflussore. Il sondino di piccolo calibro è indicato per la riduzione del rischio di aspirazione e di rigurgito e per la minore incidenza di faringiti, otiti ed erosioni tracheoesofagee.
Il sondino naso gastrico in silicone o
poliuretano rimane in sede dai 10 ai 30
giorni, mentre i sondini in PVC rimangono
in sede 24 ore, perché rilasciano sostanze dannose per l’organismo.
Complicanze in fase di posizionamento
e di gestione del sondino:
• attorcigliamento della sonda;
•
•
•
•
infezioni rino-faringee;
decubiti, ulcere e perforazioni;
emorragie;
reflusso gastro-esofageo.
Controllo del corretto posizionamento del sondino naso gastrico
Il migliore controllo del posizionamento
del sondino naso gastrico è effettuato
con la radiografia del torace, ma l’elevato
costo, l’esposizione a radiazioni ionizzanti
e la difficoltà d’esecuzione al letto del
paziente, porta ad indicare un controllo
radiografico prima dell’inizio della somministrazione enterale. Per i controlli successivi utilizzare sempre due tecniche
contemporaneamente come ad esempio
il pH test e l’auscultazione. Il pH test permette di controllare le secrezioni gastriche, le quali hanno un pH da 0 a 4, se sarà un pH maggiore di 6 (fra 6 e 7) saranno
fluidi intestinali.
Si consiglia di segnare con pennarello
indelebile il livello dell’inserzione della
sonda nella narice, per mantenere un
continuo controllo della sonda. Verificando che la lunghezza della porzione esterna del SNG misurato dalle narici
all’inserzione del connettore sia uguale a
quell’iniziale, annotata in cartella infermieristica, si evidenzieranno dislocazioni.
Controllo del ristagno gastrico
La tecnica più diffusa è l’aspirazione manuale, attraverso una siringa capiente
con punta raccordabile al sondino, in
questa fase vanno evitate aspirazioni
brusche che possono provocare sofferen-
za della mucosa gastrica.
Il controllo del ristagno gastrico è fatto con
una frequenza che varia dalle 2 a 4 ore,
in fase iniziale della somministrazione
enterale, per controllare l’assorbimento e
la motilità gastrica. Il paziente con assistenza intensiva richiede un controllo più
frequente, mentre il paziente stabile con
somministrazione enterale a regime da
giorni il controllo può essere effettuato
ogni 8 ore.
La quantità di ristagno gastrico è stato
definito accettabile fra i 200 e i 250 ml., il
ristagno prelevato deve essere ridato al
paziente, per verificare in quanto tempo
è riassorbito e per non sottrarre elettroliti
e liquidi.
SONDA NASO-DIGIUNALE
La sonda naso digiunale è indicata nei
casi che presentano gastroparesi e un
alto rischio di ab-ingestis o di ristagno
gastrico elevato. Il posizionamento della
sonda è effettuata attraverso la via endoscopica, mediante l’utilizzo di un filo guida, inserito precedentemente, si fa scorrere la sonda.
Controllo dell’assorbimento
Con il controllo dell’assorbimento si può
valutare la presenza di distensione addominale, di crampi addominali e la presenza di feci formate.
SONDA PER GASTRO/DIGIUNOSTOMIA ENDOSCOPICA PERCUTANEA (PEG/D)
La sonda per gastrostomia/digiunostomia
è un tubo di materiale biocompatibile,
radiopaca per il controllo della posizione,
presenta all’estremo distale una punta
smussata e forata, mentre all’estremo
prossimale è dotato di tacche (scala
graduata) e raccordo per la connessione
al deflussore. Il dispositivo di bloccaggio
interno è fornito di un supporto a disco, in
silicone, mentre il bloccaggio esterno
alla parete addominale avviene con un
supporto plastico a forma di farfalla. Consente la nutrizione nei casi in cui la via naturale sia inefficiente, impedita e sia impossibile o non indicata l’applicazione
del sondino naso-gastrico o naso digiunale (es. per nutrizione a lungo termine,
neoplasie cervico-facciali ecc.). La gastrostomia e la digiunostomia sono ricostruNOV DIC 08 ASSISTENZA ANZIANI
51
NURSING <
zioni chirurgiche, con passaggio attraverso la cute nello stomaco per la prima e
nelle prime anse intestinali nella seconda.
Controllo del sito di inserzione
Nel primo mese dal posizionamento il
controllo deve essere effettuato tutti i
giorni e più volte il giorno, con valutazione
della presenza di alterazioni (sangue,
pus, succo gastrico). Controllare la posizione della sonda tramite la scala graduata presente sulla superficie, evitare trazioni e ancorarla alla parete addominale
con un cerotto. Sostituire il cerotto di
fissaggio periodicamente e ogni volta
che necessita, controllare lo stato della
stomia per verificare eventuali abrasioni.
Dal secondo mese quando la stomia è
consolidata mantenere pulita la medicazione.
Controllo del ristagno gastrico
Il controllo della quantità di ristagno gastrico accettabile è 100 ml, è inferiore ai
livelli del sondino naso gastrico, perché
è presente un canale di comunicazione
fra lo stomaco e l’esterno e deve essere
protetto da una distensione gastrica
eccessiva.
Complicanze:
• rimozione accidentale della sonda;
• ostruzione della sonda;
• alterazione della stomia.
MODALITÀ DI SOMMINISTRAZIONE ENTERALE
Esistono due metodi di somministrazione
ad intermittenza (per boli) e continua (a
gocciolamento per gravità e a gocciolamento con uso di pompa infusionale).
L’infusione ad intermittenza è sconsigliata
a livello gastrico, perché aumenta il rischio di aspirazione e reflusso digiunale,
e a livello digiunale provoca iper-eccitamento della peristalsi e diarrea.
Fra le due modalità di somministrazione
ad intermittenza e continua si raccomanda quella continua attraverso l’uso di
pompa peristaltica in 24 ore, in quanto
riduce le complicanze gastrointestinali,
metaboliche, l’aspirazione, il reflusso e
diminuisce il rischio di ostruzione della
sonda. Nutripompa o pompa peristaltica
è un apparecchio elettrico, presenta
pulsanti e display per regolare la nutrizione, relativamente al tempo di deflusso
delle miscele, al volume/minuti, alle pause, al volume complessivo di somministrazione. Presenta allarmi in caso di
occlusione del sondino o in caso di termine della miscela, è provvisto di un dispositivo atto a convertire automaticamente il funzionamento da corrente elettrica a batteria. Il peso e l’ingombro sono
limitati per favorire la mobilizzazione e
l’autonomia della persona.
GESTIONE DEL SET
INFUSIONALE
La gestione del set infusionale è importante per prevenire la contaminazione
batterica, è utile attuare le stesse regole
di asepsi e gestione della nutrizione
parenterale. Tutti i dispositivi sanitari
come il set di infusione e le siringhe devono essere sostituiti ogni 24 ore e in tutti
i casi di contaminazione accidentale, come da DL 24/02/1997, n. 46, attuazione
della direttiva CEE 93/42, normativa sul
materiale monouso. Lavaggio sociale
delle mani e inserimento di guanti durante
la preparazione del set e della preparazione della sacca nutritiva. Riduzione
delle disconnessioni del sondino/sonda
al set di infusione, utilizzare l’apposita
valvola presente nel set infusionale.
Mantenere il circuito di somministrazione
chiuso.
PREVENZIONE E GESTIONE
DELLE OCCLUSIONI DELLE
SONDE
Per prevenire l’ostruzione della sonda è
utile effettuare le seguenti indicazioni:
• in fase di sospensione momentanea
della nutrizione enterale iniettare acqua,
per mantenerla pulita;
• quando si somministra un farmaco
iniettare 10 ml di acqua sterile prima e
dopo;
• ogni 3-4 ore somministrare 30 ml di
acqua sterile;
• in caso di ostruzione della sonda tentare
con bevande con anidride carbonica.
SOMMINISTRAZIONE DI
FARMACI PER VIA ENTERALE
Evitare di somministrare farmaci in contatto con la miscela nutritiva perché pos-
sono causare:
• alterazione della miscela nutritiva, effetti
avversi sulla farmacocinetica del farmaco;
• disturbi gastrointestinali, interazioni tra
farmaci e componenti della miscela;
• occlusione della sonda causata da precipitati di farmaci.
Se occorre somministrare farmaci attraverso la sonda, occorre mettere in pausa
la pompa peristaltica, sospendendo l’infusione enterale ed irrigare il sondino
prima e dopo la somministrazione del
farmaco.
Nella somministrazione dei farmaci seguire alcune indicazioni, quali:
• preferire gocce, sciroppi, compresse
effervescenti;
• verificare la compatibilità farmaco-prodotto alimentare;
• frantumare il più possibile le compresse;
• sciogliere la polvere in acqua;
• somministrarne uno per volta, non aggiungere il farmaco alla dieta enterale.
* Infermiera professionale
BIBLIOGRAFIA
- American Society for Parenteral and
Enteral Nutrition, Board of directors and
the clinical guidelines task force. Guidelines for the use of parenteral and enteral
nutrition in adult and pediatric patients. J.
PEN J. Parenter Enteral Nutr. 2002.
- Mazzini C., Alberico D., Bacchi G., Caruso S., Review: Prove di efficacia nella
gestione delle linee per alimentazione
entrale. Centro studi EBN, Sant.Orsola
Malpighi. Bologna, 2003.
- Ministero della Salute, a cura del Gruppo di lavoro dell’ASSR per la predisposizione di Linee Guida sulla Nutrizione Artificiale Domiciliare. Linee Guida sulla
nutrizione artificiale domiciliare, 2006.
- Sidoli O., Differenti aspetti della gestione infermieristica nella Nutrizione Entrale
(NE) e nella nutrizione parenterale (NP).
Nutrional Therapy & Metabolism. SIMPE
Aprile/Giugno 2007, 14-25.
- SIMPE, Manuale di Nutrizione Artificiale. Alfredo Guido Editore. Napoli, II Edizione, 2007.
Link
http://www.sinpe.it
http://www.espen.org
NOV DIC 08 ASSISTENZA ANZIANI
53