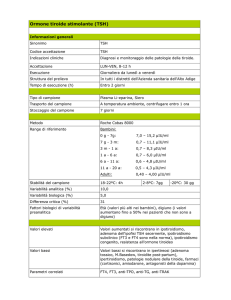
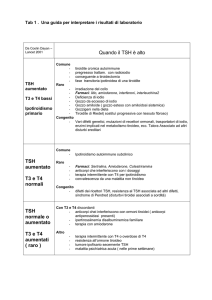
da Piano Nazionale Linee Guida (PNLG)
Documento di ausilio alle scelte decisionali
Raccomandazioni per la diagnostica delle
malattie tiroidee
Riassunto
Ogni medico può essere chiamato ad avviare i procedimenti diagnostici e\o partecipare
al monitoraggio della evoluzione di numerose malattie tiroidee.
Il dosaggio del solo TSH con metodiche sensibili è nella maggior parte dei casi il mezzo
più affidabile ed economico per la diagnostica di base dello stato funzionale tiroideo.
Esso è in grado di rivelare la maggior parte della patologie con iper o ipofunzione con
sensibilità superiore a quella dei dosaggi degli ormoni tiroidei. Solo nelle rare malattie
derivanti da anomalie ipofisarie (e nelle rarissime sindromi da resistenza agli ormoni
tiroidei) il solo esame del TSH risulta inappropriato e diviene indispensabile la
valutazione delle frazioni libere degli ormoni tiroidei. La determinazione degli ormoni
tiroidei ha maggiori applicazioni nel monitoraggio degli effetti della terapia, soprattutto
dell'ipertiroidismo.
Le metodiche di indagine sugli anticorpi anti-Tireoglobulina o anti-Tireoperossidasici
trovano indicazione esclusivamente nei casi selezionati di prima valutazione in cui si
sospetti una tireopatia autoimmune; il loro monitoraggio non fornisce alcun indizio
attendibile sull'andamento della malattia.
Nella vasta area della patologia iperplastica della tiroide, l'impiego dell'ecografia è
necessario per studiare la morfologia ghiandolare e - se presenti noduli palpabili o di
dimensioni > 1 cm - il primo accertamento dovrà prevedere anche un esame citologico
su agoaspirato.
Nei pazienti di età superiore ai 50 anni, lo studio di inquadramento del nodulo tiroideo
richiede anche il dosaggio della calcitonina.
Il ricorso alla scintigrafia, in passato molto frequente, è consigliato solo se si sospetta
una autonomia funzionale in corso di patologia iperplastica (segnalata da TSH basso) o
se presenti dubbi diagnostici.
Il monitoraggio della patologia iperplastica richiede una verifica morfo-funzionale ogni
12 - 24 mesi: altri accertamenti si rendono necessari solo in situazioni cliniche
particolari.
L'esecuzione routinaria di indagini non incluse in protocolli diagnostici mirati, sia nella
valutazione di inquadramento che nel monitoraggio della malattia accertata, non
apporta alcun beneficio in termini di assistenza, espone al rischio di decisioni errate e
ad un ingente spreco di risorse.
La valutazione comparata delle linee guida disponibili è riportata nell'appendice III ed è
accessibile nella Banda Dati di Linee Guida del Programma Nazionale Linee Guida
(www.pnlg.it).
Introduzione
L'elevata frequenza delle tireopatie1 fa sì che anche il Medico non specialista si trovi
quotidianamente a dovere affrontare problemi diagnostici tiroidei ex-novo oppure ad
intervenire su pazienti affetti da patologie tiroidee già accertate. La consultazione dell'
endocrinologo avviene solitamente dopo un primo approccio diagnostico, eseguito in
ambito non specialistico.
Il solo fatto che la l-tiroxina fosse nel 2001 all'11° posto nell'elenco dei principi attivi
maggiormente prescritti in Italia, fa sì che la gestione dei pazienti tireopatici non possa
essere ritenuta di esclusiva pertinenza specialistica.
La scarsa sensibilità dell'esame clinico nella maggior parte delle disfunzioni tiroidee di
gravità lieve-moderata e l'efficacia delle misure terapeutiche nell'impedirne sequele
cliniche rilevanti, ha condotto alla formulazione di proposte di screening per le
tireopatie, da applicare a sottogruppi selezionati di individui o alla popolazione
generale.2-4
L'analisi dei dati di prescrizione in diverse realtà territoriali ed ospedaliere, pongono le
richieste di esami tiroidei ai primi posti tra le indagini diagnostiche e mostrano un
frequente ricorso a metodiche inappropriate.5
Anomalie prescrittive di frequente riscontro, quali richieste di parametri non
indispensabili per la soluzione di specifici quesiti clinici (es. dosaggio sistematico di
ormoni tiroidei e TSH o ripetuto di anticorpi antitiroidei) comportano una importante
dispersione di risorse.
La revisione delle Linee Guida più recenti sull'argomento,6-8
pur se elaborate da autorevoli Società Scientifiche e
contenenti indicazioni rilevanti, ha messo in evidenza
documenti redatti per un utilizzo prevalentemente
specialistico, con limiti metodologici non trascurabili. Alle
stesse conclusioni sono giunti altri esperti metodologi
nell'applicare i criteri di valutazione alle Linee Guida
esistenti in ambito tiroidologico.9 La valutazione comparata
delle linee guida disponibili è accessibile nella Banca Dati di
Linee Guida del Programma Nazionale Linee Guida.
Da quanto esposto, emerge la necessità di un documento
diretto a tutti i medici in generale.
Le carenze metodologiche delle Linee Guida esaminate e la
scarsa disponibilità a tutt'oggi di studi adeguati a supporto di
un buon grading di evidenza, si traducono inevitabilmente in
una serie di raccomandazioni la cui forza è
conseguentemente limitata.
Le raccomandazioni di questo documento di sintesi
derivano, oltre che dalle Linee Guida revisionate, anche da
una attenta analisi della loro praticabilità in diverse
situazioni cliniche e delle loro implicazioni in termini di
rapporto costo\beneficio.
La richiesta sistematica
di analisi di molteplici
parametri nella
diagnostica delle
tireopatie, si traduce in:
rischio di
individuazione di
anomalie
apparenti (falsi
positivi) o
irrilevanti ai fini
clinici
ritardo nella
esecuzione di
procedure
diagnostiche
essenziali
dispersione
ingente di risorse
nessun beneficio
clinico per il
paziente
Percorsi diagnostici ottimali nella
gestione degli scenari clinici più frequenti nella
pratica
Le raccomandazioni
Problemi Pratici ricorrenti nell'approccio
nell'adozione di procedure
diagnostico "di Base" alle Tireopatie
diagnostiche ottimali in area
clinica deve prevedere approcci
L'accertamento della funzione tiroidea
diversi basati sulle situazioni
nell'individuo asintomatico (lo screening)
cliniche reali piuttosto che sulle
Come comportarsi di fronte al paziente con
singole patologie.
iperplasia tiroidea (gozzo) o nodulo tiroideo
L'importanza di strategie di
Come seguire l' evoluzione dell' iperplasia
indagine specifiche per differenti
tiroidea e del nodulo
obiettivi diagnostici deriva dalla
Sospetto ipotiroidismo: come fare diagnosi
ovvia constatazione che
Monitoraggio della terapia nell'ipotiroidismo
metodiche utilissime per
Sospetto di tireotossicosi: diagnosi e
rispondere a un quesito specifico
inquadramento eziologico
possono essere assolutamente
Come seguire la terapia con antitiroidei
inutili per soddisfare altre
nell'immediato e nel lungo termine
esigenze diagnostiche; per
Approccio al problema "dolore" in sede
esempio: il reperto di un TSH
tiroidea
normale è solitamente garanzia
di eutiroidismo, ma questo non
esaurisce la diagnostica di base nella patologia iperplastica perché non fornisce le
informazioni indispensabili riguardo la situazione morfo- volumetrica ed il rischio
neoplastico del gozzo.
Deve essere evidenziato inoltre che, nelle fasi diagnostiche di inquadramento si
possono rendere necessari accertamenti più estesi o diversi rispetto a quelli da
utilizzare nel monitoraggio successivo delle differenti patologie già riconosciute. Queste
diversità tra prima diagnosi e follow-up devono essere tenute ben presenti nella
impostazione dell'approccio alle varie situazioni cliniche.
L'accertamento della funzione tiroidea nell'individuo asintomatico
Non sempre l'accertamento della funzione tiroidea nella
pratica corrente risponde ad esigenze derivanti da disturbi
evidenziati o riscontri clinici specifici.
In un numero sempre crescente di situazioni, vengono
suggeriti esami tiroidei in individui asintomatici, come a
seguito del rilievo di ipercolesterolemia,10 o ipertensione
arteriosa,11,12 oppure in discutibili protocolli locali per la
valutazione della idoneità agli esami contrastografici.
La valutazione della adeguatezza delle prove di efficacia a
favore dello screening nella popolazione generale per i
disturbi di funzionalità tiroidea pur sostenuto da illustri
organismi scentifici,13,14 non fa parte delle finalità di questo
documento.
Scenario clinico
Accertamento di base
sulla funzione tiroidea
(individui asintomatici screening)
Esame da richiedere: sTSH
Note: è pratica utile
raccomandare al
laboratorio lo stoccaggio
di una quantità di siero
per una eventuale
determinazione di altri
esami qualora
necessario, senza
dovere ripetere il prelievo
Il dosaggio del solo ormone tireotropo, con metodiche ad
elevata sensibilità (s-TSH), rappresenta l'esame di prima
scelta per potere individuare sia un ipotiroidismo che una
tireotossicosi, anche in quadri di modesta gravità definiti "subclinici": in entrambe le
condizioni si rivela dotato di maggiore sensibilità rispetto alla determinazione delle
frazioni libere degli ormoni tiroidei.
L'impiego di metodiche di terza generazione o delle tecniche di rilevazione basate sulla
chemiluminescenza, dotate di buona riproducibilità,15 è associato ad una migliore
sensibilità per i bassi valori e consente la migliore identificazione tra le condizioni con
TSH soppresso e quella nelle quali il TSH è semplicemente ridotto.16 Sul piano pratico il
ricorso alle metodiche di seconda generazione, comunemente impiegate nei laboratori
di analisi, è da ritenersi comunque adeguato per le esigenze della diagnostica corrente,
dove i valori bassi necessitano comunque di una conferma e rimandano in ogni caso al
dosaggio delle frazioni libere degli ormoni tiroidei ed eventualmente alla esecuzione di
ulteriori esami di accertamento.17
Gli unici falsi negativi o falsi positivi si riscontrano nei pazienti affetti da disfunzione
ipofisaria o da malattie non tiroidee intercorrenti di un certo impegno, soprattutto negli
anziani.18,19
Il riscontro di un TSH soppresso o ridotto, oppure superiore alle 10 mU\L, dovrebbe
essere seguito da una verifica dei livelli degli ormoni tiroidei per stabilire la gravità della
disfunzione tiroidea o documentare problematiche legate a patologia ipofisaria o
malattie non tiroidee.
La conferma degli indici di ipotiroidismo o tireotossicosi dovrebbe innescare le relative
procedure di accertamento etiologico.
Iperplasia tiroidea - Gozzo - Nodulo tiroideo
L'approccio pratico al problema
dell'iperplasia tiroidea semplice - espressa
clinicamente da una tiroide visibile e\o
palpabile - prevede un accertamento della
funzione tiroidea di base col dosaggio del
s-TSH e della morfologia con una
ecografia tiroidea. L'eco è finalizzata a
misurare le dimensioni dei lobi e di
eventuali formazioni nodulari oltrechè a
verificare (escludere) la eventuale
presenza di noduli non palpabili indovati
nel parenchima tiroideo iperplastico.
Scenario clinico
Iperplasia tiroidea - gozzo
(riscontro visivo di gonfiore o senso
soggettivo di ingombro al collo)
Esami da richiedere:
- subito: s-TSH
ecografia
- se l'eco mostra noduli > 1 cm o con
morfologia sospetta es. citologico
Note: Anticorpi anti-Tg o anti-TPO da
eseguire in pazienti con gozzo a superficie
irregolare o TSH elevato
Solo nel caso vi sia il sospetto di
problematiche autoimmuni (gozzo a
superficie irregolare e\o segni clinici di
patologia autoimmune) o in presenza di
TSH elevato, è utile la determinazione
degli anticorpi anti Tireoperossidasi (TPO) o anti tireoglobulina (-Tg) per
confortare il sospetto di una
etiopatogenesi autoimmune.
Scenario clinico
nodulo tiroideo
Esami da richiedere:
- in tutti i casi TSH - ecografia
- nei noduli tiroidei palpabili e di dimensioni
> 10 mm esame citologico su agoaspirato
- se il TSH è soppresso scintigrafia
- nei pazienti con età > 50 aa. calcitonina
In caso di sospetto clinico l'esame
citologico su agoaspirazione dovrebbe
essere eseguito il più rapidamente
possibile
Il nodulo tiroideo rappresenta uno
scenario clinico frequentissimo che pone
tre quesiti diagnostici:
a) l'accertamento della funzionalità
b) l'esclusione della natura neoplastica
c) la valutazione volumetrica legata
all'accertamento delle potenzialità
evolutive compressive
Già l'esame clinico-anamnestico rende
possibile l' identificazione di situazioni di
maggiore o minore sospetto per la
presenza di un tumore in base a:
- anamnesi positiva per radioterapia in
sede cervicale
- presenza di neoplasia tiroidea accertata
in famiglia
- durezza della lesione
- presenza di linfoadenopatie satelliti
- presenza di sintomi compressivi
- recente incremento volumetrico.
Scenario clinico
Monitoraggio della iperplasia tiroidea
(gozzo) semplice o nodulare
- Esami da richiedere: TSH , ecografia a
cadenza circa annuale-biennale
(aggiungere fT3 o fT4 se il paziente è in
trattamento soppressivo)
Note: solo la comparsa di nuove lesioni
nodulari dovrà essere rivalutata con
l'esame citologico; il dosaggio della
calcitonina deve essere aggiunto nel caso
della comparsa di nuovi noduli in pazienti
con età > 50 aa. o a rischio per carcinoma
midollare della tiroide
Il dosaggio del TSH è diretto alla valutazione della funzionalità ghiandolare mentre
l'ecografia sarà utile per la valutazione morfovolumetrica e per riconoscere potenziali
evoluzioni compressive.
Nel campione prelevato verrà dosata anche la calcitonina
La ripetizione routinaria
nel caso di pazienti con età superiore a 50 anni ed in quelli dell'esame citologico su
a rischio per carcinoma midollare.20
lesioni non sospette non
La scintigrafia, in passato ritenuta elemento diagnostico
è indicata. In caso di
importante per il sospetto di malignità delle formazioni
sospetto clinico per
nodulari, è stata soppiantata in questo ruolo dalla citologia
neoplasia,
su agoaspirato ed è da riservare alle sole situazioni dove il l'agoaspirazione per
nodulo sia riscontrato assieme ad un TSH basso per
esame citologico deve
valutare se la sede di autonomia funzionale è il nodulo
essere richiesta in
oppure il resto della ghiandola.
qualsiasi momento della
L'esame citologico è indispensabile nello studio di tutte le
storia del nodulo tiroideo.
lesioni nodulari superiori al cm di diametro: la presenza di
elementi clinici di sospetto è indicazione alla esecuzione immediata del prelievo per l'
esame citologico.
Flowchart per la prima valutazione del paziente portatore di nodulo tiroideo >>
Monitoraggio del gozzo non tossico (eutiroideo)
Una volta esclusa l'indicazione chirurgica per un gozzo e dimostratone lo stato di
eutiroidismo, l'approccio terapeutico al problema dell'iperplasia tiroidea diffusa o
nodulare è tuttora controverso.21-23 Esistono numerosi clinici che scelgono di iniziare
una terapia, mentre altrettanto numerosi sono coloro che scelgono di monitorare
semplicemente l'evoluzione dei diversi parametri considerati.
La l-tiroxina ha come meccanismo d'azione la "messa a riposo" della tiroide, che viene
ottenuta mediante la riduzione dei livelli di TSH, unica sostanza tireostimolante
controllabile con la terapia.
La terapia con tiroxina, in questi casi dovrebbe mirare al conseguimento di bassi valori
di TSH (a differenza dal semplice compenso cui si tende nell'ipotiroidismo) pur senza
elevare i livelli di ormoni liberi a livelli "tossici". Nei pazienti trattati occorrerà quindi
monitorare sia il TSH che fT3 o fT4.
La morfologia tiroidea viene seguita con l'esame ecografico. La ripetizione routinaria
Dopo una prima verifica a 6-8 mesi, l'ecografia potrà essere di scintigrafie tiroidee, di
eseguita, in caso di stazionarietà, a cadenza annualedosaggi per
biennale o anche anticipatamente, in caso di sospetto
tireoglobulina, calcitonina
clinico di accrescimento di una o più lesioni.24
o ricerca degli anticorpi
L'indagine citologica, essenziale nell'accertamento iniziale
antitiroidei non è indicata
delle lesioni nodulari tiroidee, dovrebbe essere ripetuta solo nel normale monitoraggio
in caso di riscontro di nuove lesioni o di sospetto clinico di
delle tireopatie.
neoplasia su lesioni già documentate.25
La ripetizione del dosaggio della calcitonina, deve essere riservata ai casi di comparsa
di nuove lesioni in pazienti di età superiore ai 50 anni, e non dovrebbe essere praticata
di routine a tutti i controlli.
La determinazione della tireoglobulina sierica o la ricerca degli anticorpi antitiroidei non
hanno alcun ruolo nella strategia di base per il follow-up delle tireopatie iperplastiche.
La scintigrafia tiroidea non dovrebbe di norma essere eseguita durante la terapia con ltiroxina, la cui funzione è proprio quella di impedire il funzionamento della tiroide e
quindi di inibire la captazione del radiofarmaco. Questa indagine viene riservata alle
sole condizioni cliniche di tireopatia nodulare26 che facciano presupporre un viraggio
verso l'autonomia funzionale ( TSH soppresso in assenza di terapia con l-tiroxina, o con
basse dosi).
Sospetto ipotiroidismo
L'ipotiroidismo è una condizione molto diffusa, soprattutto
nelle sue forme più lievi (definite anche "subcliniche"). La
aspecificità dei sintomi dell'ipotiroidismo, fa si che il Medico
di Famiglia riconosca un TSH elevato più spesso durante
richieste di esami di routine o nel corso degli accertamenti
eseguiti per altri motivi.
Scenario clinico
Sospetto ipotiroidismo
Esame da richiedere:
TSH
Note: Dosare anche fT4
in caso di discrepanza
diagnostica o se TSH è
risultato elevato per
valutazione del livello di
produzione ormonale.
Nell'accertamento iniziale di uno stato di ipotiroidismo è
sufficiente il dosaggio del solo TSH. Soltanto in caso di
incertezze diagnostiche (es. rilievo di TSH basso - normale
con sospetto clinico di ipotiroidismo) si rende utile la simultanea determinazione del
T4free.
La ricerca degli anticorpi anti- Tireoperossidasi (TPO) od anti-Tireoglobulina (Tg) non
fornisce indicazioni diagnostiche per l'andamento della funzione tiroidea ma ha solo un
rilievo etiologico riguardo una possibile patogenesi autoimmune della malattia.
La terapia dell'ipotiroidismo: criteri generali di monitoraggio
La terapia dell'ipotiroidismo si basa normalmente sulla
Scenario clinico
somministrazione orale della l-tiroxina sodica sintetica. La
Monitoraggio
somministrazione di tri-iodotironina da sola o in
dell'Ipotiroidismo
associazione è da riservarsi a poche particolari situazioni
primario in terapia
cliniche di pertinenza specialistica. La lunga emivita della l- sostitutiva
tiroxina condiziona la necessità di attendere almeno 1 mese Da richiedere: TSH
per eseguire una verifica degli esami dopo l'inizio o la
Obiettivo: mantenere il
modifica della dose terapeutica; possono essere necessari TSH a valori normali
anche tempi più lunghi per consentire alla terapia di
Note : Il raggiungimento
raggiungere uno stato di equilibrio.
di livelli troppo bassi di
TSH espone ad effetti
collaterali.
Importante: i pazienti
dovrebbero essere
avvisati di NON
interrompere la terapia in
occasione del prelievo e
di assumere la
compressa di l-tiroxina
della giornata, solo a
prelievo eseguito, per
possibili interferenze coi
risultati (falsa
ipertiroxinemia).
Nel follow-up della terapia dell'ipotiroidismo primario (cioè
quello da cause tiroidee) è sufficiente la determinazione del
solo TSH. Esclusivamente in caso di situazioni particolari si
rende necessaria la determinazione della T4 o T3 libera
(fT4 o fT3), p.es. nei pazienti affetti da ipotiroidismo
centrale, oppure quando il TSH risulta soppresso nei
pazienti affetti da ipotiroidismo e gozzo per verificare un
eventuale sovradosaggio della cura.
Scenario clinico
Ipotiroidismo centrale
in ter. sostitutiva
Da richiedere: fT3 (o fT4)
Obiettivo: mantenere fT3
(o fT4) a valori normali
E' importante che il prelievo non venga eseguito subito dopo la assunzione della dose
terapeutica, che induce per oltre un ora livelli di ormoni tiroidei spesso oltre il limite di
norma.
Il riscontro di un TSH normale è sufficiente per potere ritenere adeguata la dose della
terapia sostitutiva, indipendentemente dai livelli di ormoni liberi o totali che potrebbero
portare a conclusioni erronee o decisioni terapeutiche rischiose. Frequentemente, nei
pazienti in terapia sostitutiva con l-tiroxina, si trovano livelli leggermente ridotti di fT3, se
rapportati agli intervalli della norma per gli individui sani: porsi come obiettivo la
normalizzazione di questo parametro espone al rischio di sovradosaggio.27
L'andamento dei livelli degli anticorpi antitiroidei: anti- Tg od anti- TPO non è dato
diagnostico per la funzione tiroidea ma ha solo un rilievo etiopatogenetico,
potenzialmente utile esclusivamente in fase di inquadramento riguardo un possibile
coinvolgimento autoimmune. Il riscontro di variazioni dei livelli anticorpali in risposta alla
terapia non fornisce indicazioni pratiche ai fini delle scelte terapeutiche che devono
basarsi sull'andamento del TSH.
Il controllo del TSH nei pazienti ipotiroidei in trattamento cronico oramai stabilizzato
dovrebbe essere ripetuto a cadenza semestrale - annuale.28 Controlli anticipati si
rendono utili in caso di anomalie cliniche oppure in caso di eventi che possono
modificare le dosi richieste della terapia (gravidanza, trattamenti concomitanti con altri
farmaci, p.es. amiodarone o altri interferenti con l'assorbimento della tiroxina).
Sospetta tireotossicosi
La corretta definizione di tireotossicosi esprime la
esposizione del paziente a livelli eccessivi di ormoni tiroidei.
Il termine non equivale automaticamente a quello di
"ipertiroidismo" poiché nel novero degli stati di tirotossicosi
troviamo anche alcune condizioni dove non si ha
iperfunzione tiroidea come nella tiroidite ad esordio
tireotossico, dove l'eccesso di ormoni proviene da una lisi
dei follicoli e non da un funzionamento eccessivo, oppure
negli stati di ingestione di ormoni tiroidei in eccesso
(sovradosaggio terapeutico o accidentale o tirotossicosi
"factitia").
Scenario clinico
Sospetta tireotossicosi
Esame da richiedere:
TSH
Note : Stoccaggio del
siero per fT3 fT4 da
eseguire solo in caso di
riscontro di TSH
soppresso per
valutazione del livello di
produzione ormonale
Il Medico di Famiglia può sospettare una tireotossicosi in presenza dei classici segni
(tachicardia, tremori, dimagrimento, eretismo etc.) ma bisogna tener presente che negli
anziani, l'espressione clinica tende ad essere particolarmente insidiosa, rappresentata
solo da aritmie saltuarie, oppure da astenia o adinamia.
Nella diagnostica standard di base della tireotossicosi il dato da richiedere è sempre il
TSH. Nel caso questo risultasse soppresso, il dosaggio dovrebbe essere seguito
dall'esame delle frazioni libere di T3 e T4 per distinguere le condizioni di franca
tireotossicosi da quelle dette "subcliniche" che non sempre richiedono un
provvedimento terapeutico immediato.
Saranno però necessarie anche indagini atte ad identificare la "causa" della
tireotossicosi, solitamente di interesse specialistico. Queste dovrebbero essere sempre
orientate dall'aspetto clinico del paziente: p.es la scintigrafia non è richiesta in ogni caso
ma solo in caso di patologia nodulare associata o nel sospetto di una tireotossicosi
secondaria a patologia flogistica o ad interferenze farmacologiche.29
Anche nei pazienti affetti da tireotossicosi, la positività della ricerca degli autoanticorpi
anti Tg ed anti TPO può rivelarne una patogenesi autoimmune. La positività della
ricerca degli autoanticorpi anti recettore per il TSH (TSH rec. Ab o TBIA) è un dato
molto più specifico in favore della etiopatogenesi autoimmune della tireotossicosi, ma la
sensibilità delle metodiche disponibili per la routine laboratoristica non è soddisfacente.
Nella pratica clinica l'esame non è ritenuto necessario per la diagnosi di malattia di
Basedow Graves; è indicato invece nelle gravide a termine affette da m. di Graves (
anche pregresso), per la previsione della tireotossicosi del neonato da transfert degli
anticorpi materni.30
Monitoraggio della terapia dell'ipertiroidismo
La terapia medica della tireotossicosi può essere diversa a Scenario clinico
seconda della patogenesi (m. di Basedow, gozzo
Ipertiroidismo in
multinodulare tossico, adenoma tossico, tiroidite etc.) ed a
trattamento recente
seconda della condizione clinica del paziente.
(fino a 2 mesi) con antiIl prodotto più frequentemente utilizzato in Europa è il
tiroidei
metimazolo (in Italia Tapazole ®).
Da richiedere: fT3 fT4
La somministrazione del metimazolo avviene in 1-3 dosi
Obiettivo: riportare fT3 ed
giornaliere, preferibilmente dopo i pasti per migliorarne la
fT4 a valori normali
tollerabilità gastrica. All'esordio della malattia vengono
Note: Il TSH nelle prime
utilizzate normalmente dosi maggiori che vengono poi
fasi (primi 2-3 mesi) della
ridotte in base alla evoluzione clinica e degli esami.
terapia è normalmente
soppresso e non deve
Nel monitoraggio immediato della terapia medica
quindi essere richiesto
dell'ipertiroidismo la richiesta del TSH è inutile in quanto
regolarmente soppresso per almeno 3-4 mesi, anche in presenza di terapia efficace o
addirittura eccessiva.
Normalmente è sufficiente dosare la sola tiroxina libera (fT4), che è l'indice più sensibile
della attività tiroidea, il dosaggio dell' fT3 può essere un utile complemento di indagine
in quanto, soprattutto nelle fasi iniziali della terapia medica, può esservi una risposta più
precoce per la fT4 e più lenta per la fT3. Nei pazienti in trattamento con propiltiouracile
(ora non disponibile in Italia, ma vi si ricorre in caso di intolleranza al metimazolo ed è
l'unica terapia autorizzata in Italia nelle pazienti gravide) è frequente il riscontro di una
fT3 ridotta rispetto al corrispondente valore di fT4 per un effetto di inibizione della
trasformazione da tiroxina a tri-iodotironina.
L'obiettivo delle prime fasi della terapia è di portare
Scenario clinico
rapidamente i livelli di ormoni tiroidei nei limiti di norma.
Ipertiroidismo in
Questo effetto di normalizzazione almeno fino al terzotrattamento protratto
quarto mese è improbabile per il TSH, la cui sintesi a livello (oltre i 3 mesi)
ipofisario risulta inibita per lunghi periodi, anche dopo il
Da richiedere: TSH, fT4
ripristino di una funzione tiroidea accettabile.31 Il dosaggio
Obiettivo: mantenere
del TSH nella fase immediatamente successiva alla
TSH ed fT4 a valori
istituzione della terapia, può condurre alla erronea
normali
interpretazione della persistenza di una situazione di
Note : In caso di TSH
tireotossicosi, e non dovrebbe essere effettuato, per evitare elevato anche in
decisioni terapeutiche errate.
presenza di fT4 normale
si deve sospettare un
Nei pazienti in trattamento con terapia antitiroidea da oltre 3 sovradosaggio della
mesi la determinazione del TSH, oltre al fT4 può essere in
terapia antitiroidea
grado di svelare un sovradosaggio della terapia antitiroidea;
il riscontro di livelli elevati di TSH anche in presenza di ormoni tiroidei normali è segnale
di sovradosaggio della terapia antitiroidea e ne richiede la riduzione.
Per il monitoraggio delle terapie protratte con antitiroidei, si rende necessario un
controllo ogni 3-6 mesi o anche più frequente in caso di anomalie cliniche o di malattie
ad evoluzione rapida.
Il suggerimento della determinazione regolare di un
L'abitudine di eseguire
emocromocitometria per identificare il raro effetto collaterale regolari controlli della
della agranulocitosi da antitiroidei ( si calcola 1\ 1000
conta leucocitaria è
trattati) non ha alcun rilievo pratico in quanto tale
inutile ai fini del
evenienza, si manifesta in tempi brevissimi e non ha alcuna riconoscimento della
utilità un esame eseguito a paziente asintomatico;
agranulocitosi da
l'indicazione degli esperti è di istruire il paziente a ricorrere antitiroidei. Più
al medico di famiglia in caso di iperpiressia, stomatite e\o
consigliabile l'esecuzione
sintomi sospetti per reazione allergica, che sospenderà la
immediata dell'esame in
cura e richiederà in quei specifici casi l'esame della conta
caso di sintomi quali
leucocitaria.32
iperpiressia, stomatite o
segni cutanei di
intolleranza.
Comparsa di dolore nella regione tiroidea
Il dolore in sede tiroidea (spesso irradiato all'orecchio) può
essere dovuto a tireopatie flogistiche oppure alla
espansione acuta di lesioni nodulari dovuta a colliquazione
o emorragia intralesionale.
La presentazione può essere acuta in individui
precedentemente esenti da patologie tiroidee note, oppure
sovrapposta a tireopatie già identificate o addirittura in
trattamento.
Scenario clinico
Dolore in sede tiroidea
Esami da richiedere:
- di base TSH VES PCR
antic. anti TPO ecografia
- es.citologico su
agoaspirato in caso di
espansione di noduli
La presenza di dolenzìa spiccata, spontanea o provocata, di tiroidei
febbre e di altri segni di compromissione generale può
orientare direttamente verso il sospetto di una forma flogistica; la contemporanea
comparsa di sintomi di tireotossicosi può suggerire una dismissione di ormoni tiroidei da
lisi follicolare.
In ogni caso è necessario eseguire una ecografia per documentare lesioni nodulari
colliquate ed il prelievo per TSH per identificare una eventuale tossicosi da lisi
follicolare, e la determinazione di VES e PCR per la valutazione della componente
flogistica.33
In presenza di un quadro tipico la scintigrafia non è indispensabile ma risulta utile per
una eventuale conferma diagnostica in casi dubbi, per esempio nelle forme con
dolorabilità modesta o fugace.
L'agoaspirato si rende indispensabile per nell'eventualità della concomitante presenza
di lesioni nodulari in espansione, anche a scopo evacuativo.
Considerazioni conclusive
Il medico non specialista ha un ruolo fondamentale nella gestione ottimale del paziente
tireopatico, che beneficerà della massima collaborazione tra le diverse figure
assistenziali.
La scelta di proporre percorsi diagnostici mirati su situazioni cliniche concrete
elementari, privilegiando criteri di qualità ed escludendo decisamente tutti i fattori di
confusione, consente di razionalizzare interventi e risorse con una più rapida evasione
delle richieste di esame ed un rilevante risparmio economico.
La determinazione del solo livello del TSH con metodiche sensibili dovrebbe essere
l'approccio base alla diagnostica funzionale tiroidea; la pratica di stoccare e depositare
una aliquota del siero prelevato rende possibili successive determinazioni di ulteriori
parametri per completare il quadro diagnostico in caso di anomalia o incongruità clinica
del risultato del TSH.
Appendice I: Effetti di alcuni trattamenti di frequente
impiego, sui dati di funzionalità tiroidea.
Considerazioni pratiche
Le interferenze farmacologiche possono complicare notevolmente la diagnostica
tiroidea.
I farmaci possono indurre:
1. anomalie interpretative dei risultati dei test diagnostici (con possibili conclusioni
diagnostiche errate);
2. reali quadri di disfunzione tiroidea ( con possibili stati patologici secondari ai farmaci
impiegati).
L'interesse e la vastità di questo argomento sono tali da non potere essere affrontati
esaurientemente in questo documento, ma risulta importante almeno esporre le più
frequenti problematiche diagnostiche, che è utile conoscere per un medico non
specialista.
L'impiego di farmaci dotati di azioni antagoniste sui recettori D2 della Dopamina è molto
diffuso (metoclopramide, l-sulpiride, domperidone, fenotiazine): e può - soprattutto nelle
fasi iniziali della terapia - indurre un aumento dei livelli del TSH senza che sia presente
ipotiroidismo.34
Al contrario, i farmaci dopamino-agonisti (es. levodopa35 e tutti gli ergot-derivati
impiegati nella terapia dei disturbi extrapiramidali36) sono in grado di ridurre i livelli del
TSH senza che vi sia una condizione di tireotossicosi.
Gli effetti clinici delle benzodiazepine sarebbero irrilevanti, pur potendosi riscontrare
transitori incrementi della frazione libera.37
Non sono state descritte interferenze da parte di clozapina, risperidone,38 aloperidolo.39
La somministrazione di eparina calcica, sodica e di eparine frazionate in dosi di comune
impiego terapeutico, è in grado di indurre un lieve decremento degli ormoni totali ed
incremento dei livelli degli ormoni liberi, normalmente privo di significato clinico, ma
potenziale fonte di confusione diagnostica.40
Per un effetto combinato di spiazzamento dalle proteine plasmatiche ed aumento della
clearance degli ormoni tiroidei, il trattamento con anticonvulsivanti - in particolare
difenilidantoina - è in grado di abbassare i livelli di T4 totale incrementandone la
frazione libera ma senza comunque indurre un ipotiroidismo clinicamente rilevante.41
Nessun effetto viene indotto nell'adulto dalla somministrazione di valproato sodico,42
mentre nel bambino sia valproato che carbamazepina sembrano in grado di indurre
ipotiroidismo subclinico.43 Gli effetti descritti a carico dei farmaci antiepilettici si
esprimono quindi con anomalie dei dati di laboratorio senza tradursi in anomalie
clinicamente rilevanti.44
Anche dosi elevate di furosemide, in grado di spiazzare gli ormoni tiroidei dalle proteine
plasmatiche, possono avere effetti di transitorio incremento delle frazioni libere e
riduzione dei livelli i ormoni tiroidei totali, ma normalmente senza effetti clinicamente
rilevanti.45
L'impiego acuto di farmaci ad elevata affinità di legame con le proteine plasmatiche
(ASA, diclofenac, penicilline etc.) può spiazzare l'ormone legato rendendone
improvvisamente disponibili quote libere.46 Questi effetti raramente assumono rilevanza
clinica ed ancor più raramente giungono all'osservazione dello specialista, ma in
particolari circostanze (p.es. terapie soppressive con dosi elevate di l-tiroxina in
individui cardiopatici) possono avere effetti clinici imprevedibili.47
Le modifiche delle proteine plasmatiche indotte dai contraccettivi (e dalla gravidanza)
portano ad un aumento dei livelli totali degli ormoni tiroidei (oltre che del cortisolo); in
questa frequentissima condizione, essendo comunque normali i livelli degli ormoni
liberi, le donne si trovano in una condizione di eutirodismo.48
Più complessi gli effetti dell'amiodarone che - potendo causare sia iper- che ipotiroidismo - richiede un monitoraggio costante della funzione tiroidea.49 Interferendo a
livello ipofisario, la molecola dell'amiodarone aumenta frequentemente il TSH senza per
questo indurre una reale situazione di ipotiroidismo, è quindi indispensabile disporre di
una simultanea determinazione di fT3 ed fT4 per escludere che vi sia una riduzione di
funzione tiroidea. Le situazioni di iperfunzione da amiodarone saranno caratterizzate da
incremento di fT3 o\e fT4 con livelli soppressi di TSH.
La somministrazione di prodotti contenenti jodio in genere (p. es. mezzi di contrasto
oppure sciroppi per la tosse), anche solo topicamente sulla cute o mucose (p.es.
antisettici come il povidone-jodio)50, è in grado di produrre quadri sia di ipo- che di iperfunzione tiroidea anche gravi, soprattutto in pazienti portatori di tireopatie iperplastiche,
nei quali questi prodotti andrebbero utilizzati valutandone questo potenziale rischio.51
I diversi tipi di interferone possono avere differenti effetti sulla tiroide. Se l'interferone
beta interferisce raramente ed in modo transitorio,52 il trattamento con interferone alfa
può indurre frequentemente ipotiroidismo (8-29%) e meno frequentemente iperfunzione
(1-5%), questi problemi sono più frequenti nei pazienti con ricerca positiva per gli
anticorpi antitroidei.53-55 Gli effetti dell'interferone sulla attività tiroidea possono essere di
durata molto lunga.
I glucocorticoidi sono in grado di ridurre al secrezione di TSH e la dismissione di ormoni
tiroidei, l'effetto è clinicamente rilevante nei pazienti affetti da malattia di Basedow. 57
I preparati contenenti litio, bloccando la dismissione di ormoni tiroidei, sono in grado di
indurre un ipotiroidismo jatrogeno, con riduzione degli ormoni tiroidei ed incremento del
TSH oltre allo sviluppo di gozzo.58 Da tenere presenti inoltre gli effetti sull'assorbimento
enterico della tiroxina da parte di numerosi farmaci quali idrossido di alluminio,59
sucralfato,60 colestiramina61 e derivati della soia.62 Importanti sul piano pratico quelli dei
preparati contenenti calcio che vengono frequentemente somministrati dopo la
tiroidectomia63 e che possono ridurre l'assorbimento della tiroxina somministrata a
scopo terapeutico.
Appendice II: Tabella Riassuntiva delle principali
interferenze farmacologiche segnalate
Legenda:
↑ ↑ grande aumento della concentrazione plasmatica
↑ aumento della concentrazione plasmatica
= concentrazione plasmatica invariata
↓ diminuzione della concentrazione plasmatica
Parametro-i
Farmaco
Effetto-i
interessato-i
Rilevanza
clinica
Al idrossido
↑ TSH ↓ fT3 ↓
fT4
Riduzione dell'assorbimento Potenzialmente
della tiroxina
rilevante
Amiodarone
· TSH ↑ fT3 =
fT4 ↑
· TSH ↑ ↑ fT3 ↓
fT4 ↓
· TSH ↓ fT3 ↑
fT4 ↑ ↑
· Molto frequente all'inizio:
significa esposizione
· Ipotiroidismo:
relativamente frequente
· Tireotossicosi, molto
grave: rischio più elevato
nella ipertrofia tiroidea
Nessuna
Rilevante
Molto rilevante
ASA e FANS(solo
alte dosi acute)
· T3 Tot ↓ T4
tot ↓
· FT3 ↑ fT4↑
· Riduzione quota ormoni
legati alle proteine
· Dismissione di ormoni
dalle proteine che
divengono liberi
Nessuna
Raramente
rilevante
Calcio carbonato
↑ TSH ↓ fT3 ↓
fT4
Riduzione dell'assorbimento Potenzialmente
della tiroxina
rilevante
Carbamazepina
diazepam
T3 Tot ↓ T4 tot Riduzione quota ormoni
↓ FT3 ↑ fT4↑
legati alle proteine
Colestiramina
↑ TSH ↓ fT3 ↓
fT4
Contraccettivi
(gravidanza)
FT3 fT4 TSH = Incremento proteine leganti
Nessuna
T3 tot T4 Tot ↑ e quota ormone totale
Corticosteroidi (alte
dosi)
· TSH ↓
· ↓ fT3 ↓ fT4
· Blocco a livello ipofisario
· Blocco della dismissione
degli ormoni tiroidei e della
conversione T4 →T3
Nessuna
Utile negli stati di
iperfunzione
Difenilidantoina
· TSH ↓
· ↓ fT3 ↓ fT4
· Riduzione quota ormoni
legati alle proteine
· Aumento della clearance
ormonale
Nessuna
Dopamina,
TSH ↓
Riduzione della secrezione Nessuna
Nessuna
Riduzione dell'assorbimento Potenzialmente
della tiroxina
rilevante
Dopamino agonisti in
genere
Eparine
di TSH da stimolo del
recettore D1 ipofisario
inibitore
Transitoria e modesta
T3 Tot ↓ T4 tot
riduzione quota ormoni
↓ FT3 ↑ fT4↑
legati alle proteine
Nessuna
· Riduzione quota ormoni
legati alle proteine
· Dismissione di ormoni
dalle proteine che
divengono liberi
Nessuna
Raramente
rilevante
Interferone alfa
· TSH ↑ fT3↓
fT4↓
· TSH ↓ fT3 ↑
fT4↑
· Ipotiroidismo,
relativamente frequente
· Ipertiroidismo, meno
frequente
Rilevante
Molto rilevante
Iodofori
· TSH ↑ fT3 ↓
fT4 ↓
· TSH ↓ fT3 ↑
fT4 ↑
· Ipotiroidismo:
relativamente frequente
Rilevante
· Tireotossicosi, con rischio
Rilevante
più elevato nei pazienti con
gozzo
Litio
↑ TSH ↓ fT3 ↓
fT4
Riduzione della dismissione
Poco rilevante
degli ormoni tiroidei - gozzo
· T3 Tot ↓ T4
Furosemide(solo alte
tot ↓
dosi acute)
· FT3 ↑ fT4↑
Metoclopramide, antidopaminergici in
TSH ↑
genere
Incremento del TSH
mediante blocco del
Nessuna
recettore ipofisario inibitore
Penicillina(solo alte
dosi acute)
· T3 Tot ↓ T4
tot ↓
· FT3 ↑ fT4 ↑
· Riduzione quota ormoni
legati alle proteine
· Dismissione di ormoni
dalle proteine che
divengono liberi
Soia
↑ TSH ↓ fT3 ↓
fT4
Riduzione dell'assorbimento Potenzialmente
della tiroxina
rilevante
Sucralfato
↑ TSH ↓ fT3 ↓
fT4
Riduzione dell'assorbimento Potenzialmente
della tiroxina
rilevante
Nessuna
Raramente
rilevante
Bibliografia
1. S Ezzat, DA Sarti, DR Cain, GD Braunstein Thyroid incidentalomas. Prevalence
by Palpation and Ultrasonography Arch. Intern. Med 1994;154: 1838-1840
2. Beaulieau MD for the US Preventive Services Task Force: Guide to Clinical
Preveentive Services: an assessment of the effectiveness of 169 Interventions.
Williams & Wilkins, Baltimore: 1996: 612- 618 Screening for Thyroid Disorders
and Thyroid Cancer in Asymptomatic Adults
3. American Academy of Family Physicians Summary of Policy Recommendations
for Periodic Health Examinations AAFP Policy Action, Nov 1996 revision 5.3,
August 2002 http://www.aafp.org/exam
4. Danese MD, Powe NR, Sawin CT, Ladenson PW Screening for mild thyroid
failure at the periodic health examination JAMA 1996; 276: 285-292
5. Roti E, Gardini E, Magotti MG, Pilla S, Minelli R, Salvi M, Monica C, Maestri D,
Cencetti S, Braverman LE Are thyroid function tests too frequently and
inappropriately requested? J Endocrinol Invest 1999; 22: 184-190.
6. Ladenson PW, Singer PA, Ain KB, Bagchi N, Bigos ST, Levy EG, Smith SA,
Daniels GH American Thyroid Association Guidelines for detection of thyroid
disfunction Arch Intern Med 2000;160: 1573-1575
7. Regional Thyroid Cancer Group Northern Cancer Network Guidelines for
management of Thyroid Cancer Clinical Oncology 2000; 12: 373-391
8. AACE AACE/AAES Medical/surgical guidelines for clinical practice:
Management of Thyroid Carcinoma Endocrine Practice 2001; 7: 203-220
9. Belin RM, Ladenson PW, Robinson KA, Powe NR Development and use of
evidence based clinical practice guidelines for thyroid disease Endocrinol Metab
Clin N Am 2002; 31:795-817
10. Third Report of the Expert Panel on
11. Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult
Treatment Panel III) http://www.nhlbi.nih.gov/guidelines/cholesterol/atp3_rpt.htm
12. Joint National Committee on Prevention Detection, Evaluation, and Treatment of
High Blood Pressure. The sixth report of the Joint National Committee on
Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Arch
Intern Med. 1997;157:2413-2446.
13. AV Chobanian, GL Bakris, HR Black, WC Cushman, LA Green, JL Izzo, Jr, DW
Jones, BJ Materson, S Oparil, JT Wright, Jr, EJ Roccella, and the National High
Blood Pressure Education Program Coordinating Committee . The Seventh
Report of the Joint National Committee on Prevention, Detection, Evaluation,
and Treatment of High Blood Pressure JAMA. 2003; 289: 2560-72.
14. American College of Physicians. Screening for thyroid disease. Ann. Intern.
Med. 1998; 129: 141-143
15. Helfand M Redfern CC Screening for thyroid disease: an update. Ann. Intern.
Med. 1998; 129: 144-158
16. D'Herbomez M, Sapin R, Gasser F, Schlienger J-L, Wemeau J-L Two centre
evaluation of seven thyrotropin kits using luminescent detection Eur J Clin Chem
Clin Biochem 1997; 35: 609-615
17. Kasagi K, Kousaka T, Misaki T, Iwata M, Alam MS, Konishi J Comparison of
serum thyrotropin concentrations determined by a third generation assay in
patients with various types of overt and subclinical thyrotoxicosis Clin Endocrinol
(Oxf) 1999; 50: 185-189.
18. Surks MI, Chopra IJ, Mariash CN, Nicoloff JT, Solomon DH American Thyroid
Association Guidelines for use of laboratory tests in thyroid disorders JAMA
1990; 263: 1529-1532
19. Ehrmann DA, Weinberg M, Sarne DH Limitations to the use of a sensitive assay
for serum thyrotropin in the assessment of thyroid status Arch Intern Med 1989;
149: 369-372
20. Sawin CT, Geller A, Kaplan MM, Bacharach P, Wilson PWF, Hershman JM Low
serum thyrotropin (TSH) in older persons without hyperthyroidism Arch Intern
Med 1991; 151: 165-168
21. Pacini F, Fontanelli M, Fugazzola L, Elisei R, Romei C, Di Coscio G, Miccoli P
Pinchera A Routine measurement of serum calcitonin in nodular thyroid
diseases allows the preoperative diagnosis of unsuspected sporadic medullary
thyroid carcinoma J.Clin.Endocrinol.Metab. 1994; 78: 826-829
22. Roti E, Minelli R, Gardini E Braverman LE. The Use and Misuse of Thyroid
Hormone End. Rev. 1993;14: 401-420
23. D S Cooper Thyroxine Suppression Therapy for Benign Nodular Disease .
J.Clin.Endocrinol.Metab. 1995 ; 80: 331-334
24. G.L. La Rosa, L.Lupo, D.Giuffrida, D.Gullo, R.Vigneri, and A. Belfiore
Levothyroxine and Potassium Iodide are Both effective in Treating Benign
solitary Solid Cold Nodules of the Thyroid. Ann. Int. Med. 1995;122: 1-8
25. H Gharib, and JR Goellner Fine-Needle Aspiration Biopsy of the Thyroid : an
Appraisal. Ann. Int. Med. 1993; 118: 282-289
26. Mittendorf E.A., McHenry C.R. Follow-up evaluation and clinical course of
patients with benign nodular thyroid disease. The American Surgeon 1999; 65:
653-658
27. H. Tindall, A.P. Griffiths and N.D. Penn Is the current use of thyroid scintigraphy
rational? Postgr. Med. J.1987; 63: 869-871.
28. P A Singer, D S Cooper, EG Levy, P W Ladenson , LE.Braverman G Daniels,
FS Greenspan, I.Ross.McDougall, TF Nikolai Treatment Guidelines for Patients
with Hyperthyroidism and Hypothyroidism. JAMA 1995,273 : 808-812
29. SJ. Mandel, GA. Brent and P.Reed Larsen Levothyroxine Therapy in Patients
with Thyroid Disease. Ann. Int. Med. 1993; 119: 492-502
30. Singer PA, Cooper DS, Levy EG, Ladenson PW, Braverman LE, Daniels G,
Greenspan FS, McDougal RI, Nikolai TF Treatment Guidelines for Patients with
hyperthyroidism and hypothyroidism JAMA 1995; 273: 808-812
31. Laurberg P, Nygaard B, Glinoer D, Grussendorf M, Orgiazzi J Guidelines for
TSH-receptor antibody measurements in pregnancy: results of an evidencebased symposium organized by the European Thyroid Association Eur J
Endocrinol. 1998; 39: 584-6
32. I Klein , DV Becker and GS Levey Treatment of Hyperthyroid Disease Ann.
Intern. Med. 1994, 121: 281-288
33. Dai WX, Zhang JD, Zhan SW, Xu BZ, Jin H, Yao Y, Xin WC, Bai Y.
Retrospective analysis of 18 cases of antithyroid drug (ATD)-induced
agranulocytosis Endocr J. 2002;49:29-33
34. Vitti P, Rago T, Barbesino G, Chiovato L Thyroiditis: clinical aspects and
diagnostic imaging RAYS 1999; 24: 301-314
35. Massara F, Camanni F, Belforte L, Vergano V, Molinatti GM Increased
thyrotrophin secretion induced by sulpiride in man. Clin Endocrinol (Oxf) 1978;
9:419-28
36. Boesgaard S, Hagen C, Hangaard J, Andersen AN, Eldrup E Effect of dopamine
and a dopamine D-1 receptor agonist on pulsatile thyrotrophin secretion in
normal women Clin Endocrinol (Oxf). 1990 ; 32: 423-31
37. Martignoni E, Horowski R, Liuzzi A, Costa A, Dallabonzana D, Cozzi R,
Attanasio R, Rainer E, Nappi G Effects of terguride on anterior pituitary function
in parkinsonian patients treated with L-dopa: a double-blind study versus
placebo Clin Neuropharmacol. 1996; 19: 72-80
38. Humbert T, Pujalte D, Bottai T, Hue B, Pouget R, Petit P. Pilot investigation of
thyrotropin-releasing hormone-induced thyrotropin and prolactin release in
anxious patients treated with diazepam. Clin Neuropharmacol 1998;2:80-5
39. Kearns AE, Goff DC, Hayden DL, Daniels GH. Risperidone-associated
hyperprolactinemia. Endocr Pract 2000; 6:425-9
40. Markianos M, Hatzimanolis J, Stefanis C. Prolactin and TSH responses to TRH
and to haloperidol in schizophrenic patients before and after treatment. Eur
Neuropsychopharmacol 1994;4:513-6
41. Laji K, Rhidha B, John R, Lazarus J, Davies JS. Abnormal serum free thyroid
hormone levels due to heparin administration. QJM 2001 Sep;94: 471-3
42. Surks MI, DeFesi CR Normal serum free thyroid hormone concentrations in
patients treated with phenytoin or carbamazepine. A paradox resolved. JAMA
1996 May 15; 275:1495-1498
43. Isojarvi JI, Turkka J, Pakarinen AJ, Kotila M, Rattya J, Myllyla VV. Thyroid
function in men taking carbamazepine, oxcarbazepine, or valproate for epilepsy
Epilepsia 2001;42: 930-934
44. Eiris-Punal J, Del Rio-Garma M, Del Rio-Garma MC, Lojo-Rocamonde S, Novo-
Rodriguez I, Castro-Gago M Long-term treatment of children with epilepsy with
valproate or carbamazepine may cause subclinical hypothyroidism Epilepsia
1999; 40: 1761-1766
45. Tiihonen M, Liewendahl K, Waltimo O, Ojala M, Valimaki M Thyroid status of
patients receiving long-term anticonvulsant therapy assessed by peripheral
parameters: a placebo-controlled thyroxine therapy trial Epilepsia. 1995; 36:
1118-25
46. Stockigt JR, Lim CF, Barlow JW, Stevens V, Topliss DJ, Wynne KN High
concentrations of furosemide inhibit serum binding of thyroxine J Clin Endocrinol
Metab 1984; 59:62-66
47. Larsen PR Salicylate induced increasee in free tri-iodothyronine in human
serum. J.Clin.Invest. 1972; 51: 1125-1134
48. Bishnoi A, Carlson HE, Gruber BL, Kaufman LD, Bock JL, Lidonnici K Effects of
commonly prescribed nonsteroidal anti-inflammatory drugs on thyroid hormone
measurements Am J Med 1994; 96: 235-238
49. Bartalena L Robbins J. Variations in Thyroid Hormone Transport Proteins and
their Clinical Implications Thyroid 1992; 2: 237-245
50. Wiersinga WM, Trip MD Amiodarone and thyroid hormone metabolism Postg.
Med.J. 1986; 62: 909-914
51. Jacobson JM, Hankins GV, Young RL, Hauth JC Changes in thyroid function
and serum iodine levels after prepartum use of a povidone-iodine vaginal
lubricant J Reprod Med. 1984; 29: 98-100
52. Fradkin J.E. Wolff J. Iodide induced Thyrotoxicosis Medicine 1983; 62:1-19
53. Durelli L, Ferrero B, Oggero A, Verdun E, Ghezzi A, Montanari E, Zaffaroni M;
Betaferon Safety Trial Study Group. Thyroid function and autoimmunity during
interferon beta-1b treatment: a multicenter prospective study J Clin Endocrinol
Metab. 2001; 86: 3525-3532
54. Lisker-Melman M, Di Bisceglie AM, Usala SJ, Weintraub B, Murray LM,
Hoofnagle JH Development of thyroid disease during therapy of chronic viral
hepatitis with interferon alfa Gastroenterology. 1992; 102: 55-60
55. Pichert G, Jost LM, Zobeli L, Odermatt B, Pedia G, Stahel RA Thyroiditis after
treatment with interleukin-2 and interferon alpha-2a Br J Cancer. 1990; 62:100-4
56. Preziati D, La Rosa L, Covini G, Marcelli R, Rescalli S, Persani L, Del Ninno E,
Meroni PL, Colombo M, Beck-Peccoz P. Autoimmunity and thyroid function in
patients with chronic active hepatitis treated with recombinant interferon alpha2a Eur J Endocrinol. 1995; 132: 587-593
57. Coiro V, Volpi R, Cataldo S, Capretti L, Caffarri G, Pilla S, Chiodera P.
Dopaminergic and cholinergic involvement in the inhibitory effect of
dexamethasone on the TSH response to TRH J Investig Med. 2000; 48:133-6
58. Williams DE, Chopra IJ, Orgiazzi J, Solomon DH. Acute effects of
corticosteroids on thyroid activity in Graves' disease. J Clin Endocrinol Metab.
1975 ; 41: 354-361.
59. Bocchetta A, Mossa P, Velluzzi F, Mariotti S, Zompo MD, Loviselli A Ten-year
follow-up of thyroid function in lithium patients J Clin Psychopharmacol 2001;
21: 594-598
60. Liel Y, Sperber AD, Shany S. Nonspecific intestinal adsorption of levothyroxine
by aluminum hydroxide.
61. Am J Med. 1994; 97:363-365.
62. Sherman SI, Tielens ET, Ladenson PW Sucralfate causes malabsorption of Lthyroxine Am J Med 1994; 96:531-5
63. Mercado M, Mendoza-Zubieta V, Bautista-Osorio R, Espinoza-de los Monteros
AL. Treatment of hyperthyroidism with a combination of methimazole and
cholestyramine J Clin Endocrinol Metab 1996; 81: 3191-3
64. Persky VW, Turyk ME, Wang L, Freels S, Chatterton R Jr, Barnes S, Erdman J
Jr, Sepkovic DW, Bradlow HL, Potter S Effect of soy protein on endogenous
hormones in postmenopausal women Am J Clin Nutr 2002; 75: 145-53
65. Schneyer CR. Calcium Carbonate and Reduction of Levothyroxine Efficacy
JAMA 1998; 279, 750