PIA FONDAZIONE DI CULTO E RELIGIONE CARD. G. PANICO
Polo Didattico Formativo
Sede Corso di Laurea in Infermiristica
Docente:
Sr. Antonella Guarini
ANNO ACCADEMICO
2016-2017
LA FUNZIONE
CARDIOVASCOLARE
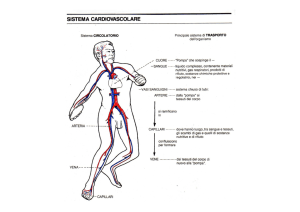
Funzione principale
del sistema cardio vascolare è quella di
trasportare ai tessuti ossigeno e sostanze
nutritive e veicolare i prodotti di scarto del
metabolismo agli organi responsabili della
loro escrezione.
LA FUNZIONE
CARDIOVASCOLARE
Il cuore funge da pompa per far scorrere il
sangue nei vasi sanguigni.
Il corretto funzionamento di qualsiasi organo
o tessuto dipende dall’efficienza e dal buon
funzionamento del sistema cardiovascolare.
STRUTTURA DEL SISTEMA
CARDIOVASCOLARE
Il cuore e i vasi costituiscono il sistema
cardiovascolare; si tratta di un circuito chiuso con
due componenti principali:
• La circolazione polmonare
• La circolazione sistemica.
Il cuore inoltre è una doppia pompa: la parte destra
invia il sangue ai polmoni e la parte sinistra invia
sangue agli altri organi e tessuti.
STRUTTURA DEL SISTEMA
CARDIOVASCOLARE
La CIRCOLAZIONE POLMONARE
trasporta il sangue attraverso i polmoni,
dove cede anidride carbonica assorbe
ossigeno.
La CIRCOLAZIONE SISTEMICA trasporta
quindi il sangue ossigenato e le sostanze
nutritive a tutti i tessuti.
LA FUNZIONE
CARDIOVASCOLARE
6
IL CUORE
Il cuore è un organo muscolare cavo, poco più
grande di un pugno. E’ in grado di pompare
circa 5 litri di sangue al minuto.
Ogni giorno il cuore batte in media 100.000
volte e pompa circa 7500 litri di sangue.
( American Heart Association ( AHA) 2004)
TESSUTO CARDIACO
Il cuore è costituito da tre strati:
• Lo strato interno ( ENDOCARDIO)
• Lo strato intermedio ( MIOCARDIO)
• Lo strato esterno ( PERICARDIO)
STRUTTURA DEL CUORE
Il cuore ha due pareti principali che lo dividono in quattro
cavità:
• IL SETTO ( una robusta parete muscolare che lo divide
in due porzioni, sinistra e destra. A loro volta, queste
due porzioni sono divise trasversalmente in cavità
superiori ( ATRI) e inferiori ( VENTRICOLI).
SISTEMA DI CONDUZIONE
Il cuore è un organo unico, poiché è dotato di
un automatismo proprio questo significa
che esso è in grado di generare il proprio
impulso elettrico, che si propaga
successivamente lungo fibre di conduzione
specializzate
VALVOLE CARDIACHE
cuore possiede quattro valvole, che
permettono al sangue di scorrere in una sola
direzione, ottimizzando il rendimento del sistema
e impedendo il reflusso di sangue.
Due valvole separano gli atri dai ventricoli:
• VALVOLA TRICUSPIDE ( separa l’atrio destro
dal ventricolo destro;
• VALVOLA MITRALE ( separa l’atrio sinistro
dal ventricolo sinistro).
Il
VALVOLE CARDIACHE
• VALVOLA POLMONARE ( separa il
ventricolo destro dall’arteria polmonare)
• VALVOLA AORTICA ( separa il
ventricolo sinistro dall’aorta).
Queste valvole sono dette SEMILUNARI a
causa della forma a mezza luna dei loro lembi.
CIRCOLAZIONE
CORONARICA
La circolazione coronarica fornisce sangue
ossigenato al muscolo cardiaco.
Le coronarie destra e sinistra distribuiscono
sangue ossigenato a tutti gli strati del
tessuto cardiaco.
LA FUNZIONE
CARDIOVASCOLARE
POLSO
ARTERIOSO
PRESSIONE
ARTERIOSA
Sono due dei
PARAMETRI VITALI DI BASE
della persona e la loro rilevazione rientra
tra gli interventi infermieristici autonomi.
LA PRESSIONE ARTERIOSA
o SANGUIGNA
Con questo termine
si indica la
pressione esistente
all’interno del sistema
vascolare sanguigno
15
LA PRESSIONE ARTERIOSA
o SANGUIGNA
UNITA’ DI MISURA DELLA
PRESSIONE SANGUIGNA
MILLIMETRO DI
MERCURIO
(mmHg)
CENTIMETRI
DI H2O
PER LA PRESSIONE
ARTERIOSA
( 1 mmHg = 1,36 cm di H2O )
PER LA PRESSIONE VENOSA
( 1 cm di H2O = 0,73554 mmHg)
16
LA PRESSIONE ARTERIOSA
o SANGUIGNA
La PRESSIONE SANGUIGNA dipende da due fattori:
• dall’azione di pompa del cuore, che tramite la gittata
cardiaca, spinge una certa quantità di sangue nel
sistema vasale nell’unità di tempo;
• dall’insieme delle resistenze che il sangue deve
vincere durante la progressione all’interno dei vasi;
tali resistenze dipendono dalla viscosità del sangue,
dal diametro dei vasi, dall’attrito all’interno dei vasi e
dal tipo di flusso.
17
LA PRESSIONE ARTERIOSA
o SANGUIGNA
Il circolo arterioso ha origine dalle arterie medio grosse
( AORTA ), esse non sono rigide ma hanno una
parete elastica che evita l’instaurarsi di un flusso ad
intermittenza, cioè l’interruzione del getto ogni volta
che il cuore entri in aspirazione.
Invece durante le fasi di spinta si verifica una
distensione della parete dei grossi vasi e, quindi, un
contenimento del grosso getto.
18
LA PRESSIONE ARTERIOSA
o SANGUIGNA
La pressione sanguigna esistente all’interno delle
arterie è caratterizzata da una oscillazione
ritmica che l’onda di pressione riceve ad ogni
ciclo cardiaco come conseguenza della spinta
che dal ventricolo spinge il sangue nell’aorta.
19
LA PRESSIONE ARTERIOSA
o SANGUIGNA
Nasce così la
PRESSIONE SISTOLICA o MASSIMA
che viene raggiunta al momento dell’acme della
contrazione ventricolare e il cui valore dipende:
• dal volume del sangue,
• dalla velocità della scarica sistolica,
• dal grado di distensibilità delle pareti arteriose.
20
LA PRESSIONE ARTERIOSA
o SANGUIGNA
E la PRESSIONE DIASTOLICA o MINIMA
originata dalle resistenze periferiche, che si verifica
prima della contrazione ventricolare.
Le arteriole non sono elastiche, ma sono formate
da fibro cellule lisce e hanno la possibilità di
regolare il loro calibro a seconda della
necessità.
21
LA MISURAZIONE DELLA
PRESSIONE ARTERIOSA
( P.A. )
La pressione sanguigna può essere misurata con metodi
DIRETTI e INDIRETTI che consentono di ottenere valori
di riferimento, i più comuni sono:
PRESSIONE
ARTERIOSA
SISTOLICA
PRESSIONE
ARTERIOSA
DIASTOLICA
E’ la pressione che viene esercitata
dal sangue contro le pareti del vaso
conseguentemente alla sistole del
ventricolo sinistro
E’ la pressione esistente all’interno
del vaso durante la fase di riposo
del cuore (diastole cardiaca)
22
METODI DIRETTI
O CRUENTI
Con i metodi diretti è possibile rilevare la pressione
arteriosa, venosa e capillare.
Gli apparecchi utilizzati prevedono l’impiego di
mercurio o acqua e sono collegati tramite un tubo
con la cannula introdotta nel vaso
23
METODI INDIRETTI
O INCRUENTI
Sono metodiche che prevedono l’applicazione
di un manicotto attorno ad un arto, che consente di
rilevare l’onda sfigmica del polso arterioso, definendo
la pressione esistente all’interno di un’arteria grazie
all’applicazione di una contropressione tramite il
gonfiaggio del manicotto stesso.
24
METODI INDIRETTI
Sono:
PALPATORIO
AUSCULTATORIO
25
METODO PALPATORIO
Consiste nella misurazione della pressione arteriosa
mediante l’applicazione di un apparecchio,
lo SFIGMO
MANOMETRO
26
METODO
PALPATORIO
L’operatore si pone a fianco della persona, prima di
procedere al gonfiaggio del manicotto si deve
individuare il POLSO ARTERIOSO tastando con i
polpastrelli delle dita l’arteria brachiale ( piega del
gomito ), o radiale ( a livello del polso ).
27
METODO
PALPATORIO
A questo punto s’inizia ad insufflare l’aria nel manicotto
lentamente fino a che la colonnina di mercurio abbia
superato di 50 mmHg l’assenza delle pulsazioni
dell’arteria, dopo di che si procede ad allentare la
valvolina metallica sgonfiando lentamente il
manicotto fino a che si percepisce la prima
oscillazione pulsatile dell’arteria.
28
METODO AUSCULTATORIO
Questo metodo si differenzia per l’uso del
FONENDOSCOPIO
che consente di rilevare i valori
della pressione sistolica
e della diastolica.
29
METODO
AUSCULTATORIO
Identificato il punto di massima
pulsatilità dell’arteria brachiale
con le dita, vi si posiziona sopra lo strumento,
avendo cura di evitare il contatto con il manicotto
e gli indumenti al fine di evitare interferenze acustiche
che impedirebbero l’individuazione del primo tono
di Korotkoff.
30
METODO AUSCULTATORIO
I toni di Korotkoff sono divisi in cinque fasi:
•
La prima fase corrisponde ai toni di percussione
causati dall’occlusione del 50% del vaso arterioso;
il primo di questi toni ci indica la pressione sistolica.
•
La seconda e la terza fase sono caratterizzati da
toni di intensità crescente a causa della maggiore
quantità di sangue che attraversa l’arteria.
31
METODO AUSCULTATORIO
•
La quarta fase prevede toni di minore intensità a
causa della riduzione delle pulsazioni dovuta alla
diminuita velocità e turbolenza del flusso di
sangue che attraversa l’arteria.
•
La quinta fase si presenta con l’assenza di toni
arteriosi perché l’arteria non è più compressa,
rimane completamente aperta; questa fase indica
il valore della pressione diastolica.
32
LO
SFIGMOMANOMETRO
A MERCURIO
E’ costituito da un manicotto di gomma
collegato mediante due tubicini ad
una scala millimetrata contenente
una colonnina di mercurio e ad una
pompa con valvolina comandata a
mano. Il manicotto è ricoperto da
tessuto inestensibile e come sistema
di chiusura deve avere
preferibilmente il velcro, che
garantisce massima adattabilità
all’arto.
Riva Rocci
(1896)
33
LO
SFIGMOMANOMETRO
ANEROIDE
E’ un apparecchio per la rilevazione della pressione
sanguigna privo di liquido, che risulta simile
all’apparecchio di Riva Rocci per quanto riguarda il
sistema di insufflazione dell’aria. Diversamente da questo,
però, presenta un manometro rotondo, graduato in
millimetri, con ago mobile connesso mediante tubicini di
gomma ad una pompetta con valvolina metallica per
regolare lo sgonfiaggio del manicotto.
34
COSA DOBBIAMO SAPERE?
E’ bene conoscere alcune condizioni generali da
evitare per ridurre le fonti di errore e assicurare
quindi una misurazione il più possibile precisa e
attendibile:
• Attività fisica,
• Assunzione di liquidi e alimenti,
• Fumo
Almeno 30 – 60
minuti prima della
rilevazione
35
COSA DOBBIAMO
EVITARE ?
• Esposizione al freddo,
• Vescica piena,
• Posizione scomoda del corpo,
• Braccio costretto da indumenti e/o senza supporto
durante la misurazione,
• Temperatura della stanza non confortevole,
• Ambiente rumoroso, non tranquillo,
• Posizione scorretta dell’esaminatore.
36
SEDI E CRITERI DI SCELTA
In alcune circostanze, la scelta della sede sulla quale
effettuare la misurazione è obbligata, in quanto è
controindicata la rilevazione sull’arto:
• che presenta una ferita e/o che è sede di una
qualsiasi condizione patologica;
• che è sul lato in cui è stata praticata una
mastectomia.
37
FONTI DI VARIABILITA’ ED ERRORE
DELLA PRESSIONE ARTERIOSA
VARIABILITA’ DELLA
PRESSIONE ARTERIOSA
POSIZIONE
DELLA
PERSONA
ATTIVITA’
FISICA
RECENTE
STATO
EMOTIVO
ORA
FUMO RECENTE
TEMPERATURA
DELL’AMBIENTE
38
FONTI DI VARIABILITA’ ED ERRORE
DELLA PRESSIONE ARTERIOSA
ERRORI DI MISURA
LEGATI ALLO STRUMENTO
DIMENSIONI
DEL
BRACCIALE
TARATURA
SCARSA
MANUTENZIONE
39
FONTI DI VARIABILITA’ ED ERRORE
DELLA PRESSIONE ARTERIOSA
ERRORI DI MISURA
LEGATI ALL’OPERATORE
Sulla stima della pressione arteriosa:
• concentrazione,
• acutezza uditiva,
• confusione uditivo – visiva,
• difficoltà di interpretazione dei suoni e nella lettura
della colonnina di mercurio in movimento,
• velocità nel gonfiare e nello sgonfiare il bracciale.
40
FONTI DI VARIABILITA’ ED ERRORE
DELLA PRESSIONE ARTERIOSA
ERRORI DI MISURA
LEGATI ALL’OPERATORE
Sulla distribuzione di frequenza della pressione arteriosa:
• preferenza per alcune cifre terminali,
• pregiudizio.
41
La rilevazione
della
frequenza cardiaca
E’ una procedura che consente di misurare il numero dei
battiti corrispondenti alla forza con la quale il sangue,
durante la contrazione del ventricolo sinistro (sistole )
viene pompato nell’aorta.
Questo determina la tensione delle pareti della medesima
che, prima, si dilata e, successivamente si contrae
generando un’onda di flusso percepita in periferia
come
POLSO.
42
La rilevazione
della frequenza cardiaca
FINALITA’
La finalità della procedura è la rilevazione delle
caratteristiche del polso e quindi:
la frequenza
che corrisponde al numero dei battiti percepiti in un minuto.
43
La rilevazione
della frequenza cardiaca
FINALITA’
Essa dipende dall’efficienza del sistema di conduzione
cardiaco ed è influenzata:
• dal sistema nervoso autonomo: la stimolazione del sistema
nervoso parasimpatico determina un aumento della
frequenza cardiaca. Ansia, dolore, esercizio fisico, febbre,
assunzione di bevande contenenti caffeina rappresentano
fattori attivanti il sistema nervoso simpatico.
44
La rilevazione
della frequenza cardiaca
FINALITA’
• da alcune tipologie di farmaci: per es. digitalici, diuretici,
atropina, ecc.
• dall’età: il numero dei battiti considerati normali – rilevati a
riposo – sono differenti nelle diverse fasce di età. La
frequenza a riposo – nell’adulto – al di sotto di 60 battiti al
minuto è definita bradicardia, mentre una frequenza
superiore a 100 battiti al minuto è definita tachicardia.
45
La rilevazione
della frequenza cardiaca
FINALITA’
• il ritmo che esprime la regolarità della pulsazione o, meglio,
la regolarità degli interventi tra un battito e l’altro;
• la qualità o ampiezza che corrisponde alla “forza” della
pulsazione percepita alla palpazione.
46
SITI DI RILEVAZIONE DEL
POLSO ARTERIOSO
La frequenza cardiaca può essere rilevata in tutti i
distretti dell’organismo in cui il vaso arterioso scorre
in prossimità della superficie cutanea e può essere
agevolmente compresso contro una struttura rigida
sottostante quale un osso o un muscolo.
47
A.temporale
SITI DI
RILEVAZIONE DEL
POLSO
ARTERIOSO
48
SITI DI RILEVAZIONE DEL
POLSO ARTERIOSO
POLSO TEMPORALE
SI TROVA NELLA PORZIONE TEMPORALE
DEL CRANIO E OSPITA L’ARTERIA TEMPORALE
CHE VIENE INDIVIDUATA A META’ DELLA LINEA
IMMAGINARIA CHE CONGIUNGE L’APICE
DELL’ORECCHIO CON LE SOPRACCIGLIA.
49
POLSO CAROTIDEO
L’arteria carotidea decorre al di sotto del muscolo
sternocleidomastoideo ed e’ facilmente palpabile in
prossimità del bordo mediano dello stesso muscolo, a
livello della parte inferiore del collo.
Il polso carotideo e’ considerato quello maggiormente
rappresentativo della qualità delle pulsazioni
50
dell’arteria aorta.
SITI DI RILEVAZIONE DEL
POLSO ARTERIOSO
POLSO BRACHIALE
L’arteria brachiale decorre – nella parte superiore dell’arto –
nello spazio compreso tra il muscolo bicipite e il muscolo
tricipite sul lato mediale del braccio. La palpazione di
questo polso è facilitata se l’avambraccio del paziente
viene mantenuto flesso a livello del gomito e sostenuto
dall’operatore al fine di prevenire contrazioni muscolari
che possono limitarne la rilevazione.
51
SITI DI RILEVAZIONE DEL
POLSO ARTERIOSO
Radiale: l’arteria radiale decorre lungo il radio, sulla parte
volare del polso. Questo è il sito più frequentemente
utilizzato.
Femorale: la rilevazione di questo polso, che richiede
solitamente la palpazione profonda, viene effettuata nella
parte anteriore mediale della coscia, subito dopo il
legamento inguinale.
52
SITI DI RILEVAZIONE DEL
POLSO ARTERIOSO
Popliteo: l’arteria poplitea decorre lungo la parte più laterale
della fossa poplitea. Il polso popliteo risulta più facilmente
palpabile a ginocchio flesso e gamba rilassata.
Pedidio o dorsale pedidio: questo polso viene palpato sul dorso
del piede a lato dell’estensore proprio dell’alluce.
Posteriore tibiale: l’arteria tibiale posteriore decorre dietro il
malleolo interno e la sua palpazione si effettua si effettua
ponendo la punta delle dita ( II, III e IV ) a uncino sul
malleolo.
53
SITI DI RILEVAZIONE DEL
POLSO ARTERIOSO
54
SITI DI RILEVAZIONE DEL
POLSO ARTERIOSO
Il criterio che deve orientare l’operatore nella scelta del sito è
relativo alla valutazione dello stato clinico del paziente in
generale, e nello specifico, alla verifica della presenza o
meno di condizioni che possono limitare o addirittura
precludere la rilevazione del polso quali:
• dolore,
• lesioni di diversa natura,
• medicazioni ecc.
e quindi, imporre la ricerca di un sito alternativo.
55
L’ELETTROCARDIOGRAMMA
( ECG )
Le cellule cardiache possiedono una
carica elettrica:
in condizioni di riposo, questa carica è
negativa all’interno e positiva sulla
superficie esterna.
In altri termini, sono polarizzate.
56
L’ELETTROCARDIOGRAMMA
( ECG )
La loro polarizzazione in parte
dipende dal contenuto di sodio e
di potassio e dal rapporto tra le
rispettive concentrazioni, sia
all’interno sia all’esterno delle
cellule cardiache.
57
L’ELETTROCARDIOGRAMMA
( ECG )
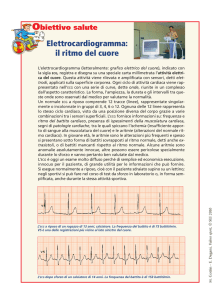
Con l’effettuazione dell’elettrocardiogramma
(ECG) si registra l’attività elettrica del
cuore mediante l’applicazione di elettrodi
sulla superficie cutanea di zone predefinite e
si stampa la sua documentazione grafica
mediante un apposito strumento detto
elettrocardiografo.
58
L’ELETTROCARDIOGRAMMA
( ECG )
FINALITA’
La finalità della procedura, come già
espresso nella definizione,è la
registrazione dell’attività elettrica del
cuore per identificare, attraverso la
lettura, eventuali anomalie di natura e
59
caratteristiche diverse.
L’ELETTROCARDIOGRAMMA
( ECG )
L’ECG presenta due componenti principali:
onde e segmenti o tratti.
Le onde si presentano come deflessori del
tracciato al di sopra o al di sotto della
linea di base ( linea isoelettrica);
i segmenti sono i tratti di linea di base
compresi tra due onde.
60
L’ELETTROCARDIOGRAMMA
( ECG )
Gli intervalli sono dati da combinazioni di
onde e segmenti o tratti.
In un ECG normale, registrato con la I
derivazione, si possono distinguere tre
onde principali: l’onda P, il complesso QRS
e l’onda T.
61
L’ELETTROCARDIOGRAMMA
( ECG )
R
T
P
Q S
62
L’ELETTROCARDIOGRAMMA
( ECG )
L’onda
P
rappresenta
la depolarizzazione
degli atri, cioè il
passaggio
dell’impulso
elettrico dal nodo
senoatriale alla
muscolatura di
entrambi gli atri.
63
L’ELETTROCARDIOGRAMMA
( ECG )
Il complesso QRS
rappresenta la
progressione
dell’onda di
depolarizzazione
nei ventricoli e
coincide con la
ripolarizzazione
atriale.
L’ELETTROCARDIOGRAMMA
( ECG )
L’onda
T
riflette
la
ripolarizzazione
dei ventricoli.
L’ELETTROCARDIOGRAMMA
( ECG )
L’ECG viene registrato si carta millimetrata.
Per la registrazione è necessario collegare un
elettrocardiografo a 10 elettrodi che
registrano 12 derivazioni.
Gli elettrodi vengono posti secondo la
seguente tabella:
66
L’ELETTROCARDIOGRAMMA
( ECG )
P
O
S
IZ
IO
N
E
B
racciosin
istro
:p
o
lso
E
L
E
T
T
R
O
D
I D
E
R
IV
A
Z
IO
N
I
G
IA
L
L
O
P
eriferich
e:
B
racciod
estro
:p
o
lso
R
O
S
S
O
D
1
,D
2
,D
3
;
G
am
b
ad
estra:cav
ig
lia
N
E
R
O
aV
R
,aV
L
,aV
F
G
am
b
asin
istra:cav
ig
lia
V
E
R
D
E
T
o
race:q
u
artosp
azioin
terco
stalesu
lm
arg
in
ein
terco
staled
x
V
1
P
reco
rd
ia
li:
T
o
race:q
u
artosp
azioin
terco
stalesu
lm
arg
in
ein
terco
stalesx
V
2
V
1
,V
2
,V
3
,V
4
,
T
o
race:q
u
in
taco
statraled
eriv
azio
n
iV
2eV
4
V
3
V
5
,V
6
T
o
race:q
u
in
tosp
azioin
terco
stalesu
llalin
eaem
iclav
earesx
V
4
T
o
race:lin
eaascellarean
terio
resxaliv
ello
o
rizzo
n
taled
iV
4
V
5
T
o
race:lin
eaascellarem
ed
iasxallostessoliv
elloo
rizzo
n
taled
iV
4eV
5
V
6
67
L’ELETTROCARDIOGRAMMA
( ECG )
I primi quattro elettrodi, posti agli arti,
consentono di registrare le derivazioni
periferiche.
Per ricordare con quale sequenza applicare
questi elettrodi si suggerisce di iniziare
in senso antiorario dall’arto superiore
sinistro usando l’acronimo
GI-RO-NE-VE.
68
L’ELETTROCARDIOGRAMMA
( ECG )
Per gli elettrodi precordiali (da V1 a V6) è
importante determinare con precisione la
posizione di V1 in quanto risulta
fondamentale per la registrazione di queste
derivazioni.
69
L’ELETTROCARDIOGRAMMA
( ECG )
Per reperire il quarto spazio
intercostale si appoggia il dito
sull’angolo sternale, si fa scivolare
lentamente verso il basso di qualche
centimetro finchè non si sente una
leggera prominenza ossea.
70
L’ELETTROCARDIOGRAMMA
( ECG )
Questo è l’angolo di Louis dove il
manubrio si unisce all’angolo dello sterno
creando il primo spazio intercostale.
Spostando appena le dita verso il lato destro
del torace si palpa la seconda costa e
l’avvallamento successivo è il secondo
spazio intercostale. Da qui si scende
contando fino al quarto dove viene
collocato l’elettrodo V1
71
L’ELETTROCARDIOGRAMMA
( ECG )
Angolo sternale
Manubrio dello sterno
Angolo di Louis
V1
V2
V6
V3
V4
V5
72
L’ELETTROCARDIOGRAMMA
( ECG )
73
L’ELETTROCARDIOGRAMMA
( ECG )
PRIMA DELLA PROCEDURA
• Verificare il funzionamento dell’elettrocardiografo
e la velocità di scorrimento della carta,
• identificare la persona,
• fornire alla persona alcune informazioni relative
alla procedura
• fare assumere alla persona la posizione supina e
fare scoprire il torace, i polsi e le caviglie
74
L’ELETTROCARDIOGRAMMA
( ECG )
PRIMA DELLA PROCEDURA
• verificare se risulta necessario eseguire tricotomia
del torace nei punti nei quali fare aderire gli
elettrodi,
• preparare il seguente materiale:
- elettrocardiografo munito di carta millimetrata
e cavi;
- elettrodi adesivi monouso,
75
L’ELETTROCARDIOGRAMMA
( ECG )
PRIMA DELLA PROCEDURA
-
pasta conduttrice se gli elettrodi ne sono
sprovvisti,
•
-
soluzione alcolica per sgrassare la cute,
-
garze pulite,
-
materiale per tricotomia, se occorre,
lavare le mani.
76
L’ELETTROCARDIOGRAMMA
( ECG )
PROCEDURA
• Preparare la cute nelle zone in cui verranno
applicati gli elettrodi utilizzando la
soluzione alcolica.
• Applicare gli elettrodi delle derivazioni
periferiche secondo la sequenza GI-RO-NE-VE e
cercando di evitare l’applicazione su tendini e
grosse masse muscolari.
77
L’ELETTROCARDIOGRAMMA
( ECG )
PROCEDURA
• Posizionare gli elettrodi precordiali
utilizzando i punti di repere descritti in
precedenza.
• Collegare gli elettrodi all’elettrocardiografo
mediante gli appositi cavi.
• Invitare la persona a non muoversi
per qualche
minuto e a mantenere una normale respirazione.
78
L’ELETTROCARDIOGRAMMA
( ECG )
PROCEDURA
• Iniziandola registrazione stampando almeno 4-5
complessi per ciascun gruppo di derivazioni.
• Spegnere l’elettrocardiografo e togliere i
cavi.
• Staccare gli elettrodi ed eliminare
la pasta
conduttrice rimasta sulla cute della persona
utilizzando delle garzine asciutte.
79
L’ELETTROCARDIOGRAMMA
( ECG )
DOPO LA PROCEDURA
• Smaltire il materiale utilizzato seguendo le
disposizioni legislative vigenti.
• Lavare le mani.
• Registrare l’avvenuta esecuzione dell’esame.
80
81