Virus
Acido
nucleico
Famiglia
Genere
Trasmissione
Cronicizzazione
HAV
RNA
Picornaviridae
Heparnavirus
Fecale-orale
No
HBV
DNA
Hepadnaviridae
Orthohepadnavirus
Parenterale
Sì
HCV
RNA
Flaviviridae
Hepacivirus
Parenterale
Sì
HDV
RNA
Deltaviridae
Parenterale
Sì
HEV
RNA
Hepeviridae
Hepevirus
Fecale-orale
No*
*segnalati casi in ID
DISTRIBUZIONE GEOGRAFICA DELL’INFEZIONE DA HBV
< 2%
-Nel Mondo :
370-400 milioni di portatori cronici
2 miliardi di infezioni pregresse
> 1 milione di decessi/anno
-In Italia:
1 / 2 milione di portatori cronici
+ 250.000 portatori cronici tra i 4 milioni di immigrati in cui la
prevalenza d’infezione oscilla tra il 5 e il 10%
+ immigrati irregolari (?)
Incidenza di infezione acuta B in Italia
1991 introduzione della vaccinazione
obbligatoria per i nuovi nati e gli
adolescenti a partire dal 12° anno di età:
incidenza di nuovi casi:
1980 → 24 casi/100.000 abitanti
1990 →5,4 casi/100.000 abitanti
2004 →1,4 casi/100.000 abitanti
prevalenza di portatori
1980→ 3%
di HBsAg:
1997→0,3%
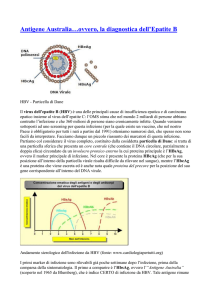
HEPATITIS B VIRUS (HBV)
Classificazione
Famiglia Hepadnaviridae
Genere Orthohepadnavirus
Struttura
Particella
di
Dane,
sferica, diametro 42 nm;
involucro
esterno
lipoproteico (envelope)
con
HBsAg;
parte
centrale (core) di 27 nm
contenente
genoma
virale e DNA-pol
HBV-DNA
Genoma
molecola di DNA circolare
parzialmente a doppia elica
Catena L (-)
Catena S (+)
Open reading frames
Regione pre-S1 codifica per AgS1
Regione pre-S2 codifica per Ag2
Gene S → codifica per le proteine dell’envelope (HBsAg)
Regione pre-core codifica per HBeAg
Gene C → codifica per la proteina nucleocapsidica (HBcAg)
Gene X → codifica per la proteina X ad azione transattivante
Gene P → codifica per la DNA-polimerasi
VARIABILITA’ ANTIGENICA HBsAg
8 genotipi A-H
+ sierotipi (a, d, y, w, z, q …)
Italia: ++ genotipo D HBeAg neg MA in aumento i genotipi non-D
A
D
HBeAg-
Genotipi non-D
A e B: miglior risposta alla terapia con IFN vs C e D
B: malattia meno attiva
C: alto rischio di cirrosi e HCC
F: maggior frequenza di epatiti fulminanti
G: induzione di fibrosi con maggior rapidità
8 GENOTIPI A-H
CONCENTRAZIONE DI HBV NEI FLUIDI
CORPOREI
ALTA
MEDIA
BASSA-NULLA
Sangue
Siero
Essudato
Sperma
Muco vaginale
Saliva
Urine
Feci
Sudore
Lacrime
Latte materno
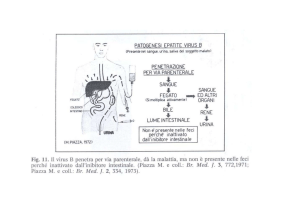
Il virus B è molto resistente all’ambiente
La sorgente di infezione è costituita dal soggetto con
infezione acuta o cronica o portatore di HBsAg
EPATITE B: trasmissione
PARENTERALE CLASSICA
-inoculazione di sangue o emoderivati infetti
-uso di aghi, siringhe, strumenti chirurgici contaminati
-trapianto di organi infetti
PARENTERALE INAPPARENTE
-oggetti da toilette taglienti o abrasivi (spazzolini da denti, rasoi, forbici da unghie, spazzole da
bagno, lamette)
-strumenti non ben sterilizzati (dentisti, agopuntura, estetista, barbiere, tatuaggi, piercing)
SESSUALE
VERTICALE
-PERINATALE al momento del parto tramite microtrasfusioni
materno-fetali o contatto con liquidi biologici
Rischio neonatale di contrarre l’infezione
-Madre HBsAg+, HBeAg+/HBV-DNA+ → 80-90%
-Madre HBsAg+, HBeAb+/HBV-DNA- → 10-30%
-INTRAUTERINA molto rara, ma in caso di infezione acuta della
madre contratta nel III trimestre, la trasmissione avviene nel
65-100% dei casi
-AMNIOCENTESI molto rara
-ALLATTAMENTO il virus è presente nel latte materno ma i neonati
vaccinati correttamente possono essere allattati senza
conseguenze
MARKERS SIEROLOGICI HBV
HBV-DNA
HBsAg
HBcAg
HBc-IgM
HBeAg
HBsAb
HBeAb
HBcIgG
Indicatore più sensibile di replicazione virale.
La sua presenza si associa sempre ad infezione attiva
Indica lo stato di infezione. Compare poco prima dell’aumento delle
transaminasi, persiste durante la fase acuta e scompare, nei
casi ad evoluzione favorevole, dopo la remissione dei sintomi
Presente solo negli epatociti, non riscontrabile nel sangue
Compare 1-2 settimane dopo HBsAg e persiste per pochi mesi dopo la
fase acuta. Positivo nelle forme acute e riacutizzate
indica la presenza di attiva replicazione virale. Compare poco dopo
HBsAg e viene rapidamente eliminato in caso di evoluzione
favorevole, persiste in alcune forme di epatite cronica
Indica protezione dall’infezione (immunizzazione). Si riscontra in caso
di guarigione, dopo 20-90 giorni dalla clearance di HBsAg, o di
vaccinazione
Compare alcune settimane dopo la clearance di HBeAg. La sua
presenza non impedisce l’evoluzione verso l’epatite cronica
Indica l’avvenuto contatto con il virus indipendentemente dall’esito
dell’infezione. Compaiono durante la convalescenza e persistono
per tutta la vita
INTERPRETAZIONE MARKERS HBV
HBs
Ag
HBs
Ab
HBcAb
IgG
HBcAb
IgM
HBeAg
Hbe
Ab
HBV-DNA
ALTA
ST
EPATITE
ACUTA
+
-
-
+
+
-
+
↑
GUARIGIONE
-
+
+
-
-
+
-
_
EPATITE
CRONICA
+
-
+
+/-
+/-
+/-
+/-
↑
PORTATORE
INATTIVO
+
-
+
-
+/-
+/-
-
_
VACCINO
-
+
-
-
-
_
Epatite B
occulta
*Maggiore
*Minore
Mutazione
regione S con
incapacità di
espressione
dell’HBsAg o
producenti
una variante
non rilevabile
con metodiche
di routine
+
+/HBV-DNA
intraepatico
EPATITE B ACUTA - GUARIGIONE
Sintomi
HBeAg
anti-HBe
Titolo
anti-HBc totali
IgM anti-HBc
anti-HBs
HBsAg
0
4
8
12
16
20
24
28
Settimane
32
36
52
100
EPATITE B - CRONICIZZAZIONE
Acuta
(6 mesi)
Cronica
(anni)
HBeAg
anti-HBe
HBsAg
anti-HBc totali
IgM anti-HBc
0
4
8
12 16 20 24 28 32 36
52
Weeks after Exposure
EPATITE B: storia naturale
INFEZIONE DA HBV
50-90%
Infezione asintomatica
10%
Cronicizzazione
10-50%
Epatite acuta
Guarigione
85% adulti
10% neonati
20-30% bambini < 5 aa
1%
Epatite fulminante
40%
Portatori inattivi
60%
Epatite cronica
50%
Cirrosi
2-10% per anno
10%
HCC
Trasmissione in età perinatale
Trasmissione in età adulta
Guarigione epatite HBsAg neg
Sieroconversione
Immunotollerabza
HBsAg+
HBeAg+
HBV DNA ↑↑↑
ALT normali
Morte
Epatite HBeAg pos
HBsAg+
HBeAg+
HBV DNA ↑↑↑
ALT ↑↑
Progressione danno
epatico
Cirrosi
HCC
Riattivazione
Carrier inattivo
HBsAg+
HBeAb+
HBV DNA ↓
ALT normali
Epatite HBeAg neg
HBsAg+
HBeAb+
HBV DNA ↑↑
ALT ↑↑
EPATITE HBeAg negativa
Eziologia: causata da ceppo di HBV mutante
mutazione a livello della regione pre-core
HBsAg+, HBeAg-, HBeAb+, HBV-DNA+
mutazione core-promoter
HBeAg-, HBeAb-, HBV-DNA+
Epidemiologia:
Negli anni la percentuale di HBeAg+ si è progressivamente ridotta (58,5% nel 1970
13,6% nel 2000)
Presente nel bacino del Mediterraneo, in Italia quasi tutte le epatiti croniche B sono
causate da tale variante (70-90% dei portatori cronici di virus B sono HBeAg-,
anti-HBeAb+ alla diagnosi)
Caratteristiche:
-ampie oscillazioni dei livelli di HBV-DNA E TRANSAMINASI
-decorso: grave e progressione verso la cirrosi
-remissione e sieroconversione HBsAg→HBsAb: rare
Pazienti con epatite cronica o portatori inattivi di HBV classico
selezionano nel tempo la mutazione
Terapia
Forme acute
-In genere riposo+dieta povera di cibi grassi e priva di
alcol +/- soluzioni glucosate e polivitaminici
-Per forme gravi o fulminanti: terapia con analoghi
nucleosidici (Entacavir*, Lamivudina, Telbivudina)
Forme croniche
-Obiettivo: prevenire la progressione clinico/istologica
attraverso l’eradicazione di HBV o più di frequente per
soppressione duratura della replicazione virale
-Le opzioni terapeutiche sono:
*IFN alfa 2a, 2b per 6-12 mesi (1° linea)
*Analoghi nucleosidici a lungo termine (2° linea)
- Entecavir
- Telbivudina
- Adefovir
- Non usare la Lamivudina in monoterapia per il
rischio di insorgenza di resistenze (terapia di
combinazione LAM+Adefovir)
Valutazione della
risposta alla
terapia
-Risposta virologica
-Risposta biochimica
-Risposta completa (virologica+biochimica)
-Risposta istologica
Quando iniziare la terapia?
Quando iniziare la terapia?
PROFILASSI
-EDUCAZIONE SANITARIA
ADEGUATO CONTROLLO DEI DONATORI DI SANGUE
STERILIZZAZIONE DEI PRESIDI MEDICO-CHIRURGICI
EVITARE PRATICHE (PIERCING, TATUAGGI, AGOPUNTURA..) ESEGUITE
DA PERSONALE NON PREPARATO
EVITARE LA CONDIVISIONE DI STRUMENTI TAGLIENTI O ABRASIVI
(FORBICINE, RASOI, SPAZZOLINI DA DENTI, AGHI SIRINGHE)
-IMMUNOPROFILASSI ATTIVA
-IMMUNOPROFILASSI PASSIVA
IMMUNOPROFILASSI ATTIVA
VACCINO DNA-ricombinante (contiene solo HBsAg, ottenuto
mediante tecniche di ingegneria genetica)
-Disponibile dal 1981 e utilizzato solo per le categorie a
rischio
-Dal 1991 vaccinazione obbligatoria per tutti i nuovi nati e
per gli adolescenti nel corso del 12° anno di età; gratuita per
le categorie a rischio
Categorie a rischio
-Conviventi, in particolare bambini, di soggetti HBsAg positivi
-Politrasfusi, emofilici, emodializzati, affetti da malattie croniche
-Soggetti con lesioni croniche della cute delle mani
-Detenuti, tossicodipendenti
-Omosessuali
-Soggetti dediti alla prostituzione o cmq. promiscuità sex +/- anamnesi pos per MST
-Viaggiatori in aree ad alta endemia di HBV
-Personale sanitario e di laboratorio
-Addetti al servizio di raccolta e smaltimento rifiuti
-Personale della Polizia di Stato, Arma dei Carabinieri, Guardia di Finanza…..
VACCINO
Via di somministrazione: i.m. in regione deltoidea
Schema vaccinale:
1°dose tempo 0; 2°dose dopo 1 mese; 3°dose dopo 6 mesi
Efficacia: 100% nei neonati, 95% nei giovani adulti, 75% nei soggetti di
età > 60 anni. Comparsa di titolo anticorpale protettivo (HBsAb > 10
mU/ml) alla fine del ciclo vaccinale
Richiamo: non necessario se il primo ciclo vaccinale ha provocato una
risposta anticorpale efficace
Attenzione nei pazienti ID dove la risposta è < per titolo e persistenza
IMMUNOPROFILASSI PASSIVA
IMMUNOGLOBULINE UMANE SPECIFICHE anti-HBV
(HBIG)
Neonato da madre con epatite B nell’ultimo trimestre di gravidanza o HBsAg + al
momento del parto
-Somministrare 1°dose di vaccino + HBIg entro 12-24 ore dal parto
-Completare lo schema vaccinale con la somministrazione di 2° dose dopo 4
sett, 3° dose al 3° mese di vita e 4° dose a 11° mese di vita
-La profilassi è efficace in circa il 90% dei casi
-Fattori che possono compromettere l’efficacia della profilassi : alta carica
virale materna, prematurità, travaglio prolungato, vaccinazione eseguita in
ritardo o in maniera incompleta
-In tutti i neonati di madri HBsAg+ devono essere ricercati HBsAg e HBsAb
all’età di 9 e 15 mesi
Esposizione accidentale transcutanea per puntura di ago o altro strumento usato
su pazienti HBsAg+ o comunque tutti gli altri casi in cui si sospetta
fortemente la trasmissione
-determinare subito HBsAg e anti-HBs
-somministrare HBIg entro 24 ore (non oltre il 7°giorno)
-somministrare 1°dose di vaccino e completare schema a 3 o 4 dosi (0-1-6
mesi o 0-1-6-12 mesi)
Portatore cronico di HBsAg
Che andrà incontro a stato di ID (CT, Tp con corticosteroidi (> 7,5 mg/die),
Rituximab, Infliximab …)
Replicazione attiva
TERAPIA
Portatori inattivi di HBsAg
Pz HBsAg neg, ma HBcAb pos
CHEMIOPROFILASSI
Lamivudina (ma attenzione R resist. Da usare solo in
pazienti naive); Entecavir; Telbivudina
Per basso rischio di riattivazione: da 7 gg pre-CT a 612 mesi post-CT
Se
alto
rischio:
>
tempo
post-trattamento
immunosopp. (>12 mesi) e utilizzare LAM+Adefovir o
Entecavir o Tenofovir
-Importante dosare ogni 3 mesi ALT e HBV-DNA + in
caso di terapia con LAM valutazione resist.