CORSO DI LAUREA IN MEDICINA E CHIRURGIA
Insegnamento di:
Endocrinologia e Malattie del Metabolismo
Prof. Sebastiano Squatrito
Il sistema
ipotalamoipofisario
GH
Livelli circolanti basali: 1-10 ng/ml
Cause di variabilità: - secrezione pulsatile (picco max durante sonno profondo)
- età: valore max alla nascita, picco puberale
- stress: ipoglicemia, esercizio fisico
- stato nutrizionale
Effetti biologici
fegato, muscoli: captaz. glucosio
glicemia
insulina
Metabolici (diretti): antiinsulinici
adipociti: lipolisi
FFA
chetogenesi
resist. Insulinica
anabolizzanti: sintesi proteica
Accrescimento: mediati da IGF1 e 2 sintetizzate in molti tessuti (fegato, rene, cartilagine, fibroblasti)
Controllo della secrezione
Principale: - ormoni ipotalamici: -- GHRH (stimolatore)
-- Somatostatina (inibitore)
Accessorio: esercitato da molti fattori che modulano il controllo principale a vari livelli
segnali metabolici:
GH :nel digiuno, diabete tipo 1 scompensato, dopo arginina, ipoglicemia
GH :nell’obesità, iperglicemia, carico di acidi grassi
segnali ormonali:
GH :da Ghrelina, steroidi sessuali, ipotiroidismo
GH :nell’ipertiroidismo, glucocorticoidi elevati (Cushing) o bassi (Addison)
segnali neurovegetativi: GH :da agonisti 2 centrali (clonidina) e dopaminomimetici (L-Dopa)
Controllo Della Secrezione Del GH
glucocorticoidi stress
+
+
esercizio aminoacidi sonno
+
+
+
glucosio
-
Fattori Che Inibiscono O Stimolano La Secrezione
Del GH
Inibiscono
Stimolano
____________________________________________________
- Introduzione di cibo
- Obesità
- Età
- Atropina
- Antagonisti recettori oppioidi
- Glucocorticoidi
- Ipotiroidismo
- Digiuno
- Perdita di peso
- Sonno
- Pubertà
- Esercizio fisico
- Oppioidi
- L-Dopa
- Aminoacidi
- Alfa-2 agonisti
- Propanololo
- Testosterone
- Estradiolo
Acromegalia
Acromegalia
Definizione
Akron = Estremità
Megas = Ingrossamento
In maniera più estensiva:
“ Condizione clinica caratterizzata da eccessiva
crescita scheletrica e dei tessuti molli, ed
alterazioni metaboliche causate da un eccesso di
GH circolante ed elevati livelli plasmatici di IGF-1”
Acromegalia
Epidemiologia
Incidenza
3-4 casi/milione
Prevalenza
40-50 casi/milione
Età media all’esordio
32 anni
Età media alla diagnosi
42 anni
Cause di Acromegalia
Melmed S. N Engl J Med 2006;355:2558-2573
Aumentata secrezione di GH
Tumori
Tumori ipofisari
Tumori
ipofisari (95%) ectopici (<1%) extraipofisari (<1%)
• adenoma
• iperplasia
• carcinoma
• seno sfenoideo
• seno faringeo
• pancreas
• polmone
• ovaio, mammella
Aumentata secrezione di GH-RH
Eutopica (<1%)
Ectopica (circa 2%)
•ganglioneuroma
•amartoma
•carcinoidi
•tumore polmonare
•feocromocitoma
Acromegalia
Fisiopatologia
Sintomi neurologici
Adenoma
Effetto massa
Ipopituitarismo: LH-FSH
GH
Effetti metabolici
(IGT/Diabete)
IGF1
Ipogonadismo
Deficit steroidi
sessuali
Ipertrofia tessuti molli e visceri
Accrescimento
Deposizione sottoperiostea: allargamento
Osso
Proliferazione cartilagini epifisi:
allungamento (solo giovani)
Acromegalia
Patogenesi
•Ruolo della disfunzione ipotalamica
•Alterazione del ritmo di secrezione del GH
•
frequenza
•
livelli basali di GH
•
ampiezza dei picchi
• secrezione tonica anzichè pulsatile
•
desensitizzazione delle cellule
somatotrope in risposta al GH-RH
•Aumentata o alterata azione del GH-RH
•Riduzione della secrezione /azione della somatostatina
Acromegalia
Manifestazioni Cliniche
ACROMEGALIA
Espansione del
tumore
- Cefalea
- Disturbi visivi
Aumento del
GH
Ipopituitarismo
- Modificazioni
morfologiche
- Letargia
- Alterazioni
endocrine
- Infertilità
- Alterazioni
metaboliche
- Astenia
- Perdita libido
Segni Clinici Di Acromegalia
Sintomi
Frequenza (%)
--------------------------------------------------------------------------------------Segni locali del tumore
•Ingrossamento dell’ipofisi
99
•Disturbi del campo visivo
20
•Cefalea
70
Alterazioni somatiche
•Ispessimento acrale
•Ispessimento tessuti molli mani e piedi
•Prognatismo e malocclusione
•Acroparestesie
•Cifosi
•Artropatia
•Sindrome del tunnel carpale
•Aumento di peso
100
100
30
50
50
75
30
50
Segni Clinici Di Acromegalia
Sintomi
Frequenza (%)
-------------------------------------------------------------------------------------------------------Alterazioni cutanee
•Iperidrosi
80
•Ipertricosi
70
Visceromegalia
•Ingrossamento della lingua
30
•Ingrossamento della tiroide
40
•Ingrossamento del rene ( filtrazione e riassorbimento)
30
•Poliposi intestinale (carcinomi del colon)
25
•Dolicomegacolon (stipsi)
50
Segni cardiovascolari
•Ipertrofia del ventricolo sinistro
50
•Ipertensione
25
•Aritmia grave
10
•Scompenso congestizio
10
Disturbi del sonno
•Apnea notturna o ostruzione delle
vie aeree superiori
50
Segni Clinici Di Acromegalia
Sintomi
Frequenza (%)
-------------------------------------------------------------------------------------------------------
Alterazioni endocrino/metaboliche
•Amenorrea
•Perdita della libido/impotenza
•Galattorrea
•Iperprolattinemia
•Alterata tolleranza al glucosio
•Diabete mellito
•Alterata funzione tiroidea
50
45
40
35
30
5
10
Psicopatologia
•Letargia
•Depressione
•Perdita dell’autostima
50
30
35
Melmed S. N Engl J Med 2006;355:2558-2573
Diagnosi
Asse Ipotalamo-Ipofisi-Surrene
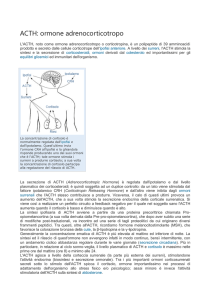
Sintesi dell’ACTH
Funzioni dell’ACTH
Regola l’attività ed il trofismo della corteccia surrenale
agisce sulle cellule della zona fascicolata e reticolare del
corticosurrene con produzione di cortisolo ed androgeni
presenta una secrezione pulsatile con un ritmo giornaliero che il
picco al mattino prima del risveglio ed un decremento nel
pomeriggio
Regolazione della Secrezione di ACTH
Il principale regolatore è il CRH prodotto dai nuclei paraventricolari
dell’ipotalamo. Viene secreto in modo pulsatile
Altri fattori che stimolano la secrezione di ACTH:
traumi
esposizione al freddo
interventi chirurgici
ipossia
ipoglicemia
Il Surrene
Istologia
•
Le ghiandole surrenali si compongono di uno
strato corticale esterno e di uno midollare
interno che rispecchiano diverse origini
embriologiche.
•
Lo strato corticale a sua volta è così suddiviso
(dall’esterno verso l’interno):
– Glomerulare (ormoni mineralcorticoidi)
– Fascicolare (ormoni glucocorticoidi)
– Reticolare (ormoni androgeni)
– L’ormone adrenocorticotropo (ACTH,
corticotropina) provoca ipertrofia delle
cellule corticali
•
La regione midollare, costituita da cellule
postgangliari, produce le catecolamine
adrenalina, noradrenalina in risposta allo
stimolo proveniente dalle fibre pregangliari dei
nervi splancnici.
Glomerulare Fascicolare Reticolare
Fisiologia
Il colesterolo è il precursore
comune degli ormoni
corticosurrenalici.
La liberazione del Cortisolo è
DOC
PROGESTERONE
OH-PREGNENOLONE
regolata dal sistema ipotalamo-
CORTICOSTERONE
OH-PROGESTERONE
DHEA
OH-CORTICOSTERONE
DESOSSICORTISOLO
ANDROSTERONE
CORTISOLO
TESTOSTERONE
ipofisi-surrene con un
COLESTEROLO
PREGNENOLONE
meccanismo a feedback
negativo
ALDOSTERONE
.
L’Aldosterone è regolato
principalmente dal sistema
renina-angiotensina
Gli Androgeni surrenalici sono
controllati dall’ACTH ipofisario
GLOMERULARE
FASCICOLARE-RETICOLATA
Effetti dei mineralcorticoidi
REGOLANO LA CONCENTRAZIONE DI Na e K
Gli ormoni mineralcorticoidi
regolano la concentrazione di
sodio e di potassio nel volume
extracellulare
Tale azione viene esplicata a
livello renale, attraverso un
riassorbimento degli ioni sodio e
l’eliminazione degli ioni potassio
e degli idrogenioni.
CENNI DI FISIOLOGIA E FISIOPATOLOGIA
Effetti del Cortisolo
-favorisce l’accumulo di glicogeno
-aumenta la liberazione di glucosio
-inibisce l’uptake di glucosio
- -stimola la lipolisi con aumento degli acidi grassi liberi
-stimola la differenziazione degli adipociti
e la deposizione viscerale
-ob. viscerale
-dislipidemia
-insulino-resistenza
-diabete mellito
CENNI DI FISIOLOGIA E FISIOPATOLOGIA
Effetti del Cortisolo
a livello della muscolatura liscia vasale
aumenta la sensibilità agli agenti vasopressori
(catecolamine e angiotensina II)
diminuisce la dilatazione NO-mediata
aumenta la ritenzione di sodio e
la perdita di potassio
aumenta la portata cardiaca
ipertrofia cardiaca
ipertensione
arteriosa
CENNI DI FISIOLOGIA E FISIOPATOLOGIA
Effetti del Cortisolo
stimola l’attività osteoclastica
inibisce l’attività osteoblastica
inibisce l’assorbimento intestinale di calcio
aumenta l’escrezione renale di calcio
ipercalciuria
osteoporosi
CENNI DI FISIOLOGIA E FISIOPATOLOGIA
Effetti del Cortisolo
il sistema nervoso centrale è ricco di
recettori per il cortisolo; in particolare a
livello dell’ippocampo, del setto e
dell’amigdala che sono riconosciuti
essere i centri del comportamento,
dell’umore, dell’apprendimento e della
memoria
della concentrazione
della memoria
insonnia
- labilità emotiva
- irritabilità
- depressione
Effetti degli androgeni surrenalici
Gli androgeni surrenalici
(androstenedione, DHEA e DHEA-S)
costituiscono dei precursori per la
sintesi di testosterone e
diidrotestosterone.
La loro azione è fisiologicamente
rilevante nelle fasi dello sviluppo
puberale
Nell’adulto il loro ruolo è scarso
nell’uomo e di maggior rilievo nella
donna.
In caso di iperincrezione la
trasformazione degli androgeni
surrenalici in testosterone e
diidrotestosteone può determinare nella
donna quadri di irsutismo o
virilizzazione
PRECURSORI PER LA SINTESI DI
TESTOSTERONE
POSSIBILE EFFETTO DI VIRILIZZAZIONE
NELLA DONNA
Effetti delle amine vasoattive
Le catecolamine prodotte dalla
midollare del surrene sono
costituite dall’adrenalina
(prevalente) e dalla
noradrenalina.
Le azioni delle catecolamine
sono molteplici in ragione del
fatto che esse possono legarsi a
diversi tipi di recettori che sono
distribuiti in maniera diversa
nell’organismo (parete dei vasi,
cuore, bronchi) esplicando così
molteplici effetti.
AUMENTO DELLA PRESSIONE ARTERIOSA E
DEL FLUSSO CORONARICO
STIMOLAZOINE DELLA CHETOGENESI E
DELLA LIPOLISI
SECREZIONE DI RENINA DA PARTE DEL RENE
BRONCODILATAZIONE
IPERCORTISOLISMO
Classificazione degli Ipercortisolismi
Patologici
Fisiologici
- S.di Cushing
- Stress cronico
-endogena
-esogena
- Stati psichiatrici
-alcolismo cronico
-anoressia nervosa
- Obesità addominale
- Resistenza ai glucocorticoidi
- Gravidanza
- Esercizio fisico
- Malnutrizione
Sindrome Di CUSHING
Condizione caratterizzata da eccesso di
glucocorticoidi conseguente all’eccessiva
produzione surrenalica per causa primitiva
o per l’eccessiva produzione di ACTH da
tumore ipofisario od altro tumore
Malattia Di CUSHING
Condizione dovuta all’ipersecrezione di ACTH da
adenoma ipofisario o ipersecrezione di CRH
SINDROME DI CUSHING
• Ha una frequenza di 8-10 casi per milione
• Si presenta in ogni età, più spesso tra i 10 e i 50
anni.
• Predomina nel sesso femminile con rapporto di 1/6
Ipercortisolismo endogeno ACTHdipendente ed ACTH-indipendente
ACTH-dipendente
X
X
X
X
ACTH-indipendente
Ipercortisolismo (S. di Cushing)
Patologia
ACTH
dip
ACTH
indip
Patologia ipofisaria secernente ACTH (80% adenoma)
associata a
iperplasia surrenalica diffusa
iperplasia surrenalica micronodulare
iperplasia surrenalica macronodulare
Produzione ectopica di ACTH
Produzione ectopica di CRH
Somministrazione esogena di ACTH
X
X
X
X
X
X
Patologia surrenalica(20%):
adenoma singolo
adenomi multipli
carcinoma
Somministrazione esogena di steroidi
S. da pseudocushing (depressione, alcolismo)
X
X
X
X
X
Principali Tumori Producenti
ACTH Ectopico
Carcinoma a piccole cellule del polmone
Timoma
Tumori pancreatici
Carcinoidi
Carcinoma midollare della tiroide
Feocromocitoma e tumori correlati
Manifestazioni Cliniche
assottigliamento
Modalità di Presentazione
acne Clinica
dei capelli
guance rosse
facies lunare
gibbo di bufalo
ipertensione
infarcimento fosse
aumento dei
sopraclavicolari
peli terminali
iperpigmentazione
incremento ponderale
obesità centripeta
ipotrofia
muscolare
cute
sottile
strie rubre
ipogonadismo
ecchimosi
Lenta guarigione
delle ferite
Segni/sintomi
Ipercortisolismo
manifestazioni
cliniche
Obesità tronculare
Pletora faciale
Intolleranza glucidica
Astenia, miopatia pross.
Ipertensione
Alterazioni psicologiche
Ecchimosi
Irsutismo
Oligo-amenorrea
Impotenza
Acne, seborrea
Strie addominali
Crolli vertebrali
Iperpigmentazione
Cefalea
Esoftalmo
Dolore addominale
Incidenza (%)
79-97
50-94
39-90
29-90
74-97
31-86
23-86
64-81
55-80
55-80
26-80
51-71
40-50
4-16
0-47
0-33
0-21
Diagnosi
Diagnosi di Sindrome di Cushing
Diagnosi differenziale delle varie
cause di sindrome di Cushing
Diagnosi di Sindrome di Cushing
Test di screening di primo livello:
• Cortisolo libero urinario/24 ore (CLU)
• Cortisolo “salivare” serale (ore 23)
• Test di soppressione con
desametasone (TSD) a basse dosi
Diagnosi di sindrome di Cushing
Test di primo livello: Cortisolo libero urinario/24 ore (CLU)
Falsi negativi (normale in soggetti con SC):
• Se sospetto clinico, fino a 3 raccolte urinarie (falso
negativo raro)
• Eventuale correzione per creatinina (raccolta inadeguata)
• Clearance della creatinina <30 ml/min riduce CLU
• Ipercortisolismo lieve (SC preclinica)
Falsi positivi (elevato in soggetti normali):
• Obesità
• Ipertiroidismo
• Consumo di liquirizia
da ricordare:
Un CLU > 4 volte il limite normale superiore è
diagnostico di SC
Ipercortisolismo endogeno ACTHdipendente ed ACTH-indipendente
ACTH-dipendente
X
X
X
X
ACTH-indipendente
Diagnosi di sindrome di Cushing
Test di primo livello: Test al Desametazone
Esecuzione:
• Rapido: 1 mg per os alle 23,
cortisolemia il mattino dopo
• 2 giorni: 0.5 mg x 4 /die per 2 giorni,
cortisolemia il mattino del 3° g.
oppure CLU al 2° giorno di dexa.
Risultati:
• Normale: cortisolo < 1.8 mg/dl
CLU < 10 m g/24 ore
da ricordare:
•
La concordanza di CLU e TSD a basse
dosi rappresenta un criterio diagnostico
fortemente attendibile
Diagnosi Differenziale Delle Varie Cause Di Cushing
Produzione ectopica di CRH
Patologia ipofisaria (80% adenoma)
Produzione ectopica di ACTH
Patologia surrenalica(20%):
Diagnosi Differenziale Delle Varie Cause Di Cushing
Esami funzionali
• Dosaggio dell’ACTH
• Test al Desametazone ad alte dosi
• Test al CRH
Esami morfologici
• RMN ipofisaria
• TAC/RMN surrenalica
• Scintigrafia surrenalica
• Indagini radiologiche per la
ricerca di tumori occulti
secernenti ACTH ectopico
Diagnosi Differenziale SC
Dosaggio dell’ACTH
Dosaggio
ACTH
ACTH non
soppresso (>20
pg/ml)
SC ACTHdipendente *
ACTH soppresso
(<10 pg/ml)
SC ACTHindipendente
TAC/RMN
surreni
Da ricordare:
Se ACTH tra 10 e 20 pg/ml
Test al CRH
*Nessun test dinamico discrimina con certezza tra morbo di Cushing e
SC da ACTH ectopico
Diagnosi Differenziale SC
TSD ad alte dosi per distinguere tra Cushing Ipofisario e Surrenalico
Esecuzione:
•Rapido: 8 mg per os alle 23, cortisolemia il mattino dopo
•2 giorni: 2 mg x 4 /die per 2 gg., cortisolemia il mattino del 3° g.
Risultati:
Soppressione >50%
Cushing Ipofisario
Soppressione <50%
Cushing Surrenalico
da ricordare:
• non discrimina con certezza tra Cushing Ipofisario e ACTH ectopico
• discrimina bene la SC surrenalica (soppressione <50%)
Diagnosi Differenziale SC
Test al CRH: per distinguere tra M. di Cushing e ACTH ectopico
Esecuzione (non standardizzata):
• 1 m g/Kg o 100 mg i.v. CRH ovino o umano, con dosaggio dell’ACTH a
0-15-30 min o del cortisolo a 0-15-30-45 min
Risultati (non standardizzati):
• Morbo di Cushing: aumento dell’ACTH del 35-50% o del cortisolo del
14-20%
da ricordare:
• non discrimina con certezza tra M. di Cushing e ACTH ectopico
• discrimina bene la SC surrenalica (nessuna risposta)
Diagnosi differenziale SC
RMN ipofisi
Dosaggio
ACTH
ACTH non
soppresso (>20
pg/ml)
SC ACTHdipendente
RMN
ipofisi
Da ricordare:
• rivela adenoma ipofisario nel 60% dei pazienti
• incidentaloma ipofisario < 5 mm nel 10% della
popolazione generale
RMN ipofisi
TAC Addome
Algoritmo Diagnostico
Sospetto clinico
Cortisolo Urinario Libero aumentato
Mancata soppressione al test al Dexa a basse dosi
Ipercortisolismo
S. Di Cushing
•ACTH
•Test al CRH
•Dexa 8 mg
•CT/MRI surrene
•MRI Ipofisi
Surrenalico
Ipofisario
Ectopico
basso
non risponde
non sopprime
massa
normale
normale/alto
risponde
sopprime
normale/iperplasia
tumore (60%)
molto alto
non risponde
non sopprime
normale/iperplasia
normale
glucocorticoidi stress
+
+
esercizio aminoacidi sonno
+
+
+
glucosio
-
__
GH-RH - Somatostatina
IPOTALAMO
GH
IPOFISI
_
_
Fegato
IGF-1
Rene
Cuore
Altri tessuti
IGF-1
IGF-1
IGF-1
Controllo della Secrezione del GH
Melmed S. N Engl J Med 2006;355:2558-2573