ESERCITAZIONE 30/05/2006
RENE E GHIANDOLA SURRENALE
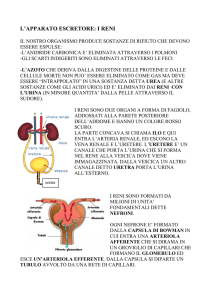
RENE:
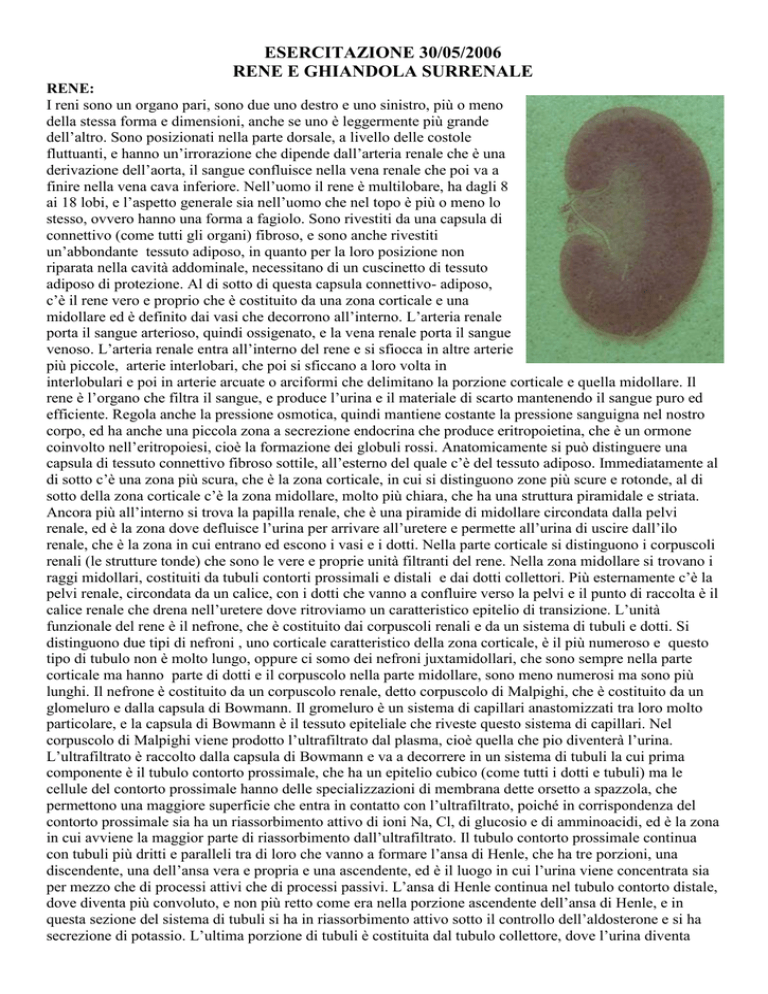
I reni sono un organo pari, sono due uno destro e uno sinistro, più o meno
della stessa forma e dimensioni, anche se uno è leggermente più grande
dell’altro. Sono posizionati nella parte dorsale, a livello delle costole
fluttuanti, e hanno un’irrorazione che dipende dall’arteria renale che è una
derivazione dell’aorta, il sangue confluisce nella vena renale che poi va a
finire nella vena cava inferiore. Nell’uomo il rene è multilobare, ha dagli 8
ai 18 lobi, e l’aspetto generale sia nell’uomo che nel topo è più o meno lo
stesso, ovvero hanno una forma a fagiolo. Sono rivestiti da una capsula di
connettivo (come tutti gli organi) fibroso, e sono anche rivestiti
un’abbondante tessuto adiposo, in quanto per la loro posizione non
riparata nella cavità addominale, necessitano di un cuscinetto di tessuto
adiposo di protezione. Al di sotto di questa capsula connettivo- adiposo,
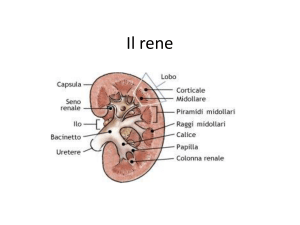
c’è il rene vero e proprio che è costituito da una zona corticale e una
midollare ed è definito dai vasi che decorrono all’interno. L’arteria renale
porta il sangue arterioso, quindi ossigenato, e la vena renale porta il sangue
venoso. L’arteria renale entra all’interno del rene e si sfiocca in altre arterie
più piccole, arterie interlobari, che poi si sficcano a loro volta in
interlobulari e poi in arterie arcuate o arciformi che delimitano la porzione corticale e quella midollare. Il
rene è l’organo che filtra il sangue, e produce l’urina e il materiale di scarto mantenendo il sangue puro ed
efficiente. Regola anche la pressione osmotica, quindi mantiene costante la pressione sanguigna nel nostro
corpo, ed ha anche una piccola zona a secrezione endocrina che produce eritropoietina, che è un ormone
coinvolto nell’eritropoiesi, cioè la formazione dei globuli rossi. Anatomicamente si può distinguere una
capsula di tessuto connettivo fibroso sottile, all’esterno del quale c’è del tessuto adiposo. Immediatamente al
di sotto c’è una zona più scura, che è la zona corticale, in cui si distinguono zone più scure e rotonde, al di
sotto della zona corticale c’è la zona midollare, molto più chiara, che ha una struttura piramidale e striata.
Ancora più all’interno si trova la papilla renale, che è una piramide di midollare circondata dalla pelvi
renale, ed è la zona dove defluisce l’urina per arrivare all’uretere e permette all’urina di uscire dall’ilo
renale, che è la zona in cui entrano ed escono i vasi e i dotti. Nella parte corticale si distinguono i corpuscoli
renali (le strutture tonde) che sono le vere e proprie unità filtranti del rene. Nella zona midollare si trovano i
raggi midollari, costituiti da tubuli contorti prossimali e distali e dai dotti collettori. Più esternamente c’è la
pelvi renale, circondata da un calice, con i dotti che vanno a confluire verso la pelvi e il punto di raccolta è il
calice renale che drena nell’uretere dove ritroviamo un caratteristico epitelio di transizione. L’unità
funzionale del rene è il nefrone, che è costituito dai corpuscoli renali e da un sistema di tubuli e dotti. Si
distinguono due tipi di nefroni , uno corticale caratteristico della zona corticale, è il più numeroso e questo
tipo di tubulo non è molto lungo, oppure ci somo dei nefroni juxtamidollari, che sono sempre nella parte
corticale ma hanno parte di dotti e il corpuscolo nella parte midollare, sono meno numerosi ma sono più
lunghi. Il nefrone è costituito da un corpuscolo renale, detto corpuscolo di Malpighi, che è costituito da un
glomeluro e dalla capsula di Bowmann. Il gromeluro è un sistema di capillari anastomizzati tra loro molto
particolare, e la capsula di Bowmann è il tessuto epiteliale che riveste questo sistema di capillari. Nel
corpuscolo di Malpighi viene prodotto l’ultrafiltrato dal plasma, cioè quella che pio diventerà l’urina.
L’ultrafiltrato è raccolto dalla capsula di Bowmann e va a decorrere in un sistema di tubuli la cui prima
componente è il tubulo contorto prossimale, che ha un epitelio cubico (come tutti i dotti e tubuli) ma le
cellule del contorto prossimale hanno delle specializzazioni di membrana dette orsetto a spazzola, che
permettono una maggiore superficie che entra in contatto con l’ultrafiltrato, poiché in corrispondenza del
contorto prossimale sia ha un riassorbimento attivo di ioni Na, Cl, di glucosio e di amminoacidi, ed è la zona
in cui avviene la maggior parte di riassorbimento dall’ultrafiltrato. Il tubulo contorto prossimale continua
con tubuli più dritti e paralleli tra di loro che vanno a formare l’ansa di Henle, che ha tre porzioni, una
discendente, una dell’ansa vera e propria e una ascendente, ed è il luogo in cui l’urina viene concentrata sia
per mezzo che di processi attivi che di processi passivi. L’ansa di Henle continua nel tubulo contorto distale,
dove diventa più convoluto, e non più retto come era nella porzione ascendente dell’ansa di Henle, e in
questa sezione del sistema di tubuli si ha in riassorbimento attivo sotto il controllo dell’aldosterone e si ha
secrezione di potassio. L’ultima porzione di tubuli è costituita dal tubulo collettore, dove l’urina diventa
urina ipertonica e si ha anche un riassorbimento passivo di acqua che rende ulteriormente ipertonica l’urina.
Il sistema di tubuli defluisce in un sistema di dotti, ovvero il tubulo collettore confluisce nel dotto collettore,
il quale va a confluire nel dotto di Bellini, che a sua volta sfocia nella pelvi renale che va a defluire
nell’uretere fino all’esterno. Le arterie renali che entrano nell’ilo del nefrone si sfioccano in arterie
interlobari e poi in arterie interlobulari, dalle quali si sfioccano le arterie arcuate, che delimitano la zona
corticale da quella midollare. Dalle arterie arcuate si sficcano delle arteriole che sficcano in altre arteriole, e
alla fine in dei capillari, che si anastomizzano e vengono rivestiti dalla capsula di Bowmann dando origine
al corpuscolo di Malpighi, e il capillare che si sficca non va a confluire in una vena, ma va a confluire in
un’altra arteriola, che esce dal glomerulo, ritorna in circolo e alla fine si fonde con il sistema venoso. I tubuli
che dipartono dal corpuscolo di Malpigli sono il contorto prossimale, che sta vicino al glomerulo ed è molto
convoluto, quando si trasforma in ansa di Henle diventa più retto, discende nella midollare, e risale come
porzione ascendente dell’ansa di Henle, forma il tubulo contorto distale, poi il tubulo collettore, il dotto
collettore e i dotti di Bellini. Il sistema di tubuli non è isolato ma è in contatto con la vascolarizzazione
dell’organo, poiché tutti i fenomeni di riassorbimento che avvengono a livello dei tubuli, premettono il
passaggio di materiali dall’ultrafiltrato alla circolazione. Nel corpuscolo di Malpighi c’è un’arteriola
afferente, che è quella che entra nel corpuscolo, da origina ad una serie di capillari anastomizzati, per cui
molto ramificati, questi capillari si riuniscono e defluiscono nell’arteriola efferente che esce dalla capsula di
Bowmann e ritornano verso il ciclo. Si ha quindi un polo vascolare, che è un polo di entrata dei vasi
all’interno della capsula di Bowmann, e si ha un polo urinario che sta dalla parte opposta, che è il polo da
cui sce il tubulo contorto prossimale, e da cui defluisce l’ultrafiltrato che si forma a livello del glomerulo. La
capsula di Bowmann è costituita da un doppio strato, ovvero ha una membrana esterna di epitelio
pavimentoso, una parte interna derivata dall’epitelio esterno con cui è in continuità, e riveste i capillari, ed è
costituita da cellule specializzate dette podociti. Tra il glomeluro e la parete esterna della capsula di
Bowmann c’è uno spazio di raccolta dell’ultrafiltrato che defluisce nel tubulo contorto. Il glomerulo è
l’unità filtrante, ha una capsula che lo riveste di tessuto pavimentoso, in continuità con delle cellule epiteliali
modificate, che sono i podociti, che costituiscono il tratto viscerale della capsula di Bowmann, e in
corrispondenza dell’arteriola efferente, decorre sempre il tubulo contorto distale. In questo caso le
definizioni distale e prossimale dei tubuli non sono riferite alla loro posizione fisica all’interno del rene, ma
sono distanti da un punto di vista di percorso: il tubulo contorto prossimale è a diretto contatto con la
capsula di Bowmann, mentre quello distale è l’ultima porzione del sistema di tubuli ed è sempre in contatto
con l’arteeriola efferante e va a formare l’apparato Juxtagromerulare. Il gromerulo è quindi costituito da
capillari anastomizzati, e si trovano anche altri tipi cellulari. Ci sono le cellule del mesangio, che si
posizionano tra i capillari che formano il glomerulo, ci sono i podociti importanti per la filtrazione. I
capillari che formano il glomerulo sono un po’ particolari, sono molto più permeabili rispetto a tutti gli altri
capillari del nostro organismo, hanno un endotelio fenestrato che permette un passaggio efficiente di piccole
proteine e di ioni, e quest’endotelio è anche rivestito di proteine cariche negativamente, in maniera da
formare un blocco per le proteine anioniche che quindi non sono in grado di lasciare il capillare, ed hanno
una membrana basale molto più sviluppata, poiché è l’effettiva separazione tra i podociti che rivestono i
capillari, e l’endotelio dei capillari stessi: è al livello della membrana basale che avviene la filtrazione vera e
propria, cioè dove le sostanze, passando attraverso la membrana basale, passano nello spazio di Bowmann, e
formano l’ultrafiltrato vero e proprio. I podociti sono delle cellule epiteliali differenziate, hanno un corpo
globoso con un nucleo ben evidente, e delle digitazioni citoplasmatiche, dette processi primari e processi
secondari, che si avvinghiano gli uni sugli altri e quelli di un podocita su quelli di un altro, e rivestono
completamente la membrana basale di un capillare. I processi primari si attorcigliano e si intersecano gli uni
sugli altri in maniera stretta, e ancor più strettamente lo fanno i processi secondari, e lo spazio che si forma
tra un processo secondario e l’altro è molto ridotto (20-30 nm). Le cellule del mesangio sono normalmente
cellule del mesangio intramolecolare, ovvero si trovano tra i capillari e i podociti che rivestono il glomerulo,
sono abbastanza numerose, e si possono riconoscere mediante opportune colorazioni, la loro funzione è
quella di secernere matrice extracellulare, per cui mantengono la struttura stabile, e secernono anche altre
proteine e ormoni, come le prostaglandine, le endoteline e le citocitochine, sono capaci di effettuare attività
fagocitica, per cui possono eliminare residui e ospiti indesiderati che arrivano al livello dei capillari del
glomerulo, e sono in grado di modificare la loro struttura abbastanza facilmente, per cui rivestendo quasi
completamente i capillari del glomerulo, possono variare il diametro dei capillari stessi modificandone il
lume e di conseguenza la pressino del sangue che defluisce. Lasciando il glomerulo, l’ultrafiltrato entra nel
tubulo contorto prossimale, che ha un epitelio cubico dotato di microvilli, per cui di un orsetto a spazzola.
L’epitelio cubico è mantenuto
anche nella prima porzione
discendente dell’ansa di Henle,
in cui ritroviamo ancora un
epitelio con microvilli che
tendono a scomparire man
mano che discende nell’ansa di
Henle, e l’epitelio si assottiglia
sempre di più, e nalle porzione
sottile, sia essa ascendente o
discendente, si ha un epitelio
squamoso. Al livello dell’ansa
vera e propria l’epitelio è
molto assottigliato ed è uno
squamoso quasi pavimentoso.
Ritornando su si continua ad
avere un epitelio cubico, che
continua nel tubulo contorto
distale dove, in corrispondenza
dell’apparato juxtaglomerulare,
l’epitelio presenta una struttura
glomerulare che è la macula
densa. Il tubulo contorto
prossimale è costituito da un
epitelio cubico, per cui cellule
molto grandi, con un evidente
orletto a spazzola, che permette
un riassorbimento di circa il
70% dell’acqua contenuta
nell’ultrafiltrato, e di glucosio
e NaCl in maniera da
determinare un gradiente
osmotico che serve nell’ansa di
Henle. L’epitelio cubico del
contorto prossimale, ha le
cellule con i microvilli con il
glicocalice caratteristico delle
cellule deputate
all’assorbimento, e nella parte
basale ci sono un gran numero
di mitocondri, in quanto
l’assorbimento che le cellule
del contorto prossimale
effettuano, è un trasporta attivo
di sodio, che viene importato dall’ultrafiltrato e poi rilasciato nei capillari che decorrono al di sotto della
membrana basale, la quale ha molte invaginazioni nelle quali si trovano le pompe del sodio, che permettono
lo scambio continuo dalla cellula epiteliale ai capillari. L’ansa di Henle ha un aspetto di dotto, per cui ha un
epitelio spesso di cellule cubiche, nessun tipo di orletto a spazzola, e nelle porzioni più inferiori dell’ansa si
ha un epitelio squamoso, ed è la porzione in cui si forma l’ansa vera e propria. Nell’ansa di Henle viene
riassorbito circa il 15% dall’acqua dell’ultrafiltrato, e un 25% di ioni Na, Calcio, K, e carbonato. La
porzione ascendente che torna su verso la parte corticale è impermeabile, ed è ricca di pompe Na/K che
riassorbono i soluti mediante idrolisi di ATP. I diuretici impediscono il riassorbimento di NaCl a questo
livello, e quindi si ha un aumento dell’acqua che viene eliminata rispetto a quella che viene riassorbita. Tra i
vari tubuli siano essi distali o prossimali, decorrono dei vasi sanguigni, in quanto tutto ciò che viene
riassorbito deve essere riammesso in circolo, e questi vasi sanguigni sono detti vasa recta, e sono delle
regioni più scure all’interno dei vari tubuli. Decorrono nella porzione midollare, quindi tra tutti i tipi di
tubuli, e sono caratterizzati dalla presenza di cellule interstiziali, che si estendono dall’ansa di Henle ai vasa
recta, e sono cellule non caratterizzate da un punto di vista funzionale, sono in grado di produrre
prostaglandine e/o ormoni in grado di regolare la pressione sanguigna. Il tubulo contorto distale, quindi
l’ultima parte del sistema di tubuli del nefrone, è privo di microvilli, il loro lume è molto più ampio e più
bianco, anche qui i mitocondri sono molto abbondanti, e si può riconoscere una striatura basale dovuta alla
posizione dei mitocondri all’interno della cellula. In corrispondenza del contorto distale si ha un
riassorbimento del restante 7% di ioni Na e Cl, e diventa permeabile all’acqua nel momento in cui si
assumono ormoni anti-diuretici, che permettono un riassorbimento dell’acqua in questa porzione di tubulo.
Forma anche una struttura particolare, a livello delle arteriole afferenti ed efferenti del glomerulo, hanno una
specializzazione di membrana detta macula densa, che insieme alle cellule mesangiali extraglomerulari, e
alle cellule juxtaglomerulari che avvolgono le arteriole, formano l’apparato juxtaglomerulare. Quest’ultimo
ha una funzione fondamentale nella regolazione della funzionalità delle vene: il tubulo contorto distale con
il suo epitelio cubico si ispessisce in corrispondenza del glomerulo, e a contatto con l’arteriola afferente si
hanno le cellule juxtaglomerulari. La macula densa, ovvero la specializzazione di membrana del tubulo
contorto distale, è posizionata al polo vascolare del glomerulo, ed è una specializzazione osmorecettoriale:
le cellule in questa zona sono più grandi ed hanno il compito di monitorare la concentrazione di ioni sodio
nel filtrato. In base a questo monitoraggio sono in grado di capire se il glomerulo sta funzionando in modo
corretto o meno, in quanto se ci fosse una diminuizione della pressione arteriosa sistemica (arriva meno
sangue al glomerulo), si produrrebbe meno ultrafiltrato, quindi una minor concentrazione di ioni sodio passa
sulle cellule della macula densa: questo è interpretato come un difetto dell’attività renale per cui le cellule
juxtaglomerulari sono stimolate a rilasciare renina, che innalza la pressione sanguigna. Le cellule
juxtaglomerulari sono a stretto contatto con la macula densa, circondano l’arteriola afferente, e sono delle
cellule muscolari modificate, sono quindi dei meccanorecettori, ovvero monitorano la pressione sanguigna
nel glomerulo, e una volta che anche le cellule della juxtaglomerulare vedono che c’è un abbassamento della
pressione sistemica, integrano i segnali provenienti dalla macula densa e stimolano il rilascio dei granuli di
renina. La terza componente dell’apparato juxtaglomerulari sono le cellule del mesangio extraglomerulare,
che sono raggruppate in una struttura continua con il mesangio intraglomerulare. La base di questa struttura
poggia sulla macula densa e i lati sono in contatto con le arteriole, sono cellule allungate con dei sottili
processi citoplasmatici che si addentrano all’interno del glomerulo, e probabilmente la loro è una funzione
di integrazione, ovvero le cellule del mesangio extraglomerulare sono in grado di interpretare i segnali
ricevuti dalle cellule juxtaglomerulari, e li trasmettono a quelle del mesangio intraglomerulare, che sono in
grado di modificare la loro forma e di contrarre o rilassare il diametro dei capillari del glomerulo, e quindi di
variare la pressione locale più velocemente che con una variazione a livello sistemico. Tutto questo sistema
rilascia renina nel sangue, che è convertita in angiotensinogeno, il quale è convertito in angiontensina 1, e
una volta che questa arriva a livello dei polmoni è convertita in angiotensina 2 dall’enzima convertente del
polmone, e a questo punto è funzionale, è un vasocostrittore dei vasi periferici, per cui oltre ad aumentare la
pressione sanguigna mediante questa funzione di vaso costrittore, promuove il rilascio di aldosterone dal
surrene e il riassorbimento di sodio dai tubuli contorti, e quindi modula l’efficienza della filtrazione del
glomerulo. L’ultima parte del sistema di eliminazione dell’urina è costituita dai dotti collettori, che hanno
un epitelio cubico, non c’è nessun tipo di interdigitazione tra un dotto e l’altro nemmeno a livello epiteliale,
i dotti sono sotto il controllo dell’aldosterone, e si possono riconoscere due tipi di cellule: delle cellule
principali che hanno pochissimi microvilli e pochi mitocondri e sono deputati al riassorbimento di sodio ed
acqua e alla secrezione di potassio, e delle cellule intercalate che invece hanno un citoplasma più scuro,
hanno più mitocondri e sono deputate alla secrezione di ioni carbonato e al mantenimento del pH del
sangue. I dotti alla fine defluiscono nei dotti del Bellini, che sono dei dotti collettori più larghi, i quali a loro
volta vanno a defluire nella porzione terminale dell’uretere, per cui dell’ampolla renale, e l’urina a questo
punto defluisce nell’uretra, e se ne va verso la sua destinazione finale. L’uretere sia prossimale che distale è
costituita da un epitelio di transizione , così come la vescica dove è accumulata l’urina. La differenze sta
negli strati di muscolatura che rivestono l’uretere, in quanto l’uretere deve avere un’azione ed un sostegno
sul deflusso dell’urina, per cui mentre nella prima parte c’è una longitudinale interna e una circolare esterna,
nella parte più prossimale la lamina propria è più ampia e c’è molto tessuto connettivo, mentre nella parte
più distale dell’uretere la muscolatura liscia diventa dominante rispetto alla porzione di connettivo. La
vescica è l’unico posto in cui ritroviamo un epitelio di transizione, che è capace di modificare la sua
struttura in base alla situazione in cui si trova.
GHIANDOLA SURRENALE (è una ghiandola
endocrina)
Comprende due tipi di strutture endocrine che
vanno a costituire l’intera ghiandola Queste due
strutture hanno origine embrionale diversa e in
alcuni animali sono dislocate in diverse
posizioni. Nei mammiferi la ghiandola surrenale
è delimitata da una capsula di tessuto connettivo
fibroso, dal quale si dipartono dei setti che vanno
all’interno della ghiandola, nei quali decorrono
le ramificazioni dei vasi sanguigni. Nella
ghiandola si può distinguere una zona più scura,
che è una zona di corticale, e una zona
midollare. La zona corticale ha un origine simile
a quella delle gonadi, ed è suddivisa in varie
zone perché dipende dalle cellule che la
costituiscono. La porzione midollare ha un
origine embrionale diversa, deriva dalle teste
neurali, quindi sotto il controllo del sistema
nervoso. La zona corticale può essere distinta in
base all’organizzazione delle cellule che la
costituiscono: una zone a ridosso della capsula di
connettivo, detta zona glomerulare, una zona
fascicolata e una zona reticolare. Nella zona
glomerulare le cellule sono disposte a formare dei
veri e propri glomeruli, delle zone concentriche
tra cui ci sono dei capillari, per cui c’è una
irrorazione sanguigna elevata, perché questa è una
ghiandola endocrina e gli ormoni prodotti devono
essere riversati direttamente in circolo. Dai setti di
connettivo si diparte una trama di connettivo
reticolare sulla quale queste cellule poggiano.
Tutta la zona corticale produce degli ormoni
steroidei, che derivano tutti da una molecola
precursore che è il colesterolo, e alle varie zone è
associata la produzione di un ormone specifico.
Nella zona fascicolata le cellule si colorano meno
intensamente con E. e E., sono disposte a
palizzata, e tra un fascio e l’atro sono sempre
presenti capillari, e in questa zona sono prodotti gli ormoni mineralcorticoidi. Nella zona reticolare le cellule
sono disposte a formare in maniera irregolare dei cordoni anastomizzati, e sono deputate alla secrezione di
ormoni sessuali che vanno a regolare i caratteri sessuali secondari. Nella zona midollare sono presenti due
tipi di cellule, che producono adrenalina e noradrenalina. La sezione appare circolare nella quale è possibile
osservare la zona corticale esterna e quella midollare interna, e non c’è lume e sono presenti vasi, arteriole,
vene e capillari. Nella zona glomerulare sono presenti gruppi di cellule con nuclei grandi e densi, hanno un
abbondante sER e producono l’aldosterone, che regola il sistema renina-angiotensina nel rene. La zona
fascicolata ha cellule più chiare organizzate in fasci (spongiciti), hanno un citoplasma vacuolato poiché sono
ricche di gocce lipidiche, hanno un abbondante sER e mitocondri sferici. Producono ormoni glicocorticoidi,
quali il cortisolo, sotto il controllo dell’ipotalamo, svolgono il metabolismo dei carboidrati e secernono
alcuni ormoni sessuali. Nella zona reticolare cordoni di cellule formano una rete, sono presenti meno lipidi
che nella zona fascicolata e quindi si colora di più, le cellule hanno mitocondri allungati con meno creste
tubolari, secernono DHEA e granuli di luipofuscina, ed il loro spessore varia a seconda delle situazioni
fisiologiche. Le cellule della zona midollare sono cromoaffini poiché i granuli si colorano di giallo marrone
grazie a sali di cromo, hanno un citoplasma granulare e basofilo.