LORINI
11.30-13.00
13 NOVEMBRE 2007
Quando l’uomo acquisì la posizione eretta dovette ruotare
posteriormente il bacino di una 40ina di gradi. Per mantenere le
anche nella posizione giusta per camminare bisognava agire sul
collo del femore spostandolo più avanti cioè facendogli fare un
movimento rotatorio in senso orario. A questo punto bisognava
stabilizzare il bacino, e per fare ciò si doveva mettere in funzione i
muscoli pelvi trocanterici (piccolo gluteo,medio gluteo, etc)i cui
capi si inseriscono a livello dell’ala iliaca e del piccolo trocantere.
Inoltre il collo del femore doveva salire in alto fino ad avere un
angolo di inclinazione maggiore di quello di qualsiasi altro animale
non eretto. In definitiva la nostra struttura della testa del femore
deriva da questa postura che l’uomo ha assunto nell’evoluzione.
C’era però anche un’altra struttura da sconvolgere completamente,
il ginocchio. L’uomo a differenza di altri animali anche primati
anche bipedi cammina con il ginocchio esteso e non flesso. A
causa della forma anatomica di anca e ginocchio possono insorgere
tutta una serie di patologie.
Il femore ha un angolo di inclinazione dato dall’incrocio degli assi
che passano rispettivamente per il collo e per la dialisi. Tale angolo
alla nascita è pari a circa 138°-140°,poi diminuisce fino al valore
di 128°-130° durante l’età adulta e il collo del femore raggiunge
così la sua normalità auxologica. C’è anche in altro angolo molto
importante nel femore detto di declinazione o antiversione,che si è
creato a seguito della rotazione posteriore del bacino
nell’acquisizione della postura eretta. L’angolo di antiversione è un
angolo diedro. Mettendo il femore su un piano,nell’ambito
dell’asse diacondiloideo cioè che passa attraverso i condili
femorali vedete che la testa del femore non giace, come i condili,
sul piano, ma si alza: abbiamo quindi un ulteriore piano che passa
per la testa del femore. L’angolo di antiversione è molto variabile
ma diciamo che va dai 18 ai 30 gradi e varia da individuo a
individuo in relazione alla costituzione e alla razza, ad esempio le
popolazioni dell’estremo oriente hanno un angolo di antiversione
pari quasi a 0.
C’è poi un terzo angolo detto di copertura cefalica: esso esprime
quanto il cotile ricopre la testa del femore. Esso è dato
dall’incrocio tra un’ipotetica retta perpendicolare al terreno
passante per il centro della testa del femore e un’altra retta
passante per il centro del femore e il ciglio condiloideo, e si aggira
sui 35°.
Quando questi angoli sono rispettati noi abbiamo una struttura
eumorfica dell’articolazione coxofemorale e quindi un movimento
normale della stessa. Però quando questi angoli sono alterati
possono esserci delle patologie. Ad eccezione della displasia
congenita dell’anca la patologia più frequente è la coxavara:l’angolo di inclinazione è inferiore a 126°-128°,a volte
inferiore anche a 90°. L’arto è extraruotato e c’è anche una
diminuzione dell’angolo di declinazione:la coxa è vara e
introversa. Tale patologia può essere congenita -embrionaria o
infantile. Il bambino ha un ritardo della deambulazione, ma in ogni
caso ce se ne accorge pressoché alla nascita perché le manovre per
l’individuazione della displasia congenita anche in questi casi
danno una certa positività. Si aspetta che il bambino cresca così
per poi intervenire nel momento in cui il nucleo di ossificazione
della testa del femore è diventato quasi completamente osseo.
L’intervento più conosciuto è l’osteotomia direzionale
intertrocanterica: si taglia a livello dei trocanteri e si valgizza la
coxa vara portando la testa verso l’alto facendola ricoprire dal tetto
condiloideo, permettendo al bambino di camminare e rimettendo di
nuovo in tensione i muscoli pelvitrocanterici, indispensabili per
mantenere l’equilibrio del bacino e quindi per il nostro modo di
camminare. Tant’è vero che se noi abbiamo un bambino con una
coxa vara bilaterale –congenita o acquisita- questi cammina con un
andatura altalenante, cioè il bacino non viene stabilizzato e va su e
giù secondo qual è l’arto di appoggio; si tratta della cosiddetta
andatura anserina perché simile a quella delle oche o anche detta
segno positivo di Trendelenburg. Esso si ha anche nella displasia
congenita dell’anca, qualora essa si trasformi in lussazione franca.
Ci sono anche le coxae vare acquisite: sono secondarie a un sacco
di eventi. Esse possono insorgere anche nell'adulto, per esempio in
a una frattura operata male che consolida in maniera errata,oppure
in bambini nati da madri diabetiche i quali sviluppavano infezioni
articolari dell'anca che esitavano in una coxa vara(evento frequente
in passato ma ora rare) , così come in seguito a infezioni
tubercolari contratte in periodo puerile e adolescenziale con
formazione di ascessi secchi a livello dell'anca.
In ogni caso la coxa vara più importante è quella che si ha
nell'adolescente in forma essenziale; essa è detta anche epifisiolisi,
ha una notevole incidenza,che aumenta in relazione all'aumento
dell'obesità infantile. Tale patologia può presentarsi o nell'ambito
di una sindrome adiposo-genitale- s.di Froelich-(il 50% dei
bambini con questa sindrome ha anche epifisiolisi) o isolata. Cosa
avviene in questa epifisiolisi: l'epifisi che è ancora attaccata al
collo femorale dalla cartilagine di accrescimento si è ruotata
inferiormente e posteriormente perchè è rotta la cartilagine stessa.
Continua a mantenere una certa continuità con il collo del femore
ma non è agganciata a esso in maniera adeguata. Il bambino ha
forti dolori che però scompaiono nel giro di poco tempo,ma il
genitore si accorge che il bambino inizia a zoppicare sempre più, e
poi facendo la radiografia si ha facilmente la diagnosi. I questi casi
va fatto un piccolo intervento: senza aprire la capsula si fa
esternamente ad essa una osteotomia bassa a livello del piccolo
trocantere e si rialza adagio adagio l'articolazione fissandola con
una placca e un piccolo chiodino. All'inizio il paziente potrà solo
muovere l'anca senza sovraccaricarla ma dopo un mese e mezzo due mesi potrà ricominciare a fare la sua vita normale, ma nel
frattempo è auspicabile che perda peso.
Parliamo adesso della coxa valga, cioè l'angolo di inclinazione
supera di gran lunga i 140° arrivando talvolta a essere prossimo ai
180°:ciò comporta che la testa del femore tende a uscire dal cotile,
anche perchè, mentre nella coxa vara si va verso una retroversione
dell'angolo di declinazione, in questo caso si va verso un aumento,
e quindi avremo una coxa valga antiversa, chiamata anche in
passato “coxa valga sublussans”. Ciò significa che non è una vera e
propria sublussazione, ma tende ad una diminuzione della
copertura del tetto acetabolare sulla testa del femore. Ciò
teoricamente non comporta zoppia, perchè i muscoli pelvitrocanterici sono tesi benissimo e non c'è alcuna possibilità di
alterazione, il giovane cresce benissimo e anche ortopedici di
grande esperienza potrebbero no individuare il problema. La
diminuzione della copertura acetabolare e la tendenza
all'antiversione hanno portato sotto carico solo una piccola parte
della superficie articolare, quindi là i carichi sono aumentati. Di
conseguenza è un'artrosi da sovraccarico perchè non c'era un
carico. E così verso i 16-18 anni si manifestano i primi dolori,
all'inizio più lievi e poi più gravi, perchè si ha pian piano un'artrosi
precoce. Per fortuna, anche in presenza di una diagnosi tardiva, se
la cosa è molto grave, si può tener sotto controllo, sperando che la
natura, che è molto più brava di noi, riesca a riportare alla
normalità gli angoli di inclinazione e di antiversione, altrimenti nel
momento in cui inizia la sintomatologia di tipo artrosico, bisogna
immediatamente intervenire e centrare la testa del femore dentro
l'acetabolo con un'osteotomia. Il più delle volte, con un buon
intervento, mettendo sotto carico tutta quella parte di cartilagine
che non lo era, e quindi ridistribuendo i carichi su una superficie
maggiore, con diminuzione della intensità per unità di superficie,
alla fine da un punto di vista terapeutico, le cose vanno bene, anche
se si è intervenuti in ritardo.
Prima di parlare del ginocchio parliamo della tibia. La tibia può
mancare, di solito non tutta quanta. Le epifisi, prossimale e distale,
ci sono, manca la parte intermedia. Essendoci le due epifisi, grazie
anche all'ipertrofia compensatori del perone, con piccole
operazioni chirurgiche, alla fine il paziente la gamba ce l'ha: l'unica
complicanza è che l'arto è ipoplasico, talvolta di soli 4 centimetri,
quindi corregibile, altre volte di più e quindi difficilmente
riparabile. Il più delle volte si interviene con dei rialzi alle
calzature, più raramente con interventi di allungamento, perchè
non abbiamo il materiale per allungare, in quanto c'è solo il perone.
Il piede è comunque normale, l'articolazione tibio-tarsica c'è, e così
anche il ginocchio.
Ci sono però altre 2 patologie, una rara e una meno.
La prima è l'agenesia del perone, che porta anche all'agenesia dei 2
raggi esterni del piede. Quindi ci troviamo senza il 4' e il 5
metatarso, il 4' e il 5' dito del piede e senza il perone. E' una
emimelia longitudinale completa. Sono casi rari, ma ci sono.
Il perone in realtà non serve quasi a nulla, è un osso accessorio. E'
però importante per una cosa, il mortaio tibiale, laddove l'astragalo
si articola con l'articolazione tibio-peroneo-astragalica, cioè
l'articolazione tibio-tarsica. Qui l'astragalo gioca in un mortaio che
è composto da malleolo tibiale dal piatto tibiale distale e dal
malleolo peroneale. Se manca quest’ultimo non c’è la stabilità del
piede, il quale è già pesantemente inficiato dalla mancanza di due
raggi. In questo caso si aspetta il più possibile finchè giunti alla
fine dell’accrescimento si blocca la parte astragalica facendo
un’artrodesi tibio-astragalica. In questo modo si dà la possibilità al
paziente di camminare.
Molto meno rara è invece la cosiddetta pseudoartrosi congenita di
tibia, una patologia su base dismorfica. La tibia è un osso un po’
particolare perché ha una sola arteria nutritiva proprio al suo terzo
medio. Proprio lì si ha la pseudoartrosi congenita,come se durante
il periodo embrionario lì fosse successo qualcosa che non ha
consentito un buon sviluppo a livello del vaso che doveva
trofizzare la tibia. Perciò ci troviamo davanti ad una pseudoartrosi
di tipo atrofico, con due monconi su cui si cerca di intervenire
mettendo chiodi, facendo intorno tanti trapianti ossei, e con altre
modalità che molto spesso si rivelano insufficienti. Così molto
speso si è costretti ad amputare sotto il ginocchio e a sostituire la
gamba con una protesi artificiale.
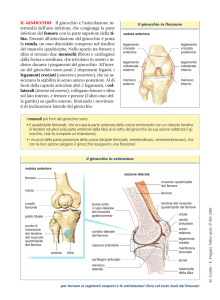
Il ginocchio è un’articolazione impossibile dal punto di vista
ingegneristico, però la biologia in questo caso ha la prevalenza e il
ginocchio esiste. Immaginate cos’è il ginocchio: è un piano su cui
ruota un’articolazione per così dire cilindrica, ha alcuni legamenti,
due menischi per attutire i colpi,e non ha muscoli intorno come ad
esempio ha invece l’anca: se vi toccate l’anca sentite i muscoli, se
vi toccate il ginocchio sentite l’osso. E non è neanche come
l’articolazione tibio-tarsica, che c’ha il suo bel mortaio tibiale
bloccato al piede. Il ginocchio non ha una rotazione, non si sposta
lungo un asse di cerchio, bensì lungo un asse di ellisse, cioè si
sposta posteriormente(fino ad un certo punto): la flesso-estensione
del ginocchio è pari a circa 150 gradi. Per camminare ce ne
bastano circa 20 o anche meno, per correre 100-110 al massimo.
Ciò fa capire quanto il ginocchio sia una struttura ben costruita.
Però a volte esso può essere costruito male. In condizioni normali
il ginocchio è un equilibrio di forze e momenti, gestito da due
legamenti crociati,due collaterali e dai menischi, da un enorme
tendine, il rotuleo,muscoli flessori, muscoli estensori e basta.
Questo perfetto meccanismo non prevede che ci siano degli
aumenti di gradi di libertà. Esiste una patologia chiamata ginocchio
recurvato che colpisce soprattutto bambini di sesso femminile,
spesso con lassità ligamentosa: quando essi stanno in piedi il
ginocchio non sta in estensione,ma va oltre i gradi di libertà,cioè
praticamente è recurvato posteriormente. Può essere una pre lussazione:il ginocchio è quasi normale, ma la tibia quando il
ginocchio si recurva può scivolare un pochino anteriormente,
dando uno scatto quando si flette il ginocchio, che però si flette e si
estende quasi completamente, e si può anche iperestendere.
In questi casi non c’ bisogno di nessun intervento terapeutico se
non tenere in esercizio il quadricipite femorale e consigliare al
paziente il nuoto.
Poi c’è la sub-lussazione del ginocchio che comincia ad essere
sicuramente grave, perché c’è ancora un contatto tra i condili
femorali e il piatto tibiale, ma il piede si espleta solo
posteriormente, nella parte posteriore tibiale. Essa è “a dorso del
mulo”, cioè inclinata verso l’alto e non orizzontale. Succede che il
giovane paziente è recurvato, probabilmente anche quando
cammina perché se volesse mettere in estensione il ginocchio,
dovrebbe far scavalcare ai condili questo avvallamento, per portare
i condili a livello della parte anteriore della tibia. Il paziente non ci
riesce se non con enormi difficoltà, e con uno scatto caratteristico,
tanto che sembra che si sia rotto l’osso, è proprio un “clac”. Si può
notare inoltre il segno della molla: quando si prende il ginocchio
recurvato e si tenta di metterlo in estensione, ad un tratto ci sfugge
e come una molla ritorna alla posizione originale. In tali casi è
impensabile intervenire in modo non invasivo, ma si interviene in
modo cruento, verso i 12 anni, liberando notevolmente tutta la
parte di legamenti che si sono accorciati, allungando i legamenti
stessi, togliendo delle briglie aderenziali, che si sono formate nel
frattempo, e poi cercando di portar anteriormente il ginocchio, il
quale non potrà andare in flessione neppure facendo un
allungamento del tendine del quadricipite. In questo modo, con una
correzione di pochi gradi, si può ricominciare a camminare. Questo
non succede se il piatto tibiale “non riconosce” l’esistenza dei
condili femorali. In tal caso si ha lussazione. Tale patologia è
rarissima ma anche gravissima, e nonostante si possano fare molti
interventi palliativi, da un punto di vista funzionale il ginocchio è
assolutamente non integro.
Quindi, ricordate la pre-lussazione, o ginocchio recurvato, la sublussazione, e la lussazione.
Poi c’è la situazione di agenesia della rotula -abbastanza rara: in tal
caso manca una struttura che blocca la condilo-artrosi del
ginocchio, ma comunque il tendine del quadricipite in tali casi è un
po' ipertrofico, e sostituisce in parte la rotula stessa. Spesso in
passato, quando serviva dell'osso, ad esempio per riempire cavità
lasciate da tumori ossei, oppure per ricostruire articolazioni, si
faceva una patellectomia, cioè si asportava la rotula e la si
posizionava per fare un impianto dove era necessario. In tal caso
restava una situazione simile a quella dell'agenesia congenita. Ci
può inoltre essere l'ipoplasia della patella, o la cosiddetta “rotula
partita”, cioè frammentata in vari pezzettini, che può simulare una
frattura. Ma un problema non banale è la lussazione abituale di
rotula, che insorge principalmente nella donne, che hanno una
lassità ligamentosa superiore all'uomo: ciò significa che in
ginocchia tendenzialmente valghe, cioè “a X”, la rotula può
spostarsi medialmente e rimanere così: basta un niente, come una
flessione fatta male, perchè la rotula scavalchi il condilo laterale e
si lussi medialmente. Questa lussazione di rotula può diventare
abituale e ciò comporta una ricostruzione completa di tutto
l'apparato estensorio in modo tale da rimettere in asse il ginocchio
e la rotula nella sua sede.
L'ultimo quadro patologico di cui parliamo oggi è abbastanza
frequente, ed è il cosiddetto menisco discoide. I menischi sono
cartilagini a forma di C, che cioè hanno al centro una parte vuota,
laddove c'è la vera e propria articolazione tra la cartilagine
articolare della tibia e quella del femore. Capita in alcuni soggetti
che il menisco esterno abbia forma circolare, e ci sia cioè
praticamente solo la cartilagine articolare. Questo è il menisco
discoide, che dà dei problemi. Non è una patologia rara, è una
patologia congenita, quasi indolore, con difficoltà funzionale, cioè
tutta una serie di sintomi non gravissimi, come può essere invece la
rottura meniscale. Ci sono dolori lievi, accade che ad esempio il
bambino ha dei doloretti proprio in quella sede dopo una corsa,
insomma una sintomatologia vaga ma costante. Basta fare in
questo caso una risonanza per farci vedere che cosa c'è. Una volta
si interveniva facendo una meniscectomia totale, oggi invece, con
modalità artroscopiche, si cerca di salvaguardare la parte
necessaria del menisco, rendendo il menisco alterato simile
all'altro. Però talvolta si deve arrivare comunque alla
meniscectomia, perchè altrimenti non si avrebbe un menisco
adeguatamente funzionante.
E per oggi abbiamo finito.