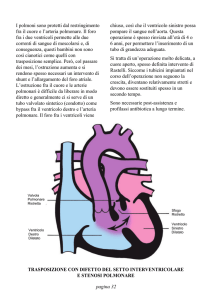
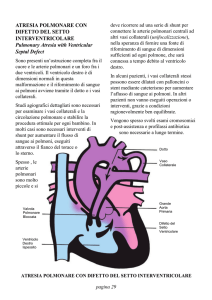
“Fisiopatologia dell’ipertensione arteriosa
polmonare”
Daniela Rollando
Dipartimento di cardiologia, Ospedali del Tigullio, Lavagna
Genova, 15 novembre 2013
Definizione
Alterazioni anatomopatologiche diverse caratterizzano le
varie forme di ipertensione polmonare
IPERTENSIONE ARTERIOSA POLMONARE
Arteriopatia ipertensiva polmonare
Arterie polmonari periferiche (vasi di resistenza)
Proliferazione incontrollata delle cellule della parete vascolare
Marcato rimodellamento ostruttivo del circolo polmonare
Le alterazioni strutturali caratteristiche dell’arteriopatia
ipertensiva polmonare sono rappresentate da:
(endoluminali ostruttive)
Il processo che da inizio alle alterazioni patologiche descritte
nell’ipertensione polmonare non è conosciuto, la patogenesi è
multifattoriale e coinvolge numerosi aspetti fisiopatologici, vari
processi biochimici e tipi cellulari.
Arteriola polmonare
(soggetto sano)
Arteriola polmonare
(paziente con PPH)
La riduzione dell’area di sezione delle arterie di piccolo calibro della
circolazione polmonare determina un aumento delle resistenze
arteriose polmonari. Per mantenere la stessa portata cardiaca deve
aumentare necessariamente anche la pressione arteriosa polmonare.
L’aumento delle resistenze vascolari
polmonari è conseguente a:
- Vasocostrizione
- Proliferazione e rimodellamento della parete vascolare
- Infiammazione
- Trombosi
Vasocostrizione polmonare
L’Endotelio
E’ un organo altamente specializzato e metabolicamente attivo
Costituisce l’interfaccia con la circolazione sanguigna, inibisce
l’eccessiva aggregazione piastrinica, e l’adesione leucocitaria.
Produce In maniera equilibrata sostanze vasocostrittive e
vasodilatatorie e previene la proliferazione incontrollata delle
cellule muscolari.
Tutti i fattori eziologici, benchè differenti, determinano l’alterazione dell’equilibrio
tra fattori vasodilatatori e vasocostrittori a favore di questi ultimi:
L’ Endotelina-1 gioca un ruolo
fondamentale nella progressione
delle alterazioni strutturali e
funzionali della PAH.
Beghetti et al., J Am Coll Cardiol 2009;53:733–40
ET−1: mediatore chiave nella
patogenesi dell’IAP
Vasocostrizione
Proliferazione
• Muscolatura liscia vascolare
• Fibroblasti
ET-1
Fibrosi
• Proliferazione fibroblastica
• Proteine matrice extracellulare
• Produzione collagenasi
ET-1 = endotelina-1
Rubin LJ, et al. Expert Opin Investig Drugs 2002;11:991–1002.
Clozel M. J Cardiovasc Pharmacol 2000;35 (Suppl):65–8.
• Diretta o tramite la facilitazione
di altri sistemi vasocostrittori
(sistema renina-angiotensina,
sistema nervoso simpatico)
Ipertrofia
• Cardiaca/vascolare
Infiammazione
• Permeabilità vascolare
• Neutrofilo/ attivazione
mastcellula
• Promuove l’adesione cellulare
Produzione citochine
Rimodellamento vascolare
il rimodellamento vascolare è considerato attualmente l’elemento “chiave” della patogenesi
della IAP. In realtà, molti dei fattori responsabili della modulazione del tono vascolare sono
anche strettamente coinvolti in altri processi, come proliferazione, infiammazione e trombosi.
(i) ipertrofia muscolare anomala delle
arterie precapillari distali
(ii) ipertrofia della tonaca media
(iii) perdita di arterie precapillari
(iv) proliferazione neointimale
occludente in vasi di 100–500 μM
(v) formazione delle lesioni plessiformi
Processi infiammatori
I processi infiammatori sembrano svolgere un ruolo importante nella patogenesi
della IAP. Infatti, in caso di severa IAP l’istologia polmonare documenta
frequentemente la presenza di infiltrati flogistici perivascolari, soprattutto in
corrispondenza delle lesioni plessiformi.
Nel plasma dei pazienti affetti da IAP è frequente documentare la presenza di
autoanticorpi circolanti, inclusi gli autoanticorpi antinucleo, ed elevati livelli di
citochine proinfiammatorie.
Le cellule infiammatorie e le citochine potrebbero interagire con gli altri elementi
coinvolti nella patobiologia della IAP promuovendo i processi di mitogenesi e
trombosi.
La IAP è frequentemente associata a patologie infiammatorie sistemiche, come le
malattie del tessuto connettivo
Trombosi e disfunzione delle piastrine
Sono state osservate lesioni trombotiche sia a livello della microcircolazione
polmonare sia nelle arterie polmonari di tipo elastico: è evidente che la presenza di
alterati processi coagulativi, disfunzione piastrinica e disfunzione endoteliale possono
favorire lo sviluppo e la progressione della trombosi in situ.
Genetica
La mutazioni della linea germinale del gene che codifica per il recettore BMPR-2
(appartenente alla superfamiglia del TGF-β) sono state riscontrate nel 50-70%
delle forme ereditarie di PAH e nel 10-30% delle forme idiopatiche.
Il recettore BMPR-II è presente in tutti i tessuti dell’organismo ed è fondamentale
nella regolazione dello sviluppo embrionale, nell’organogenesi, nell’angiogenesi e
nella differenziazione vascolare.
La IAPF è caratterizzata da un pattern di trasmissione di tipo autosomico dominante
con espressività variabile.
Una ridotta espressione e funzione dei canali del potassio voltaggio dipendente è
stata messa in relazione con il BMPR-2. Questo squilibrio determina un influsso di
ioni Ca++ che promuoverà proliferazione e vasocostrizione cellulare.
Imbalance degli effettori vascolari
squilibrio tra fattori vasocostrittori e vasodilatatori
inibitori della crescita cellulare e fattori mitogeni
determinati antitrombotici e protrombotici
AUMENTO RESISTENZE VASCOLARI – INCREMENTO
POSTCARICO Vdx – TENDENZA SCOMPENSO dx
Fisiopatologia
Sebbene la IAP sia una patologia intrinseca del circolo polmonare, i
sintomi e la prognosi sono strettamente dipendenti dal grado di
compenso del ventricolo destro.
La disfunzione ventricolare destra causata dall’afterload mismatch e/o
dall’esaurimento dei meccanismi di compenso del miocardio
ventricolare rappresenta la principale causa di morte nei pazienti con
IAP severa.
L’aumento cronico dei valori di pressione nella circolazione polmonare
determina alterazioni morfologiche, strutturali e funzionali che
coinvolgono sia il ventricolo destro sia il ventricolo sinistro.
Le alterazioni strutturali delle sezioni destre
Le alterazioni strutturali delle sezioni sinistre
•
Volumi ridotti e ventricolo marcatamente distorto
•
Ridotto riempimento diastolico
•
Diminuzione del gradiente pressorio di perfusione
coronarica che può compromettere la fisiologica perfusione
coronarica delle pareti del miocardio ventricolare destro.
FASE PRECLINICA:
progressivo aumento delle RAP, del postcarico del Vdx e della PAP. In questa fase, i
cambiamenti strutturali compensatori del Vdx consentono di mantenere un’adeguata
portata cardiaca.
FASE SINTOMATICA:
ulteriore incremento delle RAP
dovuto alla progressione delle
lesioni ostruttive del circolo
polmonare con iniziale
esaurimento dei meccanismi di
compenso del Vdx.
La maggior parte dei pazienti
riceve la diagnosi in questa fase.
FASE TERMINALE:
Il Vdx non è in grado di mantenere un’adeguata portata cardiaca a riposo e compaiono
i segni e sintomi di scompenso cardiaco congestizio.
Riassumendo..
FATTORI DI RISCHIO E
CONDIZIONI ASSOCIATE
CTD
CHD
Ipertensione portale
HIV
Farmaci e tossine
Gravidanza
DANNO VASCOLARE
PROGRESSIONE DELLA
MALATTIA
Disfunzione endoteliale
PREDISPOSIZIONE
Mutazione BMPR2
Altri fattori genetici
↓NO Sintetasi
↓Produzione PGI2
↑Produzione trombossano
↑Produzione ET-1
Disfunzione vascolare della muscolatura
liscia
Proliferazione avventizia
e intimale
Adventitia
Media
Ipertrofia
muscolo liscio
Intima
Proliferazione
intimale precoce
Normale
Ipertrofia
muscolo liscio
Trombosi
in situ
Lesione
plessiforme
Vasocostrizione
Lesione vascolare vanzata
Malattia reversibile
Malattia
irreversibile
Grazie per
l’attenzione…
L’Endotelina rappresenta il principale mediatore patogenetico
Vasocostrizione sia direttamente attraverso legame recettoriale ETB che indirettamente
Proliferazione cellulare
azione mitogena su cellule endoteliali,cellule muscolari lisce e
fibroblasti
Infiammazione
Azione chemiotattica granulociti neutrofili, Amplificazione citochine infiammatorie
(IL-6, IL-8, TNFα) recettore ETB Monociti, Aumentata permeabilità vascolare (recettori ETA) promozione
adesione cellulare
Fibrosi
proliferazione dei fibroblasti, aumentata produzione proteine matrice extracellulare
Ipertrofia
arterie distali polmonari (<500 μm diametro) alterazioni della parete vasale
proliferazione intimale, ipertrofia della media ed ispessimento avventiziale