Traumatologia dello sport
in età evolutiva
Prof. Alfredo Schiavone Panni
Ordinario di Malattie dell’Apparato Locomotore
Università degli Studi del Molise
Epidemiologia
Il 38,5 % delle lesioni
traumatiche muscoloscheletriche
nell’adolescente
è
riferibile ad un trauma
da sport, sia agonistico
che amatoriale, con un
rapporto di 1,8 : 1 tra
maschi e femmine.
Epidemiologia
Per “trauma sportivo” si intende qualsiasi
lesione dell’apparato locomotore che abbia
come conseguenza sia una sola limitazione
della prestazione dell’atleta che una
sospensione dell’attività sportiva dovuta ad
intervento terapeutico.
(Bijur, 1995)
Traumatologia dello sport
in età evolutiva
- Va dai 5 anni all’adolescenza
- È estremamente variabile in base:
• Al tipo di sport;
• Alla sede della lesione
(caviglia, ginocchio, spalla…)
• Al tipo di struttura interessata
(osso, articolazione, muscolo)
• Al tipo di lesione (acuta o cronica)
…. inoltre
Ha caratteristiche molto diverse dalla
traumatologia dell’adulto e, in alcuni casi, è del
tutto esclusiva dell’età infanto-giovanile per la
diversità delle caratteristiche anatomiche,
biomeccaniche e fisiologiche proprie dello
scheletro in accrescimento…
Tanner Scale
E’ una scala oggettiva che divide le fasi dello sviluppo
fisico nell’età evolutiva.
Stage I
Fase prepuberale
Stage II
Ragazzi: 12.5 – 14.5
Ragazze: 10 - 12
Stage III
Ragazzi: 13 – 15
Ragazze: 11 – 13
Stage IV
Ragazzi: 13.5 – 15.5
Ragazze: 12 – 14
Stage V
Ragazzi: 14 – 18
Ragazze 14-18
James M. Tanner
British Pediatrician
Peculiarità anatomiche
dello scheletro in accrescimento …
1. Presenza dei nuclei di accrescimento e delle
cartilagini epifisarie;
2. Grande elasticità dell’osso ed elevato
spessore del periostio;
3. Notevole capacità di rimodellamento;
4. Possibilità riparativa della cartilagini
articolari;
5. Tempi di guarigione più rapidi.
1. Presenza dei nuclei di accrescimento
e delle cartilagini metafisarie…
L’anello debole nella scala di
resistenza allo stress, che
nell’adulto è rappresentato
dalla giunzione miotendinea o
dai
legamenti,
nell’adolescente corrisponde
alla
cartilagine
di
accrescimento, in quanto
meno resistente (alle forze in
torsione-distrazione) rispetto
all’osso, ai
legamenti, ai
tendini ed al muscolo.
1. Presenza dei nuclei di accrescimento
e delle cartilagini epifisarie…
La
presenza
di
cartilagine sia a livello
della epifisi, sia a livello
della giunzione osteotendinea, ha un’azione
protettiva nei riguardi
delle
altre
strutture
muscolo-scheletriche,
preservando queste dal
danno e concentrando su
di sé le forze vulnerabili.
2. Grande elasticità dell’osso …
Il tessuto osseo è più
elastico
nell’adolescente
rispetto all’adulto, e
più giovane è il
soggetto meno
facilmente si
rompe…
…ed elevato
spessore del
periostio
L’osso
giovane
possiede
una
migliore
vascolarizzazione
e questo riduce i
tempi
necessari
per la guarigione.
3. Notevole capacità di
rimodellamento …
Alcune fratture anche se lasciate con una certa
deformità angolare o addirittura con una
sovrapposizione dei frammenti vanno incontro
ad un processo di rimodellamento che
ristabilisce, con la crescita residua, i normali
rapporti anatomici dei capi ossei.
4. Cartilagini articolari …
Diversamente dagli adulti, le cartilagini
articolari hanno una minima capacità
riparativa.
5. Tempi di guarigione più rapidi…
Prima dei dieci anni i tempi di riparazione di
frattura sono più brevi e quindi anche i tempi
di immobilizzazione sono più accorciati.
Fratture in età evolutiva
Fratture
La rottura completa dell’osso
nei bambini è più rara che negli
adulti e si possono osservare
diversi tipi di fratture
incomplete:
1. Deformazione plastica
2. Frattura a “legno verde”
3. Frattura tipo “torus”
4. Frattura epifisaria.
1. Deformazione plastica
Incurvamento dell’osso senza
evidente frattura, che si verifica
quando sulla diafisi di un osso
viene ad applicarsi una forza
sufficiente
a
superare
l’elasticità ma non abbastanza
per determinarne la rottura.
Sedi tipiche: avambraccio
(radio e ulna), femore e perone.
1. Fratture a legno verde
Si localizzano a livello diafisario
e sono determinate da una
sollecitazione in compressione su
di una corticale
Il periosto integro fa si che non si
verifichi uno spostamento dei
capi.
l’aspetto radiografico ricorda
quello di un ramo verde spezzato
in modo incompleto.
3. Fratture tipo “torus”
Determinate dal cedimento in
compressione di una sola
corticale.
Il quadro radiografico è
caratterizzato da un piccolo
“sovvertimento” della corticale.
La prognosi è costantemente
buona ed il trattamento è
conservativo.
4. Fratture epifisarie
Sono a carico delle fisi e epifisi che
rappresentano punti di minor
resistenza.
La classificazione di Halter – Harris
è basata sul quadro radiografico ed è
correlata con la prognosi:
più è alto il grado classificativo più è
probabile un arresto della crescita
o un’incongruenza articolare.
Patologie dell’arto superiore:
instabilità di spalla
la spalla è l’articolazione con il maggior grado di
articolarità e quindi con la maggior
predisposizione alla lussazione
enartrosi
i due capi ossei sono sferici (uno concavo l'altro convesso)
e compiono movimenti angolari su tutti i piani
Strutture stabilizzanti della spalla
Passivi:
• Ossei
• Capsulari
• Legamentosi
Attivi:
• Tendini
• Muscoli
stabilizzatori ossei
omero
angolo
cervico-diafisario: 129.6
retrotorsione media: 18
(variabilità da -6,7 a 47,5 )
Boileau e Walch 1997
Glena
stabilizzatori ossei
- Il polo superiore è descritto alle ore
12 e il polo inferiore ad ore 6 in
entrambe le spalle
- ha una superficie articolare piccola
pari ad 1/3 di quella omerale;
ha un profilo piatto con una
profondità pari al 25% del raggio di
curvatura della testa omerale
Flatow 1991
stabilizzatori capsulo-legamentosi
1. cercine glenoideo
2. capsula articolare
3. intervallo dei rotatori e
legamento coraco-omerale
4. LGS
5. LGM
6. LGI
7. pressione intrarticolare negativa
1. cercine glenoideo
tessuto fibro-cartilagineo inserito
intorno al margine della cavità
glenoidea
ha la funzione di aumentare la
congruenza articolare
su di esso si inserisce l’apparato
capsulo-legamentoso della spalla e
(ad ore 12)
il tendine del CLB
1. cercine glenoideo
Struttura fibrosa con scarse fibre
elastiche.
Rappresenta
l’interconnessione
tra il periostio glenoideo, la
cartilagine articolare glenoidea, la
membrana sinoviale e la capsula.
1. cercine glenoideo
aumenta la profondità glenoidea e
permette l’inserzione dei legamenti
gleno-omerali e del bicipite alla
glena
aumenta del 65% l’area di copertura omerale
aumenta del 20% la stabilità della spalla
Le condizioni del labbro glenoideo, sul quale la capsula si
inserisce, nonché le sue varianti di inserzione, sono gli
elementi determinanti della stabilità articolare.
2. capsula articolare
• Struttura ampia e lassa tale da
permettere la completa
escursione articolare
• Ha superficie doppia rispetto a
quella omerale;
• È più resistente nella porzione
antero-inferiore;
• Svolge la sua funzione di
stabilizzatore quando entra in
tensione ovvero ai gradi
articolari estremi
3. Intervallo dei rotatori e legamento C-O
intervallo dei rotatori:
è lo spazio compreso tra il tendine del
sopraspinoso ed il tendine sottoscapolare
la sua porzione mediale è costituita da:
1. leg. gleno omerale superiore
2. leg. coraco-omerale
3. Intervallo dei rotatori e legamento C-O
legamento coraco-omerale:
• rappresenta una plicatura
della capsula articolare
• origina dalla porzione
laterale della coracoide e si
inserisce sul trochite e sul
trochine
3. intervallo dei rotatori e legamento C-O
• insieme con il legamento
gleno-omerale superiore
costituisce il tetto
dell’intervallo dei rotatori al di
sopra del CLB
• svolge un ruolo fondamentale nel limitare la traslazione
inferiore e la rotazione esterna della testa omerale
4. legamenti gleno-omerali
ispessimenti della capsula
articolare:
1. gleno-omerale superiore (LGS)
2. gleno-omerale medio (LGM)
3. gleno-omerale inferiore (LGI)
4. legamenti gleno-omerali
legamento gleno-omerale superiore
• identificabile nel 90% dei pz
componente del:
- muro anteriore
- dell’intervallo dei rotatori
• Azione predominante con il braccio al
corpo
• Si oppone alla traslazione inferiore
• Limita la rotazione esterna
(con il coraco-omerale)
4. legamenti gleno-omerali
legamento gleno-omerale medio
• risulta poco definito nel 10%
delle spalle
• è assente nel 30% delle spalle
• limita la traslazione anteriore
tra 60 e 90 di abduzione
4. legamenti gleno-omerali
legamento gleno-omerale
inferiore
• è il più importante e robusto
• è composto da 3 porzioni: banda
anteriore e posteriore e recesso
ascellare
• è il più importante stabilizzatore
contro la traslazione anteriore a 90
di abduzione
banda
anteriore
6. pressione intra-articolare passiva
circa 42 cm/H2O
crea un “effetto sotto vuoto” limitando la tendenza della testa a
lussarsi. La perdita di questo effetto, per lesioni della capsula, rende
l’ articolazione gleno-omerale meno stabile.
stabilizzatori muscolari
i muscoli della spalla
rappresentano gli
stabilizzatori dinamici
grazie alla loro funzione di
barriera che limita la
traslazione della testa omerale
cuffia dei rotatori
la testa è mantenuta nella cavità
glenoidea dalla
“cuffia dei rotatori”
formata da brevi muscoli
1
di origine scapolare
1. m. sopraspinato
2. m. sottospinato
3. m. piccolo rotondo
4. m. sottoscapolare
2
4
3
stabilizzazione dinamica
azione coordinata di:
deltoide
cuffia rotatori
stabilizzatori muscolari
azione del deltoide
componente rotatoria
(abduzione)
componente longitudinale
(trazione prossimale della testa
omerale)
stabilizzatori muscolari
azione della cuffia dei rotatori
stabilizzazione
centrazione
capo lungo del bicipite
• da un punto di vista funzionale
il tendine del CLB può essere
considerato parte della cuffia
dei rotatori
• agisce come depressore
posteriore della testa omerale
biomeccanica
la spalla si caratterizza per la
variabilità individuale
nella forma nella posizione e
nella mobilità delle sue
componenti
biomeccanica
i movimenti fisiologici
della spalla sono sempre dei
movimenti combinati e
necessitano di complesse
interazioni delle articolazioni e dei
diversi gruppi muscolari
biomeccanica
il movimento scapolare sul
torace fornisce un contributo
essenziale alla posizione del
braccio nello spazio
poichè inclinando la cavità
glenoidea nella direzione
desiderata aumenta la
mobilità dell’arto superiore
biomeccanica
i movimenti scapolo-toracico e
gleno-omerale
(ritmo scapolo-omerale)
si amalgamano ritmicamente
consentendo di sollevare il
braccio da 0 a 180
biomeccanica
il ritmo scapolo-omerale
è di difficile definizione
nella sua entità e nella sua sequenza
varia nei diversi individui
è direttamente correlato all’entità
dei carichi ed alla velocità del
movimento
biomeccanica
nell’ambito del
ritmo scapolo-omerale
alla scapola si attribuisce un
range di mobilità < 60
ed alla
gleno-omerale non > 120
biomeccanica
il perfetto sinergismo
funzionale dei diversi
gruppi muscolari
conferisce alla spalla
stabilità articolare senza
compromettere l’ampiezza
del movimento
Instabilità gleno - omerale
instabilità gleno-omerale
la stabilità della spalla è affidata alle strutture muscolari
dinamiche ed a quelle capsulo-legamentose ed ossee che
svolgono invece una funzione statica
non esiste una singola struttura responsabile della stabilità
articolare della spalla
instabilità gleno-omerale
fattori statici
morfologia articolare
volume articolare
complesso capsulo-labrale
pressione intrarticolare negativa
instabilità gleno-omerale
fattori dinamici
cuffia dei rotatori
CLB
ritmo scapolo-toracico
instabilità gleno-omerale
Lassità
Quadro oggettivo nel quale i
rapporti articolari glena/testa
omerale sono alterati con assenza
di dolore.
Non richiede un trattamento ma
rappresenta un fattore di rischio
per l’instabilità
instabilità gleno-omerale
Instabilità
Quadro patologico soggettivo
caratterizzato da eccessiva
traslazione della testa omerale
nella glena con conseguente
dolore ed alterazione
funzionale della spalla
instabilità gleno-omerale
L’instabilità della spalla può essere
1. Post-traumatica : avviene dopo una
lussazione traumatica accidentale
2. Idiopatica: dovuta ad una eccessiva
e congenita elasticità delle strutture
articolari
instabilità gleno-omerale
nell’ instabilità anteriore
(di gran lunga la più frequente)
si rilevano alterazioni patologiche a
carico delle strutture anteriori:
labbro glenoideo anteriore, legamenti
gleno-omerali, tendine del
sottoscapolare e strutture ossee (testa
omerale e glena)
instabilità gleno-omerale
Lesione di Bankart
disinserzione del cercine
antero-inferiore dalla glena
instabilità gleno-omerale
la lussazione anteriore può
provocare un distacco più o
meno ampio della porzione
antero-inferiore della glena
(“bony Bankart lesion”)
ed un danno sulla superficie
postero-superiore
della testa omerale
(lesione di Hill-Sachs)
instabilità gleno-omerale
lesione di Bankart ossea e concetto della “pera invertita”
instabilità gleno-omerale
lesione di Perthes
distacco sottoperiostale della
capsula anteriore dal collo
della glena
può essere considerata una
progressione della
lesione di Bankart
PERTHES
instabilità gleno-omerale
TUBS
Traumatic
Unidirectional
Bankart lesion
Surgery
instabilità gleno-omerale
AIOS
Acquired
Instability
Overstress
Surgery
instabilità gleno-omerale
AMBRII
Atraumatic
Multidirectional
Bilateral
Rehabilitation
Inferior capsular shift
Interval closure
instabilità gleno-omerale
la lussazione anteriore di
spalla è di frequente
riscontro nella pratica
clinica
instabilità gleno-omerale
Trattamento
instabilità unidirezionale
instabilità multidirezionale
diagnosi
Anamnesi
età del paziente
sintomi
occupazione
sports praticati
pregressi traumi
diagnosi
Sintomatologia
dolore
rigidità
debolezza
blocco articolare
rumori articolari
deformità
parestesie
diagnosi
Test per l’instabilità
apprehension test (ant. e post.)
relocation test
test del cassetto (ant. e post.)
sulcus sign
O’Brien test
valutazione lassità generalizzata
(iperestensione di: gomito, M-F, pollice, ginocchio)
diagnosi
test del cassetto
(translation test)
diagnosi
apprehension and
relocation test
O’ Brien test
sulcus sign
diagnosi
Indagini strumentali
rx standard
rx “out-let view”
ecografia
TC
RMN
diagnosi
ecografia
rapidità
sicurezza
esame dinamico
patologie del CLB
basso costo
limite:operatore-dipendente
diagnosi
TC
fratture misconosciute
ricostruzione 3-D nelle fratture
difetti ossei glena e testa omero
engaging Hill-Sachs
lussazioni inveterate
diagnosi
RMN
informazioni su tendini e muscoli
lesioni di cuffia
lesioni del cercine
patologie dello spazio SA
patologie tumorali
elevata accuratezza
valutazione post-operatoria
limite: alto costo
Lesione del
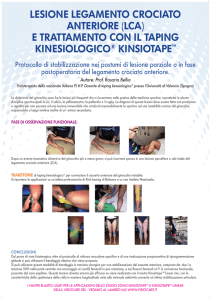
Legamento crociato anteriore
Anatomia
Femore
Menischi:
LCA
LCP
- interno
- esterno
Legamenti Crociati:
- anteriore
- posteriore
Collaterale
esterno
Collaterale
interno
Legamenti collaterali:
- interno
- esterno
Menisco Tibia
laterale
Menisco
mediale
Pivot Centrale
1. Legamento crociato anteriore (LCA)
2. Legamento crociato posteriore (LCP)
Anatomia: L.C.A.
E’ una delle strutture anatomiche più frequentemente
lesionate durante le attività sportive
Anatomia: L.C.A.
Il LCA è un legamento intrarticolare ed extrasinoviale
E’ ricoperto da una guaina sinoviale
Anatomia: L.C.A.
... si inserisce sulla superficie prespinale della tibia per
poi dirigersi obliquamente, in alto ed in fuori, verso il
condilo femorale esterno
Anatomia: L.C.A.
La sua inserzione femorale ha una forma semicircolare
disposta verticalmente.
L’ampiezza della inserzione varia da 11 a 24 mm
Anatomia: L.C.A.
La sua larghezza varia
da 7 a 12 mm
e la lunghezza
da 22 a 41 mm
( media 32 mm)
La sua forma ad una sezione
trasversa è irregolare, non
circolare od ellittica ed
aumenta dal femore alla
tibia.
32 mm
Anatomia : L.C.A.
E’ costituito da due fasci di fibre:
- antero-mediale
- postero-laterale
Ognuno dei due fasci ha una tensione diversa in funzione del grado
di flessione del ginocchio, ma sono entrambi in tensione massima in
estensione
LCA: Inserzione diretta
Legamento
Fibrocartilagine
Fibrocartilagine mineralizzata
Osso
Innervazione: L.C.A.
Ramo articolare posteriore del n. tibiale post.
Recettori del Ruffini: sensibili agli stretching e
situati sull’inserzione femorale
Ruffini rec.
Innervazione: L.C.A.
Pacini: sensibili ai movimenti rapidi
Golgi: situati sulle inserzioni del LCA e sulla
membrana sinoviale
Terminazioni nervose libere: agiscono come
nocicettori
Vater - Pacini rec.
Terminaz. libere
Incidenza di lesioni LCA
Più frequenti nella 2 e 3 decade di vita
Rapporto M/F: 2/1
Biomeccanica: L.C.A.
Carico rottura 2160 N
Rigidità 242 N
… che variano a seconda dell’età
Eziologia
Traumi sportivi
calcio
rugby
basket
sci
Incidenti stradali
rara incidenza
Sede di lesione L.C.A.
Inserzione distale
Inserzione prossimale
1/3 centrale
Meccanismo traumatico
Varismo puro
Valgismo puro
Valgo-extrarotazione
Varo-intrarotazione
Iperestensione
Iperflessione
La comprensione del meccanismo traumatico,
induce a sospettare i possibili tipi di lesione
legamentosa
Varismo puro
Eccessivo stiramento
Valgismo puro
Valgo-extrarotazione
La rottura del compartimento mediale precede
la rottura del L.C.A.
Iperestensione
Il L.C.A. viene “ghigliottinato” dal tetto della gola
intercondiloidea
Iperflessione
Traslazione anteriore della tibia aumentata dalla brusca e
massimale contrazione del quadricipite
Storia naturale delle lesioni LCA
Lesione L.C.A.
Instabilità
Lesioni meniscali e
condrali
Artrosi
Cedimento
Impossibilità a
praticare sport di
contatto
L’esame di un ginocchio deve comprendere tre fasi
distinte ma ugualmente importanti:
1.
2.
3.
Anamnesi (ascoltare)
Esame ispettivo (guardare)
Esecuzione di test clinici (esaminare)
Anamnesi
Trauma acuto
Trauma cronico
Meccanismo traumatico
ev. comparsa di versamento articolare
Natura ed entità dei disturbi
Lesione L.C.A.
Molti pazienti riferiscono
una sensazione, o
addirittura un rumore
tipo “pop”, seguito da
intenso dolore e
impossibilità a continuare
l’attività sportiva
Segni e sintomi
Dolore
Versamento articolare
Impotenza funzionale
Instabilità (soggettiva)
Lassità (obiettiva)
Esame obiettivo
Ballottamento rotuleo
4 diversi gradi di versamento
Emartro :
80 - 85% lesione L.C.A.
15% disinserzione meniscale
Idrartro :
lesione meniscale
Esame obiettivo delle lesioni legamentose
Test di Lachman
30
Sublussazione anteriore dei piatti tibiali
a 30 di flessione
Test di Lachman
+ 1:
sensazione propriocettiva dell’esaminatore dello
spostamento della tibia rispetto al femore
+2: spostamento visibile (5-9mm) della tibia rispetto al
femore
+3: spostamento (9-16mm) ben evidente
+4 o attivo: provocato dalla contrazione del quadricipite con
uno spostamento tra i 10 e i 20mm
Cassetto anteriore
Sublussazione anteriore dei piatti tibiali
a 90 di flessione
Tests dinamici
(Jerk test, Pivot Shift)
Evidenziano l’ipermobilità del compartimento esterno
con la comparsa di uno scatto dovuto alla
sublussazione anteriore dell’emipiatto tibiale esterno
Difficili da eseguire in una lesione acuta
Jerk test
Sublussazione anterolaterale dei piatti tibiali
nella flesso-estensione, stress in valgo
e intrarotazione
Pivot shift
Sublussazione anterolaterale dei piatti tibiali
passando dall’estensione alla flessione, stress
in valgo e intrarotazione
Valgo stress
0 : collaterale mediale + punto d’angolo
postero-mediale
30 : collaterale mediale
Indagini strumentali
RX: permette di diagnosticare o
escludere eventuali fratture associate
RMN: accuratezza diagnostica è
comparabile a quella di un completo
esame clinico
TAC
RMN
Tuttavia nessuna tecnica di diagnostica per immagini
può definire la funzionalità residua del fascio o della
porzione legamentosa apparentemente integra dopo
l’evento traumatico
Trattamento
Conservativo (R.I.C.E.)
FKT
Chirurgico
R.I.C.E. (prime 48h)
Rest:
protezione, recupero energie
Ice:
analgesia,riduzione versamento
(vasocostrizione)
Compression: riduzione versamento
Elevation:
riduzione versamento
(al di sopra del livello del cuore)
F.K.T.
NO nella fase acuta
Potenziamento muscolare
Antalgica
Antiinfiammatoria
Chirurgia/Artroscopia
Ricostruzione LCA
A
Tendine Rotuleo
B
Gracile + Semitendinoso
L’obiettivo della ricostruzione del LCA è ridare stabilità al
ginocchio con il minimo trauma chirurgico
Fratture delle spine tibiali
Fratture delle spine tibiali
Le fratture delle spine tibiali sono
più frequenti nei bambini e negli
adolescenti e corrispondono alla
lesione dell’inserzione tibiale del
LCA negli adulti
8-14 anni
caduta da bicicletta (50%)
Epidemiologia
8-14 anni
caduta da bicicletta (50%)
incidente stradale
trauma diretto durante attività
sportiva
trauma diretto durante
sollevamento peso
Epidemiologia
Meccanismi di lesione
iperflessione del ginocchio
iperestensione del ginocchio
rotazione esterna
valgo-rotazione esterna
Trattamento
Il trattamento delle fratture delle spine tibiali
nei soggetti in accrescimento è controverso e
in continua evoluzione in relazione allo
sviluppo della tecnica artroscopica
Lo scopo del trattamento è la riduzione
anatomica della frattura ed il ripristino della
stabilità e della congruenza articolare
Trattamento
Opzioni di trattamento
immobilizzazione in tutore
riduzione aperta e fissazione
interna
riduzione artroscopica e
fissazione interna
Trattamento
Trattamento post-op:
carico immediato
tutore articolato in estensione
per 6 settimane
CPM per 3 settimane
potenziamento muscolare
rieducazione articolare
Sindromi da sovraccarico
Sindromi da sovraccarico
Microtraumatismi ripetuti su un tessuto la
cui capacità riparativa è inibita dalla
persistenza dell’insulto traumatico
Micheli 1992
Stress
Strenght
Sindromi da sovraccarico
Unità muscolo-tendinea
Cartilagine
Osso
Quadro clinico
Infiammazione
Dolore
All’incirca 1/3 delle
sindromi da
sovraccarico è
localizzato al
ginocchio
Järvinen 1992
Unità muscolo-tendinea
Le tendiniti dell’apparato estensore rappresentano la
patologia più frequente (50%)
“Jumper’s knee”
Tendinite localizzata lungo
tutto l’apparato estensore
del ginocchio
Maurizio 1963, Blazina 1973, Ferretti & Mariani 1983
La tendinite quadricipitale rappresenta il
15-20 % dei casi
Brunuet-Guedj 1992
Il vero “jumper’s knee” dovrebbe essere
considerato una condizione patologica della
giunzione osso-tendine
Ferretti, Ippolito, Mariani 1983
Classificazione anatomo-patologica
Tendinite inserzionale
(rara a livello dell’inserzione tibiale)
Tendinite del corpo del tendine
(tenosinovite)
Quadro clinico
Dolore apice rotuleo
Aumento volume tendineo
Presenza di noduli o “enchoches”
Esame clinico
Dolore allo stiramento massimo del
quadricipite (Ely test)
Dolore alla contrazione contro resistenza del
quadricipite
Classificazione
Stadio 1:
Dolore dopo attività sportiva
Stadio 2:
Dolore dopo l’inizio dell’allenamento che scompare con il
riscaldamento e riappare con la fatica sportiva
Stadio 3:
Dolore permanente a riposo e durante l’attività sportiva
Stadio 4:
Rottura del tendine
Blazina 1973
Patellar tendon injuries constitute a significant
problem in a wide variety of sports
Jozsa 1997, Kannus 1997
Epidemiology
Basketball, volleyball, football, soccer, high jump,
triple jump, long jump, tennis, running, skiing
More frequent between 18-26 years
Puddu 1993, Maffulli 1990, Verdonk 1999
Athletes involved in
repetitive sudden ballistic
movements of the knee
may develop anterior knee
pain with tenderness at the
inferior pole of the patella
Blazina 1973
Site of P-T lesion
Patella pole
(impingement overuse)
Mid one third of the tendon
(overuse direct repetitive trauma)
Distal pole
(as Osgood Schlatter)
History
The clinical diagnosis of patellar tendnopathy is
based on patient subjective reports of pain
related to activity levels
Onset is often insidious and usually relates to an
increase in frequency or intensity of activity
involving rapid, repetitive ballistic movements
of the knee joints
Phisical exam
Tenderness at the inferior pole of the patella or in the
main body of the tendon when the knee is fully extended
and the quadriceps relaxed
Imaging
Rx
Ultrasound
MRI
CT scan
Physical Therapy
Cryo-therapy
Magnetic fields
Laser
Ultrasound
The stretching and the strengthening
program of the whole muscle-tendon
unit of a chronical painful tendon is a
key treatment of patellar tendinopathy
Jozsa 1997
Local corticosteroid injections
should be avoided
Ismall 1969, Kelly 1984,
Shrier 1996, Maffulli 1997
Surgical management
Drilling of the inferior pole of the patella
Scarification
Percutaneous longitudinal tenotomy
Excision of macroscopic necrotic areas
Iliotibial Band Friction Syndrome
6% of overuse syndrome of the knee
Orava 1980
Estensione
ITB anteriore al condilo
laterale
Flessione
ITB parallela o posteriore
al condilo laterale
Flexion-extension
movements in
prolonged running can
cause an inflammatory
reaction of the iliotibial
band, the bursa or the
periosteum
Diagnosi
Dolore sul condilo femorale esterno
(circa 2 cm dalla rima articolare)
Dolore irradiato al tubercolo di Gerdy
Crepitii sul condilo femorale esterno
Scomparsa di dolore dopo infiltrazione locale di
anestetico
Tests clinici specifici
Diagnosi
Renne’s test
Noble’s test
Ober’s test
Dolore ingravescente:
- durante o dopo attività sportive
Scomparsa del dolore:
- riposo
- farmaci antiinfiammatori
- crioterapia
Trattamento
Terapia fisica
Terapia antiinfiammatoria
Infiltrazione di cortisone
Riduzione dell’attività sportiva
Cambiamento tecnica di allenamento
Stretching
Ortesi
Crioterapia
Trattamento chirurgico
Ripresa attività sportiva:
- 4 settimane
Ripresa attività agonistica:
- 8 settimane
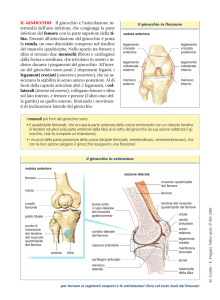
Articolazione Femoro - rotulea
La femoro-rotulea è senza dubbio una
delle articolazioni del corpo umano più
complesse da conoscere e comprendere
per le molteplici interazioni (anatomiche,
biomeccaniche, funzionali e
psicologiche) che influiscono su di essa
e che coinvolgono più segmenti
articolari (anca, ginocchio, tibio-tarsica
e piede)
Anatomia della rotula
La rotula è la più grande delle ossa sesamoidi dello scheletro.
E’ un osso di forma quasi ovalare. Sui due terzi superiori, la
base triangolare, si inserisce il tendine del quadricipite.
Il terzo inferiore a forma di “V” dà, invece, inserzione al
tendine rotuleo.
Tendine quadricipitale
Rotula
Tendine rotuleo
Anatomia della troclea femorale
La parte articolare della faccia anteriore dell’estremità inferiore del
femore è formata ad un solco mediano o gola con una faccetta mediale
ed una laterale. La gola intertrocleare continua distalmente nella gola o
fossa intercondiloidea.
Function of the Patella
• Improve quadriceps
efficiency (increased lever
arm)
• Centralize the divergent
forces from Quadriceps and
transmit tension around the
femur to PT
• bony shield (protection)
• cosmetics
Stabilità della femoro-rotulea
La stabilità della femoro-rotulea è il
risultato di un delicato equilibrio tra
geometria articolare e morfologia,
tensione e forza muscolare, allineamento
dell’arto e controllo neuromotorio del
movimento
Stabilizzatori mediali:
• Attivi:
Vastus Medialis Obliquus
• Passivi:
Retinacolo mediale (leg. patellofemorale mediale e
leg. meniscopatellare, leg. patellotibiale)
Retinacolo mediale
Formato dall’unione di 2 strati,
ha una ampia inserzione sulla
porzione mediale della rotula
Leg. Patello-Femorale Mediale
MPFL is the primary
stabilizer against lateral
patellar displacement
providing 53-60% of the
total tension generated by the
medial retinaculum
structures
Conlan 1993; Desio 1998;
Hautamaa 1998; Arendt 2002, Panagiotopoulos 2006
Il contributo del LPFM alla stabilità rotulea è significativo e
maggiore a ginocchio esteso e nei primi 20 di flessione
180
160
140
120
100
80
60
40
20
0
Intact
MPFL
sectioned
0 10 20 30 40 50 60 70 80 90
Amis 2003
VMO during initial 20-30 of flexion “dynamizes” MPFL and by
shortening “polls and guides” the patella into the femoral groove
during initial knee flexion, when the patella is most at risk to
dislocate laterally
Panagiotopoulos 2006
Lateral stabilizers:
• Active: Ileotibial band
• Passive: Lateral retinaculum
Retinacolo Laterale
Lo strato superficiale, con direzione obliqua
delle fibre è piuttosto sottile e decorre dalla
bendelletta ilio-tibiale alla rotula
Retinacolo Laterale
Strato profondo con fibre a decorso trasversale :
- banda Epicondilo-Patellare o leg. Patello-Femorale Laterale
- Leg. Patello-Tibiale o Patello-Meniscale
Retinacolo Laterale
Lateral retinaculum contributed 10% of the
restraint to lateral patellar translation
Desio 1998
Retinacolo Laterale
Con la flessione del
ginocchio il retinacolo
laterale è trazionato
posteriormente dalla
bendelletta ilio-tibiale
provocando così uno spostamento laterale sulla rotula
che deve essere bilanciato dagli stabilizzatori mediali
per mantenere la rotula centrata
Patologia Femoro-Rotulea: eziopatogenesi
Antiversione
Extratorsione
Calcagno
collo femore
tibiale
valgo-pronato
Patologia Femoro-Rotulea
Ipotrofia vasto
mediale,
troclea displasica
Valgismo arto
inferiore
Retrazione
bendelletta I-T,
mm.ischio-crurali,
m. retto anteriore
Rotula stabile dolorosa
Rotula stabile dolorosa
La patogenesi di tale sindrome non è ancora
completamente chiarita. Tre sono le cause
principali:
Malallineamento dell’arto
inferiore
Squilibrio muscolare
dell’arto inferiore
Sovraccarico rotuleo
Rotula stabile dolorosa
La rotula dolorosa è spesso associata al “tilt”, che
può eventualmente causare una sindrome da
iperpressione esterna ed associarsi o meno a
sublussazione rotulea
Sindrome da iperpressione rotulea esterna
Patogenesi
Il meccanismo patogenetico
sembra coinvolgere un aumento
delle forze di lateralizzazione
della rotula, che rimane stabile
nel solco.
Sindrome da iperpressione rotulea esterna
Sintomi
1. Dolore sordo e scarsamente localizzato
2. Aggravato
da
esercizio
e
carico
dell’articolazione femororotulea (salita delle
scale, accovacciamento e posizione seduta
prolungata
3. Insorgenza dopo trauma o un colpo diretto
sulla rotula o una distorsione.
Sindrome da iperpressione rotulea esterna
Segni
1. Malallineamento dell’arto inferiore, con
un
aumento
dell’angolo
Q
ed
un
legamento alare esterno troppo teso.
2. Gonfiore,
raramente
versamento
articolare (frequente in presenza di
alterazioni condromalaciche)
Sindrome da iperpressione rotulea esterna
Terapia conservativa
Comprende il riposo, gli esercizi per il
quadricipite, i tutori per il ginocchio e i farmaci
antinfiammatori. Il rinforzo del quadricipite
(VMO) rappresenta il maggior presidio non
interventistico.
Sindrome da iperpressione rotulea esterna
Terapia conservativa
L’esercizio migliore: sollevamento della gamba a ginocchio
esteso che serve a rafforzare il quadricipite tramite una
contrazione isometrica ed un aumento progressivo della
contrazione.
Sindrome da iperpressione rotulea esterna
Terapia chirurgica
Va intrapreso in quelle
ginocchia che mostrano una
permanenza dei sintomi e che
non migliorano dopo un ciclo
terapeutico
prolungato
e
sorvegliato, di almeno 6 mesi.
Rotula instabile
Patologia Femoro-Rotulea: Rotula instabile
Extratorsione
tibiale
Ipertrofia vasto
laterale
Malallineamento
apparato estensore
Rotula instabile
Ipotrofia
vasto mediale
Troclea displasica
Gin.Valgo
Rotula alta
Rotula instabile
A seconda dello spostamento laterale
Sublussazione
Lussazione
Classificazione
- Sublussazione: perdita parziale dei rapporti
articolari
- Lussazione: perdita totale dei rapporti articolari
Recidivante: riprodotta, per un nuovo evento
traumatico, in un periodo di tempo più o meno lungo
Abituale: riprodotta con facilità, anche senza
eventi traumatici
Volontaria: provocata intenzionalmente dal paziente
stesso
Sublussazione della rotula
Alterato
scorrimento
della
rotula, che rimane centrata nella
troclea, ma presenta nei primi
gradi di flessione del ginocchio
un improvviso e transitorio
spostamento verso l’esterno con
una sensazione di instabilità
spesso dolorosa
Sublussazione della rotula
Come
la
patologia
lussazione,
che
è
una
interessa
prevalentemente il sesso femminile
e si presenta nella 2 decade di
vita.
In alcuni soggetti, per molti anni
asintomatici, la sintomatologia si
instaura più tardivamente
Lussazione acuta della rotula
Lussazione: intende la perdita dei rapporti tra i capi
articolari di un’articolazione. Sono lesioni
traumatiche molto meno frequenti delle fratture.
Lussazione acuta della rotula
Anamnesi
Sensazione di uno scatto nel ginocchio durante un
movimento di rotazione, con cedimento del ginocchio.
Raramente il paziente afferma di aver visto la rotula sul lato
esterno del ginocchio.
Lussazione acuta della rotula
Esame obiettivo
articolare: spesso necessaria un’artrocentesi (presenza di
emartro).
• Dolorabilità alla palpazione del legamento alare interno ed ai
tentativi di mobilizzazione della rotula lateralmente.
• Versamento
Lussazione acuta della rotula
Trattamento
Conservativo: 30% di recidive.
Immobilizzazione in tutore con carico a tolleranza.
Entro un mese si rimuove il tutore e si indirizza il paziente ad
un lungo periodo di esercizi di rinforzo del quadricipite.
Lussazione recidivante della rotula
Il paziente affetto da tale sindrome è normalmente nella
seconda decade di vita, con una prevalenza del sesso
femminile rispetto al maschile.
Lussazione recidivante della rotula
Sintomi
Episodio
iniziale
di
lussazione
trattato
in
maniera
conservativa. Dopo l’episodio iniziale il paziente ha altri
episodi di instabilità legati a traumi di minore entità.
Lussazione recidivante della rotula
Sintomi
La gravità variabile dalla semplice sensazione di instabilità a
veri episodi di lussazione. La sintomatologia tende a regredire
oltre i 20 anni soprattutto se il soggetto sospende l’attività
sportiva.
Lussazione recidivante della rotula
Trattamento conservativo
• Rinforzo del quadricipite e VMO
• Stretching delle strutture laterali in eccessiva tensione.
Trattamento della rotula instabile
Ritensione del retinacolo mediale (RRM)
Ricostruzione del LPFM
Riallineamenti prossimali
Riallineamenti distali
RRM: tecnica chirurgica
Pre-op
Post-op
RRM: postoperatorio
CPM con ROM: 0-70
Carico immediato
Rinforzo del quadricipite
No sport di contatto per
3-4 mesi
LPFM: postoperatorio
CPM con ROM: 0-90
Tutore articolato per 4 sett
Carico parziale immediato
Rinforzo del quadricipite
No sport di contatto per
3-4 mesi
Osteocondrosi giovanile
osteocondrosi giovanile
Gruppo di malattie ad eziologia incerta che interessano
le epifisi, le apofisi, e le ossa corte dello scheletro in
accrescimento
Hanno un substrato anatomico ben definito, decorso
clinico non grave per intensità e durata, ed un quadro
radiologico caratterizzato da fasi successive di
addensamento, frammentazione e ricostituzione
L’esito differisce a seconda della sede
Localizzazioni
Età di maggiore frequenza
Scafoide tarsale
Da 4 a 6 aa con massimo a 5aa
Epifisi tarsale
Da 5 a 8aa con max a 6aa
Corpo vertebrale
Da 6 a 9aa con max a 8aa
Apofisi calcaneare posteriore
Da 9 a 11aa con max a 9aa
Apofisi tibiale anteriore
Da 12 a 14aa con max a 13aa
Epifisi vertebrali
Da 13 a 21aa con max a 15aa
Testa del 2° metatarso
Da 15 a 20aa ed oltre
Semilunare
Da 19 a 20aa ed oltre
FREQUENZA DELLE PRINCIPALI
LOCALIZZAZIONI
Testa femorale
Apofisi tibiale anteriore
Epifisi vertebrale
Tuberosità calcaneare
Testa del 2° metatarso
Scafoide tarsale
Semilunare
29,74%
21,45%
17,70%
8,99%
6,18%
6,07%
3,94%
Le altre localizzazioni devono considerarsi rare
Eziopatogenesi
TEORIA VASCOLARE: Ipotesi sostenuta da molti autori, forse un
disturbo ischemico da occlusione vasale o per un’alterazione vasale primitiva
TRAUMATICA: Un trauma diretto o un disturbo circolatorio secondario
ad un trauma. Altri aa considerano il trauma un fattore scatenante
CONGENITA: Ipotesi sviluppata per la presenza della malattia in gemelli
e forme eredo-familiari
DISPLASICA: Alterazioni ultrastrutturali (>f. collagene ed >
proteoglicani) renderebbero la cartilagine meno resistente e favorirebbero le
turbe vascolari di alcune forme (Perthes, Kohler I)
anatomia patologica
La caratteristica principale è la
presenza contemporanea di
processi regressivi – fenomeni
necrotici con frammentazione
e distruzione delle trabecole
ossee – e processi riparativi
senza che ci sia una
successione ordinate delle
lesioni
clinica
I sintomi non sono mai eclatanti né costanti
Il dolore, quando presente, non è mai
intenso e può accompagnarsi a tumefazione dei
tessuti molli sovrastanti
Può associarsi contrattura muscolare
Non di rado la malattia è asintomatica
radiologia
In tutte le localizzazioni esiste una evoluzione
cronologica caratteristica:
Decalcificazione del nucleo di ossificazione
Disomogeneizzazione strutturale del nucleo
Fase di addensamento
Fase di frammentazione
Stadio riparativo
radiologia
La scintigrafia e la RMN
danno indicazioni più
precise sulla fase
metabolica e sono utili in
caso di terapia chirurgica
Osteocondrosi ?
Fairbank
1933
Rosenberg
1964
Aichroth
1971
Clanton
1982
Garrett
1991
prognosi
L’evoluzione in genere è quella della guarigione
spontanea, la durata varia da pochi mesi a più
anni:
6-12 mesi per OC apofisaria di tibia e calcagno
1-2 aa per l’OC dei metatarsi, scafoide ed epifisi vertebrale
2-3 aa per la testa del femore
In genere non residuano postumi specie
nelle aree fuori dal carico
Microtraumatismi ripetuti
Fragilità dell’apofisi
Diminuzione flessibilità muscolare
Apofisite da Trazione
morbo di Osgood Schlatter
Microlacerazioni causate dalle
sollecitazioni meccaniche che il
tendine rotuleo esercita su una
tuberosità tibiale indebolita per una
abnorme ossificazione
Sesso M (10:1), tra 12-14aa,
monolaterale nell’84% dei casi
14% di tutte le localizzazioni OC
morbo di Osgood Schlatter
La tuberosità o apofisi tibiale anteriore ossifica in ritardo rispetto ad
altre parti della tibia e pertanto rimane più debole.
La risposta alle sollecitazioni, provocate dalla trazione esercitata
dal tendine rotuleo che vi si inserisce, comporta
un’infiammazione della zona
patogenesi
Microfratture cartilaginee con successivi fenomeni infiammatori locali
che provocano dolore, soprattutto dopo sforzo, e tumefazione.
Quando l'apofisi tibiale si ossifica completamente, l'inserzione del
potente tendine rotuleo non avviene più su una debole struttura
cartilaginea, ma su una zona ossea e così il dolore si esaurisce
clinica
Abnorme sporgenza apofisaria
Lievi alterazioni dei tessuti soprastanti
Dolore locale remittente col riposo ed esacerbato dallo sforzo e
dalla pressione diretta
Modesta ipotrofia muscolare e limitazione funzionale
clinica
radiologia
Fase iniziale: molteplici ombre
sfumate senza struttura.
Successivamente alternanza di parti
rarefatte e parti addensate
Fase di stato: sollevamento
dell’apice o di tutta le tuberosità con
possibile frammentazione del nucleo
Fase tardiva: fusione delle parti
staccate con ricostituzione
dell’apofisi con aspetto più
grossolano che di norma. Talvolta
permane un frammento staccato
trattamento
Conservativo: crioterapia, cure locali antinfiammatorie,
occasionalmente farmaci antidolorifici. Nei casi acuti è utile il
riposo funzionale.
Guarigione spontanea completa alla fine dell’accrescimento osseo
Chirurgico: (raro) in età post-puberale per asportare il nucleo osseo
frammentato in caso di persistenza della sintomatologia
morbo di Haglund-Sever
Il nucleo di ossificazione dell’apofisi calcaneare post è formato dalla
fusione di due centri ed avviene intorno all’8 aa di età
Rappresenta il 9% dell OC
Sesso M (64%), tra 8-13aa, bilaterale nel 27%
Prognosi benigna con regressione dei sintomi in poche settimane col
semplice riposo
Dolore e tumefazione regione posteriore del calcagno
radiologia
Fase iniziale: Frammentazione del nucleo di
ossificazione suddiviso in due o più parti
Fase di stato: Addensamento e riduzione di
volume dell’apofisi
Fase di riparazione: si riduce
l’addensamento ed i nuclei si avvicinano al
calcagno fondendosi con esso
Osteocondrite dissecante
osteocondrite dissecante
Patologia ad eziologia ignota
caratterizzata dalla mobilizzazione di un
frammento libero osteo-condrale da una
superficie articolare epifisaria
Sesso M (10:1), eta tra15-30aa di cui
55% 2 decennio
Sede: ginocchio (75-85%), gomito, tibio
tarsica e anca
Morbo di Konig
Condilo Femorale
Mediale (70%)
Condilo Femorale
Laterale (15%)
Piatto Tibiale e Rotula
(Rara)
osteocondrite dissecante
75% ginocchio
astragalo
capitello radiale
epifisi femorale
polso
rotula
osteocondrite dissecante
osteocondrite dissecante
classificazione
Forma giovanile:
5 -15 aa
Forma dell’adulto:
cartilagini chiuse
classificazione artroscopica
STADIO 1: superficie
cartilaginea normale
STADIO 2: iniziale
demarcazione del frammento
STADIO 3: parziale distacco
STADIO 4: distacco
completo
classificazione
Conway, 1937
anatomia patologica
I : cartilagine
II : osso necrotico separato
III: tessuto fibroso
IV : zona necrotica
V : osso normale
eziopatogenesi
Traumi
(Fischer 1921, Garrett 1991, Cahill 1995)
Ischemia
(Enneking 1990)
Difetti di ossificazione
Fattori genetici
(Barrie 1984)
(Mubarak e Carroll 1979)
Fattori di rischio
Trauma (circa la metà dei casi)
Sesso maschile (anche se incidenza in aumento nel
sesso femminile)
Overuse da attività sportiva
Familiarità nel 10% dei casi
Lassità legamentosa
Ginocchio varo/valgo
Lesioni meniscali
clinica
Asintomatico in molti casi, diagnosi occasionale
DOLORE: si accentua con sforzi, compare e scompare
rapidamente
IPOTROFIA MUSCOLARE
TUMEFAZIONE ARTICOLARE
LIMITAZIONE FUNZIONALE
BLOCCHI ARTICOLARI spesso causati dal frammento mobile
radiologia tradizionale
RMN
planning pre-operatorio
corpi liberi
grading della lesione
rivascolarizzazione (follow-up)
evoluzione
La maggior parte delle osteocondriti guarisce normalmente
Sorveglianza radiologica ed arresto delle attività sportive
Trattamento chirurgico riservato ai frammenti mobili od ai casi ad
evoluzione sfavorevole
Trattamento conservativo
Prima scelta nel paziente asintomatico o paucisintomatico per circa 6
mesi:
Riposo
Carico protetto
FKT
Terapia medica (FANS)
Rivalutazione clinica, RX e/o RMN ogni 3 mesi
Trattamento nell’adolescente
Limitazione della attività
• Guarigione dell’osso subcondrale
• Prevenzione del distacco
Intervento chirurgico
• Sintomi dopo 6 mesi di tratt.conservativo
• Assenza di segni strumentali di guarigione
• Imminente maturità scheletrica
Trattamento nell’adolescente
fissazione del frammento
asportazione corpo libero
cruentazione del fondo
Ritorno alla pratica sportiva
L’atleta infortunato può riprendere la pratica
sportiva dopo la guarigione della lesione, che
può verificarsi 3 – 6 mesi dopo l’operazione.
Prima della ripresa deve recuperare con un
adeguato programma di allenamento un
adeguato tono muscolare e raggiungere la piena
mobilità articolare.
Tendinopatia inserzionale:
Sindrome di Sinding Larsen Johansson
Tendinopatia inserzionale
affezione caratterizzata dall’interessamento
dell’ inserzione osteo-tendinea
più comunemente definita entesite
o in base al nome dalla regione interessata dal dolore
(es: epitrocleite, epicondilite…)
Tendinopatia inserzionale
caratteristica comune è
l’ispessimento peritendineo e
la presenza di aree
ipervascolarizzate nella
regione d’inserzione sull’osso
Tendinopatia inserzionale
quadro clinico
dolore elettivo nel punto d’inserzione
dolore acutizzato dai movimenti che mettono
in tensione il tendine interessato
dolore alla palpazione nel punto d’inserzione
Tendinopatia inserzionale
localizzazioni più frequenti
tendine rotuleo
tendine quadricipitale
tendine di achille
tendini epicondiloidei dell’avambraccio
tendini della zampa d’oca
Tendinopatia inserzionale
Tendinopatia inserzionale
interessa prevalentemente gli
sportivi professionisti
sottoposti ad intenso
allenamento
in particolare gli atleti
impegnati in
attività di salto
Tendinopatia inserzionale
fattori estrinseci
terreni d’allenamento
troppo duri
scorretto allenamento
equipaggiamento
inadeguato
Tendinopatia inserzionale
fattori intrinseci
malallineamento del
ginocchio
posizione della rotula
lassità costituzionale
anomalie del piede
Tendinopatia inserzionale
la sintomatologia tende
a scomparire in breve tempo con la
sospensione
dell’attività sportiva
Tendinopatia inserzionale
sindrome di Sinding-Larsen-Johansson
avulsione polo inferiore rotula
adiacente entesite rotulea
edema corpo di Hoffa
Tendinopatia inserzionale
M. Di Sinding-LarsenJohansson
Omologo al “jumper’s knee”
dell’adulto
Distorsione tibio - tarsica
Epidemiologia
le distorsioni di caviglia rappresentano la lesione più
comune negli sports!!!
Pallacanestro
Calcio
Corsa campestre
Danza
Balletto
45%
31%
29%
30%
34%
Classificazione
distorsioni
I grado:
legamento elongato
II grado:
legamento parzialmente rotto
III grado:
legamento completamente rotto
Classificazione
I grado (lieve):
minimo deficit funzionale, non zoppia, tumefazione minima o assente,
iperestesia puntoria, dolore alla riproduzione del meccanismo di lesione,
lassità assente, terapia conservativa
II grado (moderata):
moderato deficit funzionale, incapacità di sollevarsi in punta di piedi o di
saltare sulla caviglia lesa, zoppia, tumefazione localizzata, iperestesia
puntoria, lassità moderata, terapia conservativa
III grado (grave):
dolore intenso, tumefazione diffusa, lassità grave, utilizzo di stampelle,
terapia chirurgica
Meccanismo traumatico
Flessione plantare
Inversione
Il legamento PAA è più frequentemente
leso perché è in tensione con il piede in
flessione plantare e inversione
Meccanismo traumatico
85% legamenti laterali
10% sindesmosi tibio-peroneale
5-6% leg. deltoideo o leg. mediale
Clinica
tumefazione della regione malleolare
dolore perimalleolare
appoggio a terra del piede doloroso
impotenza funzionale
Clinica
iperestesia
ecchimosi
instabilità
Clinica: test del cassetto anteriore
Clinica: test del cassetto anteriore
Clinica: valutazione instabilità legamentosa
medio-laterale
Clinica: valutazione instabilità legamentosa
medio-laterale
Diagnostica per immagini
Rx
… Artrografia
Ecografia
TC
RMN
Diagnostica per immagini
Rx
fratture da avulsione
lesioni osteocondrali
fratture occulte
Rx sotto stress
instabilità da lesione
capsulolegamentosa
RM
- lesioni acute
- operatore - dipendente
Diagnostica per immagini
RMN
metodica elettiva
legamenti, tendini, ossa
costi elevati
Trattamento
Conservativo
E’ il trattamento di elezione nella
maggioranza dei traumi distorsivi della
tibio-tarsica
Trattamento
Conservativo
Immobilizzazione
Terapia medica
FKT
Ginnastica propriocettiva
Trattamento
Immobilizzazione
Conservativo
Terapia medica
FKT
Ginnastica propriocettiva
Trattamento
Chirurgico
(sutura dei legamenti)
Raro
Giovane atleta
Grave instabilità
Trattamento
Chirurgico (Artroscopia)
Distacchi osteocondrali
Corpi mobili
Impingement fibroso
Trattamento
Frequenti recidive
Bendaggi preventivi
( flessione plantare)
Tutori
Impingement
Si tratta di sindromi da conflitto molto frequenti negli sports
1.
2.
3.
4.
Anteriore
Antero-laterale
Posteriore
Mediale
Impingement
1.
Anteriore (caviglia dell’atleta)
Speroni ossei od osteofiti a livello del margine anteriore dell’epifisi tibiale
e/o della superficie articolare contrapposta dell’astragalo
Impingement
2.
Antero-laterale
Recesso sinoviale tra 3 strutture: tibia-fibula-astragalo
Impingement
2.
Antero-laterale
Dolore cronico in sede laterale
(maggiore in eversione e dorsiflessione e nel salto su un piede)
Impingement
2.
Posteriore (caviglia del danzatore - ginnasti)
siti di impingement
posteriore
Impingement
3.
mediale
Lesioni delle componenti profonde del legamento deltoideo
GRAZIE