Editoriale
Vol. 97, N. 4, Aprile 2006
Pagg. 206-210
Trattamento dei versamenti pericardici neoplastici
Alessandro Martinoni
Riassunto. I versamenti pericardici sono un frequente riscontro nelle malattie neoplastiche, con un pesante impatto sia sulla qualità di vita che sulla prognosi. La modalità di
trattamento più immediata è la pericardiocentesi percutanea, gravata tuttavia da un’elevata incidenza di recidive (fino al 40%). Migliori risultati sono ottenuti con interventi
più invasivi quali la creazione percutanea o chirurgica di finestre pericardiche. Il protocollo di trattamento sicuramente più efficace e con il rapporto costo-beneficio più favorevole è la pericardiocentesi seguita da instillazione intrapericardica di sostanze sclerosanti o citostatiche. Tra i farmaci utilizzati a tale scopo si segnalano i derivati delle tetracicline, la bleomicina, il cisplatino e il thiotepa, generalmente ben tollerati e privi di
significativi effetti collaterali. I risultati sono incoraggianti, con assenza di recidive a 30
gg nell’80% - 90% dei pazienti trattati, a seconda delle casistiche. Non vi sono comunque
al momento dati certi in grado di suggerire un farmaco piuttosto che un altro, in assenza
di studi clinici randomizzati.
Parole chiave. Bleomicina, chemioterapia intracavitaria, cisplatino, doxiciclina, neoplasie, pericardiocentesi percutanea, tetraciclina, thiotepa, versamenti pericardici.
Summary. Treatment of neoplastic pericardial effusions.
Pericardial effusion is a known complication of many advanced malignancies, with
strong impact both on quality of life and prognosis. The initial and easier relief can be obtained through percutaneous pericardiocentesis, echo- or fluoro-guided. However, effusion
recurrences can be observed in up to 40% of cases. Effective management can be obtained
by more invasive approaches like percutaneous or surgical creation of pericardial windows but the more cost-effective procedure is pericardiocentesis followed by intrapericardial instillation of sclerosing or cytostatic agents like tetracyclines, bleomycine, cisplatin and thiotepa. No significant local or systemic side effects are reported, except for
chest pain during tetracyclines instillation. No recurrences at 30 days are observed in
80%-90% of patients, according to different series and, particularly, to different malignancies. No evidence-based data are in fact available to assess the “gold standard” and
the best therapeutical approach for the single patient.
Key words. Bleomycin, cisplatin, doxycycline, intracavitary chemotherapy, neoplasms,
pericardial effusion, tetracycline, thiotepa.
Premessa
Versamenti pericardici, che talora causano
tamponamento cardiaco, sono complicazioni ben
note di diverse forme di malattia neoplastiche, con
prevalenza variabile tra lo 0,1% e il 4% in casistiche autoptiche nella popolazione generale e fino al
15-30% in casistiche riguardanti pazienti con neoplasie note.
I tumori a maggior probabilità di coinvolgimento pericardico sono quelli polmonari (30%),
quelli mammari (23%), le leucemie e i linfomi1-4.
Manifestazioni cliniche
dei versamenti pericardici
La sintomatologia dei versamenti neoplastici
è, in linea di massima, analoga a quella associata ad ogni altra forma di versamento pericardico.
Il quadro clinico è infatti caratterizzato da dispnea, astenia ingravescente, ipotensione e tachicardia, con l’associazione di polso paradosso,
aumento della pressione venosa centrale e ipotensione pressoché diagnostica per tamponamento cardiaco.
Unità Operativa di Cardiologia e UTIC, Ospedale, Magenta.
Pervenuto il 5 settembre 2005.
A. Martinoni: Trattamento dei versamenti pericardici neoplastici
Molti versamenti in pazienti neoplastici hanno
evoluzione subdola e restano misconosciuti; fino al
quadro di tamponamento cardiaco. Infatti, tale sintomatologia è per lo più aspecifica e molto comune
in individui con neoplasie (soprattutto polmonari)
avanzate e con coesistente versamento pleurico.
Il primo sospetto di versamento pericardico è
posto dal riscontro – alla radiografia standard del
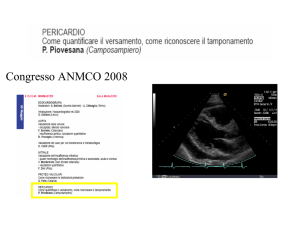
torace o all’esame TC – di ingrandimento dell’ombra cardiaca. La metodica di riferimento resta comunque l’ecocardiografia, in grado sia di stimare
l’entità del versamento stesso sia, soprattutto, di
evidenziare la presenza di eventuale tamponamento cardiaco
Meno sensibile e specifico nella nostra esperienza è il semplice elettrocardiogramma, in quanto
molti pazienti presentano esclusivamente tachicardia sinusale con alterazioni aspecifiche del tratto
ST-T. Più significativo è il riscontro di alternanza
elettrica (ovvero di variazioni cicliche di ampiezza
del complesso QRST da battito a battito), mentre il
tradizionale reperto di “bassi voltaggi” può essere
anche caratteristico di ampi versamenti pleurici a
sinistra.
207
Modalità di esecuzione della pericardiocentesi
La tecnica codificata per l’esecuzione della pericardiocentesi prevede l’approccio subxifoideo in anestesia locale, con un ago diretto verso la spalla sinistra e con un angolo di incidenza sulla cute di circa
30°, al fine di rimanere nello spazio extrapleurico e di
evitare sia la coronaria destra sia l’arteria mammaria sinistra. L’introduzione dell’ago deve essere assolutamente guidata dalla fluoroscopia o dall’ecografia, con verifica dell’adeguato posizionamento nello
spazio intrapericardico mediante iniezione di mezzo
di contrasto (iodato nel caso di fluoroscopia, fisiologica se sotto guida ecografica). Constatata la corretta
localizzazione, mediante la consueta tecnica di Seldinger si posiziona un catetere apposito (in genere
dotato di più fori distali) per il successivo drenaggio
e l’eventuale installazione terapeutica intracavitaria.
L’incidenza complessiva di complicanze maggiori (perforazione cardiaca, emorragie, aritmie
maggiori, pneumotorace) riportata in letteratura
può essere quantificata intorno all’1%6,10,11.
Trattamento intrapericardico
Perché trattare un versamento pericardico
neoplastico
I versamenti pericardici neoplastici sono caratterizzati da elevata incidenza di recidive locali (fino
al 40%) se non correttamente trattati12,13 con le vaI due principali obiettivi del trattamento dei
rie opzioni terapeutiche proposte, sia di tipo medico
versamenti pericardici sono la risoluzione del
sia chirurgico. Deve comunque essere sottolineata
tamponamento cardiaco e la prevenzione delle rel’assenza di linee guida definitive, per l’assenza di
cidive.
trials clinici randomizzati e per la stessa disomogeIl “semplice” drenaggio pericardico può essere
neità dei dati al momento presenti in letteratura,
ottenuto molto rapidaderivanti per lo più da stumente mediante pericardi limitati e retrospettivi.
diocentesi, una proceduIn sintesi, si possono
Il problema, sia clinico sia etico, riguarda l’ura che, se correttamente
distinguere tre diversi intilità e l’efficacia del trattamento dei versaeffettuata, è caratterizterventi terapeutici: perimenti pericardici neoplastici, fino ad ora
zata da rapidità di esecucardiocentesi seguita da
considerati una causa di decesso in pazienzione da e ridotta inciterapia intrapericardica,
ti già definiti terminali. L’evoluzione degli
denza di complicanze
pericardiotomia percutaschemi terapeutici ha tuttavia modificato tamaggiori anche in panea, creazione chirurgica
lora anche in misura significativa la prognozienti in condizioni critidi finestre pericardiche14.
si di molte neoplasie e crescenti evidenze in
7
che . Va detto che mentre
Quest’ultima modalità
letteratura suggeriscono l’importanza del
secondo la nostra espeha registrato notevoli protrattamento del versamento pericardico non
rienza (così come secongressi negli ultimi anni,
solo dal punto di vista meramente palliativo,
do le stesse linee guida
con importanti evidenze in
ma anche e soprattutto come misura in graeuropee) tale manovra
letteratura riguardo all’efdo di influire significativamente sulla proandrebbe eseguita in tutficacia a breve e a medio
gnosi del paziente5,6.
ti i casi di versamento
termine. La maggiore invapericardico maggiore, sesività, la necessità in molti
condo altri autori8 il drecasi di ricorrere ad anestenaggio va riservato solo a casi con documentato
sia generale e non ultimi i costi più elevati inducono
tamponamento cardiaco, per il ridotto impatto
tuttavia a ritenere che la pericardiocentesi associata
diagnostico e prognostico derivante dal “semplia scleroterapia intrapericardica sia la metodica di
ce” svuotamento dello spazio pericardico. A sfaprima scelta e quella con i rapporti rischio-beneficio
vore di tale opzione conservativa deve essere sote costo-beneficio più favorevoli9,15 (tabella 1 alla patolineato, a nostro avviso, come la pericardiocengina seguente).
tesi sia comunque sempre associata a importante
Un aspetto non sufficientemente analizzato rimiglioramento della sintomatologia e della clasguarda inoltre la diffusione non quantificabile di celse funzionale e che talora l’analisi citologica del
lule neoplastiche nelle cavità corporee quali pleura e
liquido drenato può portare a un adattamento
peritoneo dopo creazione di “finestre” di drenaggio,
della stessa terapia intrapericardica.
con influenza non ancora definibile sulla prognosi.
208
Recenti Progressi in Medicina, 97, 4, 2006
Tabella 1. - Differenti approcci terapeutici al versamento pericardico neoplastico: vantaggi e svantaggi.
Procedura
Invasività
Anestesia(*)
Rischi
Costi
Efficacia
VATS (1)
+++
G
+++
+++
++
Subxyph. W.(2)
+++
G/L
++
++
++
PBPW (3)
++
L
+
++
+++
PC + Sc (4)
+
L
+
+
+++
PC (5)
+
L
+
+
+
(1): Toracoscopia video-assistita; (2): Creazione chirurgica di finestra pericardica subxifoidea; (3): Creazione percutanea di finestra
pericardica subxifoidea; (4): Pericardiocentesi + scleroterapia: (5): Pericardiocentesi “semplice”; (*): G: generale; L: locale.
Diverse sostanze sono state via via utilizzate
nella terapia intrapericardica anche se le esperienze maggiori e le più significative evidenze riguardano l’uso di derivati delle tetracicline (tetraciclina, doxiciclina e minociclina)15,16,17.
gici, tra cui sostanze immunomodulatrici (interferoni, interleuchine), altri farmaci antineoplastici
(5-fluoro uracile) o colloidi radiomarcati.
Ad oggi tuttavia le esperienze più recenti si riferiscono all’utilizzo di cisplatino e di thiotepa.
Tetraciclina e doxiciclina sono utilizzati a dosaggi variabili da 500 a 1000 mg, instillati con diversi protocolli con 20 ml di soluzione fisiologica:
lo schema più frequentemente applicato prevede
l’introduzione di farmaco seguita da clampaggio
del catetere intrapericardico per almeno 1-2 ore,
in seguito riaperto per 24 ore; la procedura deve
essere ripetuta finché il drenaggio dal catetere
stesso non sia inferiore a 20 ml/die. I risultati
complessivi possono essere esemplificati dal lavoro di Maher e coll.15 che in 85 pazienti con versamento pericardico neoplastico (secondario a neoplasie polmonari o mammarie nel 75% dei casi)
trattati con tetraciclina o doxiciclina (dose mediana 150 mg) evidenzia una sopravvivenza mediana di 98 giorni con assenza di recidive, a 30
giorni, del 79%. Analoghi risultati sono stati dimostrati anche utilizzando la minociclina, con dosaggi di 10 mg/kg ripetuti ogni 48 ore fino a interruzione del drenaggio spontaneo.
A fronte di questi risultati, l’instillazione di tetracicline è spesso associata a effetti collaterali significativi quali febbre, aritmie atriali, alterazioni
transitorie del tratto ST e soprattutto importante
dolore retrosternale.
Tomkowski e coll.20 hanno studiato 46 pazienti con versamenti pericardici maligni (89% dei
quali polmonari), trattati con drenaggio con pericardiocentesi o videotoracoscopia e successiva
instillazione di 10 mg/die di cisplatino in bolo
lento per 5 giorni consecutivi (complessivi 50
mg). L’analisi del follow-up ha permesso di evidenziare a 30 giorni assenza di recidive nel 92%
dei pazienti con sopravvivenza maggiore di 30
giorni (83% della popolazione totale dello studio).
Maisch e coll.21 hanno invece instillato il cisplatino in unica somministrazione dopo pericardiocentesi (30 mg/mq), con chiusura del catetere e
successivo drenaggio dopo 24 ore. Assenza di recidive è stata evidenziata nel 92,8% dei pazienti
dopo 3 mesi e 82,3% dopo 6 mesi, con una sopravvivenza media complessiva di 2,8±0,3 mesi.
I pazienti con tumore polmonare hanno evidenziato a 6 mesi una minore incidenza di recidive
rispetto a quelli con neoplasia mammaria( 4,5%
vs. 37,5%). Altri studi riportano assenza mediana di recidive intorno a 2-3 mesi, con range tra 2
e 24 mesi22.
Altro farmaco diffusamente utilizzato è la bleomicina16,18,19, instillata nel sacco pericardico in boli di 10-20 mg, con discreto risultato a 30 giorni
(71% di risposta completa18), in assenza di effetti
collaterali significativi. Come per le tetracicline,
anche in questo caso non sono disponibili reali studi prospettici randomizzati. Dati interessanti sono
stati tuttavia pubblicati da Liu e coll.16, che hanno
messo a confronto bleomicina e doxiciclina, senza
evidenziare variazioni significative in termini di
risultato tra i due farmaci, ad eccezione della miglior tollerabilità della bleomicina stessa.
Esperienze quasi aneddotiche sono presenti in
letteratura per diversi altri protocolli farmacolo-
Interessanti risultati sono stati presentati in
letteratura da diversi gruppi, tra cui il nostro23-25,
riguardo all’uso del thiotepa, utilizzato talora nel
trattamento di carcinosi peritoneali26,27. Tale composto, a differenza delle tetracicline e derivati, presenta infatti attività non solo sclerosante ma anche direttamente antineoplastica per attività alchilante. Nello studio di Bishiniotis e coll.25, 19
donne con neoplasia mammaria e tamponamento
cardiaco sono state trattate con pericardiocentesi e
instillazione intrapericardica di 30 mg di thiotepa.
Il follow-up ha dimostrato una sopravvivenza mediana di 330 giorni (range 15 –1040), con evidenza
di recidiva intrapericardica a 6 mesi in 4 pazienti
(21%), non condizionante comunque tamponamento cardiaco e senza necessità di ulteriore procedura evacuativa.
A. Martinoni: Trattamento dei versamenti pericardici neoplastici
La nostra esperienza23,24 prevede invece l’infusione di thiotepa a dosaggi minori (15 mg) ma in tre
somministrazioni (ogni 48h), al fine di somministrare la maggior quantità possibile di farmaco senza
correre rischi di possibile mielotossicità (descritta
per dosaggi superiori a 60 mg).
Abbiamo studiato 33 pazienti, con diverse forme
neoplastiche (mammella 11 pazienti, carcinoma polmonare non a piccole cellule – NSCLC – 16, altre
neoplasie 6 pazienti) e versamenti pericardici maggiori (spazio ecoprivo all’ecocardiogramma bidimensionale >3 cm); 24 pazienti presentavano, inoltre,
quadro clinico-strumentale di versamento pericardico. Dopo la procedura, il catetere è stato lasciato in
sede per 6 giorni, per permettere ulteriori drenaggi
e per l’instillazione del farmaco. Non sono stati osservate complicanze periprocedurali o effetti collaterali quali dolore all’instillazione, febbre o mielosoppressione. Due pazienti sono deceduti per progressione di malattia dopo 22 e 25 giorni, senza evidenza
di neoformazione del versamento pericardico. Non
sono state osservate recidive nella popolazione rimanente al primo controllo dopo 30 giorni. Tre pazienti hanno invece richiesto ulteriore pericardiocentesi e trattamento intrapericardico 70, 87 e 224
giorni dopo la prima procedura.
La sopravvivenza mediana della popolazione
dello studio è stata di 115 giorni nella popolazione
complessiva, di 272 giorni nelle pazienti con carcinoma mammario (range 47-1108 gg) e di 85 giorni
(range 22-170 gg) in caso di NSCLC.
Conclusioni
L’aumento della sopravvivenza mediana dei pazienti oncologici dovuta alla maggiore efficacia della chemioterapia sistemica deve far considerare il
versamento pericardico non più come una complicanza terminale e deve giustificare la ricerca di un
gold standard per il trattamento. A tutt’oggi tuttavia mancano in letteratura studi randomizzati caso-controllo, sia per il ridotto numero di pazienti
trattati che rende difficile il confronto tra due farmaci, sia per il problema etico di ottenere un gruppo di controllo composto da pazienti sottoposti a
esclusivo drenaggio senza scleroterapia.
I dati e le esperienza disponibili permettono
tuttavia di considerare l’approccio combinato
pericardiocentesi-scleroterapia come il miglior strumento dal punto di vista dei costi,
dell’invasività e dei benefici a breve e medio
termine. Non esistono elementi in grado di sostenere l’uso di un farmaco rispetto ad altri,
per quanto appare ragionevole privilegiare il
cisplatino in caso di versamenti secondari a
tumori polmonari non a piccole cellule e il
thiotepa in pazienti con neoplasie mammarie.
Ulteriori studi sono pertanto necessari per
stabilire le ottimali opzioni terapeutiche per
ottenere sempre più significativi miglioramenti sia nella qualità di vita che nella prognosi di questi pazienti.
209
Bibliografia
1. Wilkes JD, Fidias P, Vaitkus L, et al. Malignancy-related pericardial effusion. 127 Cases from the Roswell
Park Cancer Institute. Cancer 1995; 76: 1377-87.
2. Thurber DL, Edwards JE, Achor RWP. Secondary
malignant tumors of the pericardium. Circulation
1962; 26: 228-41.
3. Bisel HF, Wrobleski F, LaDue JS. Incidence and clinical manifestations of cardiac metastases. JAMA
1953; 153: 712-5.
4. Girardi LN, Ginsberg RJ, Burt ME. Pericardiocentesis and intrapericardial sclerosis: effective therapy for malignant pericardial effusions. Ann Thorac Surg 1997; 64: 1422-8.
5. Soler-Soler J, Sagristà-Sauleda J, Permanyer-Miralda G. Management of pericardial effusions. Heart
2001; 86:235-40.
6. Maisch B, Seferovic PM, Ristic AD, et al. Guidelines
on the diagnosis and management of pericardial diseases executive summary. The Task Force on the
Diagnosis and Management of Pericardial Diseases
of the European Society of Cardiology. Eur Heart J
2004; 25: 587-610.
7. Susini G, Pepi M, Fiorentini C, et al. Percutaneous
pericardiocentesis versus subxyphoid pericardiotomy in cardiac tamponade due to postoperative pericardial effusion. Journal of Cardiothoracic and Vascular Anesthesia 1993; 7: 178-83.
8. Soler-Soler J, Merce J, Sagrista-Sauleda J. Should
pericardiocentesis be performed routinely in patients who have a large pericardial effusion without
tamponade? Am J Med 1998; 105: 106-9.
9. Tsang TS, Seward JB, Barnes ME. Outcomes of primary and secondary treatment of pericardial effusion in patients with malignancy. Mayo Clin Proc
2000; 75: 248-53.
10. Tsang TS, Freeman WK, Sinak LJ et al. Echocardiographically guided pericardiocentesis: evolution
and state-of-the-art technique. Mayo Clin Proc
1998; 73: 647-52.
11. Fagan SM, Chan KL. Pericardiocentesis. Blind no
more! Chest 1999; 116: 275-6.
12. DeCamp MM, Mentzer SJ, Swanson SJ, et al. Malignant effusive disease of the pleura and pericardium. Chest 1997; 112: 291S-5S.
13. Vaitkus PT, Herrmann HC, LeWinter MM. Treatment of malignant pericardial effusion. JAMA 1994;
272: 59-64.
14. Sheperd FA. Malignant pericardial effusion. Curr
Opin Oncology 1997; 9: 170-4.
15. Maher EA, Sheperd FA, Todd TJR. Pericardial sclerosis as the primary management of malignant effusion and cardiac tamponade. J Thorac Cardiovasc
Surg 1996; 112: 637-43.
16. Liu G, Crump M, Goss PE, et al. Prospective comparison of the sclerosis agents doxycycline and
bleomycin for the primary management of malignant pericardial effusion and cardiac tamponade. J
Clin Oncol 1996; 14: 3141-7.
17. Sheperd FA, Morgan C, Evans WK et al. Medical management of malignant pericardial effusion by tetracycline sclerosis. Am J Cardiol 1987; 60: 1161-6.
18. Yano T, Yokoyama H, Inoue T, et al. A simple technique to manage malignant pericardial effusion with
a local instillation of bleomycin in non-small cell
carcinoma of the lung. Oncology 1994; 51: 507-9.
19. Cormican MC, Nyman CR. Intrapericardial bleomycin for the management of cardiac tamponade secondary to malignant pericardial effusion. Br Heart
J 1990; 63: 61-2.
210
Recenti Progressi in Medicina, 97, 4, 2006
20. Tomkowski W, Wi´sniewska J, Szturmowicz M, Kuca P, Burakowski J, Kober J, Fija_kowska A. Evaluation of intrapericardial cisplatin administration
in cases with recurrent malignant pericardial effusion and cardiac tamponade. Support Care Cancer
2004; 12: 53-7.
21. Maisch B, A.. Ristic´ D, Pankuweit S, Neubauer A.
Moll R. Neoplastic pericardial effusion: efficacy and
safety of intrapericardial treatment with cisplatin.
European Heart Journal 2002; 23: 1625-31.
22. Tondini M, Rocco G, Corbellini D. Intracavitary cisplatin (CDDP) in the treatment of metastatic pericardial involvement from breast and lung cancer.
Monaldi Archives for Chest disease 1995; 50: 86-8.
23. Colleoni M, Cipolla C, Martinoni A, Goldhirsh A, et
al. Intracavitary chemotherapy with thiotepa in malignant pericardial effusions: an active and well-tolerated regimen. J Clin Oncol 1998; 16: 2371-6.
Indirizzo per la corrispondenza:
Dott. Alessandro Martinoni
Via Bellotti, 14
20012 Cuggiono (Milano)
24. Martinoni A, Cipolla CM, Cardinale D, et al. Longterm results of intrapericardial chemotherapeutic
treatment of malignant pericardial effusions with
Thiotepa.Chest 2004; 126:1412-6.
25. Bishiniotis TS, Antoniadou S, Katseas G. Malignant cardiac tamponade in women with breast
cancer treated by pericardiocentesis and intrapericardial administration of Triethylenthiophosphoramide (Thiotepa). Am J Cardiol 2000; 86:
362-4.
26. Koontz WW, Prout GR, Smith W, et al. The use of intravescical thiotepa in the management for non-invasive carcinoma of the bladder. J Urol 1981; 125307-12.
27. Garcia Moore ML, Savaraj N, Feun LG, et al. Successful therapy of peritoneal mesothelioma with intraperitoneal chemotherapy alone. A case report.
Am J Clin Oncol 1992; 15: 528-30.