SINDROME DEL
TUNNEL CARPALE
1
ANATOMIA E FISIOLOGIA ARTICOLARE DELLA MANO
Lo scheletro della mano comprende due gruppi di ossa che formano, il metacarpo e
le falangi.
Il metacarpo
Il metacarpo è costituito da cinque ossa lunghe disposte a raggiera, la cui estremità
prossimale o base, si articola con la serie distale del carpo, mentre l’estremità distale
o testa, si articola con la falange prossimale del corrispondente dito. Le ossa
metacarpali si distinguono con numeri di ordine progressivo dal lato radiale a quello
ulnare.
Le falangi
Le falangi della mano sono ossa lunghe che formano lo scheletro delle dita. In
ciascun dito, eccettuato il pollice, si trovano tre falangi denominate prossimale (o
falange propriamente detta), media (o falangina, e distale o falangetta o ungueale); la
loro lunghezza decresce in direzione prossimo-distale. Nel pollice si trovano due sole
falangi, la prossimale e la distale.
Tutte le falangi hanno un’estremità prossimale (o base) ed un’estremità distale.
2
I muscoli della mano
Si trovano tutti sulla faccia palmare e si distinguono in tre gruppi, uno laterale dei
muscoli dell’eminenza tenar (del pollice), uno mediale dei muscoli dell’eminenza
ipotenar (del mignolo) e uno intermedio dei muscoli palmari.
Le eminenze tenar e ipotenar sono rilievi del palmo della mano che corrispondono,
rispettivamente, al 1° e al 5° osso metacarpale.
I muscoli dell’eminenza tenar sono muscoli corti che dal carpo si portano al primo
osso metacarpale e con la loro azione provvedono ai movimenti del pollice. Essi
sono:
muscolo abduttore breve del pollice: il muscolo porta il pollice in avanti e
medialmente; flette la falange prossimale. È innervato dal nervo mediano;
muscolo opponente del pollice: il muscolo oppone il pollice alle altre dita,
portandolo in avanti e medialmente. È innervato dal nervo mediano;
muscolo flessore breve del pollice: il muscolo ha la stessa azione
dell’abduttore breve. È innervato dal nervo mediano e dal nervo ulnare;
muscolo adduttore del pollice: il muscolo adduce il pollice. È innervato dal
nervo ulnare.
I muscoli dell’eminenza ipotenar sono muscoli corti che vanno dal carpo al quinto
osso metacarpale o alla prima falange del quinto dito e con la loro azione provvedono
ai movimenti del mignolo. Essi sono:
muscolo palmare breve: quando si contrae, corruga la cute che riveste
l’eminenza ipotenar. È innervato dal nervo ulnare;
muscolo abduttore del mignolo: contraendosi, flette il mignolo e lo abduce. È
innervato dal nervo ulnare;
muscolo flessore breve del mignolo: flette la 1a falange del mignolo. È
innervato dal nervo ulnare;
muscolo opponente il mignolo: porta il mignolo in avanti e lateralmente. È
innervato dal nervo ulnare.
I muscoli palmari occupano la regione centrale della palma, tra l’eminenza tenar e
l’eminenza ipotenar. Sono rappresentati da:
muscoli lombricali: sono 4 piccoli muscoli che contraendosi flettono la 1 a
falange ed estendono la 2a e la 3a falange delle ultime quattro dita. Sono
innervati dal nervo mediano e dal nervo ulnare,
muscoli interossei palmari: in numero di tre, flettono la 1a falange ed
estendono le altre due; avvicinano fra loro le dita. Sono innervati dal nervo
ulnare;
muscoli interossei dorsali: in numero di quattro, flettono la 1 a falange ed
estendono le altre due; allontanano fra loro le dita. Sono innervati dal nervo
ulnare.
3
Vasi e nervi
L’irrorazione è assicurata dalle arterie radiale e ulnare (rami dell’omerale) che
formano nel palmo della mano due arcate vascolari da cui partono le arterie digitali
palmari e le arterie interossee.
Per quanto riguarda le vene, a livello del sottocutaneo si distinguono le caratteristiche
reti venose palmari e dorsali, da cui si originano la vena cefalica del pollice e la vena
salvatella sul lato ulnare della mano. Da queste due vene, e dalla confluenza di altre,
derivano le vene principali dell'avambraccio e del braccio, cioè la basilica e la
cefalica.
I vasi linfatici della mano proseguono con quelli dell’avambraccio e del braccio e si
scaricano nei linfonodi sopraepitrocleari e ascellari.
L’innervazione motoria è assicurata dal nervo mediano, dall’ulnare e dal radiale;
quella sensitiva dagli stessi nervi così distribuiti: nel palmo la metà laterale è
innervata dal nervo mediano, quella mediale dall’ulnare. Nel dorso la metà mediale è
innervata dall’ulnare , quella laterale dal nervo radiale ad eccezione della seconda e
terza falange dell’indice del medio e del lato ulnare della seconda e terza falange
dell’anulare, le quali sono innervate dal mediano.
Le articolazioni della mano
Le articolazioni della mano si articolano con quelle dell’avambraccio e fra di loro,
con giunzioni numerose e complesse. In direzione prossimodistale si possono
considerare, per la mano, le articolazioni carpometacarpiche e intermetacarpiche, le
articolazioni metacarpofalangee e interfalangee.
Le articolazioni carpo-metacarpiche: si stabiliscono tra le ossa della fila
distale del carpo e la base delle cinque ossa metacarpali.
I movimenti delle articolazioni carpo-metacarpiche sono di scivolamento, con
limitate possibilità di flessione, estensione e inclinazione laterale.
Per la caratteristica dei movimenti si può considerare l’articolazione carpometacarpica del pollice separatamente dalle altre. Infatti, essa è
un’articolazione a sella fra la faccia distale del trapezio e la base del 1° osso
metacarpale. L’articolazione trapeziometacarpica permette movimenti di ante-e
retro posizione del pollice e movimenti di abduzione e adduzione. L’ampiezza
dei primi è di circa 50°-85°; quella dei secondi di 30°-40°.
Articolazioni metacarpo-falangee: si svolgono tra i capitelli delle ossa
metacarpali e le basi delle prime falangi. Sono articolazioni di tipo
condiloideo.Esse possiedono due gradi di libertà:
- Flesso-estensione, in un piano sagittale, intorno all’asse trasversale
- Inclinazione laterale, in un piano frontale, intorno all’asse antero-posteriore.
L’ampiezza della flessione, che è di 90° per l’indice, cresce
progressivamente sino al quinto dito; l’estensione attiva può raggiungere, in
alcuni soggetti, i 30°. I movimenti di lateralità, possibili in condizione di
estensione delle dita, hanno un’ampiezza di circa 30° e sono massimi a
livello dell’indice. L’articolazione metacarpo-falangea del pollice ha quasi
4
unicamente movimenti di flesso estensione che al massimo raggiungono
una escursione di 80°.
Le articolazioni intermetacarpiche sono artrodie che congiungono le basi
delle quattro ultime ossa metacarpali. I movimenti delle articolazioni
intermetacarpiche sono limitati allo scivolamento.
Articolazioni interfalangee. Riuniscono tra loro le falangi e appartengono
tutte al tipo di ginglimi angolari. Sono in numero due nelle ultime quattro dita;
nel pollice, dove si hanno due falangi, si ha una sola articolazione
interfalangea. Esse possiedono un solo grado di libertà , la flesso- estensione.
L’ampiezza della flessione a livello dell’articolazione interfalangea distale è al
massimo di 90° (2° dito). L’estensione è minima nelle articolazioni
interfalangee distali. La mobilità del pollice è legata alle caratteristiche
biomeccaniche dell’articolazione trapezio-metacarpica nonché a quelle della 1a
articolazione metacarpofalangea.
Movimenti delle dita
Non considerando il pollice, i più evidenti movimenti delle dita sono quelli di
flessione e di estensione. Le articolazioni impegnate sono quelle metacarpofalangee
per i movimenti dell'intero dito, e quelle interfalangee per i movimenti relativi delle
singole falangi. Le articolazioni metacarpofalangee consentono una flessione
massima di circa 90° e una estensione di circa 30°. Tali valori si riferiscono al
simultaneo movimento delle quattro dita. Il movimento isolato di un solo dito è
limitato dalla tensione dei legamenti interdigitali. Sotto questo aspetto, il dito indice
gode della maggiore mobilità rispetto alle altre tre dita. Esso, inoltre, possiede anche
ampi movimenti di lateralità, che, combinati con quelli di flesso-estensione, danno
luogo al movimento di circonduzione. Il movimento di opposizione del pollice verso
le altre dita è una delle azioni maggiormente qualificanti la motilità della mano. Esso
5
si realizza soprattutto grazie all'intervento del muscolo opponente del pollice,
collocato nell'eminenza tenare. Peraltro, tale azione prevede anche la coordinata
attivazione dell'adduttore e dei flessori del pollice. Nello stringere vigorosamente il
pugno o nell'afferrare il manico di un utensile, l'opposizione del pollice si associa alla
flessione delle dita realizzata dai flessori superficiali e profondi, mentre nelle attività
più fini, in cui la punta del pollice deve esercitare una leggera pressione contro la
punta delle altre dita, l'opposizione del pollice si accompagna alla flessione delle
falangi. Il pollice si muove sul piano verticale similmente all’azione delle altre dita,
ma ottenuto senza la partecipazione del polso, con la propria naturale autonomia.
Movimenti di prensione e di manipolazione. Generalmente, i movimenti intenzionali
della mano possono essere distinti in due grandi gruppi: movimenti di prensione e
movimenti di manipolazione. Nei primi l'oggetto è afferrato, completamente o
parzialmente, e immobilizzato dalla mano, invece nei secondi esso è generalmente
ruotato, sospinto o sollevato per azione delle dita. Nei movimenti di prensione,
inoltre, si distingue una presa di forza, in cui l'oggetto è saldamente immobilizzato
contro il palmo della mano dalla pressione esercitata mediante flessione delle dita e
opposizione del pollice, e una presa di precisione, in cui l'oggetto è trattenuto dalla
pressione esercitata.
Movimenti di prono-supinazione
La mano presenta movimenti di prono-supinazione. Questo movimento consta di due
componenti: una di rotazione del capitello del radio intorno al proprio asse, che si
effettua nell'articolazione radioulnare prossimale, e l'altra di traslazione dell'estremità
distale del radio intorno alla testa dell'ulna, che si attua nell'articolazione radioulnare
distale. Quest'ultimo movimento è limitato dal legamento triangolare.
SINDROME DEL TUNNEL CARPALE
- È una sindrome dolorosa del polso e della mano causata dalla compressione
del nervo mediano nel passaggio attraverso il tunnel carpale. È la più
diffusa e conosciuta tra le patologie più comuni della mano.
- Sintomi: nelle fasi iniziali la patologia si manifesta con dolori e formicolio
soprattutto notturni alla mano, con perdita di sensibilità nelle prime tre dita.
Si pensa che la flessione o l’estensione prolungata del polso durante il
sonno sotto la testa del paziente o il cuscino contribuisca alla prevalenza
notturna dei sintomi. Attività della vita quotidiana, come guidare
un’automobile, tenere in mano una tazza spesso aggravano i sintomi.
Se la patologia si aggrava compaiono perdita di sensibilità alle dita, perdita
di forza della mano, atrofia dell’eminenza tenar.
- Diagnosi: normalmente una visita medica specialistica è sufficiente per
formulare la diagnosi ( il sospetto clinico nasce dalla presenza di formicolii
alla mano presenti soprattutto durante la notte o al risveglio mattutino) che
verrà confermata dall’esame obiettivo neurologico e dall’esame
6
elettromiografico. L’esame obiettivo neurologico valuta la forza, i riflessi
osteotendinei , la sensibilità e può avvalersi di test clinici. I più conosciuti
sono il test di Tinel e di Phalen. Nel primo si percuote con il martellino da
riflessi sopra il tunnel carpale, il paziente dovrebbe avvertire una scossa nel
territorio di innervazione del nervo mediano; nel secondo si flette o si
estende la mano sull'avambraccio per un minuto, i pazienti dovrebbero
avvertire l'insorgenza di formicolii o il peggioramento di questi. Comunque
i test possono dar luogo molto frequentemente a risposte false negative o
false positive e pertanto sarebbe meglio non fidarsi troppo del risultato
ottenuto.
E' quindi consigliabile effettuare sempre un esame EMG/ENG (esame
elettromiografico/elettroneurografico). L'esame ENG viene eseguito con
elettrodi di superficie e piccole scosse elettriche e permette di valutare la
velocità sensitiva (la prima ad essere alterata nella Sindrome del Tunnel
Carpale), la velocità motoria , la latenza e l'ampiezza delle risposte sensitive
e motorie del nervo, elicitate dalla scossa elettrica. Tuttavia per valutare
adeguatamente la gravità della sindrome e per escludere compromissioni
nervose a differenti livelli (ad esempio compressione cervicale) è necessario
il completamento con esame EMG, eseguito utilizzando piccoli aghi che
registrano l'attività muscolare. Radicolopatie cervicali, plessopatie brachiali,
polineuropatie in genere, possono frequentemente dar origine a sintomi che
simulano una Sindrome del Tunnel Carpale e che solo un esame EMG/ENG
correttamente ed interamente eseguito possono differenziare. Quest'ultimo
permette anche di classificare la gravità del danno (in Italia la sindrome del
tunnel carpale viene classificata in sei livelli di gravità). Da ricordare che in
alcuni pazienti la Sindrome del Tunnel Carpale può essere molto fastidiosa
anche al 1° grado di malattia, con esame EMG/ENG negativo. La diagnosi
di Sindrome del Tunnel Carpale non è pertanto generalmente difficile, se
l'iter diagnostico è completo.
7
Trattamento conservativo e chirurgico
Conservativo: tutti i pazienti devono essere sottoposti a un trattamento iniziale
conservativo, a meno che il quadro non si presenti acutamente in associazione
a un trauma. Infatti la sintomatologia, soprattutto negli stadi iniziali, può
spesso essere risolta senza ricorrere all'intervento chirurgico.
Il trattamento conservativo può includere:
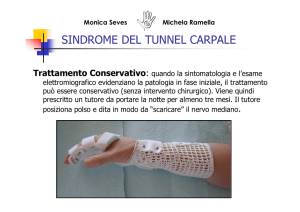
Uso di uno splint del polso prefabbricato, che tiene il polso in posizione
neutra, indossato di notte e anche di giorno se il lavoro del paziente lo
consente.
Modificazioni dell’attività (sospendere l’uso di macchine che vibrano o
sistemare un supporto sotto gli avambracci al computer).
Iniezioni di cortisone nel canale carpale (non direttamente sul nervo
mediano; se l’iniezione provoca parestesie nella mano, bisogna
immediatamente ritirare e ridirigere l’ago perché l’iniezione non deve
essere fatta nel nervo mediano).
Somministrare FANS per controllare l’infiammazione.
Terapie fisiche che prevedono l’impiego di diverse forme di energia,
con tecnologie e strumenti specifici.
Nella sindrome del tunnel carpale è consigliata l’elettroanelgesia con
TENS, ossia micro-correnti elettriche che agiscono innalzando la soglia
di eccitabilità del nervo sensitivo, attenuando così la conduzione degli
stimoli dolorifici mediante il meccanismo del “gate control”; producono
inoltre un’azione di vasodilatazione e di riassorbimento degli edemi.
È possibile inoltre utilizzare la laserterapia, anch’essa con azione
analgesica e stimolante della circolazione e del trofismo tissutale locale,
mediante energia termica e vasodilatazione.
Possono anche migliorare la sintomatologia ultrasuoni, ionoforesi e
magnetoterapia.
La fisiokinesiterapia consiste in una serie di metodiche manuali
praticate dal terapista (f. passiva) e di esercizi terapeutici attuati dal
paziente sotto la guida del terapista (f. attiva o assistita) che mirano al
recupero della funzionalità dell’arto colpito: range articolari (ampiezza
di movimento delle varie articolazioni), forza e destrezza muscolare,
propriocezione, sensibilità tattile, ecc. La mobilizzazione passiva e il
movimento attivo vanno impostati confrontando l’arto da riabilitare con
quello sano per recuperare l’ampiezza di movimento propria del paziente
(che dipende da vari fattori: età, destrezza, allenamento, altre patologie
osteo-articolari o neuro-muscolari).
Una particolare attenzione va dedicata ai movimenti del pollice e delle
prime due dita lunghe: opposizione, flessione ed estensione, prevedendo
anche esercizi di terapia occupazionale, finalizzati al compimento delle
8
attività manuali quotidiane (uso di posate, chiavi, impugnature e
maniglie, ecc.).
Nei casi più gravi di ipotonia muscolare, oltre che gli esercizi attivi, può
essere indicata anche l’elettrostimolazione dei muscoli dell’eminenza
tenar. In questo caso, per la valutazione del recupero ottimale sono
consigliabili controlli periodici elettromiografici
Chirurgico: se la sintomatologia non migliora il trattamento chirurgico risulta
necessario e ha lo scopo di creare più spazio nel tunnel carpale riducendo così
la compressione sul nervo.
L’intervento può essere eseguito in due modi diversi:
1) Chirurgia endoscopica: la chirurgia del tunnel carpale può essere eseguita
utilizzando un endoscopio, un piccolo dispositivo con una piccola
telecamera che consente al medico di vedere all’interno del tunnel carpale e
di eseguire l’intervento attraverso delle piccole incisioni al polso o alla
mano. Ai vantaggi di una cicatrice più piccola e di un ritorno alle attività
quotidiane più rapido si associano possibilità più elevate di lesioni del nervo
o di aperture non complete del canale.
2) Chirurgia a cielo aperto. L’intervento chirurgico consiste nel fare
un’incisione più grande (di circa 2-4 cm) nel palmo della mano sopra il
tunnel carpale e tagliando il legamento per liberare il nervo. Con questa
tecnica il chirurgo ha la visione diretta su tutte le altre strutture che passano
nel canale del carpo e permette l’esplorazione del nervo mediano in tutto il
suo decorso, non solo all’interno del canale. Con questa tecnica si possono
eseguire in caso di necessità anche procedure aggiuntive rispetto alla
chirurgia endoscopica come la neurolisi ( liberazione del nervo da eventuali
compressioni ulteriori o la tenosinoviectomia (asportazione delle guaine
sinoviali infiammate dei tendini).
Nel caso estremo dell’intervento chirurgico si deve tenere l’arto a riposo e
protetto-coadiuvato da tutori o splint inizialmente durante tutte le 24 ore, poi
solo nelle attività con maggiori sollecitazioni, per poi abbandonarli man mano
che si procede con la riabilitazione sopra descritta.
PROTOCOLLO RIABILITATIVO DOPO LIBERAZIONE APERTA DELLA
SINDROME DEL TUNNEL CARPALE
0-7 giorni dall'intervento
- Incoraggiare cauti esercizi di estensione e flessione del polso e delle dita
subito dopo l'intervento, nel bendaggio post-operatorio.
- Usare la mano per prendere le posate, il bicchiere con l'acqua
compatibilmente con dolore.
9
7 giorni
- Vietare al paziente di immergere le mani nei liquidi, ma consentire la
doccia, raccomandando di asciugarla immediatamente.
- Sospendere lo splint del polso se il paziente non ha problemi.
- Iniziare movimenti di opposizione del pollice alle altre dita.
7-14 giorni
- Consentire che il paziente usi le mani nell'attività della vita quotidiana, se il
dolore lo consente.
- Iniziare a rinforzare i muscoli alla base del pollice cercando di sollevare
oggetti sempre un po' più pesanti ma con gradualità.
2 settimane
- Rimuovere i punti di sutura e dare inizio ad esercizi per il rinforzo muscoli
base pollice e di graduale rinforzo.
- Massaggio profondo della cicatrice con Same Plast gel per 10 minuti per 5
volte al di per 1 mese.
- Se il dolore alla pressione della cicatrice è intenso, usare le tecniche di
desensibilizzazione applicando diversi tessuti nella zona, usando dapprima
una leggera pressione e poi progredendo fino a una pressione più profonda.
I tessuti possono essere il cotone, il velluto, la lana, il velcro.
- Controllare il dolore e l'edema con utilizzazione guanti Isotoner oppure un
ciclo di TENS per 20 minuti x 3 volte al di per 15 giorni (Medical Service
800-710124) oppure ciclo di ultrasuoni a mo di massaggio x 15 gg.
2-4 settimane
- Portare il paziente ad attività più rigorose; consentire al paziente di
ritornare al lavoro se il dolore lo consente. Il paziente può usare un guanto
imbottito per i compiti che richiedono che venga applicata una pressione
sulla cicatrice dolorabile al palmo.
- Dare inizio ad esercizi di presa-pinza con il pollice con oggetti sempre più
pesanti.
10