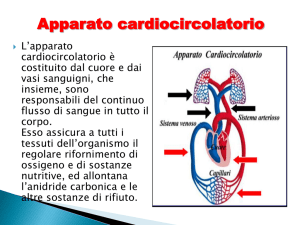
![fisipatologia sistema circolatorio [modalità compatibilità]](//s1.studylibit.com/store/data/000984048_1-3e7f03cd23818390656beadc5c3b21a9-768x994.png)
Classificazione dei trombi
?
?
?
?
?
?
?
?
?
Il trombo è una massa solida costituita dalla fibrina, contenente
piastrine, globuli rossi e bianchi che si forma nel normale processo di
coagulazione del sangue.
I trombi vengono classificati in base a tre caratteristiche:
la loro composizione in elementi corpuscolati e fibrina,
le loro dimensioni
e la loro sede.
In base alla composizione si distinguono 3 tipi di trombi, dovuti ai diversi
effetti possibili della velocità del flusso ematico e della rapidità della
coagulazione:
bianchi: formati da molte piastrine, fibrina e pochi globuli rossi e pochi
globuli bianchi, peculiari delle arterie, dove il flusso veloce non permette
di catturare globuli rossi;
rossi: formati da piastrine, fibrina, globuli bianchi, con prevalenza di
globuli rossi, peculiare delle vene, per la lentezza del flusso;
variegati: sono trombi con zone chiare e zone rosse alternate, dovuti ad
un lento processo di aggregazione piastrinica che ha intrappolato alcuni
globuli rossi, nei momenti di bassa velocità del flusso ematico,
condizione che si verifica dopo ogni contrazione a livello del cuore e del
primo tratto dell'aorta.
?
?
?
?
?
?
?
?
In base alle dimensioni si distinguono in trombi:
ostruttivi: che occludono l'intero lume del vaso;
parietali: che non occludono tutto il vaso;
a cavaliere: situati sullo sprone di una biforcazione.
Infine i trombi si possono ancora suddividere per sede:
arteriosi: sono quelli che causano gli infarti, presenti in
particolare presso le coronarie, le arterie cerebrali e degli
arti inferiori;
venosi: sempre occlusivi, si formano in sede di
dilatazioni della parete del vaso (varici) o di ulcere,
presenti in particolare negli arti inferiori;
intracardiaci: localizzati in particolare negli atri.
EZIOPATOGENESI DELLA TROMBOSI
Le cause essenziali
responsabili della
formazioni di trombi (trombosi) sono
riconducibili essenzialmente alla cosiddetta
triade di Virchow:
? stasi del circolo,
? lesione
endoteliale
(placche
aterosclerotiche)
? alterazioni della coagulazione
?
ALTERAZIONI DELL’ENDOTELIO
?
?
?
?
?
In condizioni normali gli endoteliociti esercitano un’attività
antiaggregante sulle piastrine ed attività fibrinolitica, grazie alla quale il
sangue si mantiene liquido all’interno dei vasi
Quando gli endoteliociti sono alterati manifestano proprietà del tutto
opposte , favoriscono ovvero il processo di formazione del trombo e
ostacolano quello di fibrinolisi
Per quale ragione?
Il processo chiave per spiegare questo “cambio di atteggiamento”
risiede nella mancata sintesi di PROSTACICLINA (PGI2, derivante
dalla metabolizzazione dell’acido arachidonico da parte della COX)
negli endoteliociti alterati. La PGI2 ha effetto antiaggregante sulle
piastrine e di vasodilatazione sulle cellule muscolari lisce della parete
vascolare di cui viene alterata la contrattilità
Nell’endotelio danneggiato viene liberato adenosindifosfato (ADP),
calcioni e altre molecole che hanno una potente azione aggregante
sulle piatrine, che rilasciano il trombossano A2 (metabolita ac.
arachidonico) che oltre ad incrementare l’aggregazione piastrinica ha
anche effetto vasocostrittorio
Evoluzione dei trombi
?
?
?
?
1.
2.
Un trombo può continuare ad accrescersi fino a chiudere il lume
vasale (trombo occlusivo),
oppure può interrompere il suo sviluppo e limitarsi a “restringere” il
lume vasale (trombo parietale o trombo murale).
Se non sopraggiunge la morte del paziente per gli effetti ischemici
determinati dal trombo, esso può andare incontro a differenti
evoluzioni:
- Risoluzione. Rappresenta fortunatamente l’evoluzione più
frequente di un trombo e può realizzarsi in poche ore. Tale
processo avviene con due meccanismi:
1) L’azione dilavante della corrente sanguigna, che disgrega
meccanicamente il trombo e diluisce l’accumulo locale di fattori
della coagulazione attivati;
2) Lisi biochimica da parte del sistema fibrinolitico (fibrinolisi
secondaria).
Evoluzione dei trombi
?
Organizzazione e ricanalizzazione. Se il trombo persiste, inizia il
cosiddetto processo di “organizzazione”.
?
Gli endoteliociti della parete vascolare intorno al trombo, stimolati dai
fattori liberati dai macrofagi possono invaderlo formando cordoni solidi
che daranno origine a capillari di nutrimento. Al processo partecipano
anche i fibroblasti, i quali trasformano il trombo in una massa fibrosa
ricca di fibre collagene (tessuto di granulazione).
?
A questo punto nuovi vasi simili a quelli capillari tipici del tessuto di
granulazione si sviluppano all’interno del trombo e si diffondono nello
spessore del trombo.
?
In questo caso l’organizzazione del trombo non è suscettibile di ulteriori
sviluppi. In altri casi può verificarsi un processo favorevole: la
ricanalizzazione del trombo organizzato.
Evoluzione dei trombi
- Calcificazione. Un trombo può presentare
calcificazioni (precipitazione di Sali di calcio)
più o meno estese, come qualsiasi massa di
materiale necrotico, indotte dalle fosfatasi
che si liberano in seguito alla lisi delle cellule
che costituiscono il trombo
? - Embolizzazione. Il trombo può staccarsi
totalmente o in parte e dare origine ad un
embolo.
?
EMBOLIA
?
?
?
?
?
?
Per embolia si intende la presenza nel sangue circolante di
materiali non fisiologicamente presenti in esso.
Tali materiali (emboli) possono essere:
SOLIDI come i frammenti che si distaccano da un trombo o da
una placca aterosclerotica, cellule neoplastiche, batteri,
protozoi, parassiti.
LIQUIDI con densità diversa da quella del sangue e quindi non
miscibili con esso, come può verificarsi in caso do gocce
lipidiche in occasioni di fratture, di liquido amniotico in travagli
di parti complicati
GASSOSI in genere costituiti da azoto come nel caso di
emersioni rapide da sotto il livello del mare
Gli emboli, circolano nel sangue e si arrestano laddove trovano
un vaso di diametro inferiore occludendolo e determinando
ischemia. Le regioni dove più frequentemente si arrestano i
trombi sono polmoni, encefalo, rene, milza.
infarto
?
?
?
?
?
?
si intende per infarto la necrosi di un tessuto per ischemia, cioè per grave deficit
di flusso sanguigno dovuto all’occlusione completa e brusca di un vaso
arterioso terminale.
Interessa organi con irrorazione arteriosa di tipo terminale (più
comuni:miocardio, encefalo, milza, intestino). L’arteria terminale non è dotata di
rami collaterali efficienti al fine di mantenere un circolo collaterale
L’infarto è dovuto alla presenza di placche aterosclerotiche, trombi o emboli
L’infarto del miocardio rappresenta una delle principali cause di mortalità, a
causa della frequente localizzazione delle placche aterosclerotiche nelle arterie
terminali
I sintomi sono diversi a seconda dell'organo interessato, tuttavia il sintomo
principale è rappresentato da dolore acuto (ad insorgenza improvvisa), di varia
intensità; è però possibile che l'infarto sia clinicamente asintomatico, soprattutto
qualora sia di dimensioni molto piccole.
La regione colpita da infarto diviene necrotica (è questa necrosi che scatena i
sintomi acuti): se il malato sopravvive alla fase acuta dell'infarto, l'organismo
riassorbe i tessuti morti senza rigenerare la parte persa, ma forma in quella
zona una cicatrice di tessuto connettivo fibroso, e l'organo interessato perde
definitivamente una parte della sua funzionalità.
La coronaria di sin è quella maggiormente
colpita con la conseguenza che l’infarto del
ventricolo sin è quello più frequente.
? L’occlusione della coronaria può essere
indotta dalla presenza di un trombo oppure,
in assenza di questo, da una contrazione
spastica (da un aumento del normale stato di
tensione di uno o più muscoli) della parete
arteriosa (infarto senza trombosi)
?
L’infarto del miocardio
?
?
?
?
?
L’infarto del miocardio viene definito anche in base al suo
spessore. Possiamo avere:
INFARTO TRANSMURALE: quando la necrosi interessa tutto lo
spessore della parete ventricolare;
INFARTO INTRAMURALE: quando interessa solo una parte
ovvero quella più vicina all’endocardio (infarto subendocardico) o
all’epiacardio (infarto subpericardico)
Endocardio: tunica sottile e trasparente che tappezza
internamente la superficie del cuore e le altre formazioni presenti
nella sua cavità (valvole cardiache, muscoli papillari, corde
tendinee ecc.).
Epiacardio: foglietto viscerale del pericardio (membrana sierosa
che avvolge il cuore e la prima porzione dei grandi vasi
sanguiferi)
DIAGNOSI CLINICA
E’ confermata dall’esame ECG che presenta
alterazioni caratteristiche a seconda dell’area
infartuata
? INOLTRE:
? a distanza di 12-24h si esegue la valutazione
di alcuni tipi di enzimi, quali la creatinchinasi
(MBCK),la
aspartatoaminotrasferasi,
la
latticodeidrogenasi (LDH-1 e LDH-2), che si
liberano dai miocardiociti necrotici.
?
Guarigione dell'infarto del miocardio
?
L' infarto del miocardio consiste nella necrosi ischemica delle cellule
miocardiche (cardiomiociti) di un distretto del muscolo cardiaco,
causata dall' occlusione brusca (per trombosi o per embolia) del ramo
delle arterie coronarie che irrora quel distretto Si tratta di una patologia
molto diffusa soprattutto nei paesi industrializzati, che causava nel
passato una notevole mortalità, che da diversi anni è andata
progressivamente
riducendosi,
grazie
alla
tempestività
ed
al
perfezionamento degli approcci terapeutici.
?
La morte dei
cardiomiociti subentra nell'arco di
qualche ora
dall'instaurarsi dell'ischemia e continua per alcuni giorni formando un
focolaio di necrosi
Guarigione dell'infarto del miocardio
Il tessuto necrotico rappresenta uno stimolo per l' innesco di una risposta
infiammatoria acuta:
la periferia della zona ischemica appare iperemica mentre l' area necrotica
diventa edematosa per l' imbibizione essudatizia, alla quale si associa la
diapedesi delle cellule protagoniste del processo infiammatorio, con la
conseguenza che nell' arco di 2-4 giorni essa risulta ben delimitata dal tessuto
circostante.
È questo un periodo di grave rischio per il paziente, che dura una ventina di
giorni, cioè fino a quando non si è consolidata la cicatrice, in quanto in seguito
ad uno sforzo che comporti un aumento della gittata cardiaca con
conseguente aumento della pressione intracardiaca si può verificare la rottura
del cuore in corrispondenza dell'area infartuata, che è molto fragile a causa
dell'imbibizione edematosa e della rimozione dei detriti operata dalle cellule
fagocitarie, in essa richiamate dai fattori chemiotattici che si sono liberati.
Quando si verifica questa grave complicanza, si forma molto rapidamente un
emopericardio, che determina la morte perchè impedisce il riempimento
diastolico del cuore e produce una rapida e gravissima insufficienza
cardiocircolatoria.
Guarigione dell'infarto del miocardio
Gradualmente nell'area infartuata si ha:
?
la digestione e la fagocitosi dei detriti cellulari, operata dalle cellule fagocitarie,
? il riassorbimento dell'edema,
?
la formazione del tessuto di granulazione con l' avanzamento degli endoteliociti
e dei fibroblasti, che secernono le molecole costitutive della matrice
extracellulare
?
ed, infine, la formazione di una cicatrice.
Questa si differenzia dalla cicatrice che si forma nelle ferite cutanee, perchè in essa
permangono, vitali e funzionalmente attivi, alcuni miofibroblasti, derivati dalla
differenziazione dei fibroblasti. È stato dimostrato che la sopravvivenza di questi
elementi contrattili, nella cicatrice cardiaca è sostenuta in maniera autocrina da
una citochina che essi producono, il TGF-f3.
Con modalità sovrapponibili a quelle descritte guariscono anche le ferite
chirurgiche o accidentali del miocardio.
Sono in corso le ricerche miranti a chiarire l' eventuale intervento nel processo
riparativo del miocardio delle cellule staminali adulte presenti nel cuore, che
sono in grado di differenziarsi, oltre che in cardiomiociti, anche in fibrocellule
muscolari lisce ed in endoteliociti.
Cellule staminali adulte
?
?
?
?
?
La classificazione di Bizzozero è stata recentemente integrata con un quarto
tipo cellulare, le cellule staminali adulte. Si tratta di cellule particolari dalla cui
divisione si formano, una cellula che rimane staminale, ed un’altra che può
differenziarsi in alcune direzioni differenti.
Sono presenti nel SNC, pancreas, fegato, cuore, strato basale
dell’epidermide e midollo osseo e, in piccola quantità, nel sangue.
A differenza delle cellule staminali embrionali, che sono totipotenti e quindi in
grado di differenziarsi in tutti i citotipi dell’organismo, le staminali adulte
possono differenziarsi, oltre che nel citotipo costruente l’organo in cui sono
presenti, anche verso un certo numero di citotipi differenti.
Recenti ricerche fatto ritenere che le cellule staminali adulte partecipino ai
fenomeni riparativi. Questo intervento potrebbe avvenire sia da parte delle
cellule staminali residenti nell’organo, sia da quelle presenti nel sangue.
Ottimi risultati sono stati ottenuti nel processo di riparazione del miocardio,
attraverso il trapianto di cellule staminali adulte.
GANGRENA
?
?
?
?
?
(o cancrena), necrosi più o meno estesa di tessuti o di organi
determinata da cause varie, che possono agire direttamente
(come traumi,
ustioni,
congelamento,infezioni),
oppure
indirettamente per ischemia da parziale o totale occlusione di
arterie
E’ la complicanza di un distretto necrotico alquanto estesa, che
risulta aggravata dalla successiva colonizzazione di alcuni
microrganismi.
La gangrena può assumere diversi aspetti e può essere: secca,
umida e gassosa. Negli ultimi due casi coesiste sempre
un’infezione batterica.
La gangrena può colpire qualsiasi organo o tessuto, ma le sedi
più frequenti sono gli arti, il naso, i padiglioni auricolari, i polmoni,
l’appendice, l’intestino (da ernia strozzata).
La terapia della gangrena, secondo le cause che la provocano,
deve essere medica (locale e generale con chemioterapici e
antibiotici) o chirurgica.
INFARTO MIOCARDICO E ATTIVITÀ FISICA
?
?
?
?
Per molti anni i Cardiologi sono stati condizionati dal concetto
"Rest and Pain" (riposo e dolore) prescrivendo lunghi periodi di
riposo alla maggioranza dei pazienti affetti da infarto del
miocardio; 25-30 anni fa il riposo a letto per circa 30 giorni
rappresentava una cura di tale malattia.
Nell'ultimo decennio la strategia è completamente cambiata e
l'esercizio fisico viene programmato per:
Prevenzione primaria della cardiopatia ischemica
Riabilitazione e prevenzione secondaria in corso di:
?
?
?
?
?
Infarto del miocardio
Angioplastica
By pass aorto coronarico
Trapianto cardiaco
Scompenso cardiaco stabile
Prevenzione Primaria
?
?
?
Molti dati epidemiologici ed evidenze scientifiche confermano che la
sedentarietà, ossia la limitazione dell'attività fisica sia nel lavoro che
nel tempo libero, determina un maggiore rischio di malattia
ischemica cardiaca e si calcola che attualmente una percentuale
variabile dal 60 all'80% degli adulti non svolga un'attività fisica
sufficiente a determinare effetti benefici sulla salute.
Livelli di attività fisica leggera - moderata - vigorosa sono
inversamente proporzionali alla mortalità per cause cardiovascolari
sia nell'uomo che nella donna ed è stato calcolato che Tale
considerazione il rischio relativo per morte cardiovascolare è
circa 5 volte superiore nei soggetti inattivi rispetto a quelli
molto allenati.
conserva la sua validità anche nei soggetti affetti da ipertensione
arteriosa dove sia l'assenza di attività che la presenza di un'attività
vigorosa aumentano il rischio di malattie cardiovascolari.
Riabilitazione e Prevenzione secondaria
?
?
?
?
?
?
?
Il training fisico controllato e adattato al paziente costituisce un
importante terapia nel post infarto e permette di determinare una
riduzione della mortalità o di nuovi eventi cardiovascolari di circa
il 20-25% che si aggiunge a quella determinata dagli altri
trattamenti farmacologici. Un programma di attività fisica da
continuare nel tempo costituisce un cardine della prevenzione
secondaria e in molte città si sono costituiti club coronarici
(pazienti affetti da cardiopatie) che promuovono l'attività fisica
(palestra, nuoto, sci di fondo, golf, trekking, ecc.).
Vari studi hanno permesso di identificare i meccanismi biologici
che aiutano a spiegare gli effetti protettivi o preventivi
dell'esercizio fisico:
Riduzione dei fattori di rischio cardiovascolare (effetti
antiaterogenetici)
Effetti sulla coagulazione (antitrombotici)
Alterazione della funzione endoteliale
Effetti di protezione sull'ischemia
Effetti di protezione sull'aritmia
Quale attività fisica dopo l'Infarto miocardico?
?
?
?
?
?
?
?
?
?
?
?
La più indicata è l'attività aerobica che utilizza sforzi di tipo dinamico isotonico o
movimento, mentre vanno evitati o limitati gli sforzi di tipo isometrico con
prevalente impiego di forza (sollevamento pesi) che aumentano la resistenza
nelle piccole arterie aumentando notevolmente il lavoro del cuore
Attività aerobica o prevalentemente aerobica:
Cammino
Cammino veloce ("brisk walking")
Escursionismo e Trekking (facile-medio)
Corsa lenta
Bicicletta o cyclette
Ginnastica respiratoria e a corpo libero
Nuoto
Ballo
Nel post infarto prima di permettere e/o prescrivere attività fisica è necessaria
una valutazione completa del paziente con una visita e un'analisi accurata della
storia clinica e dei fattori di rischio (fumo, ipertensione, dislipidemia, ecc.). Visita
cardiologica con esami strumentali (elettrocardiogramma, ecocardiogramma,
test da sforzo, ecc.).
![fisipatologia sistema circolatorio [modalità compatibilità]](http://s1.studylibit.com/store/data/000984048_1-3e7f03cd23818390656beadc5c3b21a9-768x994.png)