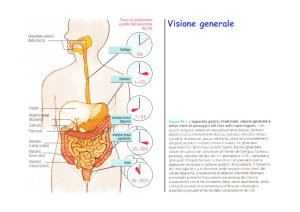
Secrezione nell’apparato
digerente
Saliva
Succo gastrico
Succo pancreatico
Bile
Secrezione salivare
• Secreto delle ghiandole salivari:
– sottomandibolare, parotide, sottolinguale, accessorie
• Flusso totale 1 l/giorno
– flusso a riposo (minimo notturno: 0.05 ml/min)
– flusso post-prandiale (3-4 ml/min)
• Funzioni:
–
–
–
–
–
Digestiva – enzimi (amilasi, lipasi)
Protettiva per lo smalto e per la mucosa
Antibatterica - lisozima, immunoglobuline
Gustativa – dentro le gemme gustative
Diluente - ipotonicità
La composizione della saliva cambia
con il flusso salivare
Regolazione della secrezione salivare
• Controllo nervoso su cellule epiteliali acinari, cellule
mioepiteliali e vasi
• Innervazione parasimpatica e ortosimpatica
– parasimpatico:
• vasodilatazione via NO e VIP
• stimolazione attivita’ cellule epiteliali (secrezione)
e mioepiteliali (contrazione) via Ach
– ortosimpatico (noradrenalina):
• vasocostrizione
Controllo nervoso secrezione
salivare
Il succo gastrico
• Prodotto dalla mucosa gastrica
(ghiandole gastriche)
• Secrezione complessiva giornaliera: 2.5 l
• funzioni:
–
–
–
–
–
antibatterica (helicobacter)
diluente (ipotonico)
digestiva (enzimi proteolitici)
riducente il ferro (Fe3+ Fe2+)
protettrice vit B12 (fattore intrinseco)
Le ghiandole gastriche
Secrezione gastrica
• Tipi cellulari nelle ghiandole gastriche
• cellule mucose: muco e HCO3– barriera mucosa gastrica
• cellule principali: enzimi (pepsinogeno)
– digestione proteine
• cellule parietali: HCl (e fattore antipernicioso)
– digestione, azione antibatterica
• cellule G: gastrina
• cellule ECL: istamina
Composizione del succo
gastrico
Enzimi: pepsinogeno-pepsina
lipasi, rennina
mucina
Fattore
antipernicioso
Secrezione acida nello stomaco
• Meccanismo:
• Anidrasi carbonica
• Asimmetria delle membrane
– Pompa Na+/K+
– Antiporto Na+/H+
– Pompa del H+,
– Scambiatore anionico (marea
Due modi di funzionamento in
relazione alla stimolazione
della pompa del protone
Regolazione:
acetilcolina, istamina, gastrina
stimolano la pompa del protone
La secrezione di gastrina
è stimolata da peptidi nel lume, vago e plessi (Ach)
è inibita da acidità luminale somatostatina
Le tre fasi della secrezione gastrica
• fase cefalica: afferenze vagali (Ach) attivate da
stimoli orali (tattili e gustativi) e olfattivi
• fase gastrica: riflessi locali (plessi) e riflessi vagovagali alla distensione e alla presenza di alimenti
(proteici), gastrina
• fase intestinale: meccanismi nervosi e umorali
(enterogastrone:secretina, CCK) di tipo inibitorio
attivati dalla presenza di acido e di grassi nel
duodeno
Estrema sensibilità allo stato emotivo sia a digiuno che nel
postprandium
Controllo farmacologico della
secrezione acida
• Anti-acidi: bicarbonato, idrossido di alluminio,
idrossido di magnesio
• Bloccanti della pompa protonica (omeprazolo)
• Bloccanti dei fattori che stimolano la pompa: anticolinergici (atropina) e anti-istaminici (H2,
cimetidina)
Azione dei FANS (inibitori di COX):
aumento secrezione acida
riduzione secrezione muco
La barriera mucosa gastrica
• L’effetto lesivo dell’H+ è limitato da:
• Strato di muco continuo sulla superficie
• Secrezione di bicarbonato sotto lo strato di
muco
• Continuità dello strato epiteliale
• Capacità rigenerativa dell’ epitelio (500000
cellule/minuto, intera ricopertura in 48 ore)
La secrezione di muco e di bicarbonato è stimolata
dalle prostaglandine (e quindi bloccata dai FANS)
Neurotrasmettitori e Ormoni
• Nome
•
•
•
•
•
•
•
•
•
•
•
•
cellule di produzione
Acetilcolina terminazioni nervose
Noradrenalina terminazioni nervose
NO
terminazioni nervose
sostanza P
terminazioni nervose
VIP
terminazioni nervose
Gastrina
G(stomaco),APUD, TG
CCK
I(duodeno)
GIP
K(duodeno,digiuno)
secretina
S(duodeno)
glucagone
A(stom., duod., pancreas)
somatostatina D(stom., duod., pancreas)
glicentina
L(intestino)
effetti
stimola secrez e contraz
inibisce rilascio Ach
rilasciam. muscolo liscio
contraz. muscolo liscio (?)
rilasciam. muscolo liscio
secr. H+, motil. stom.
secr. enzimi e bile
secr. insulina, inib.stom.
secr. bicarbonato
iperglicemia
inibizione stomaco
La bile
• Secrezione : 600 ml/giorno
• prodotta in modo continuo, accumulata nella
colecisti, rilasciata in fase post-prandiale
• secreto alcalino (tampona l’acidita’ del
chimo)
• secreto indispensabile per la digestione dei
grassi
• via di escrezione per composti liposolubili
Funzioni del fegato
Il lobulo epatico
L’acino epatico
• La bile è prodotta in modo continuo dagli
epatociti bile epatica
• Raccolta e modificata nelle vie biliari (bile
cistica)
• Rilasciata nel duodeno nella fase postprandiale (bile cistica e alla fine bile
epatica)
Composizione della bile
50-100
2000
600
La bile cistica e’
ridotta di volume
piu’ concentrata e
meno alcalina
Formazione di
calcoli
(colesterolo o
bilirubinato di
calcio)
• La bile è la via di eliminazione:
– Colesterolo
– Steroidi (ormoni inclusi)
– Bilirubina (pigmenti biliari)
– Molecole esogene liposolubili
Gli acidi biliari
• Primari (origine epatica), secondari (origine
intestinale)
• Coniugati con taurina o glicina formano i sali
biliari
Ricircolo sali biliari
Meccanismi della secrezione biliare
Secrezione biliare negli epatociti:
Asimmetria della membrana (lato portale vs lato
canalicolare)
Simporto Na-Sali biliari e pompa Na/K sul lato portale
Secrezione biliare nelle cellule duttali
Asimmetria della membrana (lato vasale vs lato duttale)
Simporto Na-K-Cl e pompa Na/K sul lato vasale
Scambiatore anionico e canale del Cl (CFTR)
Regolazione della secrezione biliare
• Fattori coleretici: Sali biliari
• Fattori colagoghi
– Stimoli neuro-umorali a partenza dal
duodeno:
– Parasimpatico (Ach)
– Colecistochinina (CCK)
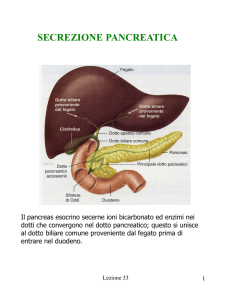
Il succo pancreatico
• Secrezione: 2 litri al giorno
• Principale secreto digestivo: tutti gli
enzimi necessari per la digestione
• Secreto alcalino: tampona l’acidita’del chimo
L’acino pancreatico
Tre tipi cellulari:
Cellule acinose
Cellule centro-acinose
Cellule duttali
Composizione succo pancreatico
Molti enzimi pancreatici sono
secreti come pro-enzimi e
attivati a cascata dalla tripsina
(attivata dall’enterochinasi)
Anche la profosfolipasi è attivata dalla tripsina
Secrezione a due stadi
• Stadio acinare: enzimi
• Stadio duttale: arricchimento in bicarbonato
Attivati da secretina
CFTR
La secrezione e’ regolata da
parasimpatico (Ach),
HCO3-
enzimi
Enzimi nei secreti digestivi
Enzimi nella membrana enterocitaria
Secrezione intestinale
Secrezione intestinale
• Sfaldamento di cellule epiteliali:
rilascia enzimi nel lume
• Cellule mucose rilasciano muco
• Ghiandole di Brunner: enterokinasi –
attivatore della tripsina
• Cripte di Lieberkuhn: secrezione di
cloro e sodio seguito da acqua ( 1
litro/24 ore)
Tipi cellulari nell’epitelio intestinale
Secrezione nelle cripte di
Lieberkuhn