Dott. Bandiera
Disordini del pavimento pelvico
Sono una patologia emergente.
Per disordini del pavimento pelvico, noi intendiamo prolasso completo, quello
cioè di utero-vescica-retto, ma nello stesso ambito anche i difetti isolati
compresa l’incontinenza urinaria.
L’incontinenza urinaria, è una patologia di confine tra urologo e ginecologo.
Pian piano il ginecologo sta strappando competenze all’urologo. Infatti oggi
nella nostra sede trattiamo la > parte di queste patologie perché l’urologo nn
è in grado di trattare il prolasso dell’ utero, mentre il ginecologo è in grado di
trattare quello della vescica. E questa è una tendenza un po’ di tutta l’Europa.
Il distretto pelvico è l’unico distretto corporeo dove tutte le strutture che si
presentano nn sono strutture a se stanti, ma dobbiamo immaginare un’unica
unità funzionale costituita principalmente da una impalcatura ossea collegata
da strutture tendinee e legamentose a dei visceri quali utero, retto, vescica e
uretra che contornano la vagina.
La vagina deve essere considerata un dito di guanto sulla quale poggiano
queste strutture. Sopra la vescica, all’ apice l’utero e in basso o meglio sotto,
il retto.
Il concetto da stressare da subito e che esiste dal 1995, da quando cioè è
stata promossa la teoria integrale del pavimento pelvico, è che esiste il fulcro
di tutto il sistema viscero-neuro-ligamentoso del pavimento pelvico che è l’
UNITA’ DI MACHEROTT. Essa è data da la cervice uterina che è collegata
posteriormente al sacro dai legamenti utero-sacrali, e lateralmente dai
legamenti cardinali alle pareti laterali del bacino. Nn si tratta di muscoli,
visceri e ossa, ma questa unità funzionale ha dei legamenti che “ vivono”
Promotrice la minzione è il parasimpatico della catena sacrale, inibitrice è la
catena toraco-lombare della catena parasimpatica. Tutte queste fini funzioni
trovano una fine regolazione al pavimento pelvico. Pensiamo al erigono
inibito e al detrusore vescicole promosso nell’atto della minzione.
Senza l’unità di Macherott
L’isterectomia è fattore di rischio per prolasso genitale perché durante
l’intervento l’unità viene tolta, e la paziente avrà una probabilità doppia di
prolasso genitale. Un’altra importante struttura è la linea bianca degli
otturatori ed è una sorta di legamento che costeggia tutta la struttura ossea
e alla quale la vagina è attaccata lateralmente. Quindi la vagina all’apice
abbiamo l’unità di Macherrot che la collega lateralmente, tramite i cardinali,
alla struttura ossea; posteriormente tramite gli utero sacrali al sacro e
soprattutto all’articolazione sacro-iliaca e anteriormente la collegano, tramite i
legamenti pubo-uretrali e uretro-pelvici, alla sinfisi pubica.
Il diaframma pelvico è ricoperto dal m elevatore dell’ano che ha anch’esso
una funzione fondamentale. Il nostro pavimento pelvico si trova in uno stato
di contrazione tonica, si rilassa solo 3-7 volte al gg per defecare o mingere,
diverso è l’atto sessuale.
Adesso dobbiamo fare riferimento al m più imp del pavimento pelvico (PP)
che è il m elevatore dell’ano che oggi grazie a studi di RMN si è visto essere
fondamentale per il giusto orientamento spaziale della vagina. La vagina nel
suo primo 1/3 prossimale è orizzontale, poi scende verso il basso nel suo
ultimo tratto perché viene tirata dalla fionda pubo-rettale che è la branca più
mediale del m elevatore dell’ano. Questa parte dalla sinfisi pubica, accarezza
la vagina e si porta subito dietro il retto. Questa branca del m elevatore
dell’ano è quella responsabile del diverso orientamento della vagina. Le altre
2 branche sono pure importanti, specialmente perché esercitano la forza
tonica durante tutto l’arco della giornata e sono il m pubo-coccigeo e l’ileococcigeo. Il m elevatore dell’ano ha una struttura a farfalla. Uretra, vagina e
retto hanno assetto ortogonale rispetto al piano dell’ ortostatismo. Visto il PP
dall’interno si vede bene come la fionda pubo-rettale circonda proprio come
una fionda retto, vagina e uretra e come la linea bianca a dx e a sn , sia un
punto di appoggio e di aggancio sia per il m elevatore dell’ano sia
posteriormente per i legamenti cardinali.
Vescica, utero e retto hanno bisogno di integrarsi nella loro funzione col m
elevatore dell’ano. Infatti le famose dissinergie che si studiano in urologia e
neurologia sono proprio dovute a mancata coordinazione e integrazione tra m
elevatore dell’ano e organi pelvici. Il m elev dell’ano lo possiamo considerare
come una “amaca” dove vescica, utero e retto si poggiano, ma nn in maniera
passiva.
Altro aspetto fondamentale è la struttura che si interpone tra vescica e vagina
e tra retto e vagina. Sono la fascia prerettale, f prevescicale, f pubo-vescicocervicale. Queste strutture fasciali una volta erano utilizzate per ridurre le
ernie genitali; cosi come facevano una volta i chirurghi generali che
utilizzavano la tecnica secondo Bassini per ridurre le ernie inguinali,
utilizzando le stesse fasce muscolari del pz. Oggi sia in chir generale che in
ginecologia si usano invece delle fasce sintetiche in proprietilene che
scongiurano la recidiva.
Cmq oggi si è visto che queste strutture nn sono delle vere e proprie fasce
(queste del PP) perché nn sono formate da collagene di tipo 1 ma da altri
meno densi e resistenti.
Se le forze del m elev dell’ano nn fossero perfettamente bilanciate dalle sue
componenti e cioè il pubo-rettale che spinge in avanti, l’ileo-coccigeo trae
lateralmente la vagina, tutto quello che è minzione, defecazione e atto
sessuale nn potrebbero avvenire o cmq avverrebbero in maniera diversa dal
fisiologico.
La 1° fionda del m pubo-rettale ha attività sfinterica. L’attività della
continenza nn è data infatti dal collo della vescica, come si pensava un
tempo, ma dal suo terzo medio grazie a branche di muscolatura striata
volontaria che si partono dal m pubo-rettale fino ad arrivare al terzo medio
della vescica per garantire proprio la continenza. Infatti anche donne col colo
assolutamente beante sono continenti.
Quindi possiamo definire il PP un sistema in perfetto bilanciamento dove cioè
forze dirette verso la sinfisi pubica sono perfettamente bilanciate da forze
dirette lateralmente e posteriormente.
Immaginiamo un ipotonia o una dissinergie quali quelle che si potrebbero
avere in una donna con neuropatia diabetica o con sclerosi multipla e
funzioni più la branca del puborettale rispetto alle altre 2 branche, in questo
caso avremo un’ostruzione uretrale e quindi problemi minzionali che a lungo
andare porta ad idroureteronefrosi con tutte le complicanze di questa.
Quindi noi dobbiamo considerare come una bilancia con al centro l’unità di
macherrot che è il fulcro. Questa nn deve mai pendere né anteriormente
verso vescica e vagina né posteriormente verso retto e cavo del Douglas.
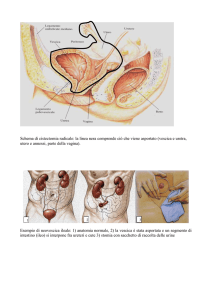
Cosa succede se la fascia prevescicale o prerettale si rompe? Il viscere cioè
vescica o retto prolassa ed ernia nella vagina: PROLASSO GENITALE. Esso
può essere:
URETROCELE: nel caso dell’uretra
CISTOCELE: nel caso della vescica
ISTEROCELE: nel caso dell’utero
ELITOCELE: nel caso del cavo del Dauglas
RETTOCELE: nel caso del retto
Quando la parete posteriore della vescica arriva ad uscire fuori dal canale
vaginale, la vescica nn si svuota più facilmente infatti si viene a trovare sotto
l’uretra e l’urina dovrebbe andare contro la gravità. Si dice in questi casi che
si ha un effetto kinking del cistocele, dovuto proprio all’effetto ostruttivo del
prolasso attraverso la parete veginale anteriore.
Il parto è il 1° fattore di rischio nell’insorgenza del prolasso e
dell’incontinenza urinaria; infatti il parto per via vaginale, può rompere la
linea bianca di congiunzione con l’impalcatura ossea e rompe soprattutto il
piano d’appoggio che l’uretra ha rispetto alla parete pelvica. Si calcola che
questa evenienza si verifica in circa il 6-7% dei parti naturali con feti
macrosomici.
I legamenti che servono a tenere sospesa la vescica sono i pubo-cervicali, la
famosa fascia prevescicale, se questa si rompe la vescica tende a erniare in
vagina.
Il meccanismo di sfregamento della mucosa vaginale con mutandine o
assorbenti può portare alla degenerazione di questa, perché l’epitelio vaginale
nn è fatto per far fronte a questo tipo di stress.
Ogni anno negli USA circa 200000 donne vanno incontro ad intervento per
prolasso o incontinenza, ed il costo è di circa 1000 milioni di $.
SINTOMI DEL PROLASSO
È una patologia benigna che però può portare delle conseguenze importanti.
Es ostruzione uretrale per effetto kinking e conseguente idroureteronefrosi
All’inizio nessun sintomo, successivamente:
-senso di pesantezza,
- dolore,
- spesso incontinenza,
- sintomi irritativi o meglio sintomi pseudoirritativi in assenza di cistite (la pz
va spesso in bagno perché nn riesce a svuotare del tutto la vescica)
- sintomi ostruttivi
FATTORI PREDISPONENTI
- parto per via vaginale (6-7% transitorio, 3-4% definitivo anche in assenza
di macrosoma)
- isterectomia (perché si toglie l’unità di Macherrot rischio doppio)
FATTORI DECOMPENSANTI
- età
- lungodegenza per patologie neurologiche
- comorbilità (BPCO che aumenta la press endoaddominale e il PP a lungo
andare sotto questo continuo stress può cedere)
- obesità
- fumo
- sforzi fisici eccessivi
- anomalie congenite (sindr di Marfan)
- problemi neurologici (sclerosi multipla)
- patologie del connettivo
Durante un parto naturale, il feto attraversa il canale soprattutto
posteriormente (accertarsi che la vescica sia vuota) le strutture sono quindi
sottoposte a stress meccanico notevole che può portare a rotture assolute o
lassità delle strutture legamentose.
Dopo la menopausa c’è una predisposizione al prolasso. Questo perché
l’attività estrogenica modula l’attività dei fibroblasti del pavimento pelvico e
nn solo. gli estrogeni stimolerebbero l’attività dei fibroblasti a produrre
collageno tipo1 ,che è quello più denso e resistente, e a ridurre quella di
tipo3. In menopausa diminuiscono gli estrogeni, così i fibroblasti tendono a
fare più collagene tipo3. Inoltre gli estrogeni nn inibiscono più le metallo
proteasi che sono quegli enzimi che riescono a modellare il collagene in modo
da renderlo più fragile.
Quindi gli estrogeni:
1) favoriscono la produzione di collagene tipo1
2) inibiscono la produzione di collagene tipo2
3) inibiscono le metallo proteasi
TAGLIO CESAREO
Nn è vero che protegge dall’incontinenza e dal prolasso. Infatti è la stessa
gravidanza che modifica la struttura del collageno. Probabilmente è la
relaxina prodotta dall’ovaio e che serve ad ammorbidire tutte le strutture
costituite da collagene; essa agisce infiltrando con l’ac ialuronico tutte le
strutture connetivali. È vero che il parto vaginale predispone di più del
cesareo, ma anche donne che hanno fatto cesareo possono andare incontro a
prolasso ed incontinenza.
Anche le nullipare o le vergini possono andare incontro a prolasso o
incontinenza per calo di estrogeni o per collagenopatie.
Ancora oggi la chirurgia riparativa nn è priva di complicanze o recidive. Nn
può essere solo una riparazione anatomica, come per l’ernia inguinale, ma
deve essere anche riparazione funzionale. Il ginecologo deve cioè fare in
modo che la pz minga normalmente, possa avere una normale attività
sessuale e possa defecare senza problemi. Quindi si parla di CHIRURGIA
FUNZIONALE.
Si può verificare quando è stata fatta isterectomia, e nn c’è più l’unità di
Macherrot, e nn solo si può erniare la cupola vaginale ma anche il piccolo
intestino.
Come trattarlo il prolasso vaginale?
- Approcio transvaginale ( preferito dai ginecologi)
“
transaddominale ( preferito da chirurghi generale e urologi)
“
laparoscopico (preferito un po’ da tutti)
- usare gli stessi tessuti o reti sintetiche?
Con il patch di propietilene nn ci sono recidive perché metti un muro che
verrà poi colonizzato da fibroblasti e vascolarizzato, che nn si espone più alle
recidive, ma nn è scevro da rischi.
Loro usano reti sintetiche per evitare il 60% di recidive che si avrebbero dopo
6 mesi se si utilizzasse la chirurgia fasciale tradizionale. Con le reti sintetiche
la recidiva è del 3%.
Bisogna:
- ristabilire la funzione urinaria
- ristabilire la funzione defecatoria
- ristabilire la funzione sessuale
- dare un buon supporto anteriore, posteriore e apicale.
MOTIVI DI FALLIMENTO DELLA CHIRURGIA
- tecnica inadeguata (es. usare fascia naturale per un prolasso di 3° grado,
che esce fuori dalla vagina)
- inappropiatezza dei materiali
- scarsa esperienza chirurgica
- scarsità del tess connettivo a disposizione
La % del successo con mesch sintetiche dopo 3 anni è pari alla quasi totalità
dei casi. Però ci possono essere complicanze quali le EROSIONI: esposizioni
del materiale sintetico utilizzato in corrispondenza dell’innesto. I meccanismi
che portano all’erosione sono principalmente di compressione e che quindi
causano devascolarizzazione, le infezioni e scarso tess fasciale rimasto tra
mesch e mucosa vaginale.
TIPI DI MESCH:
- Marlex (utilizzato nel passato)
- Mersilene (utilizzato nel cerchiaggio in gravidanza)
- Gore-tex
- Polipropilene (è il più adatto perché ha una struttura molto regolare con fori
grandi che permettono una perfetta rivascolarizzazione , colonizzazione da
parte dei fibroblasti e passaggio dei macrofagi). Ha una migliore elasticità,
forza prensile e porosità)
Il peggiore nemico degli innesti protesici in qualsiasi distretto corporeo è
l’infezione. Se si crea un’infezione la protesi va rimossa, per questo è
importante che i macrofagi riescano a passare.
Emmanuel Delorm dal 2002 ha proposto un nuovo approccio alla chirurgia
uro-ginecologica, fruttando i forami otturatori per la terapia del prolasso.
In che punti angoliamo le protesi?
Dobbiamo fare passare le mesch attraverso dei punti ma mantenendo la
“tension free”, cioè senza causare tensione dei tessuti, così posso avere un
buon effetto velcro in modo da garantire una buona tenuta. Grazie a Delorm
si sono scoperte delle zone particolarmente sicure, quali le branche ischiopubiche. Infatti in questa zona abbiamo circa 3 cm di sicurezza dal fascio
neuromuscolare dell’ otturatorio. Ricordiamo che il fascio otturatorio è di
pertinenza del ramo anteriore dell’art. iliaca interna o ipogastrica. L’unica
complicanza che ha questa tecnica ( transotturatoria) è la possibilità che le pz
abbiamo un grado claudicatio, questo perché durante l’intervento potrebbe
essere toccato l’adduttore. Cmq essa va via in 3-4 gg.
Cos’è la mesch?
È una protesi che ha la forma di una farfalla, con 2 ali inserite dall’interno
all’esterno e che grazie all’effetto velcro dei tessuti che vengono attraversati
sostiene a mò di amaca la vescica.
Si esegue l’apertura della vagina, incisione, facendoci un po’ di spazio
andiamo a posizionare la rete subito sotto la vescica, dando alle 4 ali dignità
di legamenti neoformati. Con la mesch abbiamo praticamente risolto il
problema delle recidive. Cmq dobbiamo aspettare ancora del tempo perché il
primo innesto è stato fatto 5 anni fa (2002), quindi nn sappiamo ancora cosa
succede dopo 10 anni dall’intervento, quindi nn possiamo sbilanciarci. Certo è
però che quelli fasciali recidivano già dopo 6 mesi! Poi ci sn le erosioni che
inficiano dal 2 al 14% gli interventi anti prolasso.
Cos’è l’erosione?E’ la pressione necrotizzante che scatena l’erosione , perché
deve essere messa priva di punti e tensione (tension free), altrimenti erode
perché nn potrà essere colonizzata dai nuovi vasi e soprattutto avrà una
reazione abnorme da corpo estraneo. Cmq negli ultimi tre anni la percentuale
degli interventi complicati da erosione è diminuita dal 19 al 4 %. L’esperienza
del chirurgo è fondamentale perché si tratta di un tipo di chirurgia funzionale
e nn solo anatomica.
Fatti chiave per la biocompatibilità delle mesch sono : natura chimica,
compatibilità di superficie (la protesi viene sagomata al laser)
Messaggio finale: in tutti i tipi di chirurgia oggi si deve fare attenzione nn solo
al risultato anatomico ma anche a quello funzionale, specialmente in un
organo come la vescica dove attorno girano minzione, defecazione e atto
sessuale.
INCONTINENZA URINARIA
Prolasso e incontinenza urinaria nn sono sinonimi.
Cosa garantisce la continenza nella donna?
1) sfintere striato esterno di pertinenza del pubo-rettale che si diparte
medialmente dal musc pubo-rettale e arriva al terzo medio dell’uretra
2) plesso vascolare sottomucoso estrogeno-dipendente; all’interno
dell’uretra nn abbiamo soltanto un rivestimento di urotelio. Ma tra
questo ed il collagene che forma il canale uretrale, c’è un fitto plesso
vascolare estrogeno dipendente che se c’è tanto flusso ematico è
turgido. Quindi internamente la mucosa del canale uretrale nn la
vedremo mai beante a meno che nn ci si trovi in uno stato di
menopausa avanzata. È beante in post-menopausa perché venendo
meno gli estrogeni questo plesso vascolare è ridotto, quindi ci sarà
collabimento dell’urotelio.
3) Legamenti pubo-ureterali e uretro-pelvici che sospendono l’uretra alla
sinfisi pubica.
Tutto questo vuol dire che se viene meno 1 soltanto di questi 3 elementi la
continenza è ancora preservata. Se ne vengono meno 2, allora si avrà
l’incontinenza urinaria.
Ipermobilità uretrale nn vuol dire incontinenza, ma che i legamenti puboureterali e uretro-pelvici sono danneggiati. Cmq abbiamo ancora gli altri 2
elementi che garantiscono la continenza.
In questi primissimi casi di incontinenza lieve la pz nn si tocca , ma si fa la
terapia con ginnastica dei muscoli. Se però la pz ha un uretra iper mobile e lo
stress test è positivo bisogna operare.
Stress test: atto di tosse a vescica piena in posizione ginecologica. Risulta
positivo (quindi esce urina) quando almeno 2 elementi della minzione sn
compromessi.
Oggi la chirurgia consiste nel ricostruire i legamenti con delle banderelle in
polipropilene sempre in maniera tension free.
Per garantire la continenza è necessario che tutte le forze che agiscono sul
pavimento pelvico siano assolutamente controbilanciate.quindi le forze
anteriori, vescica e uretra, devono essere bilanciate dalle forze posteriori,
retto e Douglas.
La chirurgia consiste nel ricostruire i legamenti attraverso queste banderelle
senza però agganciarle all’uretra, altrimenti rischiamo di strozzarla. Si
possono usare 2 tecniche: TVT e TOT.
TVT : tension free vaginal tape; TOT: trans otturated tape, posizionando al
benderella al di sotto dell’uretra.
La TVT ricostruisce i pubo-uretrali, la TOT ricostruisce gli uretro-pelvici.
La TVT va dal basso verso l’alto; la TOT va da medialmente verso il laterale.
Vantaggi della TOT
- evita lo spazio di Ratius (perché nn va dal basso verso l’alto)
- evita la cistoscopia post-operatoria (imp per risparmiare tempo in sala
operatoria)
- i sintomi ostruttivi sono inferiori
L’operazione va effettuata in Trenderemburg per mimare l’ortostatismo.
Complicanze
Si può fare danno al fascio neuromuscolare.
Loro qui a Ct usano la TOT perché è più veloce e più semplice, ma tutti gli
studi effettuati fino a oggi dimostrano che TVT e TOT sn equivalenti.