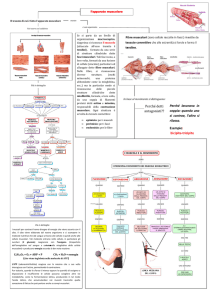
DANNI MUSCOLOTENDINEI CLASSIFICAZIONE,TRATTAMENTO
E PRINCIPI DI PREVENZIONE
Dott. Walter Vercelli
Fisioterapista Settore Giovanile U.C. Sampdoria
TESSUTO MUSCOLARE
Il tessuto muscolare è formato da cellule specializzatemiofibrille- incorporate in una rete fine di tessuto connettivo che
trasmette la forza delle cellule muscolari durante la contrazione
alle parti adiacenti dello scheletro.
A questo scopo, esistono connessioni tra cellule muscolari e le
fibre collagene della rete di tessuto connettivo. La cellula
muscolare o miofibrilla è formata da sarcomeri o mio filamenti le unità contrattili di base del muscolo-disposti parallelamente.
In ogni sarcomero esistono 2 tipi di filamenti denominati actina
e miosina. I filamenti di actina sono ciascuno attaccato ad un
estremo della parte più interna della membrana cellulare
formando la così detta linea Z. All'altra estremità sono liberi e si
intrecciano ai filamenti di miosina centrali.
Durante la contrazione muscolare, i filamenti di actina scivolano
sulla miosina verso il centro del sarcomero che porta
all’ancoraggio alle linee Z più vicine, con l accorciamento dell’
intera unità contrattile.
Gli esercizi aumentano il numero delle miofibrille (ipertrofia).
Durante i periodi di immobilizzazione il volume cellulare
diminuisce (atrofia).
Gruppi di sarcomeri sono disposti parallelamente e formano le
fibre muscolari. Queste a loro volta sono disposti in mazzi o
fascicoli di varie dimensioni dentro il muscolo.
La rete di sottili fibre collagene racchiuse in fasci è conosciuta
come endomisio e riempie gli spazi tra le fibre muscolari. In
questo modo, ogni fibra muscolare è circondato da un sottile
foglio di tessuto connettivo che fornisce il percorso ai capillari,
che si collocano principalmente paralleli alle fibre muscolari e
facilitano lo scambio dei metaboliti tra fibre muscolari e lo strato
capillare.
Il perimisio è il tessuto connettivo più resistente che circonda
ogni fascio; è composto anch’ esso di fasci di collagene paralleli
che sono parzialmente disposti in modo circolare intorno alle
fibre muscolari .
Questi fasci sono in stretta connessione con il collagene dell’
endomisio.
Infine, l'intero muscolo è circondato dal resistente epimisio, che
è la continuazione della parte più esterna del perimisio e si
fonde con il tessuto connettivo che costituisce il tendine, la
fascia o le aponeurosi.
Vicino alle giunzioni miotendinee il tessuto connettivo endo-,
peri- ed epimisio diventa molto fibroso e acquista spessore,
mentre le fibre muscolari si assottigliano.
La connessione è così forte che difficilmente si
verificano rotture al tendine o all’ inserzione del
tendine sull’ osso o alla giunzione mio tendinea.
INNERVAZIONE DEI MUSCOLI
I muscoli scheletrici sono innervati da uno o più nervi.
Ciascuno può contenere fibre sia motrici che sensitive. Le fibre
motrici comprendono efferenze degli alpha motoneuroni che
innervano le fibre muscolari extrafusali, e i gamma motoneuroni
che innervano il fuso muscolare e le fibre del sistema nervoso
vegetativo che innervano le fibre muscolari lisce del sintema
vascolare.
Un singolo alfa motoneurone innerva ogni fibra muscolare.
Questa unità funzionale si chiama unità motrice.
Le fibre sensoriali sono distribuite tra i fusi muscolari e i
nocicettori.
TENDINI
Queste strutture sono composte per la maggior parte da fibre
collagene con un piccola percentuale di proteoglicani. Sulla
base di un campione il collagene rappresenta il 60-80% della
massa totale del tendine. I tendini che sono formati da fasci di
fibre collagene corrono paralleli e in parte si incrociano, sono
molto resistenti all’estensione. Benché l’elastina sia assente e
il loro collagene è difficile da allungare, i tendini sono comunque
leggermente allungabili. La forma ondulata delle fibre insieme
alla conformazione intrecciata dei fasci comportano un leggero
allungamento al momento della contrazione muscolare che
smorza la brusca trazione nel punto di inserzione. Sulla
superficie l’epitendine o la guaina tendinea sono formati da
connettivo denso e da fibre di elastina. E’ la continuazione del
tessuto connettivo che riveste il tendine tra i fasci e crea un
ingresso per i vasi e i nervi. Nell’inserzione, i fasci di collagene
rivestono le ossa. E’ dimostrato che l’inserzione del tessuto
connettivo dei legamenti sulle ossa comporta una transizione
da fibro cartilagine non mineralizzata a mineralizzata sull’osso.
Nei tendini dei ragazzi, il diametro delle fibre e la forza del
tessuto può essere aumentata con l’esercizio. Negli adulti,
comunque l’effetto è minimo nonostante la tensione
regolarmente applicata sia necessaria a mantenere l’integrità
strutturale. L’immobilizzazione ha dimostrato perdita della
resistenza del tessuto.
L’innervazione dei tendini sembra essere interamente afferente.
La vascolarizzazione dei tendini è bassa- la ragione per cui
appaiono bianchi. Piccole arteriole si ramificano negli intervalli
tra i fasci e sono accompagnate da vene e vasi linfatici. Il
passaggio dei vasi attraverso la giunzione osseo tendinea
sembra non avvenire. Dove i tendini passano sotto i legamenti
o attraverso i tunnel osteofibrosi, si formano le guaine sinoviali ,
che isolano completamente il tendine. Queste guaine sinoviali
hanno due strati concentrici, separati da uno strato sottile di
liquido sinoviale. Il fluido agisce come lubrificante ed assicura il
facile scorrimento del tendine. Lo strato più interno (viscerale
della guaina) è attaccato al tendine e all’esterno (parietale) alle
strutture adiacenti come il periostio e il retina colo.
TRAUMI DEI TESSUTI CONNETTIVI MOLLI
INTRODUZIONI
I danni ai tessuti molli comportano problemi agli elementi
strutturali del tessuto connettivo con rotture di arteriole e
venule. Segue una reazione infiammatoria generale (Tabella
3.1), una parte della quale è di difesa in quanto spinge il
soggetto a limitare le attività mentre inizia la guarigione.
Senza tener conto della localizzazione del danno e del grado di
lesione, la guarigione comprende tre fasi principali:
infiammazione, proliferazione (granulazione) e rimodellamento.
Questi eventi non avvengono singolarmente ma formano un
continuum di cellule, matrice e cambiamenti vascolari che
iniziano con il rilascio di mediatori dell’infiammazione e
finiscono con il rimodellamento del tessuto riparato. Il tessuto
connettivo si rigenera in gran parte come conseguenza
dell’azione delle cellule infiammatorie, delle cellule
dell’endotelio vascolare e linfatico e dei fibroblasti.
Fig. 3.1 fasi della riparazione dopo una danno meccanico ai tessuto molli.
INFIAMMAZIONE
La prima reazione è la vasocostrizione delle piccole arteriole
che dura circa 5 10 min ed è seguita da una vasodilatazione e
un aumento della flusso di sangue per 1-3 giorni. Negli infortuni
maggiori con danno ai vasi sanguinei il sangue esce e forma un
ematoma che temporaneamente riempie la zona della lesione.
All’ interno dell’ ematoma la fibrina accumulatasi e le piastrine si
legano alle fibre collagene a formare un coagulo. Le modifiche
vascolari e le reazioni infiammatorie sono avviate dai mediatori
chimici liberati dalle cellule del tessuto distrutto. I mastociti
rilasciano eparina (anticoagulante) ed istamina(vaso dilatatore).
Le cellule plasmatiche inducono alla bradicinesia e producono
sostanza P (dolore e vasodilatazione).Le piastrine producono
serotonina, prostaglandine e fattori di crescita che stimolano la
migrazione proliferazione e differenziazione delle cellule.
In oltre i mediatori causano la migrazione dei leucociti nell’ area
della lesione e tumefazione delle cellule endoteliali. Le cellule
endoteliali si allontanano dai loro siti ad altri, per lasciare spazio
alle cellule che incrementano la permeabilità dei vasi e quindi
permettono al plasma di far uscire cellule e proteine. Come
risultato la presenza di queste proteine migliora il flusso per
osmosi di più plasma nello spazio extracellulare .
L’ intero processo è detto fase essudativa. La parte liquida del
plasma riduce potenzialmente le sostanze nocive e produce la
distruzione di cellule e aiuta nella loro eliminazione mediante
globuline ed enzimi.
Un'altra importante sostanza è il fibrinogeno, che forma una
rete di fibrina nella quale i fibroblasti possono migrare con altre
cellule addette alla riparazione.
La parte cellulare dell’ essudato è formata da:
1. -granulociti neutrofili responsabili per fagocitosi e proteolisi del
prodotto della distruzione cellulare.
2. -linfociti che aumentano la permeabilità e aiutano nella
fagocitosi delle cellule danneggiate
3. -macrofagi dei quali il compito è probabilmente quello di
fagocitare proteine, i macrofagi restano presenti nell’ intera fase
di infiammazione per assistere alla fagocitosi del tessuto malato
e sono cellule chiave nella riparazione.
I noti segni clinici dell’ infiammazione sono: gonfiore, calore,
dolore,rossore e funtion lesa- una reazione di difesa del corpo
che prepara il necessario a ridurre le attività mentre ha inizio la
guarigione.
RIPARAZIONE
Vale la pena ricordare che solo la capsula sinoviale delle
articolazioni, i muscoli scheletrici e le ossa sono in grado di
rigenerazione.
Tutto l'altro tessuto connettivo guarisce per riparazione con la
formazione di collagene e tessuto cicatriziale.
Una volta che la fase essudativa ha eliminato i detriti di tessuto
con la fagocitosi, i fibroblasti e capillari migrano lungo la rete di
fibrina. I processi infiltrazione vascolare, proliferazione dei
fibroblasti e deposito di collagene di solito iniziano 48 ore a
cavallo con la fine della fase essudativa e la fase di
rimodellamento.
La fase di riparazione è iniziata e diretta dal rilascio da parte dei
macrofagi di agenti chemio tattici che attirano i fibroblasti e le
cellule endoteliali, rilasciano fattori di accrescimento che
stimolano queste cellule a proliferare e producono acido lattico
che migliora la sintesi del collagene da parte dei fibroblasti. Alte
dosi di corticosteroidi prevengono la migrazione dei macrofagi.
Durante la loro proliferazione i fibroblasti diventano cellule
chiamate mio fibroblasti che producono un attività di trazione
sulla matrice richiesta per ridurre gli spazi nell’ area della ferita.
I capillari ai lati della ferita,formano una nuova rete capace di
mantenere il microcircolo e assicurare ossigeno e nutrienti per
la guarigione e la rimozione dei metaboliti prodotti.
La fitta massa vascolare prodotta dà l’ apparenza a granuli del
tessuto, che prende il nome di tessuto di granulazione.
Dal 4 o 5 giorno dopo il trauma,l ammontare del collagene è
elevato e c’ è un progressivo e graduale innalzamento fino alla
sesta settimana.
I corticosteroidi diminuiscono il numero di fibroblasti e ciò si
traduce in una diminuita formazione di fibre collagene e di
conseguenza una cicatrice più debole. Normalmente l’ iniziale
arrangiamento delle fibre collagene è casuale ma dopo 6
settimane la resistenza alla trazione continua ad aumentare
grazie all’ orientamento delle fibre lungo le linee di forza nel
tessuto che aveva subito il trauma ( rimodellamento).
RIMODELLAMENTO
Intorno alla fine della 3 settimana inizia la maturazioneprocesso di riorganizzazione e la cicatrice si rinforza,
eliminando riorganizzando e sostituendo le cellule e la matrice
risulta così un migliore orientamento strutturale e maggiore
resistenza alla forza di trazione.
1. -diminuisce la vascolarizzazione e alcuni dei nuovi vasi si
riassorbono così il sangue che scorre diventa appropriato alla
quantità necessaria alla cicatrice.
2. -la qualità, forma, forza della cicatrice cambiano: il tessuto
debole ed immaturo con un orientamento casuale di fibre
disposte in 3 piani viene rimodellato linearmente. Questo
processo è il risultato di un numero di fattori inclusi il
rimaneggiamento del collagene, le fibre concatenate insieme e
l’ aumento dei legami intermolecolari.
E’ ormai generalmente riconosciuto che le forze interne ed
esterne applicate al tessuto riparato è il principale fattore
stimolante il rimodellamento. Le tensioni generate da movimenti
dolci in direzioni funzionali ri- orientano il collagene e rompono
ogni debole e non necessario legame(aderenze) che si era
formato. Lo stress meccanico ha in questo momento la sua
maggior influenza sul rimodellamento. Il rimodellamento può
continuare per anni sebbene più lentamente nel tempo. La
resistenza alla trazione del tessuto riparato nei legamenti
raggiunge il 50% del normale da 6 a 12 mesi dopo l’ incidente
e il 100% solo dopo 1-3 anni. La forza di una cicatrice
muscolare aumenta invece più velocemente perché è
maggiormente vascolarizzato.
SELF-PERPETUATING INFLAMMATION
La sequenza lineare degli eventi descritti precedentemente –
una reazione infiammatoria seguita da riparazione e
rimodellamento – è tipica delle lesioni acute, sia accidentali che
chirurgiche. In ortopedia comunque, ciò si verifica sia nelle
lesioni muscolari croniche sia nella lesione di tessuti, sia nei
fenomeni di “overuse” e tensioni eccessive nei tessuti indeboliti.
In questo caso la reazione dei tessuti presi in esame non è
sempre così lineare; l’infiammazione potrebbe essere
prolungata e la formazione del tessuto cicatriziale eccessiva e
inappropriata.
Il riposo solitamente fa sì che inizi la formazione di aderenze
dentro e attorno al sito lesionato. L’edema aumenta la tensione
tissutale e causa dolore, impedendo così i movimenti funzionali
che sono estremamente importanti nella prima fase della
rigenerazione. Senza una mobilizzazione appropriata non c’è
bilanciamento tra la formazione e la lisi degli elementi di
rigenerazione del tessuto interessato. Non risulta appropriato
l’allineamento del collagene e la forma finale del tessuto
cicatriziale tende a rimanere male organizzata. Ogni piccolo
stress applicato su questo nuovo tessuto è sufficiente a
distruggere le nuove fibre formatesi. Questo a sua volta
comporta una nuova risposta infiammatoria ed innesca un
circolo vizioso di disordini cronici e tessuto connettivo di qualità
inferiore.
Se si mantiene uno stato tale di infiammazione cronica, la
funzione dell’area interessata continua a danneggiarsi e porta
ad un ulteriore indebolimento del tessuto.
Cyriax pone attenzione a queste tipologie di infiammazione
croniche dei tessuti molli che partono da un trauma ma
continuano a lungo dopo che il trauma è stato risolto – dette
infiammazioni continue – particolarmente soggette ad accadere
anche in seguito a traumi di minore entità ad un legamento.
Occasionalmente questo può accadere anche in un tendine in
seguito ai fenomeni di “overuse”. Tenendo presente la reazione
infiammatoria nei tessuti molli traumatizzati, è chiaro che la
mancanza di movimento durante il periodo di riparazione e
rimodellamento che porta alla formazione di tessuto cicatriziale
potrebbe essere responsabile della formazione di lesioni
croniche.
La decisione se una lezione ha bisogno di riposo o movimento
non può essere presa dal paziente, che sente dolore e perdita
della funzione, e interpreta questi sintomi come una potenziale
minaccia che potrebbe essere ridotta con l’immobilizzazione. Lo
scopo principale nel trattamento delle lesioni muscolo
scheletriche è quindi guidare la rigenerazione dei tessuti
attraverso le fasi dell’infiammazione e riparazione per mezzo di
movimento appropriato che possa ridare il movimento senza
dolore.
Se si è verificata un’infiammazione cronica e continuata,
un’infiltrazione di corticosteroidi potrebbe interrompere questo
processo. La cicatrice non dà più dolore e il tessuto che ha
riacquistato il suo movimento funzionale e le giuste
sollecitazioni, inizia a rimodellarsi. Un altro approccio che
potrebbe aiutare a ridurre questa organizzazione del tessuto
cicatriziale è applicare un massaggio profondo trasverso
attraverso la manipolazione.
EFFETTI DELL’IMMOBILIZZAZIONE SULLA
GUARIGIONE
CAPSULA ARTICOLARE E LEGAMENTI
I disturbi del flusso sanguineo e linfatico nelle membrane
sinoviali influenzano l’apporto di nutrienti e la rimozione di
prodotti metabolici e di cellule distrutte. L’immobilizzazione
dell’articolazione riduce la concentrazione ialuronica del liquido
sinoviale ed è accompagnata da cambiamenti della
popolazione cellulare nella zona intimale della sinovia.
In uno studio sugli effetti dell’immobilizzazione nelle
articolazioni del ginocchio dei cani, è stata rilevata un’eccessiva
sedimentazione di tessuto connettivo. Col tempo la cicatrice e
le aderenze intra -articolari risultano colpevoli della riduzione
del movimento articolare. Nella matrice si verificano la perdita
del 4.4% di liquido extra cellulare ed una riduzione significativa
del contenuto di GAG (30-40%). La crescita di nuovi capillari
intorno al tessuto leso risulta diminuita. Altri studiosi hanno
analizzato gli effetti dell’immobilizzazione nell’articolazione del
ginocchio dei conigli. Hanno confermato i risultati nel cane ma
anche postulato che la perdita di liquido e dei GAG
diminuirebbe lo spazio fra le fibre collagene, e quindi
diminuirebbe il normale movimento tra le fibre.
L’orientamento casuale delle fibrille di nuova generazione e la
formazione di legami fra le nuove e le preesistenti fibre
collagene è responsabile della diminuzione della mobilità del
collagene e dei movimenti. Tali cambiamenti a livello della
matrice sono relativamente uniformi nel legamento, nella
capsula, nel tendine e nella fascia. Altri studi specifici sui
collaterali e sui crociati hanno dimostrato la lassità, la
distruzione nell’inserzione del legamento e una diminuzione del
carico dopo un’immobilizzazione di tre mesi.
CARTILAGINE
Molti autori hanno dimostrato anche gli effetti deleteri sulle
cartilagini dell’immobilizzazione.
1. L’accorciamento e l’ispessimento della capsula articolare dà
origine ad una triplicazione della cartilagine articolare, che
porterebbe ad un cambiamento degenerativo dell’articolazione.
2. La perdita di liquido e di GAG nella cartilagine diminuisce le sue
proprietà elastiche.
3. Diminuzione dell’apporto di sangue nella capsula comporta un
deposito di metaboliti sulla superficie articolare.
4. Gli enzimi lisosomi rilasciati dalla morte dei condrociti portano
ad un’autolisi della cartilagine proporzionale al tempo
dell’immobilizzazione.
IL MUSCOLO
E’ stata studiata la reazione muscolare nell’immobilizzazione.
Sono presenti:
1. Diminuzione della densità capillare e atrofia muscolare.
2. Diminuzione nella forza muscolare soprattutto durante la prima
settimana di immobilizzazione. Dopo due settimane di gesso si
ha una perdita del 20% della forza massima. Le fibre muscolari
lente con predominanza di metabolismo ossidativo, sono molto
suscettibili di immobilizzazione all’atrofia rispetto a quelle veloci.
3. Incremento del tessuto connettivo. Per prima cosa si verifica
una proliferazione negli spazi del perimisio e a volte anche negli
spazi dell’endomisio. Si ritiene che questo potrebbe indebolire
l’apporto vascolare al muscolo e potrebbe facilitarne la
degenerazione e rendere più difficile la rigenerazione. Sebbene
la struttura muscolare, il metabolismo e la funzione siano
particolarmente indeboliti dopo un’immobilizzazione, il quasi
totale recupero è possibile a patto che il programma di
riabilitazione parta con esercizi molto cauti ed eviti sforzi
volontari massimali.
4. Disturbi della coordinazione neuromuscolare dei gruppi
muscolari.
Gli stessi studi pongono attenzione alle reazioni sui vari
apparati, come i sistemi cardiovascolare, respiratorio,
locomotore e vegetativo, che potrebbero essere coinvolti
(tabella sottostante).
EFFETTI DELLA MOBILIZZAZIONE SULLA
GUARIGIONE
I benefici di una precoce mobilizzazione nella maggior parte
delle lesioni dei tessuti molli fu sostenuta da Ippocrate più di
2400 anni fa. La circolazione nella capsula è aumentata e ciò
aiuta l’apporto di nutrienti e l’eliminazione dei detriti cartilaginei.
I movimenti articolari hanno effetti benefici e nutrono la
cartilagine. Esperimenti accertati sull’influenza dell’attività fisica
nei legamenti e nei tendini sostengono che la forza del tessuto
connettivo migliora con gli esercizi riabilitativi e diminuisce con
l’immobilizzazione, a patto che tali esercizi siano di resistenza.
Gli animali allenati hanno una legamenti, giunzioni osseo
tendinee più spesse. Effetti simili riguardano la riparazione dei
legamenti che mostrano valori di forza significativamente
maggiori dopo che la riparazione è completa se non sono stati
immobilizzati. La precoce mobilizzazione influenza anche
considerevolmente i processi di rimodellamento e previene
formazioni di adesioni che potrebbero limitare i movimenti
articolari. Un altro vantaggio della precoce mobilizzazione è
l’effetto positivo sui muscoli scheletrici che migliorano la
circolazione, la forza e la resistenza e mantengono la
propriocezione, che assicura la stabilità attiva dell’articolazione.
Tab.
3.2
TRATTAMENTO DELLE LESIONI TRAUMATICHE DEI
TESSUTI MOLLI
Lo scopo del trattamento ortopedico è quello di restituire
funzionalità non dolorosa al tessuto connettivo. Durante le
ultime decadi è parso chiaro che l’applicazione di movimento
funzionale al connettivo danneggiato è estremamente
importante e dovrebbe essere il primo e principale obbiettivo
del terapista. Ovviamente la selezione delle tecniche dipenderà
da tanti fattori, così come lo stadio di lesione, il tessuto
coinvolto, la gravità, l’irritabilità e il dolore percepito dal
paziente.
LESIONI MUSCOLARI
Il dolore del muscolo post attività, la contusione, la rottura, la
mio sinovite e la miosite ossificante sono diversi tipi di lesioni
che possono accadere ai muscoli scheletrici.
DOLORE MUSCOLARE POST ATTIVITA’
Un dolore che si presenta dopo l’attività, a volte dopo 12-24 ore
dopo l’esercizio, è ben noto negli atleti e potrebbe essere
causato da un disturbo del metabolismo, con un alta
concentrazione di acido lattico e risultato di una reazione
infiammatoria: vasodilatazione, aumento della permeabilità
capillare ed edema. Tumefazione e mancanza di ossigeno
potrebbero irritare le terminazioni nervose e portare ad una
contrattura. Un’altra recente teoria dice che potrebbe essere
presente un danno al sarcomero, alle fibre collagene
intramuscolari che potrebbe portare ad una reazione
infiammatoria.
Lo stretching passivo e la contrazione attiva comportano
fastidio. Il dolore dura 3-4 giorni, diminuendo gradualmente nei
giorni seguenti. Un improprio riscaldamento, esercizi mal
eseguiti, preparazioni accelerate e corse effettuate prima che ci
sia una giusta condizione fisica, sono alcune delle cause che
possono causare dolore.
Il modo migliore per evitare questa condizione è essere sempre
in forma. Altre precauzioni possono essere.
1. Riscaldamento prima di iniziare un programma di esercizi.
2. Includere sempre esercizi di allungamento nel riscaldamento.
3. Graduale aumento del carico e della durata degli esercizi
4. Evitare eccessive tensioni muscolari
5. Permettere ai muscoli di eliminare i prodotti della loro attività
(defaticamento).
CONTUSIONI MUSCOLARI
E’ il risultato da colpo diretto sul ventre muscolare.
C’ è un grado variabile di severità caratterizzato dal dolore e dal
sanguinamento intra- extra muscolare con ampio gonfiore.
Il sanguinamento intra muscolare è più grave e perdura di più
nel tempo a causa della difficoltà di riassorbire l’ ematoma. Un
tale trauma non causa un forte dolore nell’ atleta “a caldo” ma è
nella notte o il giorno seguente che si presentano rigidità e
disabilità (vedi figura sottostante).
Lesione da contusione con tipico ematoma in prossimità della superficie ossea.
Le contrazioni attive contro resistenza portano dolore e lo
stretching passivo del muscolo è limitato e doloroso.
La terapia consiste nell’ aspirazione dell’ ematoma(entro 3
giorni) dopo che sia stata applicata immediatamente una
compressione mediante bende elastiche. Può essere prescritto
un breve periodo di riposo ma mai completo e prolungato. Dopo
pochi giorni può iniziare il trattamento con dolce frizioni
trasverse profonde e contrazioni attive con il muscolo in
accorciamento.
LESIONI MUSCOLARI MINORI
LESIONE ACUTA:
Ci sono traumi o sforzi muscolari che derivano da improvvise e
violente sollecitazioni e portano disabilità. Strappi accadono
spesso durante insolite contrazioni che producono una più
elevata forza muscolare di quando il muscolo è contratto in
isometrica o il concentrica.
E’ stato inoltre dimostrato che i muscoli bi articolari come il
bicipite femorale e il gartocnemio sono più a rischio degli altri.
La zona più vulnerabile sembra essere la giunzione muscolo
tendinea. L’ immediata risposta al trauma è l’ infiammazione,
associata ad edema ed emorragia localizzata.
Gli eccessivi edema ed emorragia dovrebbero essere ridotti il
più possibile. Accumuli di sangue non si limitano al muscolo
stesso ma passano attraverso il perimisio e la fascia nello
spazio sottocutaneo.
Di regola il dolore è direttamente proporzionale alla misura del
danno.
TRATTAMENTO
L’ immediata induzione all’ anestesia locale presso il sito della
lesione blocca gli impulsi che sono responsabili della
contrattura muscolare. Crioterapia come alternativa è stata
criticata. Anche se si conosce l’ effetto positivo sulla soglia del
dolore, effetti fisiologici e le procedure di applicazione sono
ancora basati principalmente su scoperte sia empiriche sia
cliniche Van Wingerdin suggerisce che crioterapia,
specialmente quando viene applicato nella fase acuta della
lesione, potrebbe causare edema,inibizione del processo di
guarigione e aumento delle reazioni infiammatorie.
Dal giorno seguente, contrazioni attive o contrazioni elettriche,
con il muscolo in posizione di completo accorciamento per
mantenere la mobilità ampliando il ventre muscolare.
Nelle fasi successive di guarigione( granulazione e
rimodellamento) iniziano formazioni intramuscolari con anormali
aderenze e cicatrici che costituiranno una barriera meccanica
all’ allargamento muscolare durante la contrazione, una
fondamentale funzione del muscolo.
II massaggio trasverso profondo simula questo allargamento e
previene nuove aderenze.
Esso potrebbe iniziare il giorno dopo l’ infortunio e vorrebbe dire
che la riparazione è iniziata.
Un leggero massaggio viene effettuato quotidianamente per un
breve periodo di tempo.
Sia un allungamento passivo intenso e forti resistenze
muscolari possono causare danni al sito lesionato ed devono
essere evitati fino a che il recupero non sia buono. E’ stato
dimostrato che la capacità contrattile recupera rapidamente.
Una volta che il paziente è libero da dolore e con completo
range di mobilità, ripetitivi esercizi di stretching sembrano dare
un importante contributo al futura prevenzione di queste lesioni.
Il ritorno allo sport può essere concesso quando la forza dell’
arto infortunato è stata riportata al 10%di quella della gamba
sana (di solito dopo tre- sei settimane).
LESIONI CRONICHE
Le nella lesione cronica inizia coprendo le fibre
trasversalmente. Il range di allargamento è compromesso e le
contrazioni contro la resistenza sono dolorose. Un punto
doloroso può essere palpato anche se può essere difficile
quando la lesione si trova in profondità, per esempio il ventre
del bicipite brachiale o l estensore radiale breve del carpo. Il
dolore probabilmente risulta da distensione tra tessuto
cicatriziale e quello normale, da variazioni locali di tensione.
TRATTAMENTO
E’ indicato una frizione trasversale profonda sul sito della
cicatrice 2 volte la settimana per 20 minuti.
Per mantenere gli effetti della frizione dovrebbero seguire
contrazioni attive ed elettriche, con il ventre muscolare che
deve ogni volta tornare in una completa posizione di
rilassamento.
Il muscolo si contrae entro i suoi limiti e ciò viene ripetuto per 5
min a intervalli regolari. Quando la lesione è nella giunzione
muscolo tendinea, le contrazioni attive ed elettriche sono
inefficaci, e il trattamento è solo la frizione profonda trasversale.
Gli steroidi non vengono impiegati nelle lesioni muscolari.
Scoperte recenti sul modello animale indicano che il cortisone
potrebbe dare effetti positivi a breve termine, ma causare danni
irreversibili nel processo di guarigione del muscolo, portando
disorganizzazione strutturale delle fibre nuove e marcata
diminuzione della capacità di generare forza.
MIOSINOVITE
E’ una condizione dolorosa descritta da Cyriax, derivante dal
overuse di un muscolo. Nei casi più gravi è accompagnata dal
crepitio durante il movimento. Questa inusuale condizione
sembra verificarsi solo nel ventre dell’ abduttore lungo ed
estensore del pollice e nella giunzione muscolo tendinea del
tibiale anteriore. Quest’ ultimo problema è ben noto nelle
reclute militari che marciano per inconsuete ed elevate
distanze.
MIOSITE OSSIFICANTE
Questa condizione è caratterizzata dalla progressiva
formazione ossea benigna; può verificarsi dopo forti contusioni
al tessuto muscolare,al connettivo, ai vasi e al periosteo. La
patogenesi è mal compresa. Essa si manifesta
prevalentemente nei maschi fra i 15 e 30 anni. I siti comuni
sono il brachiale e il quadricipite. Questa condizione patologica
è riscontrabile anche negli adduttori dell’ anca, gran pettorale e
i depositi ossei sono spesso connessi con le ossa sottostanti.
E’ sempre presente la seguente triade:
1. -aumento del dolore
2. -palpabile e crescente massa nel muscolo colpito
3. -graduale diminuzione della gamma di movimenti nelle
articolazioni adiacenti.
La storia di gravi e recenti contusioni al muscolo colpito è utile
per la prima valutazione perché i risultati radiografici diventano
positivi solo dopo 2-4 settimane dopo il trauma.
La situazione potrebbe essere scambiata per tumori ossei e
osteomieliti; non è raccomandato nessun trattamento specifico.
La formazione ossea potrebbe riassorbirsi col tempo ma il
recupero può richiedere da 1 a 2 anni. Da evitare la chirurgia
precoce perché può aggravare la formazione di osso. Se i
sintomi persistono può essere presa in considerazione la
rimozione ma solo dopo che il tessuto osseo è maturo e senza
il verificarsi di nuove modifiche.
LESIONI TENDINEE
I tendini trasmettono forza dal ventre muscolare all’osso.
Poiché il tendine presenta sempre un diametro minore rispetto
al muscolo, il carico trasmesso al tendine sarà più grande per
ogni unità di diametro rispetto al ventre muscolare.
La disfunzione può originarsi da cambiamenti nel tendine o nei
tessuti circostanti dello stesso.
Le lesioni tendinee possono
essere classificate nel modo seguente:
1. Lesioni tendinee da affaticamento (tendinite)
2. Peritendinite (tenosinovite, tenovaginalite)
3. Tendinosi
4. Tendinite con peritendinite
5. Gonfiore locale di un tendine
6. Rottura completa
TENDINITE
Quando lo strappo di un tendine lacera alcune fibre, sembra
che si verifichi sempre in quelle parti del tendine dove la
vascolarizzazione è relativamente scarsa. Il punto di inserzione
nell’osso e parti specifiche del tendine sono considerate zone di
vascolarizzazione critiche.
Buoni esempi sono una zona nel tendine di Achille, 2,5 cm circa
sopra l’inserzione del calcagno, e il tendine del sovraspinato
vicino all’inserzione sul tubercolo maggiore.
Oltre i 25 anni la vascolarizzazione dei tessuti tendinei
diminuisce (di circa il 30%) e ciò aumenta la loro vulnerabilità.
Le lesioni sono principalmente causate dall’affaticamento. Ad
ogni modo la risposta meccanica di un tendine ad un carico non
dipende soltanto dall’intera forza applicata esternamente ma è
anche strettamente legata allo stato del tendine. Il sovraccarico
può alterare la microcircolazione che, specialmente nelle zone
di ipovascolarità, influenza negativamente i processi metabolici.
Se ciò continua, ha inizio il processo di degenerazione,
chiamato “tendinosi”. All’inizio del processo si ha una
condizione
degenerativa
che
non
presenta
reazioni
infiammatorie e quindi segnali clinici e sintomi risultano
totalmente assenti.
Dal momento in cui un carico normale sforza il tendine e lacera
alcune fibre, inizia la reazione infiammatoria. Il trattamento di
lunga durata con corticosteroidi o i periodi di immobilizzazione
possono ulteriormente influenzare negativamente la condizione
del collagene e portare ad un ulteriore deterioramento e
diminuzione del numero di fibre. Nello sport un clima rigido, un
equipaggiamento non adeguato e delle tecniche di allenamento
sbagliate (per esempio la mancanza di riscaldamento che
include l’assenza di stretching, un aumento troppo veloce del
carico e della durata degli esercizi) possono tutti influenzare
negativamente la condizione.
Le reazioni infiammatorie nella tendinite sono localizzate non
soltanto nelle fibre strappate ma anche intorno ad esse.
Qui si verificano l’edema, la crescita dei capillari, la migrazione
dei leucociti e l’invasione di cellule mesenchimali, che
producono nuove generazioni di fibroblasti e portano ad una
larga proliferazione di tessuto connettivo intorno al sito
lesionato.
LESIONI TRAUMATICHE ACUTE
Nelle lesioni traumatiche acute 48 ore dopo la lesione, fibrille
collagene di nuova generazione iniziano a chiudere la zona
dove manca il tessuto attraverso la formazione di tessuto
cicatriziale. Le cicatrici possono essere dolorose per molto
tempo e spesso possono presentare una resistenza alla
trazione inferiore, specialmente se la reazione infiammatoria
iniziale è stata eccessiva e le fasi di granulazione e di
rimodellamento inadeguate.
TRATTAMENTO
Per
evitare
l’infiammazione
eccessiva
e
stimolare
un
rimodellamento più efficace, la mobilizzazione moderata e la
frizione trasversale sono utilizzate per orientare il collagene
distribuito casualmente, in una direzione funzionale. Questo
inoltre evita la formazione di aderenze anormali. La terapia
inizia il giorno dopo che la lesione si è verificata e il massaggio
dovrebbe essere leggero e superficiale per evitare che le nuove
fibrille appena generate si rompano. La terapia secondo queste
linee guida va protratta giornalmente per la prima settimana e a
giorni alterni durante la seconda e la terza settimana. Dopo tre
settimane si possono aggiungere delle contrazioni attive prive
di carico. E’ consigliabile fare un bendaggio per supportare la
struttura e prevenire movimenti inadeguati. E’ necessaria una
valutazione attenta, per calcolare il grado di attività e il grado di
reazione locale. Il paziente dovrebbe essere molto cauto nel
tornare alla piena attività fino a che la lesione non risulti
completamente indolore.
LESIONI CRONICHE (OVERUSE)
TRATTAMENTO
Nelle lesioni tendinee croniche, il massaggio di frizione
trasversa effettuato sul punto preciso può costituire una tecnica
molto utile che può anche portare sollievo a lungo. La frizione
trasversale è fatta allo scopo di completare il movimento
trasversale della struttura del collagene del tessuto connettivo.
In questo modo si evita la formazione di aderenze mentre le
aderenze esistenti sono mobilizzate. Il carico ed il movimento
dei tessuti connettivi fatti con regolarità durante la guarigione
della cicatrice possono anche stimolare la formazione ed il
rimodellamento del collagene. Un altro approccio è quello di
infiltrare localmente una piccola dose di corticosteroide. Ciò
riduce velocemente la reazione infiammatoria cronica ma
agisce anche sulla fase proliferativa ad anche rimodellante – la
biosintesi del collagene è alterata dai corticosteroidi. Per questo
motivo le infiltrazioni locali di steroidi dovrebbero essere fatte
soltanto all’inserzione tenoperiostale e mai in relazione al corpo
di un tendine per paura di una possibile lacerazione. Un altro
svantaggio dell’infiltrazione di steroidi è il tasso più elevato di
ricadute (intorno al 25%) dopo l’iniziale successo terapeutico.
Si ritiene che il dolore persistente sia causato da cambiamenti
degenerativi irreversibili nel tendine. In questo caso viene
consigliata la rimozione tramite terapia chirurgica. Anche in
questo caso la terapia può prevedere sessioni di frizione
trasversale effettuate in modo progressivo fino a che il paziente
non manifesta più alcun sintomo. Dopo di che, si inizia il
programma di riabilitazione.
TENOSINOVITE
La tenosinovite è una lesione ben nota della caviglia o del polso
dove i tendini presentano un rivestimento. L’irruvidimento delle
superfici scivolose dei tendini (guaina) e dello strato interno o
viscerale del rivestimento è la conseguenza di una reazione
infiammatoria, normalmente uno strappo o movimenti ripetitivi.
Durante il movimento le superfici ruvide si sfregano e questo
provoca dolore. In molti casi il crepitio leggero è palpabile ed
altrettanto il gonfiore. Il crepitio è un segno allarmante che può
indicare problemi reumatoidi.
TRATTAMENTO
Consiste di una frizione trasversale profonda per condizioni
recenti o croniche ma è indicato soltanto nelle lesioni post
traumatiche. La frizione restituisce il movimento scorrevole e
indolore del tendine in relazione allo strato interno del
rivestimento.
In alternativa si può iniettare una piccola quantità di
sospensione steroidea tra il tendine ed il rivestimento. Alcune
lesioni rispondono più positivamente al massaggio mentre per
altre l’iniezione risulta più efficace.
Qualsiasi attività che causi dolore dovrebbe essere evitata fino
a che tutti i sintomi scompaiono.
TENOVAGINALITE
La tenovaginalite è principalmente la lesione del rivestimento
del tendine, che è spesso associata a gonfiore e debolezza ma
non presenta mai il crepitio. Tra le cause più probabili c’è
l’usura ma spesso si verifica anche spontaneamente. Le
tipologie non specifiche di tenovaginaliti vanno distinte da
quelle che presentano cause specifiche come l’infezione
batterica, l’artrite reumatoide, la gotta e la gonorrea.
TRATTAMENTO
Per le tipologie non specifiche di tenovaginaliti, la terapia
prevede l’introduzione di una piccola quantità di steroide tra il
tendine e il rivestimento, che produce un immediato sollievo.
Nei casi più persistenti si può provare la frizione profonda
trasversale anche se spesso è necessaria l’incisione del
rivestimento.
Nelle tenovaginaliti specifiche la terapia è quella del disturbo
sotto menzionato.
TENDINOSI
Si tratta di una condizione degenerativa del tendine, non
accompagnata da reazioni infiammatorie e quindi spesso non
presenta sintomi clinici. La lesione è caratterizzata da un
visibile scolorimento del tessuto e dalla perdita della lucentezza
della superficie del tendine.
A livello microscopico la lendinosi è caratterizzata da una
perdita marcata di collagene. Le fibre presentano un corso
intricato e irregolare ed una forma altrettanto irregolare. Tra le
fibre, le cavità colme di fluido allentano il tessuto. Il numero di
fibroblasti è diminuito e i loro nuclei si sono trasformati.
Accanto a questa distruzione locale, ci sono anche segnali di
rigenerazione come mostrano la proliferazione di fibroblasti
sottili, la formazione di nuovi di capillari e di nuove cellule
mesenchimali, che sintetizzano le fibrille collagene giovani per
riempire la zona dove manca il tessuto. In questo processo di
granulazione la necrosi e la calcificazione sono insufficienti.
All’inserzione (zona di transizione) del tendine il numero di
cellule cartilaginee aumenta mentre i fibroblasti mostrano segni
di degenerazione con gonfiore delle membrane. Ciò disturba la
sintesi delle proteine e comporta cambiamenti radicali nel
collagene con perdita completa della struttura. La
degenerazione fibrina è sempre più consistente di quella ialina.
Se la rigenerazione è assente, spesso si verifica la
calcificazione.
Molti autori hanno dato spiegazioni riguardanti il processo di
calcificazione. Alcuni ritengono che un cambiamento del pH in
alcalosi insieme ad una diminuzione nel metabolismo possano
creare le circostanze che aumentano il livello di calcio e di ioni
fosfati e che causano la cristallizzazione. Altri ritengono che
queste calcificazioni siano il risultato della lacerazione di piccole
parti della struttura cartilagineo-ossea dalla loro normale
attaccatura,
lacerazione
che
comporta
la
successiva
osteogenesi nella zona interessata.
GONFIORE LOCALE DEL TENDINE
Si verifica di frequente nei tendini flessori digitali del palmo della
mano. Quando tali gonfiori sono localizzati al livello delle
sommità metacarpali, essi occupano e possono fissarsi al
momento della flessione nella parte distale del rivestimento del
tendine. Spesso l’allungamento è possibile soltanto con aiuto.
Questo sintomo è noto come “indice” della mano destra o
pollice .
TRATTAMENTO
A volte per influire sulla componente infiammatoria del gonfiore
risulta efficace l’infiltrazione di steroide. Se però ciò non dà gli
effetti sperati, l’alternativa è la rimozione chirurgica del tessuto
gonfio (della cicatrice e/o dei depositi di calcio) o il taglio della
parte circoscritta del rivestimento.
La Figura 3.18 dà una visione generale della localizzazione e
della terapia delle lesioni muscolotendinee.
ROTTURA COMPLETA
La rottura completa di un tendine generalmente ha origine da
un trauma indiretto. Sembra verificarsi sempre nel mezzo del
tendine. Le lacerazioni acute sono quelle che si verificano
improvvisamente, generalmente inseguito ad una singola
lesione. Le lacerazioni croniche sono quelle insidiose all’inizio
che si verificano in seguito ad un caricamento ripetitivo di un
tendine degenerato e indebolito. Le rotture tendinee si
verificano soprattutto alla spalla, al polso e al calcagno. Alla
spalla l’incidenza di lacerazioni della cuffia dei rotatori nella
popolazione va dal 30% al 60%.
Le rotture del tendine di Achille e del tibiale posteriore sono
anch’esse abbastanza frequenti. Le situazioni anatomiche
speciali dei tendini flessori ed estensori del pollice e dell’indice li
predispongono a carichi elevati che possono alterare la loro
struttura istologica fino a romperli.
La cicatrizzazione della rottura di un tendine dipende dal
tendine stesso e dalle reazioni dei tessuti circostanti. Alcuni
tendini, tra cui quello di Achille, hanno la notevole capacità di
cicatrizzarsi dopo la rottura, mentre altri no. Per esempio le
lacerazioni della cuffia dei rotatori generalmente non si
cicatrizzano
e,
se
lo
fanno,
rimane
un
indebolimento
permanente. La cicatrizzazione della rottura di un tendine di
Achille non è diversa dalle reazioni generali dei tessuti dopo un
danno meccanico: la fase iniziale di essudazione è seguita
dalla
granulazione
vascolare
e
dalla
proliferazione
dei
fibroblasti. La sintesi del collagene inizia nella prima settimana
e raggiunge il culmine dopo circa quattro settimane. Poi
continua per circa tre mesi. La maturazione e il rimodellamento
iniziano alla fine della terza settimana e continuano fino ad un
anno dalla lesione.
La forza meccanica della cicatrizzazione di un tendine è
correlata al processo istologico di riparazione. Durante la
seconda fase la forza aumenta ma risulta ancora insufficiente
ad impedire un ulteriore tensione sulla ferita. Per questo motivo
la regione deve sempre essere immobilizzata fino a che non ha
inizio il processo di maturazione (circa tre settimane dopo la
lesione). In quel periodo la disposizione delle fibrille collagene
non è organizzata e il rimodellamento dipende interamente
dalla presenza delle forze di tensione ripetitive applicate al
tessuto cicatriziale. Numerosi studi sostengono che il carico
passivo ciclico controllato del tendine che sta guarendo,
applicato dopo la fase iniziale di guarigione (tre settimane) è
efficace nel diminuire la formazione di aderenze anormali e
nell’aumentare la forza di tensione del tessuto.
LESIONI LEGAMENTOSE
TRATTAMENTO PER LA CURA DELLE LESIONI ACUTE E
CRONICHE
I regimi di terapia rimangono soggetto di controversie e
spaziano
dalla
politica
delle
nessuna
terapia,
alla
mobilizzazione anticipata e all’applicazione di cerotti, fino
all’immobilizzazione
con
il
gesso.
Comunque
gli
studi
sperimentali dei decenni scorsi confermano la convinzione
clinica che i legamenti lesionati guariscono meglio sotto carichi
funzionali piuttosto che tenendoli a riposo. Gli effetti del carico
sui legamenti sono stati ampiamente studiati e dagli studi è
risultato evidente che il rimodellamento dei tessuti risponde in
maniera estremamente positiva al carico ciclico e al movimento.
Gli studi a lungo termine sulle distorsioni della caviglia hanno
evidenziato che i risultati migliori sono ottenuti quando si è
optato per la mobilizzazione anticipata. Altri studi hanno
mostrato che le risposte migliori sono ottenute con la terapia
funzionale anticipata. Poiché la ricostruzione dei legamenti
della caviglia posticipata dà ancora buoni risultati, non c’è
bisogno di terapia chirurgica anticipata e per prima cosa va
sempre
sperimentata
la
terapia
conservativa
con
mobilizzazione anticipata. Per quanto riguarda l’articolazione
del ginocchio molti studi hanno anche dimostrato che il
trattamento non chirurgico di un legamento collaterale mediale
isolato dà risultati positivi tanto quanto la riparazione chirurgica,
ma con una riabilitazione significativamente più veloce.
Nonostante questi studi, molti medici e chirurghi affrontano il
trattamento delle lesioni legamentose in modo “anatomico”: se
una
lesione
è
sospetta
o
dimostrata
radiologicamente,
l’approccio medico deve essere quello di ripararla il più in fretta
possibile. Questo è possibile mediante la parziale o totale
immobilizzazione oppure con la sutura anticipata – lo stesso
approccio utilizzato nel caso di fratture, dove le parti separate
dell’osso vengono fissate accostandole. Questo modo di
pensare in maniera anatomica non corrisponde alla realtà
funzionale delle lesioni del tessuto connettivo molle – la
funzione del legamento non è in alcun modo paragonabile con
la funzione dell’osso. Mentre l’osso deve essere forte e solido, il
legamento deve permettere e controllare i movimenti entro certi
limiti. Per raggiungere questo scopo il tessuto legamentoso
deve essere abbastanza mobile per cambiare posizione
continuamente. Le stesse proprietà riguardano il tessuto
cicatriziale che deve essere non soltanto forte per evitare un
movimento eccessivo, ma deve essere anche abbastanza
mobile per permettere un movimento sufficiente. Se tale
principio viene trascurato e la cicatrice diventa eccessivamente
aderente (all’osso), si verificano continui problemi funzionali. La
mobilizzazione precoce previene tali aderenze nella struttura e
intorno ad essa. La tensione durante la deposizione del
collagene allinea le fibrille collagene appena generate nella
direzione della sollecitazione e previene anche la formazione di
legami disposti in maniera casuale. Di conseguenza la cicatrice
risulta più resistente nella direzione in cui viene esercitata la
forza. La tensione evita inoltre che il tessuto cicatriziale
aderisca all’osso. Il movimento stimola la sintesi protoglicana,
importante per la lubrificazone del tessuto connettivo, e
mantiene la distanza critica tra le fibre preesistenti.
E’ decisamente efficace iniziare la mobilizzazione dall’inizio,
prima che le fibrille di nuova generazione sviluppino legami
casuali in maniera anormale e irregolare. Ciò può essere
ottenuto attraverso la frizione trasversale profonda e con
movimenti
passivi.
Con
la
mobilizzazione
precoce
può
verificarsi una difficoltà comune: l’infiammazione traumatica e il
dolore intenso durante i movimenti più leggeri sono grossi
impedimenti alla mobilizzazione dei tessuti connettivi. In questa
situazione, Cyriax sostiene l’infiltrazione in lesioni localizzate di
piccole quantità di steroidi, non appena il paziente viene
visitato. Questo riduce la fase acuta di infiammazione ed
incoraggia il paziente a muovere la parte lesa anzitempo con
tutti gli effetti benefici che ne conseguono. Nelle lesioni diffuse
questo approccio è impraticabile ed il massaggio trasversale
profondo oltre che i movimenti passivi sono sostituiti, anche se
esercizio e movimento devono essere modificati fino a che il
dolore non viene più avvertito.
La “distrazione” del legamento è il risultato dell’eccessivo
movimento
dell’articolazione
in
mancanza
del
controllo
muscolare. La zona di transizione tra la fibrocartilagine
mineralizzata e l’osso è il luogo della maggior parte delle
separazioni tra legamenti ed ossa. Ad ogni modo la distorsione
può verificarsi anche nello stesso legamento. Ne è un valido
esempio il legamento collaterale mediale del ginocchio, dove le
lacerazioni si verificano spesso a metà o appena sotto la linea
dell’articolazione adiacente alla tibia. A seconda del grado di
gravità, le lesioni legamentose si dividono in tre livelli:
Grado 1: un leggero elongazione con micro lacerazioni nella
struttura legamentosa
Grado 2: una distrazione più acuta con parziale rottura del
legamento
Grado 3: il legamento è completamente lacerato o è avulso
dall’attaccamento dell’osso.
Tale classificazione è piuttosto arbitraria e sebbene sia
possibile distinguere una piccola lesione da una totale
separazione, la differenza tra i livelli 1 e 2 è sempre soggettiva.
Le lesioni legamentose possono anche essere classificate
tenendo conto del tempo che è trascorso dall’incidente che le
ha causate:
1. Acuta: fino a 48 ore
2. Subacuta: da 48 ore a 6 settimane
3. Cronica: più di 6 settimane.
Questa classificazione è importante in relazione alla terapia.
Le distorsioni con incompleta rottura del legamento sono
generalmente
piuttosto
dolorose
e
comportano
spasmi
muscolari e pseudo immobilizzazione. Ciò rende difficoltoso
l’esame clinico, per questo spesso occorre il Diazepam o
l’anestesia generale per completarlo.
Nelle lacerazioni totali raramente si avverte forte dolore e, nelle
lacerazioni di ginocchio e caviglia il paziente spesso può
camminare senza aiuto. Ma la paura di provare dolore porta il
paziente ad evitare attività come salire e scendere le scale o
accosciarsi.
La valutazione clinica di un’articolazione compromessa a livello
acuto dovrebbe essere effettuata il prima possibile – entro
poche ora dall’incidente – altrimenti dolore, gonfiore e spasmo
muscolare renderanno impossibile i test appropriati. Questo è
particolarmente necessario nelle lesioni di primo e secondo
grado, nelle quali questi sintomi sono molto evidenti. La storia e
la conoscenza del meccanismo dell’incidente sono importanti
aiuti per la diagnosi del legamento lesionato. In molti casi
fragilità ed edema localizzati indicano il luogo anatomico della
lacerazione.
TRATTAMENTO
La distorsione legamentosa minore dovrebbe essere trattata in
maniera tradizionale. I legamenti si rimarginano ma è
necessario non distorcerli durante la prima parte della
granulazione. Per esempio dopo una lesione al legamento
collaterale mediale dell’articolazione del ginocchio, per i primi
10 giorni occorre evitare l’allungamento totale.
Nello stato acuto, le reazioni traumatiche come dolore e
gonfiore dovrebbero essere mantenute al minimo. Per questo
motivo sono molto importanti la compressione e la posizione
elevata dell’estremità.
In un legamento del ginocchio o della caviglia slogato, se il
movimento è necessario dovrebbero essere usate le stampelle.
Il giorno successivo inizia la fisioterapia. La frizione trasversale
viene esercitata per muovere il tessuto danneggiato avanti e
indietro sopra l’osso sottostante ad imitazione del suo normale
comportamento. Questo evita l’orientamento casuale delle
fibrille di nuova generazione e la formazione di legami casuali
anormali tra le fibrille rigenerate e le fibre collagene
preesistenti. In questo stato acuto la frizione profonda
trasversale non deve durare più di un minuto poiché non si
devono ledere le cicatrici più resistenti. Comunque essa
dovrebbe essere delicata in rapporto al movimento del tessuto
danneggiato.
In
seguito
l’articolazione
viene
mossa
passivamente nella maniera più graduale possibile senza
causare dolore. Lo stesso movimento (o movimenti) vengono
ripetuti attivamente. Non si dovrebbe tentare di aumentare
l’esercizio durante le fasi acuta e subacuta. In una distorsione
dell’articolazione
dell’arto
inferiore
esistono
le
seguenti
istruzioni: applicazione dei bendaggi sull’articolazione per
proteggerla da movimenti involontari è una misura addizionale
utile, specialmente se il paziente è ansioso. I pazienti trattati in
questo modo recuperano molto più rapidamente.
Un’alternativa è l’infiltrazione di una piccola quantità di steroidi
nel luogo della lesione. L’iniezione va fatta entro le prime 48 ore
–
nella
fase
iniziale
di
essudazione.
Questa
riduce
l’infiammazione traumatica e previene la maggior parte di
cambiamenti strutturali e di riflesso. Anche il dolore scompare,
cosa che permette al paziente di muovere l’articolazione
normalmente. A questo punto la frizione trasversale profonda
perde efficacia.
Le
iniezioni
di
steroidi
durante
la
granulazione
e
la
cicatrizzazione possono portare ad avere pochi fibroblasti, una
diminuzione nella formazione di fibre collagene ed una cicatrice
più debole. Però questi effetti non sono stati riscontrati in
seguito ad un’unica iniezione.
Allungare troppo un legamento spesso causa una lassità
permanente con conseguente instabilità dell’articolazione.
Cyriax sottolinea la propensione dei legamenti non controllati
dai muscoli a sviluppare un tale rilassamento permanente e cita
come esempi i legamenti sternoclavicolare, acromioclavicolare,
sacroiliaco e sacrococcigeo, la sinfisi pubica, i legamenti
crociati del ginocchio e i legamenti tibiofibulari inferiori. Dopo il
trauma lo spasmo del riflesso muscolare non è in grado di
rendere stabili queste articolazioni. Nei legamenti intracapsulari
(come i legamenti crociati), una causa della mancata
cicatrizzazione può essere data dalla condizione sinoviale, dalla
limitata migrazione di fibroblasti e dalla crescita vascolare
interna ridotta.
La successiva infiammazione traumatica può essere ridotta con
i modi già spiegati. Per prevenire il rilassamento occorre evitare
completamente i movimenti, attraverso l’immobilizzazione
dell’articolazione o l’intervento chirurgico. Tali misure vanno
attuate preferibilmente entro sette giorni.
Dopo
il
recupero
l’eccellente
funzionamento
riduce
il
rilassamento, mentre il rilassamento cronico cessa di essere
doloroso con il tempo o con l’infiltrazione locale di steroide.
Nelle articolazioni controllate dai muscoli è molto meno
frequente che si verifichi il rilassamento permanente.
Lo spasmo del riflesso muscolare rende efficacemente stabile
l’articolazione. Le lesioni di I e II grado trattate in questo modo,
guariscono facilmente. Anche i risultati della terapia tradizionale
nelle lesioni di III grado sono positivi nella maggioranza dei casi
ma la condizione essenziale è che la lesione sia isolata. E’ poi
consigliata
l’immobilizzazione
parziale
per
evitare
ogni
movimento involontario durante il recupero. Il perdurare
dell’instabilità in queste articolazioni può essere più o meno
compensata dalla rigidità
dei muscoli e dei tendini che si
trovano sopra l’articolazione. Gli esercizi di rinforzo sono molto
importanti e devono essere eseguiti seguendo un adeguato
programma. Se necessario, bendaggi e tutori possono dare
ulteriore supporto.
Nell’intervento chirurgico il tessuto fibroso denso viene utilizzato
per ricostruire il legamento – la fascia lata, parte del tendine
patellare su altri tendini. Un innesto guarisce il tessuto ricettivo
ma non darà mai la forza che esso aveva prima del trapianto. In
ogni caso gli innesti migliorano significativamente la stabilità
delle articolazioni.
LESIONI CAPSULARI
Artriti traumatiche, capsuliti e sinoviti hanno tutto vogliono dire
tutte la stessa cosa: l’infiammazione dell’intera capsula dovuta
ad un più o meno recente trauma. Questa risulta invisibile ai
raggi X e quindi l’accertamento non può escludere la diagnosi.
Se il trauma ha danneggiato il sistema linfatico e la rete
vascolare nella tonaca intima, l’integrità della membrana
sinoviale e quindi la sua funzione cellulare risulterà alterata in
maniera importante. L’aumentata permeabilità di piccole venule
permette al plasma di penetrare e si ha l’espansione. Il gonfiore
intra articolare aumenta la tensione nella capsula e inoltre irrita
diversi recettori sensibili. Si prova dolore e si verifica l’inibizione
del riflesso dei muscoli che può ulteriormente avere effetto
sull’articolazione.
Se
il
paziente
avverte
dolore
e
gonfiore
improvviso
all’articolazione, nel giro di pochi minuti, potrebbe trattarsi di
enartrosi. La velocità di apparizione dell’effusione e l’acuto
dolore eccedono di gran lunga quello causato da un fluido
completo. Tramite la palpazione si avverte che l’articolazione è
calda e più tesa rispetto a quando l’effusione è completa. Il
sangue nell’articolazione è molto irritante ed esercita un’azione
erosiva sulla cartilagine. Deve essere aspirato in una volta,
dopo di che la rimanente effusione sinoviale viene rimossa
pochi giorni dopo.
Dopo la lesione le articolazioni sostenute dai muscoli
sviluppano in breve tempo una limitazione del movimento con
uno schema capsulare. Nelle recenti artriti tale limitazione ha
origine dall’azione difensiva del muscolo che è riflessivo e
controlla i movimenti che potrebbero ulteriormente irritare la
capsula. I muscoli entrano in azione e ciò può essere verificato
provando un particolare movimento delicato.
Nello stadio cronico lo stato infiammatorio perdura a causa
degli effetti dei frammenti cartilaginei, dagli elementi del sangue
e dagli enzimi proveniente dalle cellule distrutte, che attivano
cellule della membrana sinoviale a produrre eccessivo fluido di
qualità inferiore contenente molecole di acido ialuronico e che
sono
più
piccole
sia
come
dimensioni
che
come
concentrazione. La resistenza alla frizione tra le superfici
articolari
aumenta
dell’eccessiva
di
conseguenza
proliferazione
e
collagene.
riduce
Si
l’inibizione
verifica
la
contrazione della capsula e una limitazione dei movimenti, nello
schema capsulare. In assenza di spasmo muscolare l’end-feel
diventa meno duro che può sembrare più elastico.
TRATTAMENTO
I movimenti conservano la mobilità dell’articolazione. Essi
hanno l’effetto di mantenere una struttura articolare normale.
Nei traumi recenti, il dolore limita il movimento attivo ed è
essenziale, particolarmente nella gente di mezza età e negli
anziani in cui le aderenze post traumatiche sono inclini a
formarsi a ridare un pieno range di movimento il prima
possibile. Il movimento attivo assistito e passivo migliora
l’apporto vascolare, rimuove i piccoli frammenti cartilaginei,
riassorbe l’edema o l’emartro più velocemente, aiuta nel
trasporto dei nutrienti e dei metaboliti dalle e alle cellule
cartilaginee, e prevengono la formazione di aderenze e
contrazioni capsulari. I movimenti dovrebbero essere eseguiti
fino al punto in cui si sente la limitazione ma non il dolore. Tutte
le possibili direzioni di movimento devono essere provate una
ad una, e un piccolo ma consistente aumento del range deve
essere evidente giorno per giorno. Se non si vedono tali
miglioramenti,
sono
indicate
iniezioni
intra
articolari
di
corticosteroidi. Nella fase cronica l’allungamento della capsula
richiede molte ripetizioni di spinte costanti e protratte nel tempo
finchè il paziente le può sopportare – circa per un minuto. Si
producono infine aderenze capsulari ma non può essere atteso
un miglioramento del range a breve termine. Nel periodo in cui
il miglioramento è lento il terapista e il paziente devono
dimostrare
rispettivamente
pazienza
e
persistenza.
La
diatermia ad onde corte fatta per 15 minuti prima della
mobilizzazione diminuisce il dolore dell’allungamento capsulare.
I segni e i sintomi dell’attività possono controindicare movimenti
forzati. Il dolore in assenza di movimento, specialmente di
notte, il segnale di dolore e l’inabilità a stare sdraiati a letto
portando pesi sull’articolazione affetta, sono tutti sintomi che
indicano che siamo in una fase attiva della lesione e i
movimenti forzati possono aumentare il problema. Il calore
locale e lo spasmo muscolare sono segnali che accompagnano
tale evento e indicano che è opportuna un’iniezione di
cortisonici. Se il paziente si rifiuta, in alternativa ci sono
tecniche leggere di distrazione dell’articolazione messa in
posizione neutra. Il terapista inizia con distrazione di minima
ampiezza senza dolore, intermittenti e con leggera irregolarità
nella
profondità
e
nella
distribuzione.
Effettuato
quotidianamente per la prima settimana e a giorni alterni nelle
settimane seguenti, il dolore dovrebbe cessare e il range
migliorare
lentamente
sebbene
non
in
tutti
i
casi
di
infiammazione traumatica.
l disordine interno nell’articolazione spinale e in quella del
ginocchio è un’eccezione in cui i movimenti forzati sono ancora
eseguiti nonostante segni e sintomi di attività. Interventi
manipolativi fanno sparire rapidamente segni e sintomi e in tal
modo dimostrano l’assenza reale di un trauma capsulare. I
movimenti forzati non dovrebbero essere fatti nelle artriti
traumatiche delle seguenti articolazioni periferiche
1. Gomito: mobilizzazioni passive per ridurre recenti rigidità post
traumatiche piuttosto che aumentare il range di movimento;
inoltre sono controindicate a causa della possibilità di verificarsi
di una miosite ossificante. Un iniezione di corticosteroidi è molto
indicata e dà una ripresa piu rapida.
2. Anca: artite traumatica il miglior trattamento è il riposo o l
immobilizzazione.
3. Inter e metacarpo falangee nella mano e nel piede:queste
articolazioni rispondono male alle mobilizzazioni forzate, le
articolazioni delle dita del piede possono essere iniettate di
cortisonici.
4. Radioulnare prossimale:l aggravamento dei sintomi può essere
causato degli esercizi attivi.
Articolazioni non sotto al nostro controllo volontario: dopo un
danno non ci si aspetta delle adesioni. I movimenti forzati sono
inutili e dannosi; il riposo e i cortisonici sono una buona
alternativa.
Nei bambini la formazione di aderenze dopo un trauma
discorsivo non avviene, sono anche qui da evirare i movimenti
forzati.
PRINCIPI DI PREVENZIONE:
1. Il riscaldamento
2. Il lavoro eccentrico
3. Il lavoro isoinerziale
4. Lo squilibrio tra flessori ed estensori
IL RISCALDAMENTO: ASPETTI FISIOLOGICI E
APPLICAZIONI NEL GIOCO DEL CALCIO.
E' ormai pratica diffusa e consolidata quella di far effettuare ai
calciatori una fase di "riscaldamento muscolare" (warm up)
prima della seduta d'allenamento o della partita. Sebbene
quest'attività sia accettata e adottata dalla maggior parte degli
allenatori, non tutti conoscono le necessità fisiologiche che la
rendono indispensabile. Principalmente questa fase d'attività
fisica preliminare è fatta svolgere per prevenire gli infortuni
muscolo-scheletrici correlati alla pratica sportiva, ma un
secondo e non meno importante fine è, come tratteremo più
diffusamente di seguito, quello di creare le condizioni ideali
cardiorespiratorie e metaboliche per una performance ottimale.
Infatti, se da un lato il riscaldamento condotto per un tempo
troppo breve è inefficace, dall'altro una fase di riscaldamento
troppo lunga può addirittura inficiare il rendimento della
prestazione in partita. Non solo la durata ma anche l'intensità
con cui è svolto il riscaldamento è un fattore di notevole
importanza per le possibili ripercussioni che si potrebbero
determinare sull'attività muscolare e di conseguenza sulla
prestazione sportiva.
Diverse sono le tecniche di riscaldamento utilizzate dagli
allenatori:
Tecniche di riscaldamento muscolare
Passivo
determina un aumento
della temperatura
corporea utilizzando
mezzi esterni (docce
calde, massaggi, onde
corte diatermiche)
Attivo
movimenti generalizzati
Generale
del corpo non specifici
per lo sport praticato
Attivo
attività fisica che
Specifico
coinvolge gruppi
muscolari
specificamente attivi
durante la gara
Mezzi attraverso i quali si ottiene il
riscaldamento muscolare
Attivià fisica
Stretching
Tra queste le migliori sembrano essere quelle di riscaldamento
specifico. Si abbinano a queste le tecniche di stretching che si
rendono necessarie per migliorare la flessibilità sia statica sia
dinamica, mentre è ancora controverso se effettivamente
inducano un miglioramento della performance.
I benefici che derivano da procedure di riscaldamento attivo si
devono principalmente ascrivere agli aggiustamenti fisiologici
indotti a livello dell'apparato cardiovascolare, su i sistemi di
trasporto dell'ossigeno da un incremento della temperatura
muscolare, e più in generale della temperatura corporea
"interna", e infine alla mobilizzazione di diversi ormoni
(adrenalina, noradrenalina, glucagone, cortisolo, GH). La
maggior parte di questi aggiustamenti è dipendente dalla
temperatura. Un innalzamento della temperatura, indotto
dall'esercizio fisico nella fase di warm up, determina una più
rapida e completa dissociazione dell'ossigeno dalla sua
molecola trasportatrice, l'emoglobina, rendendolo disponibile in
modo più pronto e massivo per i muscoli attivi (metabolismo
ossidativi di tipo aerobico). A livello cellulare l'incremento di
temperatura abbassa il livello critico cui avvengono importanti
reazioni biochimiche e velocizza l'attività dei mitocondri delle
cellule muscolari rendendo in tal modo più efficiente
l'utilizzazione dei substrati per l'energetica muscolare. Anche la
meccanica muscolare trae beneficio dall'innalzarsi della sua
temperatura che a sua volta provoca una riduzione della
viscosità interna del muscolo. Ne consegue che il muscolo può
effettuare contrazioni più rapide e più forti e tollerare maggiori
carichi di lavoro senza correre il rischio di andare incontro a
lesioni traumatiche. La temperatura corporea influenza anche la
sensibilità dei recettori nervosi e la velocità di trasmissione degli
impulsi nervosi, in altri termini le temperature più alte
incrementano le funzioni del sistema nervoso.
Quest'incremento d'attività del sistema nervoso indotto dalla
fase di riscaldamento sembra essere particolarmente utile negli
sport, calcio compreso, in cui è richiesto un rapido controllo a
feedback dei movimenti effettuati (non solo in rapporto alle
tattiche di gioco quali i movimenti di gruppo nei specifici ruoli,
ma soprattutto nell'esecuzione di schemi motori che sottendono
al gesto tecnico). Per quanto riguarda l'apparato
cardiovascolare il warm up determina un aumento di flusso
ematico nelle aree muscolari sollecitate che vengono
privilegiate rispetto al distretto viscerale. In tal modo si realizza
mediante una ridistribuzione del flusso sanguigno una più
rapida ottimizzazione della gettata cardiaca per i distretti
muscolari attivi. Alla base di questi aggiustamenti
cardiocircolatori c'è un incremento delle catecolamine circolanti
(adrenalina e nor-adrenalina) e degli stimoli eccitatori che
originano dal centro cardioregolatore del bulbo come risposta
riflessa agli stimoli che prevengono da i meccano recettori
muscolari in seguito all'esercizio fisico.
Tali ormoni adrenergici determinano anche un rapido
incremento della sudorazione in risposta all'esercizio
incrementale della fase di riscaldamento. Questa fase di
sudorazione "rapida" è di notevole importanza poiché attenua
l'ipertermia. In altri termini si ottiene un aumento della
temperatura cutanea, cui consegue la sudorazione, senza che
la temperatura corporea "interna" subisca particolari
innalzamenti. Una fase di riscaldamento muscolare ben
condotta, per intensità e durata, può apportare un
miglioramento della prestazione. Infatti, com'è stato
sperimentalmente verificato, se essa si protrae per 10 minuti ad
un'intensità pari al 40% del massimo consumo di ossigeno
(O2max) si può ottenere un aumento della capacità di
endurance e un ritardo dell'innesco della soglia anaerobica in
partita - o comunque nell'esercizio fisico che fa seguito al
riscaldamento. I vantaggi sopra descritti sono da riferirsi ad un
riscaldamento attivo, perché utilizzando il riscaldamento
passivo si ottiene solo un innalzamento della temperatura, ma
non si ottiene un aumento di flusso nei muscoli ne la
ridistribuzione del volume ematico, necessaria come si è detto
per ottimizzare la gittata cardiaca. Va comunque sottolineato
che la fase di riscaldamento va adattata, per intensità e durata,
alle condizioni di fitness del soggetto nonché alle condizioni
ambientali (temperatura, umidità, ventilazione ecc.) presenti al
momento della partita o dell'allenamento. Infatti, essa dovrà
essere più lunga e più intensa nei soggetti più allenati e quindi
meglio condizionati per ottenere un ottimale innalzamento della
temperatura corporea che induca i sopracitati aggiustamenti.
D'altro canto non deve essere particolarmente lunga o intensa
per non provocare, all'opposto, fenomeni di fatica che possono
far abbassare il rendimento in gara. Il warm up deve variare in
rapporto alle condizioni ambientali, diventando
necessariamente più lungo e poi più intenso nelle giornate
fredde, mentre sarà più blando, ma comunque sempre
presente, nei periodi caldi. In condizioni di bassa temperatura
ambientale, per ottenere un riscaldamento più rapido e
prolungato è conveniente fare uso di abbigliamento sportivo
realizzato con materiale isolante dal punto di vista termico. In
tal modo il calore emanato dal corpo non viene dissipato
nell'ambiente. Anche in condizioni climatiche particolarmente
calde è necessario effettuare una fase di warm up che preceda
la seduta di allenamento o la partita. Un parametro che può
essere facilmente controllato e che risulta essere un indice
abbastanza sensibile dell'avvenuta "messa in moto" muscolare
è dato dall'incremento di sudorazione (soprattutto in ambiente
freddo). Si potrebbe valutare anche la frequenza cardiaca, che
a valori di 100-110 battiti al minuto dovrebbe stare ad indicare
l'avvenuta sollecitazione dell'apparato cardiovascolare.
Ricordiamo però che anche i valori di frequenza cardiaca sono
influenzati dalla condizione di fitness del soggetto.
Concludendo è opportuno sottolineare che tra le forme di
riscaldamento è da preferirsi quell'attiva. L'intensità e la durata
della fase di riscaldamento devono essere adattate alla
condizione atletica della squadra e alle situazioni ambientali. Si
propone un semplice schema da adottare per effettuare il warm
up pre-allenamento o pre-partita. Nel calcio, essendo uno sport
di squadra, il riscaldamento avviene in gruppo, con la sola
eccezione dei portieri che generalmente effettuano procedure di
riscaldamento differenziato. Regola generale è che il
riscaldamento deve avere una durata globale almeno non
inferiore ai 15 minuti e deve essere completato in prossimità
dell'inizio della partita. Se questa viene ad essere ritardata sarà
conveniente effettuare una nuova fase di riscaldamento "di
richiamo". I carichi di lavoro da utilizzare devono essere
progressivi. Pertanto è opportuno cominciare con esercizio
aerobico a bassa intensità (corsa lenta) con abbinati esercizi
generali, che coinvolgono i quattro cingoli articolari con attività
di tutti gli arti. Questa condizione permette un più rapido
aggiustamento cardiorespiratorio, essendo più ampia la massa
muscolare globalmente attiva. Seguiranno esercizi che
coinvolgono specificamente i gruppi muscolari degli arti inferiori.
Questa prima fase, di bassa intensità e di maggiore durata, è
anche di preparazione alla fase di allungamento muscolare
effettuata con esercizi di stretching. Infatti, il muscolo
"riscaldato" dalla precedente attività si lascerà più facilmente
allungare nell'esercizio, riducendo la stiffness complessiva mioosteo-articolare.
Questa fase è di notevole importanza, poiché eseguita
secondo corrette posture, può preservare il muscolo da traumi
indiretti. Si adotta in genere anche una fase di stretching alla
fine dell'allenamento o della partita, perché questo tipo di
esercizio tende a far salire il rendimento del recupero, in altre
parole riduce la fatica muscolare.
L'ultima fase del riscaldamento prevede il passaggio a esercizi
di maggior intensità ma di minore durata (skip, balzi,
spostamenti laterali, scatti) con riduzione progressiva dei tempi
di recupero. Si dovrebbe ottenere in tal modo il raggiungimento
degli scopi del riscaldamento: preparare i gruppi muscolari per
ottenere un miglior rendimento in partita e evitare che le
sollecitazioni in gara possano indurre lesioni dell'apparato
muscolo scheletrico.
ALLENAMENTO ECCENTRICO E PREVENZIONE DEI
DANNI MUSCOLARI
L'evento lesivo a livello muscolare, costituisce uno degli insulti
traumatici più ricorrenti in ambito sportivo. L'entità della lesione
può andare dal semplice stiramento, spesso associato a rottura
dei piccoli vasi, con comparsa di dolore e tumefazione, sino allo
strappo muscolare completo. Le conseguenze per lo sportivo,
che appaiono ovviamente correlate all'entità della lesione
subita, sono sempre comunque sgradevoli e comportano
sempre una sospensione, più o meno lunga, dell'attività
agonistica e l'attuazione di un'idonea terapia fisica.
Il danno strutturale della fibra muscolare può essere causato,
sia da una singola contrazione muscolare, come dall'effetto
cumulativo di una serie di contrazioni. In ogni caso, il
meccanismo maggiormente correlato al possibile
danneggiamento della fibra muscolare risulterebbe essere la
contrazione di tipo eccentrico.
CONTRAZIONE ECCENTRICA
La contrazione di tipo eccentrico è un particolare tipo di
attivazione muscolare durante la quale il muscolo produce
forza, anziché accorciandosi come durante il lavoro
concentrico, allungandosi. Per spiegare in termini pratici questo
concetto di meccanica muscolare, immaginiamo di tenere in
mano con il braccio piegato a 90°, un manubrio il cui peso sia
maggiore rispetto alla massima forza esprimibile dal bicipite,
poniamo 60 kg. In questo caso, nonostante ogni sforzo, non
può certamente flettere il braccio e portare il manubrio verso la
spalla, abbiamo appena detto che il suo peso è maggiore della
forza, anzi il braccio si distenderà verso il basso, proprio in virtù
del grosso carico che è tenuto in mano. L'unica cosa che si è in
grado di fare in questa situazione, è cercare di rallentare al
massimo la caduta del carico, grazie appunto ad una
contrazione eccentrica del bicipite. In questa
condizione il muscolo funziona come un vero e proprio "freno":
più si riuscirà a rallentare la caduta del peso, maggiore sarà la
forza di tipo eccentrico espressa.
DANNO STRUTTURALE DOVUTO ALLA CONTRAZIONE
ECCENTRICA
La ragione della maggior incidenza traumatica a livello
muscolare, riscontrabile durante una situazione di contrazione
eccentrica, è soprattutto imputabile alla maggior produzione di
forza registrabile nel corso di quest'ultima, rispetto a quanto non
avvenga nella modalità di attivazione di tipo concentrico od
isometrico. Infatti, durante una contrazione eccentrica,
-1
effettuata alla velocità di 90° s , la forza espressa dal distretto
muscolare risulta essere di ben tre volte maggiore di quella
espressa, alla stessa velocità, durante una contrazione
concentrica. Inoltre, durante una contrazione eccentrica, risulta
maggiore anche la forza prodotta dagli elementi passivi del
tessuto connettivo del muscolo sottoposto ad allungamento.
Soprattutto con riferimento a questo ultimo dato, occorre
sottolineare come anche il fenomeno puramente meccanico
dell'elongazione, possa giocare un ruolo importante
nell'insorgenza dell'evento traumatico, visto che questo ultimo
può verificarsi, sia in un muscolo che si presenti attivo durante
la fase di stiramento, come in un distretto muscolare che sia
passivo durante la fase di elongazione. Durante la contrazione
eccentrica il muscolo è, in effetti, sottoposto ad un fenomeno di
"overstretching" che, in quanto tale, può determinare
l'insorgenza di lesioni a livello dell'inserzione tendinea, della
giunzione muscolo-tendinea, oppure a livello di una zona
muscolare resa maggiormente fragile da un deficit di
vascolarizzazione. E' interessante notare come siano i muscoli
pluriarticolari quelli maggiormente esposti ad insulti traumatici,
proprio per il fatto di dover controllare, attraverso la contrazione
eccentrica, il range articolare di due o più articolazioni).
Anche la diversa tipologia delle fibre muscolari presenta una
differente incidenza d'evento traumatico. Le fibre a contrazione
rapida (FT), sono, infatti, maggiormente esposte a danni
strutturali rispetto a quelle a contrazione lenta (ST),
probabilmente a causa della loro maggior capacità contrattile,
che si traduce in un'accresciuta produzione di forza, e di
velocità di contrazione, rispetto alle fibre di tipo ST. Inoltre i
muscoli che presentano un'alta percentuale di FT, sono
generalmente più superficiali e normalmente interessano due o
più articolazioni, fattori entrambi predisponenti al danno
strutturale. Inoltre è interessante notare come l'insulto
traumatico sia prevalentemente localizzato a livello della
giunzione muscolo-tendinea, a testimonianza del fatto che in
questa zona, come del resto nella porzione finale della fibra
muscolare, avvenga il maggior stress meccanico. In ultimo
occorre sottolineare il particolare aspetto metabolico connesso
alla contrazione di tipo eccentrico. Durante la contrazione di
tipo eccentrico, poiché la vascolarizzazione muscolare è
interrotta, il lavoro svolto è di tipo anaerobico, questo
determina, sia un aumento della temperatura locale, che
dell'acidosi, oltre ad una marcata anossia cellulare. Questi
eventi metabolici si traducono in un'aumentata fragilità
muscolare ed in una possibile necrosi cellulare, sia a livello
muscolare, che del connettivo di sostegno.
L'allenamento eccentrico come metodologia d'allenamento
muscolare di tipo "preventivo".
Considerando quindi il fatto che il muscolo si presenta
particolarmente vulnerabile nel momento in cui sia sottoposto
ad una contrazione di tipo eccentrico, soprattutto quando
quest'ultima sia di notevole entità, come nel caso di uno sprint,
di un balzo o di comunque un gesto di tipo esplosivo, nasce
l'esigenza di "condizionare" i distretti muscolari maggiormente a
rischio con un tipo di lavoro consono a questa particolare
esigenza. Si tratta quindi di agire secondo una metodologia di
lavoro che comporti la ricerca dell'instaurazione di un ambiente
muscolare acido, condizione immediatamente seguita, senza
soluzione di continuità, da una serie di contrazioni eccentriche
rapide (definibili come eccentriche-flash) effettuate sull'atleta da
un operatore, oppure da una contrazione eccentrica lenta e
controllata (che potremmo definire come eccentrica-classica).
L'acidosi muscolare può essere prodotta da una serie di scatti a
velocità massimale, ancor meglio se effettuati su distanze
relativamente brevi (20-30 metri) con arresto e cambi di
direzioni immediati, in modo da ricalcare, nella biomeccanica di
corsa, il più possibile il modello prestativo.
Esempio 1:
L'esercitazione è complessivamente composta da una serie di
5 scatti a velocità massimale effettuati su di una distanza breve
(20 metri), con arresto e cambiamento di direzione, effettuati
senza soluzione di continuità, abbinati ad una serie di "
contrazioni flash" ( 10-15 ripetizioni per gamba) a carico del
bicipite femorale.
In tal modo il condizionamento muscolare è orientato verso un
progressivo adattamento nello sviluppare contrazioni
eccentriche rapide ed intense in condizioni di forte acidosi e di
marcata anossia cellulare. Questo tipo di lavoro, come riportato
nell'esempio 1, si dimostra particolarmente interessante per il
bicipite femorale per il semimembranoso e semitendinoso. Per
provocare una marcata acidosi locale, del bicipite femorale, è
possibile indurre quest'ultima attraverso un'esercitazione
muscolare settoriale, come l'esercizio di leg curl, eseguito ad
esaurimento
muscolare completo, immediatamente seguito dall'esercitazione
eccentrica, come descritto dall'esempio 2.
Esempio 2 :
Per provocare una marcata acidosi locale, del bicipite
femorale, è possibile effettuare un esercitazione muscolare
settoriale, come il leg curl, eseguito ad esaurimento muscolare
completo (65-70% del carico massimale per 12-10 RM),
immediatamente seguito da una serie di "contrazioni flash" (10 15 ripetizioni per gamba).
Un altro schema di lavoro interessante, sempre a carico del
bicipite femorale, è costituito da una serie di corsa calciata,
eseguita ad alta intensità, con l'ausilio di bande elastiche, della
durata di alcuni secondi, seguita da una serie di contrazioni
eccentriche-flash (esempio 3) o da contrazioni eccentriche di
tipo tradizionale. Ricordiamo che una serie eccentrica, definibile
come di tipo "classico", comporta l'utilizzo di un carico sovramassimale (110%-120% del carico massimale) ed un numero di
ripetizioni compreso tra 3 e 4, la fase eccentrica deve essere
eseguita molto lentamente e naturalmente la fase concentrica
deve essere effettuata grazie ad un aiuto esterno. Data la
diversità della modalità di contrazione eccentrica tra il
cosiddetto "eccentrico-flash" ed il metodo "eccentrico classico",
sarebbe buona norma adottare entrambi questi tipi di lavoro, al
fine di ottenere un condizionamento muscolare consono ad
entrambi i pattern di attivazione
Esempio 3:
Un altro schema di lavoro a carico del bicipite femorale, può
prevedere una serie di corsa calciata, eseguita ad alta intensità,
con l'ausilio di bande elastiche, della durata compresa tra i 20
ed i 30 '', immediatamente seguita da una serie di contrazioni
eccentriche-flash (10 -15 ripetizioni per gamba).
Questi esempi esercitativi, che naturalmente posso essere
integrati o modificati, sempre restando in questa ottica
metodologica, possono quindi costituire sia un egregio lavoro di
tipo preventivo nei confronti dei possibili danni muscolari, sia,
ovviamente con i dovuti adattamenti, fornire una solida base di
condizionamento muscolare per ciò che riguarda i piani di
lavoro riabilitativo susseguenti ad eventi traumatici a livello
muscolare.
LAVORO ISOINERZIALE YO-YO
Alla fine degli anni ’80, il crescente interesse per i viaggi
spaziali di lunga durata ha posto il problema della salute degli
astronauti. In assenza di gravitá il loro sistema muscolo
scheletrico, non piú chiamato a sorreggere il peso del tronco,
subisce una marcata atrofia muscolare (perdita di massa e
forza) ed una diminuzione della densitá minerale ossea. Per
questo motivo le Agenzie Spaziali Americana (NASA) ed
Europea (ESA) hanno iniziato a cercare una soluzione al
problema dell’allenamento degli astronauti nello spazio. La
soluzione é giunta dagli studi di Per Tesch ed Hans Berg, due
ricercatori presso il prestigioso Karolinska Institutet di
Stoccolma, che ogni anno assegna il premio Nobel in Medicina
e Fisiologia. Utilizzando un volano messo in rotazione da un
cinghia, Tesch e Berg hanno realizzato una macchina per
l’allenamento resistivo che funziona indipendentemente dalla
forza di gravitá. Questa tecnologia, anche nota come
isoinerziale, é stata brevettata col nome Yo-Yo Inertial
TechnologyTM per la somiglianza con
l’omonimo giocattolo. In letteratura scientifica i dispositivi Yo-Yo
sono anche indicati come flywheel exercise devices.
Il sistema (Fig. 1) funziona come segue:
durante la fase concentrica (CON) dell’esercizio, il muscolo
viene contratto con la massima forza possibile tirando una
cinghia (o una corda) arrotolata sull’asse del volano,
mettendolo in rotazione ad alta velocitá. La cinghia ha una
lunghezza tale da essere completamente svolta alla fine del
movimento. � per via della propria inerzia, il volano continua a
ruotare riavvolgendo la cinghia nel senso opposto, tirando a sé
l’arto ed iniziando la successiva fase eccentrica (ECC). Dopo
una blanda resistenza iniziale, il soggetto inizia a frenare
tirando la cinghia fino a completo arresto del volano.
Ricominciando a tirare si inizia la successiva ripetizione, e cosí
via per tutta la durata dell’esercizio.
É possibile variare l’inerzia montando un numero maggiore o
minore di volani.
L’efficacia della tecnologia isoinerziale é stata provata da
numerosi studi di laboratori indipendenti e piú di 150
pubblicazioni su riviste scientifiche internazionali. La sua
applicazione é stata estesa con successo
al settore dello sport, dove viene utilizzata per l’allenamento e
la prevenzione degli infortuni in atleti e squadre di élite. Poiché
atrofia muscolare e decalcificazione ossea sono effetti
osservabili anche in pazienti costretti all’ immobilitá per trauma,
malattia o etá.
l’impiego della tecnologia Yo-Yo puó essere esteso anche alla
riabilitazione ed alla medicina geriatrica.
RESISTENZA VARIABILE ED ILLIMITATA
Una delle differenze principali rispetto agli esercizi
convenzionali (macchine a pesi, bilancieri o manubri) è che,
mentre con i pesi la resistenza é costante ed equivale al carico
impostato (esercizio isotonico), nei dispositivi Yo-Yo la
resistenza é variabile ed é in ogni istante proporzionale alla
forza sviluppata: maggiore è la forza, maggiore sará
l’accelerazione con la quale il volano reagisce (esercizio
isoinerziale).
Con i pesi, l’esercizio termina quando la forza
massima che si riesce a sviluppare scende,
a causa della fatica, sotto al carico impostato.
Ne consegue che tutte le ripetizioni, tranne l’ultima,
sono per definizione sub-massimali.
In un dispositivo Yo-Yo ogni ripetizione é sempre svolta alla
massima forza che l’atleta riesce a produrre, pur se questa
decresce con la fatica. Ne consegue che la “dose” di
allenamento (lavoro) per un dato numero di ripetizioni é
superiore che con i pesi. Inoltre, non esistendo una soglia di
carico minima, é possibile proseguire l’esercizio fino ad
esaurimento.
Per via del carico costante, le macchine a pesi
richiedono inoltre speciali camme per compensare le variazioni
del braccio di leva del muscolo lungo l’escursione articolare.
Tali camme, studiate per un’antropomorfia “media” possono
essere non ottimali per atleti con statura fuori standard o con
deficit a particolari
angoli articolari, per esempio in seguito a lesioni.
Grazie alla resistenza variabile, i dispositivi Yo-Yo si
adattano invece in maniera ottimale alla forza che l’atleta riesce
a sviluppare in ciascun istante ed a ciascun angolo articolare.
Inoltre, mentre in un esercizio tradizionale la scelta del carico é
critica nel determinare il numero di ripetizioni
per serie, in un dispositivo Yo-Yo é possibile usare la stessa
inerzia per un’amplissima gamma di utilizzo, sia a forze
bassissime che molto intense.
Peculiaritá unica delle macchine isoinerziali, l’inerzia stabilisce
piuttosto la velocitá alla quale l’esercizio è svolto. In altre
parole, ciascuna ripetizione é sempre massimale, e l’inerzia
determina esclusivamente la velocitá di esecuzione: minore é
l’inerzia, maggiore
sará l’accelerazione e decelerazione del volano, la velocitá di
esecuzione e la conseguente “esplosivitá”
del gesto atletico.
Per ultimo l’esercizio isoinerziale, essendo a forza
variabile, é molto piú simile al normale funzionamento del
muscolo che non un esercizio a forza costante.
Nello sport, per esempio, la grande maggioranza dei gesti
riguarda l’accelerazione e la decelerazione a
forza elevata di una massa inerziale (per esempio una palla o
una parte stessa del corpo).
Una macchina Yo-Yo ricrea la stessa modalitá di
funzionamento, trasformando l’accelerazione di una massa
inerziale rotante (il volano) in un gesto mono- o multiarticolare.
Per questi motivi l’allenamento eccentrico consistente
nell’esporre il muscolo, in condizioni controllate, a carichi
eccentrici elevati, é attualmente riconosciuto come il piú
efficace metodo di prevenzione delle lesioni.
Esso ha inoltre dimostrato di promuovere un maggiore
miglioramento delle caratteristiche contrattili del muscolo
(incremento della forza muscolare e sintesi di proteina
miofibrillare).
Sono stati anche riportati risultati incoraggianti nell’uso
dell’allenamento eccentrico per la cura di tendinopatie achilee
e patellari.
Data la maggiore efficienza muscolare in tale fase, la modalità
piú efficace per promuovere allenamento eccentrico é lo
sviluppo del cosiddetto sovraccarico eccentrico, ovvero la
generazione di forza e potenza di picco superiore a quella della
fase concentrica. Durante esercizi convenzionali tuttavia, la
fase eccentrica é sottosviluppata.
In tali esercizi, lo sforzo prodotto viene trasformato in energia
potenziale gravitazionale (sollevamento del peso),
successivamente dissipata durante la fase di abbassamento.
L’area sottesa alla curva della potenza rappresenta l’energia
trasformata, ed é pertanto uguale per la fase concentrica ed
eccentrica. Poiché la fase eccentrica ha una durata maggiore
(velocitá minore) di quella concentrica, la potenza eccentrica é
inferiore. In esercizi Yo-Yo, lo sforzo si traduce invece in
energia cinetica rotazionale del volano, successivamente
dissipata durante la fase eccentrica. Non essendoci fenomeni di
attrito, anche qui l’energia (l’area sottesa alla curva della
potenza) é uguale per le fasi concentrica ed eccentrica. In
questo caso é peró possibile ritardare la fase di frenata,
lasciando inizialmente riavvolgere la cinghia senza opporre
sforzo.
Ne risulta un tempo minore per dissipare
l’energia cinetica del volano e una conseguente potenza (=
energia / tempo) eccentrica maggiore.
Piú lungo é il ritardo nella frenata, maggiore sará il
sovraccarico eccentrico prodotto.
Si puó osservare come la forza nell’esercizio tradizionale,
sostanzialmente costante e pari al carico impostato (le lievi
fluttuazioni sono dovute alle forze inerziali di accelerazione e
decelerazione del carico), sia decisamente inferiore a quella
nella macchina Yo-Yo.
La potenza eccentrica é inoltre minore nella macchina
convenzionale. Il grafico in basso infine, mostrante l’attivitá
elettrica muscolare (EMG) nei quadricipiti, evidenzia una molto
piú marcata attivazione muscolare eccentrica nella macchina
Yo-Yo che in quella tradizionale.
Studi ed applicazioni pratiche
I risultati di uno studio comparativo di 5 settimane, consistente
in 14 sessioni di allenamento unilaterale degli estensori del
ginocchio.
Per lo studio sono stati selezionati 16 soggetti, la metá dei quali
si é allenata su una leg extension tradizionale e l’altra metá su
una macchina Yo-Yo.
Forza massimale e volume muscolare (misurato mediante
risonanza magnetica) sono stati comparati prima e dopo
l’allenamento.
Sebbene l’incremento di volume muscolare sia stato
equivalente per le due macchine, l’incremento della forza
massimale é stato significativo solo per il gruppo Yo-Yo.
Allo scopo di valutare l’efficacia dello Yo-Yo come mezzo di
prevenzione dell’atrofia muscolare, sono stati condotti diversi
studi finanziati dall’Agenzia Spaziale Europea (ESA).
In uno di questi, i soggetti sono stati costretti a letto (bed rest)
per 90 giorni, per indurre un’atrofia muscolare simile a quella
osservata in durante permanenza nello spazio.
Metá dei soggetti è stata inoltre sottoposta ad un regime di
allenamento consistente in alternativamente 2 e 3 sessioni alla
settimana di 4 x 7 ripetizioni su una leg press Yo-Yo
opportunamente equipaggiata. Nonostante nei 90 giorni la
durata totale netta degli esercizi sia stata di soli 30-40 min, ció
é stato sufficiente per prevenire il calo di massa muscolare,
della forza isometrica e della forza esplosiva concentrica ed
eccentrica.
Figura 6: effetto dell’atrofia indotta sul volume muscolare e
compensazione mediante utilizzo di macchine Yo-Yo
Altrettanto interessanti sono i risultati di una ricerca condotta su
30 giocatori di calcio professionisti provenienti da due squadre
della lega Svedese di serie A. I giocatori sono stati divisi in due
gruppi, ai quali è stato somministrato un identico regime di
allenamento. In aggiunta, durante la pre-stagione, metá di essi
hanno effettuato sedute di allenamento eccentrico preventivo
per i muscoli ischiocrurali con una macchina Yo-Yo. Al termine
della stagione, su un totale di 13 infortunati (Fig. 7), quelli
appartenti al gruppo sottoposto ad allenamento eccentrico
aggiuntivo hanno riportato un numero di lesioni tre volte
inferiore (3 infortunati contro 10). Tale gruppo ha inoltre
riportato un incremento significativo della forza massima e delle
prestazioni su un test di velocitá massima in 30 minuti.
RAPPORTO FLESSORI/ ESTENSORI AAII
Fattori comuni a tutte le lesioni muscolari sono la mancanza di
estensibilità e lo squilibrio nella forza dei muscoli flessoriestesonsori dello stesso arto e fra i 2 arti.
Si può avere uno squilibrio nella forza dei muscoli ischiocrurali
dei due lati del paziente e vi può essere anche una riduzione
del rapporto tra flessione (ischiocrurali) ed
estensori(quadricipite).
Un rapporto di forza tra flessori ed estensori inferiore a 0,6 o
uno squilibrio di forza superiore al 10% tra ischiocrurali di
destra e di sinistra può essere un fattore causale di lesione
degli ischiocrurali.
Molti studi hanno utilizzato dinamometri isocinetici per definire
un giusto rapporto di flessione ed estenione lo standard è stato
per anni 0.5/0.6.
Oggi è chiaro che questo rapporto è variabile a seconda se il
soggetto è maschio o femmina e a seconda dello sport
praticato.
Lo squilibrio destra/sinistra è un fattore in grado di aumentare il
rischio di lesione degli ischiocrurali alle estremità inferiori.
Inoltre per ridurre il rischio di lesione degli ischiocrurali è
raccomandabile un rapporto del 50/65% tra ischiocrurali e
quadricipite.
BIBLIOGRAFIA
Robertosassi.it
INGJER F., STRØMME S. B.: Effects of active, passive or no warm-up on the
physiological response to heavy exercise . Eur J Appl Physiol 40, 273-282, 1979.
WIKTORSONN-MÖLLER M., ÖBERG B., EKSTRAND J., GILLQUIST J.: Effects of
warming- up, massage and stretching on range of motion and muscle strength in the
lower extremity . Am J Sports Med 11(4) : 249-252, 1983.
SHELLOCK F. G., PRENTICE W. E.: Warming-up and stretching for improved
physical performance and prevention of sports related injuries . Sports Med 2: 267278, 1985.
CHWALBINSKA-MONETA J., HÄNNINEN O.: Effect of active warming-up on
thermoregulatory, circulatory and metabolic responses to incremental exercise
inendurance-trained athletes . Int J Sports Med 10: 25-29, 1989.
RODEMBURG J.B., STEEMBEEK D., SCHIERECK P., BÄR P. R.: Warm-up,
stretching and massage diminish harmful effects of eccentric exercise . Int J Sports
Med 15:414-419, 1994.
PRICE M.J.; CAMPBELL I.G. : Thermoregulatory responses during prolonged upperbody exercise in cool and warm conditions . J Sports Sci Jul;20(7):519-27, 2002.
BURNLEY M.; DOUST J.H.; JONES A.M.: Effects of prior heavy exercise, prior sprint
exercise and passive warming on oxygen uptake kinetics during heavy exercise in
humans . Eur J Appl Physiol Aug;87(4-5):424-32, 2002.
GRAY S.C.; DE VITO G.; NIMMO MA: Effect of active warm-up on metabolism prior
to and during intense dynamic exercise . Med Sci Sports Exerc Dec;34(12):2091-6,
2002
INGJER F., STRØMME S. B.: Effects of active, passive or no warm-up on the
physiological response to heavy exercise . Eur J Appl Physiol 40, 273-282, 1979.
WIKTORSONN-MÖLLER M., ÖBERG B., EKSTRAND J., GILLQUIST J.: Effects of
warming- up, massage and stretching on range of motion and muscle strength in the
lower extremity . Am J Sports Med 11(4) : 249-252, 1983.
SHELLOCK F. G., PRENTICE W. E.: Warming-up and stretching for improved
physical performance and prevention of sports related injuries . Sports Med 2: 267278, 1985.
CHWALBINSKA-MONETA J., HÄNNINEN O.: Effect of active warming-up on
thermoregulatory, circulatory and metabolic responses to incremental exercise
inendurance-trained athletes . Int J Sports Med 10: 25-29, 1989.
RODEMBURG J.B., STEEMBEEK D., SCHIERECK P., BÄR P. R.: Warm-up,
stretching and massage diminish harmful effects of eccentric exercise . Int J Sports
Med 15:414-419, 1994.
PRICE M.J.; CAMPBELL I.G. : Thermoregulatory responses during prolonged upperbody exercise in cool and warm conditions . J Sports Sci Jul;20(7):519-27, 2002.
BURNLEY M.; DOUST J.H.; JONES A.M.: Effects of prior heavy exercise, prior sprint
exercise and passive warming on oxygen uptake kinetics during heavy exercise in
humans . Eur J Appl Physiol Aug;87(4-5):424-32, 2002.
GRAY S.C.; DE VITO G.; NIMMO MA: Effect of active warm-up on metabolism prior
to and during intense dynamic exercise . Med Sci Sports Exerc Dec;34(12):2091-6,
2002.
Fisiobrain.it
Warwick L, Williams Pl. Gray 's A natomy, 36th OOn. Churchill
Livingstone. Edinburgh. 1980.
Lewis CEo McGee JOD. TIle Macrophage. IRLPress. Oxford, 1992.
Holgate ST. Mast cells and their med iators. In: Holborrow E],
Reeves WG (ed s) ImmulI oIogy in Medicine. 2nd edn. Academic
Press, london. 1983:979-994.
Walker PS. Human [oints alld their Ar/~ficial Replauments.
Thomas, Springfield. 1977.
Kennedy Ie. Hawkins R], willts RB. Tension studies of human
knee ligamen ts. I 80/1(' loint Surg 1976;50A:350-355.
Viidik A. On the rheology and morphology of soft collagenous
tissue . I Anal 1969;105:1B4.
Brocklin van 10. Ellis DC. A study of the biomechanical behaviour
of toe extensor tendons under applied stress. Areh Phys
Med 1965;46:369.
Wyke B. The neu rology of joints . Ann R CoIl Su rg 1%7;41:25.
Rowinski M. Afferent neurobiology of the joint. In: Davi es GJ.
Gould JA (OOs) Orthop and Sports: Physical Thrrapy . Mosby, 51
louis, 1985:50.
Ham Av-.'. Histology, 7th edn. lippincott. Philadelph ia, 19i4.
de Monee n. Dyllamiek N il lid mm~/ijk f,indil.'ftjscl. Fune/it ,
f,rschadiging (/I ht:rstd. Bohn, Scheltema & Hol kema,
Utrecht / Antwerp, 1989.
Tipton CM, Matthes RD, Maynard JA, Carey RA. The influence
of ph ysical activities on hgaments and ten dons. .'vied Sci Sports
1975:j (3);l65.
Henderson B, Pettipher ER. The synovi al cell: biology and
pathobiology. Sem A rthritis Rheum 1985;15:1-32.
Linck G, Porte A. Cytophysiology of the synovial membrane;