La “solita” temuta Meningite
La meningite fa molta paura anche a causa di una errata informazione. L’emotività, dovuta
alla rapidità e alla violenza di questa patologia, impedisce di raccogliere quelle che sono le
informazioni epidemiologiche, cioè i “fatti” reali.
I casi nella provincia di Treviso
Nella provincia di Treviso, tra il 13 e 15 dicembre 2007, si sono verificati 7 casi di
meningite e sepsi da Neisseria Meningitidis (meningococco). Le indagini effettuate hanno
evidenziato che il meningococco in questione era del gruppo C. È stata anche accertata la
stretta correlazione dei meningococchi isolati.
Le persone colpite erano tutte di una età tra 15 e 33 anni. Tutti i soggetti coinvolti avevano
frequentato, tra l’8 e il 9 dicembre 2007, alcuni locali della provincia nei quali veniva
praticato il ballo latino-americano. Tutte le persone ritenute “contatti a rischio” sono state
sottoposte a profilassi con antibiotici.
Un altro caso si è verificato il 20 dicembre in uno studente universitario di Padova
residente a Conegliano che ha manifestato una sepsi. L’indagine epidemiologica ha
concluso che il contagio potrebbe essere avvenuto nella stessa zona, essendo il
meningococco isolato strettamente correlato a quelli trovati nel precedente focolaio. Un
nuovo caso di meningite da meningococco C è stato diagnosticato a Mestre il 4 gennaio
2008.
Epidemiologia della meningite in Italia
Ogni anno in Italia si verificano circa 900 casi di meningite batterica. Di questi circa un
terzo sono causati da meningococco ed un altro terzo da pneumococco, gli altri casi sono
causati da altri batteri (listeria, stafilococchi, streptococchi, micobatteri, e.coli) o restano
senza causa identificata.
In base ai dati raccolti dal SIMI (Sistema Informatizzato Malattie Infettive) dell’Istituto
Superiore di Sanità, il numero di casi di meningite in Italia negli ultimi anni è oscillato tra un
minimo di 610 nel 1994 ed un massimo di 1057 nel 1999.
Anno
1994
1995
1996
1997
1998
1999
2000
2001
2002
2003
2004
2005
2006
Casi
610
821
831
851
841
1057
910
803
841
967
984
1034
769
Per i primi 9 mesi del 2007 si sono registrati 460 casi.
Meningite da meningococco
In Italia la meningite da meningococco ha un’incidenza minore del resto d’Europa: ogni
anno vengono segnalati circa 200-300 casi, pari a 3-5 casi per milione di abitanti, rispetto
ad una media europea di 12 per milione.
Negli ultimi anni il numero di casi segnalati varia da un minimo di 155 casi nel 1998 ad un
massimo di 343 casi nel 2004, con ampie differenze regionali: la maggior parte delle
segnalazioni proviene dalle Regioni del Nord.
La letalità, cioè il numero di persone ammalate che muoiono, è del 14%. La maggior parte
dei casi si verifica nei bambini fino a 5 anni di età e negli adolescenti.
Nel 2006, il 30% dei casi si è verificato in bambini di età< 5 anni e il 60% in ragazzi fino a
17 anni.
Almeno due terzi dei casi di meningite da meningococco in Italia sono sporadici; si
verificano anche piccoli focolai epidemici (cluster). Un cluster è definito come almeno 2
casi che si verificano nell’arco di 30 giorni in un raggio di 50 km.
Meningite da pneumococco
Anche la meningite da pneumococco ha una elevata letalità: 10% circa. E’ più frequente
tra adulti ed anziani: nel 2006, il 79 % dei casi ha interessato persone di età superiore ai
24 anni.
Epidemiologia della meningite nel mondo
Secondo i CDC (Center of Disease Control) americani l’incidenza della meningite nel
mondo è di 0,5-5 casi per 100.000 persone. La mortalità della malattia è del 14%,
soprattutto nella forma fulminante e tra i pazienti che guariscono un altro 10-15% subisce
danni permanenti.
Nei Paesi ad alto reddito e a clima temperato il numero di casi di meningite è piuttosto
sporadico e non sono frequenti importanti focolai epidemici. In Europa e negli Stati Uniti,
secondo i dati dell’Organizzazione Mondiale della Sanità, la maggior parte dei casi è data
da meningococco sierogruppo B e C.
In Africa le epidemie sono associate soprattutto ai ceppi di meningococco A e C, mentre il
ceppo A è il principale responsabile delle epidemie in Asia. Esiste una vera e propria
fascia di meningite endemica che comprende l’Africa subsahariana, dal Senegal
all’Etiopia: un’area dove vivono 300 milioni di persone, dove la stagione secca favorisce la
diffusione della malattia. Nel 1996 in questa zona si è verificata la più grave epidemia di
meningite mai registrata, con circa 250.000 casi e 25.000 morti in Niger, Nigeria, Burkina
Faso, Ciad, Mali e altri Paesi limitrofi. Le proporzioni dell’epidemia sono state determinate
certamente anche dalla carenza di assistenza sanitaria e dalla mancanza di vaccini.
I casi di meningite nell’ASL BN1
Il Servizio Epidemiologia e Prevenzione è responsabile, nella provincia di Benevento, della
Sorveglianza delle meningiti che si basa sulla segnalazione degli ospedali.
Nel periodo 2004-2007 si sono verificati nella nostra area in tutto 14 casi di meningite: 5
casi di meningite da pneumococco,1 caso da haemophilus, 1 caso da escherichia coli, e 2
casi di meningite meningococcica.
Nei casi rimanenti, la pratica della rapida somministrazione degli antibiotici non ha
consentito di individuare il germe responsabile. Dei 2 casi di meningite meningococcica,
uno era dovuto al sierogruppo C (anno 2005) e uno al sierogruppo B (anno 2007). Come i
casi di meningite meningococcica, anche i casi di origine peneumococcica non sono
correlabili tra loro per data.
Nella nostra provincia la meningite si è presentata, finora, in maniera sporadica.
Che cosa è la Meningite
E’ una infiammazione delle membrane (meningi) che avvolgono il cervello e il midollo
spinale. E’ una malattia generalmente di origine infettiva e può essere virale, batterica o
causata da funghi.
La forma virale è quella più comune: di solito non ha conseguenze gravi e si
risolve nel giro di 7-10 giorni. La forma batterica è più rara ma estremamente più grave e
può avere conseguenze fatali.
Il periodo di incubazione della malattia varia a secondo del microrganismo che la
determina. Nel caso della meningite virale va dai 3 ai 6 giorni, per la forma batterica dai 2
ai 10 giorni. La malattia è contagiosa solo nella fase acuta dei sintomi e nei giorni
immediatamente precedenti l’esordio.
Gli agenti che più frequentemente sono causa di meningite sono:
•
Neisseria Meningitidis (meningococco) è un ospite frequente delle prime vie
respiratorie. Dal 2 al 30% della popolazione sana alberga meningococchi nel naso e nella
gola senza presentare alcun sintomo e questa presenza non è correlata ad un aumento
del rischio di meningite o di altre malattie gravi. La trasmissione del germe avviene per via
respiratoria. Esistono 13 diversi sierogruppi di meningococco, ma solo 5 (A, B, C, W 135 e
Y) causano meningite e altre malattie gravi. I sintomi sono simili a quelli delle altre
meningiti batteriche ma nel 10-20% dei casi la malattia è rapida ed acuta, con un decorso
fulminante che può portare al decesso in poche ore.
I malati di meningite o di altre forme gravi sono considerati contagiosi per circa 24 ore
dall’inizio della terapia antibiotica specifica. La contagiosità è comunque bassa anche se si
possono verificare piccoli focolai epidemici. Per limitare il pericolo di casi secondari, è
importante che i contatti stretti dei malati effettuino una profilassi con antibiotici.
In particolare, vengono definiti contatti stretti di un malato:
1. i conviventi;
2. chi ha dormito o mangiato nella stessa casa del paziente;
3. le persone che nei sette giorni precedenti l’esordio hanno avuto contatti con la sua
saliva (attraverso baci, stoviglie, spazzolini da denti);
4. i sanitari che sono stati direttamente esposti alle secrezioni respiratorie del paziente
(per esempio durante manovre di intubazione o respirazione bocca a bocca).
E’ importante, inoltre, la sorveglianza dei contatti per identificare chi presenti febbre, in
modo da diagnosticare e trattare rapidamente eventuali ulteriori casi.
La sorveglianza è prevista per 10 giorni dall’esordio dei sintomi del paziente.
•
Streptococcus pneumonie (pneumococco) è, dopo il meningococco, uno
degli agenti più comuni della meningite. Oltre alla meningite può causare polmonite o
infezioni delle prime vie respiratorie, come l’otite. Come il meningococco, si trasmette per
via respiratoria e può trovarsi nelle prime vie respiratorie senza causare malattia. Esistono
diversi tipi di pneumococco. Le meningiti da pneumococco si presentano in forma
sporadica e non è indicata la profilassi antibiotica di chi è stato in contatto con il caso.
•
Haemophilus influenzae tipo b (emofilo o Hib) era fino alla fine degli anni
Novanta la causa più comune di meningite nei bambini fino ai 5 anni. Con l’introduzione
della vaccinazione dei bambini nel primo anno di vita i casi di meningite causati da questo
batterio si sono ridotti moltissimo. In caso di meningite da Hib, è indicata la profilassi
antibiotica dei contatti stretti.
•
Virus più frequenti che possono essere gli agenti della meningite sono
herpes, virus ed enterovirus.
•
Funghi: sono causa di meningite in soggetti con deficit immunitario, come per
esempio i malati di Aids.
Modalità di trasmissione e contagiosità
Variano a seconda dell’agente responsabile; solo la meningite da meningococco può dare
focolai epidemici. Il meningococco è presente nelle secrezioni nasofaringee dell’ammalato
e la trasmissione avviene dall’ammalato al sano per stretto contatto, attraverso le
goccioline di saliva che vengono emesse durante la respirazione.
Sintomi e diagnosi
I sintomi della meningite sono indipendenti dal germe che causa la malattia dipendendo
solo dalla infiammazione delle meningi.
Quelli più tipici sono:
•
Irrigidimento della parte posteriore del collo (rigidità nucale)
•
Febbre alta
•
Mal di testa
•
Vomito o nausea
•
Alterazione del livello di coscienza
•
Convulsioni
L’identificazione del microrganismo responsabile viene effettuata su un campione
di liquido cerebrospinale (liquor) o sul sangue.
Fattori di rischio
Tra i fattori di rischio per lo sviluppo della meningite batterica sono:
•
Età: le meningiti batteriche colpiscono soprattutto i bambini sotto i 5 anni e altre
fasce di età che variano a seconda del germe. Le forme da meningococco interessano,
oltre i bambini piccoli, anche gli adolescenti e i giovani adulti, mentre le meningiti da
pneumococco colpiscono soprattutto gli anziani.
•
Vita di comunità: le persone che vivono e dormono in ambienti comuni, come gli
studenti nei dormitori e le reclute, hanno un rischio più elevato di meningite da
meningococco.
•
Fumo ed esposizione a fumo passivo.
•
Altre infezioni delle vie respiratorie.
Come si previene la meningite
Per alcuni tipi di meningite batterica (da emofilo, da pneumococco e da meningococco) è
disponibile un vaccino.
Per l’Haemophilus influenzae b esiste un vaccino, in uso dagli anni novanta e
somministrato ai bambini nel primo anno di vita.
Per lo Pneumococco sono disponibili un vaccino coniugato eptavalente, raccomandato
per la vaccinazione dei neonati a rischio e nella nostra ASL offerto gratuitamente a tutti nel
primo anno di vita, e il vaccino 23 valente polisaccaridico usato soprattutto nei soggetti
adulti a rischio per patologia.
Contro il Meningococco è disponibile un vaccino polisaccaridico contro i sierogruppi A, C,
Y e W 135, che fornisce una protezione di breve durata ai soli soggetti di età maggiore di 2
anni.
Non esistono vaccini per prevenire le meningiti da meningococco sierogruppo B ma ci
sono vaccini “coniugati” contro il gruppo C, efficaci già nel primo anno di vita, che
inducono una protezione persistente. Nella nostra ASL il vaccino contro il meningococco C
è offerto gratuitamente ai bambini a rischio per patologia e a quelli di età inferiore a 5 anni
a rischio socio economico.
In caso di focolai epidemici da meningococco C, le attuali raccomandazioni indicano
l’opportunità di introduzione della vaccinazione nella popolazione nell’area geografica
interessata quando l’incidenza è superiore a 10 casi per 100.000 abitanti nell’arco di tre
mesi.
Come si tutela la comunità
Quando viene segnalato un caso di meningite meningococcica in una comunità (nido,
scuola) si provvede a :
•
offrire la profilassi con antibiotico a tutti i bambini e agli adulti presenti nella
comunità che sono venuti a contatto stretto con l’ammalato;
•
effettuare una sorveglianza sanitaria su tutti i frequentanti la comunità, nei 10 giorni
successivi all’ultimo giorno di frequenza del soggetto.
Invece, sono del tutto inutili misure quali la ricerca del batterio nella gola (tampone
faringeo) e la disinfestazione dei locali.
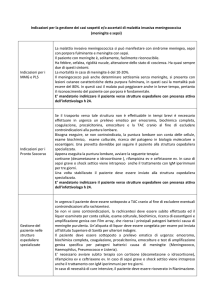
Antibioticoprofilassi nei contatti ad alto rischio
Bibliografia:
• Red Book 2006;
• Epicentro (Istituto Superiore di Sanità).