EUR MED PHYS 2008;44(Suppl. 1 to No. 3)
Coinvolgimento muscolare ed articolare
nel grosso braccio post-mastectomia
M. CARDONE, A. FAILLA, G. MONETA, L. MICHELOTTI, V. RUBEGHI, V. ZINICOLA, S. MICHELINI
Introduzione
Ospedale San Giovanni Battista, ACISMOM, Roma
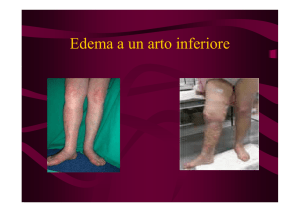
L’incremento di volume e consistenza dell’arto superiore con linfedema secondario, le retrazioni tissutali cicatriziali e post-radioterapia,
le frequenti lesioni del n. toracico lungo in corso della fase ascellare
del trattamento chirurgico ed il coinvolgimento dell’articolazione della
spalla (sia delle componenti capsulo-legamentose che di quelle
ossee), determinano alterazioni strutturali e funzionali a carico delle
articolazioni e delle strutture muscolo-tendinee dell’arto superiore.
Le varie alterazioni determinano: ipostenia diffusa all’arto superiore, alterazione del ROM di tutti i fulcri articolari, alterazioni propriocettive e dolore.
Il linfedema secondario dell’arto superiore in definitiva peggiora
la qualità di vita delle pazienti, inficiando le AVQ di base ed avanzate, alterando l’immagine di sé e la stima di sé, diminuendo le attività
sociali svolte.
L’ipostenia e l’inattività, l’aumento del peso, l’accumulo di linfa e
la fibrosi connettivale, determinano secondariamente un’inversione
del rapporto fra lo spessore dei tessuti soprafasciali e sottofasciali
(massa muscolare), con conseguente riduzione ulteriore della forza
muscolare e delle particolarità dell’arto superiore.
Ogni attività di vita quotidiana risulta essere così più difficile da
sostenere, con conseguenti contratture muscolari e retrazioni delle
catene cinetiche muscolari, in particolare della catena toraco-brachiale e cervico-brachiale. Tali alterazioni determinano la comparsa
di vizi posturali e positivizzazione di molti trigger points per l’arto
superiore.
Diversi lavori hanno dimostrato un miglioramento della qualità di
vita nella paziente con linfedema secondario dell’arto superiore in
post-mastectomia, mediante esercizi muscolari aerobici per l’arto
superiore ed esercizi respiratori.
Materiali e metodi
Il lavoro riabilitativo concentrato in 75 pazienti mastectomizzate
con grosso braccio al terzo e quarto stadio clinico, incentrato su:
– massoterapia decontratturante;
– stretching delle catene muscolari interessante dalle contratture/
retrazioni: in particolare con esercizi terapeutici a basso carico in
allungamento del muscolo piccolo e grande pettorale, dei muscoli attivatori di spalla per la durata di almeno 5 minuti, in progressione fino a 20 minuti, da eseguire in posizione seduta, o supina;
– mobilizzazioni attive dell’arto superiore mediante esercizi terapeutici aerobici di tipo resistivo (Fig. 2);
– elettroterapia antalgica;
– bonificazione degli elevatori;
Vol. 44 - Suppl. 1 to No. 3
– ginnastica respiratoria costale alta ed in profonda inspirazione
(deep breathing exercises).
All’inizio ed al termine del trattamento sono state effettuate le
misurazioni della Visual Analogical Scale per il dolore (VAS), la
misurazione della forza muscolare segmentale mediante la Medical
Research Council Scale e la valutazione dei trigger points del muscolo trapezio ed elevatore della scapola, frequentemente interessati nel
dolore miofasciale della sindrome da grosso braccio.
Inoltre, mediante esame ecografico ad alta risoluzione si è proceduti alla misurazione del rapporto fra lo spessore dei tessuti soprafasciali e sottofasciali in corrispondenza della loggia estensoria dell’avambraccio (Fig. 1).
Risultati
Al termine del training si evidenziavano i seguenti risultati :
– negativizzazione del 75% dei punti trigger del muscolo trapezio
superiore ed elevatore della scapola;
– riduzione dei valori riferiti al dolore (VAS) del 65% rispetto ai
valori basali;
– incremento medio della forza muscolare (Kendall) del 28%.
I risultati ottenuti, oltre che dal miglioramento delle performances
nelle AVQ, veniva confortato dai dati relativi al miglioramento della
qualità della vita (SF36).
All’esame ecografico ad alta risoluzione si è osservata una riduzione dello spessore del tessuto soprafasciale in rapporto a quello
sottofasciale: il decremento medio del tessuto soprafasciale è risultato del 42,5%, mentre l’incremento medio del tessuto sottofasciale,
dopo trattamento, è satto del 28%.
Conclusioni
Un approccio con progetto riabilitativo intensivo consente di
ridurre notevolmente le alterazioni morfo-strutturali e funzionali
secondarie a linfedema di arto superiore post-mastectomia, anche in
un casistica complessa come quella costituita da forme al III stadio.
L’ultrasuonografia ad alta risoluzione ha messo in evidenza risultati che in precedenza sono stati già ipotizzati in altri lavori, ma che
risultavano difficili da obiettivare: il trattamento riabilitativo comples-
EUROPA MEDICOPHYSICA
1
ROBECCHI-MAJNARDI
DOLORE, TRATTAMENTO RIABILITATIVO, SPORT ED ATTIVITÀ LAVORATIVA IN ESITI DI DISCECTOMIA LOMBARE: UN FOLLOW-UP...
Figura 1. – Ecografia ad alta risoluzione per la stima del tessuto sopra e sottofasciale.
so consente nel linfedema di invertire, o quantomeno frenare l’andamento in crescendo dei tessuti soprafasciali, a scapito dei tessuti sottofasciali, rappresentati dalla massa muscolare dell’arto.
Il miglior tonotrofismo muscolare con la riduzione dello stato di
contrazione e/o retrazione muscolare delle principali catene muscolari dell’arto superiore e del cingolo scapolare, consentono di ridurre
notevolmente la comparsa del dolore miofasciale, alla base della
positivizzazione dei trigger points specifici. A ciò si aggiunge la riduzione del lavoro fisico statico e dinamico a carico di tutto l’arto
superiore linfedematoso in relazione al calo ponderale dell’arto legato alla eliminazione del liquido in eccesso a seguito del trattamento
specifico drenante.
La riduzione del dolore soggettivo, la migliore immagine e sima
di sé, la miglior particolarità della cingolo scapolo-omerale migliorano notevolmente la qualità di vita dei soggetti trattati con in definitiva una conduzione di una migliore qualità di vita, evidenziabile nei
risultati del SF36 al termine del trattamento riabilitativo complesso.
Le osservazioni del presente studio preliminare confermano che
l’approccio al trattamento del grosso braccio post-mastectomia deve
necessariamente essere indirizzato a tutti gli aspetti clinici che il
nuovo quadro anatomico (con le sue ripercussioni funzionali) determina, per il conseguimento del miglior risultato e per il mantenimento dello stesso nel tempo (in considerazione del carattere cronico della patologia.
Bibliografia
Donald C. McKenzie, Andrea L. Kalda. Effect of Upper Extremity Exercise on
Secondary Lymphedema in Breast Cancer Patients: A Pilot Study. Journal
of Clinical Oncology, Vol 21, Issue 3 (February), 2003;463-6.
2
Figura 2. – Esercizi di mobilizzazione attiva arti superiori.
Moseley AL, Piller NB, Carati CJ. The effect of gentle arm exercise and deep
breathing on secondary arm lymphedema. Lymphology 2005;38:136-45.
Johansson K, Tibe K, Weibull A, Newton RU. Low intensity resistance exercise for breast cancer patients with arm lymphedema with or without compression sleeve. Lymphology 2005;38:167-80.
Michelini S, Failla A, Moneta G: Manuale teorico-pratico di riabilitazione
vascolare. Edizioni P.R. Bologna. Novembre 2000.
Michelini S, Failla A. Linfedemi. Inquadramento diagnostico clinico e strumentale. Minerva Cardioangiologica. 1997;45(Suppl. I al 6°):11-5.
Pereira De Godoi JM, Braile DM, Fatima De Godoi M, Longo O. Quality of
life and peripheral lymphedema. Lymphology 2002;35:72-5.
Lee,TS, Kilbreath SL, Refshauge KM, Pendlebury SC, Beith JM, Lee MJ. Pectoral stretching program for women undergoing radiotherapy for breast
cancer. Breast Cancer Research and Treatment, Volume 102, Number 3,
2007;9:313-21.
Moseley AL, Carati CJ, Piller NB. A systematic review of common conservative therapies for arm lymphoedema secondary to breast cancer treatment.
Annals of Oncology 2007;18:639-46.
Sharon L Kilbreath, Kathryn M Refshauge, Jane M Beith, Leigh C Ward, Judy
M Simpson, and Ross D Hansen. Progressive resistance training and
stretching following surgery for breast cancer: study protocol for a randomised controlled trial. BMC Cancer.
EUROPA MEDICOPHYSICA
October 2008