CANCRO DEL COLON RETTO
INFORMAZIONI GENERALI
L’intestino crasso
L’intestino crasso (il colon e il retto)
L’intestino fa parte del nostro sistema digestivo e si divide in due parti, il tenue e il crasso.
L’intestino crasso è formato dal colon e dal retto.
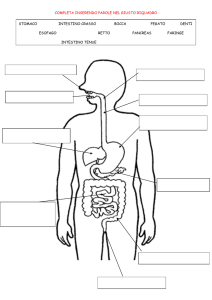
Large bowel (large intestine or colon) = Intestino crasso (o colon); Oesophagus (Gullet)= Esofago; Stomach = Stomaco;
Small bowel (small intestine) = Intestino tenue; Rectum = Retto; Anus = Ano.
Una volta che il cibo è stato ingerito, passa attraverso l’esofago in direzione stomaco dove inizia la
digestione. In seguito passa lungo l’intestino tenue dove le sostanze nutritive essenziali vengono
trattenute nel corpo. Il cibo digerito entra quindi nell’intestino crasso mentre l’acqua viene assorbita
dal colon.
Colon e retto
La parte di scarto (feci) viene trattenuta nel retto fino al momento in cui verrà espulsa
dall’organismo attraverso la defecazione.
Vicino all’intestino ci sono i linfonodi, conosciuti anche come ghiandole linfatiche, della
dimensione di un fagiolo. Queste ghiandole fanno parte del sistema linfatico.
Quasi tutti i cancri intestinali si sviluppano nell’intestino crasso; la maggior parte nel colon e altri
nel retto.
CAUSE E DIAGNOSI
Cause
Le cause del cancro al colon retto
2
Nella maggior parte dei casi la causa del cancro al colon retto rimane tuttora sconosciuta malgrado
l’intensa attività di ricerca per riuscire ad individuarne le cause. Esattamente come per altri tipi di
cancro, il cancro del colon retto è più comune fra persone anziane. Infatti, è alquanto inusuale
riscontrare questo tipo di cancro in individui che hanno meno di 50 anni.
Dieta
La ricerca suggerisce che il cancro al colon retto può essere legato ad una dieta ricca di grassi
animali e proteine e povera di fibre (frutta e verdura). Le persone che bevono alcool in misura
sproporzionata sono maggiormente a rischio di contrarre un cancro al colon retto.
Ereditarietà di geni difettosi
Una persona che ha uno o più casi di tumore al colon retto in famiglia potrebbe essere
maggiormente a rischio di sviluppare la malattia. Solitamente il rischio è maggiore se il tumore è
stato diagnosticato, prima del raggiungimento dei 45 anni, ad un parente stretto (genitore, fratello o
sorella), oppure se ci sono più casi di cancro al colon retto in più parenti stretti della stessa famiglia.
Le persone che sono preoccupate di contrarre il cancro del colon retto, perché vi sono dei casi in
famiglia, possono rivolgersi ad uno specialista che valuterà il loro rischio effettivo. Se siete ad alto
rischio, sarete sottoposti ad un regolare programma di screening che avviene generalmente con una
colonscopia.
Esistono due rare condizioni genetiche che rendono un individuo a elevato rischio di sviluppare un
cancro al colon retto: la poliposi adenomatosa familiare (FAP), in cui la mucosa che riveste il colon
appare cosparsa di numerosi tumori benigni detti polipi, e il carcinoma colorettale ereditario non
associato a poliposi (HNPCC), in cui tumori intestinali si sviluppano in giovane età, a volte in più
parti dell’intestino.
Per coloro che hanno una lunga storia di colite ulcerosa o di morbo di Crohn, il rischio di sviluppare
un cancro del colon retto aumenta.
Altri fattori
Altri fattori in grado di aumentare il rischio di cancro al colon retto sono: l’obesità, la sedentarietà
ed il fumo.
Sintomi
I sintomi del cancro del colon retto
I sintomi del cancro del colon retto includono:
- presenza di sangue nelle o sulle feci;
- cambiamento dell’attività intestinale (diarrea o stipsi), senza motivo apparente, per più di 6
settimane;
- inspiegabile perdita di peso;
3
- dolore all’addome o all’ano;
- sensazione di svuotamento incompleto dell’intestino dopo l’evacuazione.
A volte il cancro può causare il blocco o l’ostruzione dell’intestino. I sintomi in questo caso sono
malessere, stipsi, dolore colico e sensazione di pienezza all’addome.
Anche se i sintomi sopraelencati possono essere causati da altre condizioni patologiche diverse dal
cancro del colon retto, è importante che lo verifichiate col vostro medico. Siccome i tumori del
colon retto si sviluppano generalmente in persone di età superiore ai 50 anni, se compaiono in
persone più giovani bisogna cercare le cause in altri disturbi quali la sindrome del colon irritabile o
la colite ulcerosa, che possono essere aggravati dallo stress.
Se accusate sintomi che o non migliorano nel giro di qualche settimana o addirittura peggiorano,
fatevi vedere da uno specialista che vi sottoporrà a tutti gli accertamenti necessari per trovare la
causa del problema.
Diagnosi
Come viene diagnosticato il cancro al colon retto
Solitamente si inizia rivolgendosi al proprio medico curante che vi visiterà. È possibile che vi venga
chiesto di portare un campione delle vostre feci.
Se il vostro medico crede che i sintomi possano essere causati dal cancro, oppure nel caso non sia
certo circa quale sia il problema, vi manderà da uno specialista presso un ospedale. In ospedale il
medico che vi prenderà in cura vorrà innanzi tutto conoscere la vostra storia medica, prima di
procedere con l’esame rettale digitale. Per procedere a questo esame, il medico, dopo aver indossato
un guanto lubrificato, inserirà un dito attraverso l’ano per tastare la presenza di eventuali masse o
rigonfiamenti. Questo esame può essere leggermente fastidioso, ma non è doloroso.
Gli esami illustrati qui di seguito servono a diagnosticare il tumore intestinale.
Clisma con bario
Si tratta di una particolare radiografia del colon retto, che verrà eseguita nel reparto di radiologia
dell’ospedale.
È importante che l’intestino sia libero per permettere di ottenere un quadro chiaro. Il giorno prima
dell’esame, vi verrà chiesto di bere molti liquidi e di prendere un medicinale (lassativo) per svuotare
l’intestino.
La mattina dell’esame non dovrete né mangiare né bere. Le modalità di preparazione dei pazienti
possono variare da un ospedale all’altro; il medico, o l’infermiera, vi consegnerà un foglio con le
istruzioni a cui dovrete attenervi.
È possibile che prima dell’esame veniate sottoposti a clistere per essere sicuri che l’intestino sia
completamente vuoto. L’infermiera vi farà sdraiare su di un fianco per introdurre un tubicino
nell’ano dal quale scorrerà dell’acqua che dovrete trattenere per qualche minuto prima di poter
andare al bagno.
4
Con la stessa procedura del clistere si introdurrà nell’intestino una miscela di bario (che crea
contrasto ai raggi X) e aria, di modo che si possa avere un’immagine chiara. È importante che la
miscela venga trattenuta fino al termine di tutte le radiografie. Il medico può osservare sullo
schermo il modo in cui il bario passa attraverso l’intestino, rilevando così le aree anomale.
L’esame può risultare fastidioso e stancante, per questo è una buona idea chiedere a qualcuno di
accompagnarvi a casa.
Per un paio di giorni dopo l’esame potrete notare che le vostre feci sono bianche. Non c’è nulla di
cui preoccuparsi, si tratta del bario che viene espulso gradualmente dal vostro corpo. Il bario può
causare stipsi; forse dovrete assumere un leggero lassativo per un paio di giorni dopo l’esame.
Proctoscopia/Sigmoidoscopia
Questo test consente al medico, o all’infermiera specializzata, di esaminare la parte interna del retto
o dell’intestino crasso. L’esame viene eseguito in ospedale sia che il paziente sia ricoverato o meno.
Verrete fatti sdraiare sul lettino sul fianco sinistro con le gambe flesse mentre vi verrà introdotto
delicatamente un tubo sottile attraverso l’ano. Al tubo verrà applicata una piccola pompa manuale
che servirà ad insufflare aria all’interno dell’intestino. Avvertirete lo stimolo di evacuare, ma questa
fastidiosa sensazione scomparirà gradualmente alla fine dell'esame. Il proctoscopio è un tubo che
arriva solo fino al retto, mentre il sigmoidoscopio è un tubo più lungo che può essere spinto fino
all’intestino crasso. Con l’aiuto di un apparato video e illuminante posto all’interno del tubo
l’operatore è in grado di visualizzare tutte le aree anomale. Se necessario, può essere prelevato un
piccolo campione di cellule (biopsia) da inviare all’esame microscopico. La biopsia è indolore.
La protoscopia o la sigmoidoscopia possono essere fastidiose, ma solitamente non sono dolorose.
Colonscopia / Sigmoidoscopia flessibile
Se il medico vuole esaminare l’intestino crasso per tutta la sua lunghezza, verrete sottoposti alla
colonscopia. Si tratta di un esame che viene eseguito in ospedale e che richiede circa un’ora.
Per l’esecuzione della colonscopia è necessario che l’intestino sia completamente libero. Ciò
significa che nei giorni che precedono la sua esecuzione dovrete osservare una dieta. La
preparazione è simile a quella del clisma con bario. In ospedale vi daranno le istruzioni in merito.
Immediatamente prima di iniziare l’esame vi verrà somministrato un leggero sedativo per aiutarvi a
rilassarvi. Una volta che sarete pronti e sdraiati sul fianco, il medico, o l’infermiera, introdurrà
delicatamente un tubo flessibile (colonscopio) attraverso l’ano. Essendo il tubo composto da fibre
flessibili, il colonscopio è in grado di percorrere facilmente le curve, consentendo in tal modo di
percorrere l’intera lunghezza dell’intestino crasso. Con l’aiuto di un apparato video e illuminante
posto all’interno del tubo l’operatore è in grado di visualizzare tutte le aree anomale o gonfie.
Durante l’esame possono essere fotografare le strutture interne dell’intestino crasso e prelevati
campioni cellulari (biopsie). La colonscopia può risultare fastidiosa, ma il sedativo vi aiuterà a
rilassarvi.
5
La maggior parte dei pazienti è in grado di rientrare a casa un paio d’ore dopo l’esame. Sarebbe
indicato chiedere a qualcuno di venirvi a prendere visto che dopo l’assunzione del sedativo non
dovreste guidare.
Ulteriori esami
Ulteriori esami per il cancro del colon retto
Se la biopsia conferma la presenza di un cancro al colon retto, è spesso necessario proseguire con
ulteriori accertamenti per stabilirne le dimensioni e la posizione esatta. Inoltre, questi possono
servire anche a verificare se la malattia si è diffusa. Questo processo viene chiamato stadiazione e
può richiedere un certo tempo. I risultati saranno utili a voi ed al suo medico per scegliere il miglior
trattamento per il vostro caso. A volte, questi stessi accertamenti possono essere ripetuti durante e
dopo il trattamento, al fine di monitorare la malattia e gli effetti della terapia.
Per quanto gli accertamenti siano utili alla diagnosi del cancro al colon retto, nessuno di questi è in
grado di dare informazioni complete. Ad esempio, in alcuni casi anche i metodi moderni di
scansione non sono in grado di rilevare le aree più piccole del tumore. A volte, altre patologie
possono dare risultati analoghi, rendendo più difficile stabilire se si tratta o meno di un cancro. I
medici devono valutare tutti i risultati che hanno ottenuto dai diversi esami e accertamenti che avete
fatto tenendo conto dei vostri sintomi e della vostra storia medica. Per tale motivo è sempre meglio
se il medico discute i risultati degli esami direttamente con voi.
I seguenti esami addizionali sono quelli più usati per il cancro al colon retto.
Analisi del sangue
Probabilmente sarete sottoposti a analisi del sangue per valutare le condizioni generali di salute e
per determinare il livello di una particolare proteina prodotta a volte dalle cellule tumorali
dell’intestino. Questa proteina è chiamata antigene carcinoembrionario (CEA).
Raggi X
I raggi X vengono spesso usati per controllare le condizioni di cuore e polmoni.
Ecografia addominale
Una ecografia addominale avviene attraverso l’uso di ultrasuoni che permettono la visualizzazione
degli organi interni, come il fegato e l’interno dell’addome, con lo scopo di accertarsi che il cancro
non si sia diffuso ad altri organi. Generalmente viene chiesto al paziente di non bere o mangiare
durante le sei ore che precedono l’esame. Una volta che sarete sdraiati sulla schiena, vi
cospargeranno l’addome con un gel per permettere ad un piccolo apparecchio, che produce onde
sonore, di analizzare la parte interessata. Queste onde verranno poi trasformate in immagini
visualizzabili su computer. Si tratta di un esame che richiede solo pochi minuti.
In alcuni casi è possibile che vi venga inserita una sonda nel retto in grado di produrre scansioni ad
ultrasuoni. Questa modalità è conosciuta come endoscopia ad ultrasuoni (EUS).
Scansione CT (tomografia computerizzata)
Una scansione CT, irradiando raggi X, è in grado di riprodurre un’immagine tridimensionale degli
organi interni del corpo. Può mostrare la dimensione del tumore nell’intestino e la sua eventuale
6
diffusione ad altri organi. Si tratta di un esame indolore che può durare dai 10 ai 30 minuti e che
utilizza una quantità di radiazioni innocue sia per voi che per chi vi circonda. Vi verrà chiesto di
non bere e di non mangiare durante le 4 ore che precedono l’esame.
Vi verrà data, sottoforma di liquido da ingerire o via iniezione, un colorante che permette di
visualizzare aree particolari in maniera più chiara. Questo liquido vi farà sentire complessivamente
caldi per alcuni minuti. Se siete allergici allo iodio o soffrite di asma, potreste avere una reazione
più seria all’iniezione pertanto è necessario che informiate anticipatamente il vostro medico.
Immediatamente prima della scansione, un liquido simile vi verrà inserito nell’ano attraverso un
piccolo tubicino. Anche se risulterà spiacevole, tutto ciò permetterà di ottenere una qualità
d’immagine superiore. Una volta che sarete pronti e posizionati, si potrà procedere con l’esame.
Con ogni probabilità sarete in grado di far ritorno a casa subito dopo la scansione.
Scansione MRI (risonanza magnetica)
Questo esame è simile a quello del CT, ma per realizzare le immagini degli organi interni del corpo
si basa sul magnetismo e non usa i raggi X. Può servire a mostrare lo stadio del cancro e a dare
informazioni utili alla pianificazione di un intervento chirurgico.
Ad alcune persone viene iniettato un colorante nel braccio per migliorare la qualità d’immagine.
Durante l’esame vi verrà chiesto di sdraiarvi e, una volta nel dispositivo, di restare il più possibile
fermi per una trentina di minuti. Se non amate gli spazi chiusi potrà risultare una situazione
spiacevole da affrontare; parlatene col radiologo. L’escuzione della risonanza magnetica è molto
rumorosa, per questo vi verranno dati dei tappi per le orecchie o delle cuffie. Inoltre, siccome la
stanza della MRI è un potente magnete, prima di entrarvi dovrete liberarvi da ogni tipo di metallo.
Pertanto proprio a causa di questo potente campo magnetico, persone che hanno un pacemaker o
certi tipi di clip chirurgiche, non possono sottoporsi ad una risonanza magnetica.
Potreste dover aspettare un po’ prima di ottenere i risultati dell’esame. Parlare coi famigliari, amici
o professionisti potrebbe ridurre lo stato d’ansia dovuto all’attesa.
7
Stadiazione
La stadiazione del cancro al colon retto
Lo stadio descrive le dimensioni di un tumore e indica l’eventuale diffusione ad altri organi.
Conoscere l’estensione del cancro può essere utile ai medici per stabilire il trattamento più indicato
per il caso. A volte lo stadio esatto di un cancro al colon retto si può conoscere solo dopo averlo
asportato chirurgicamente.
Generalmente il cancro al colon retto si divide in quattro stadi:
1. piccolo e localizzato (stadio A)
2. + 3. diffuso alle strutture adiacenti (stadio B o C)
4. diffuso ad altri organi a distanza (stadio D).
Se il cancro si è diffuso in parti del corpo distanti l’una dall’altra, esso viene chiamato cancro
secondario o metastatico.
Spesso, per descrivere il cancro al colon retto, i medici usano un sistema di stadiazione messo a
punto dal patologo Dukes.
Il sistema di stadiazione di Dukes
Dukes A il tumore è circoscritto all’interno della parete intestinale;
Dukes B il tumore ha invaso il muscolo della parete intestinale, ma i linfonodi non sono affetti;
Dukes C il tumore ha invaso uno o più linfonodi vicino all’intestino. I linfonodi sono anche il
primo posto in cui il cancro tende a diffondersi;
Dukes D il tumore si è diffuso ad altri organi (carcinoma secondario).
Il sistema di stadiazione TNM
Il sistema di stadiazione di Dukes è stato gradualmente sostituito dal sistema di stadiazione TNM.
T descrive la dimensione del tumore e se si è diffuso in profondità nella parete intestinale;
N indica se il cancro si è diffuso ai linfonodi;
M descrive se il cancro si è diffuso ad altre parti del corpo come al fegato o ai polmoni (cancro
secondario).
Nonostante il sistema sia molto complesso, esso è in grado di dare informazioni molto più precise
sullo stadio del tumore rispetto al sistema di Dukes.
Se il cancro ricompare dopo il trattamento iniziale è detto recidiva.
TRATTAMENTO
Trattamenti per il cancro al colon retto
Il trattamento dipende dallo stadio del tumore e dalla sua localizzazione nell’intestino. È importante
che discutiate il trattamento col vostro medico e che capiate il perché un determinato trattamento è
più adatto di altri al vostro caso. Cancri che affliggono il colon e quelli che affliggono il retto sono
generalmente trattati differentemente.
8
Cancro del colon retto allo stadio iniziale
Per coloro che hanno un cancro al colon retto allo stadio iniziale, la chirurgia può essere un
trattamento importante. Infatti, in alcuni casi il cancro può essere completamente rimosso senza più
ricomparire. Gli individui allo stadio A di Dukes, generalmente non necessitano di altri trattamenti
dopo la chirurgia.
Per coloro che si trovano allo stadio B di Dukes, l’intervento potrebbe non essere risolutivo ed il
cancro potrebbe ripresentarsi in futuro. Pertanto molto spesso questi pazienti vengono sottoposti a
chemioterapia dopo l’intervento chirurgico allo scopo di evitare che il cancro si ripresenti.
Per persone che si trovano allo stadio C di Dukes il discorso rimane il medesimo di quello per lo
stadio B.
Cancro rettale
Coloro che affetti da cancro rettale potrebbero venir sottoposti a radioterapia prima e dopo
l’intervento chirurgico. Radioterapia e chemioterapia potrebbero essere condotte parallelamente allo
scopo di ridurre il cancro per poterlo asportare. Questa modalità è conosciuta come
chemioradioterapia.
Cancro del colon retto allo stadio avanzato
Cancro del colon retto allo stadio avanzato indica che il cancro si è diffuso. Esso può diffondersi
nell’area circostante l’intestino, come nel caso dell’addome (diffusione locale). Se il cancro si è
diffuso ad altre parti del corpo, ad esempio al fegato o ai polmoni, prende il nome di cancro
secondario o metastatico.
Generalmente non è possibile curare un cancro al colon retto in fase avanzata, ma il trattamento
potrebbe essere in grado di bloccarlo per un certo lasso di tempo. Il trattamento potrebbe anche
essere usato allo scopo di ridurre i sintomi e permettere una qualità di vita migliore. Per alcune
persone in questa situazione, il trattamento potrebbe non aver alcun effetto sul cancro ma presentare
gli effetti collaterali invece che i benefici.
Il trattamento più adatto a lei dipende:
- dal tipo di cancro: colon o retto;
- da dove si è diffuso il cancro;
- dal trattamento al quale siete già stati sottoposti.
La chemioterapia è il trattamento più usato nel caso di cancro all’intestino in fase avanzata; può
essere somministrato per via venerea tramite iniezione, via flebo, via pastiglie o capsule.
La chirurgia può essere usata per asportare alcune cellule tumorali, rimuovere un tumore che
blocca l’intestino o a volte per rimuovere tumori secondari localizzati al fegato o ai polmoni.
La radioterapia può essere usata per ridurre un cancro che causa dolore; è usata più spesso nel caso
di cancro rettale e definita radioterapia palliativa.
9
Come si pianifica il trattamento?
Nella maggior parte degli ospedali un team di specialisti vi illustrerà il trattamento più adatto al
vostro caso. Questo team multidisciplinare include: un chirurgo specializzato in cancro al colon
retto, un oncologo medico (specializzato in chemioterapia), un oncologo clinico (specializzato in
radioterapia) e può includere altri professionisti della salute quali:
- infermiere specializzate;
- dietisti;
- fisioterapisti;
- terapisti occupazionali;
- radiologi;
- psicologi o consulenti.
Insieme i medici sono in grado di indirizzarvi verso la miglior terapia da seguire tenendo conto di
un certo numero di fattori quali la vostra età, il vostro stato di salute generale, il tipo e la
dimensione del tumore, e se ha iniziato a diffondersi.
Se avete delle domande sul vostro trattamento non vi preoccupate di porle al vostro medico o
all’infermiera. Spesso può essere utile segnarsi le domande da porre e farsi accompagnare da un
parente o da un amico, oppure registrare la conversazione, segnarvi le domande e cercare di dargli
risposta.
Secondo parere
Nonostante il trattamento ritenuto più idoneo al vostro caso venga deciso da un team di specialisti,
potreste comunque essere interessati al parere di un altro oncologo. Se lo ritenete necessario, molti
medici saranno felici di indirizzarvi ad un altro specialista per un secondo parere. Richiedere un
secondo parere potrebbe significare ritardare l’inizio del trattamento, pertanto sia voi che il vostro
medico dovrete essere certi di ottenerne informazioni utili.
Se richiedete un secondo parere, munitevi di una lista di domande di modo da essere certi di
ottenere una risposta a tutte le vostre preoccupazioni.
Consenso
Dare il consenso
Prima di sottoporvi ad un qualsiasi trattamento, il medico vi informerà sul percorso da seguire e vi
chiederà di sottoscrivere un modulo che certifichi la vostra adesione al trattamento stabilito. Si tratta
di un consenso che permette al personale ospedaliero di procedere con la somministrazione del
trattamento. Non sarete sottoposti ad alcun trattamento medico se non firmerete il modulo di
consenso e, prima che vi sia richiesto di firmare, accertatevi di ricevere le seguenti informazioni:
- tipo e durata del trattamento;
- vantaggi e svantaggi del trattamento;
- trattamenti alternativi disponibili;
- possibili rischi ed effetti collaterali causati dal trattamento.
Se non avete compreso quanto vi è stato detto, fatelo notare al personale di cure di modo che vi
rispieghino il tutto. Alcuni trattamenti sono complessi pertanto non è inusuale che i pazienti
necessitino di risentire più volte le spiegazioni.
10
Prendetevi il tempo necessario per decidere se aderire al trattamento o meno. Inoltre, nel caso
decidiate di non sottoporvi al trattamento consigliatovi, il personale curante vi informerà sui rischi
ai quali andrete in contro se non aderirete.
Vantaggi e svantaggi del trattamento
Molte persone si spaventano nel sentir parlare di trattamento contro il cancro a causa dei rinomati
effetti collaterali. Alcuni, infatti, domandano agli specialisti informazioni su cosa potrebbe capitar
loro se dovessero decidere di non aderire al trattamento consigliatogli.
Nonostante il trattamento causi degli effetti collaterali, esistono medicinali in grado di controllarli.
Il trattamento può essere consigliato per diverse ragioni ed i potenziali benefici variano da caso a
caso.
Decisioni del trattamento
Se avete un cancro allo stadio iniziale e vi viene proposto un trattamento per curarlo è molto
probabile che la decisione, se aderire alla terapia o meno, risulti più semplice. Se, al contrario, non
vi è possibilità di curare il tumore ma solo di tenerlo sotto controllo per un determinato periodo,
potrebbe essere più difficile decidere cosa fare. Prendere decisioni in queste circostanze è sempre
difficile e poterne discutere a fondo col medico potrebbe servire ad orientarvi. Se decidete di non
sottoporvi al trattamento, potete comunque avvalervi delle cure palliative, indicate per controllare i
sintomi della malattia.
Chirurgia
Chirurgia
La chirurgia è il trattamento più comune per il cancro del colon retto.
Operazione
Il medico discuterà con voi il trattamento chirurgico più appropriato al vostro caso a seconda dello
stadio del tumore e la sua posizione nell’intestino.
Durante l’operazione, la parte d’intestino che contiene il cancro viene asportata e le due parti sane,
ricongiunte. Il ricongiungimento delle due parti sane viene chiamato anastomosi. Solitamente
vengono rimossi anche i linfonodi vicini all’intestino in quanto rappresentano la prima
localizzazione nella diffusione del cancro.
Colostomia
Se per un qualsiasi motivo le due estremità sane dell’intestino non potessero venir ricongiunte,
l’intestino può essere abboccato alla cute della parete addominale. L’apertura così creata attraverso
la quale verranno evacuate le feci prende il nome di stoma e la raccolta di queste avverrà grazie ad
un sacchetto lì applicato. A volte la colostomia è temporanea. Infatti, in alcuni casi è possibile
riunire le due parti di intestino sane grazie ad un secondo intervento a qualche mese di distanza dal
primo.
11
L’operazione per ricongiungere l’intestino è conosciuta col nome di stoma riverso. Tuttavia, sono
pochi i casi di cancro al colon retto che richiedono la colostomia.
Ileostomia
Alcune persone necessitano di un’operazione chiamata ileostomia, in cui l’estremità o un’ansa
dell’intestino tenue (ileo) è abboccato al lato destro della parete addominale. Anche in questo caso
le feci saranno raccolte in un sacchetto attaccato allo stoma.
Solitamente, per i pazienti affetti da cancro al colon retto, si tratta di una situazione temporanea. Un
secondo intervento permetterà di ricongiungere l’intestino e rimuovere lo stoma.
Prima dell’operazione
Probabilmente verrete ricoverati in ospedale il giorno prima dell’intervento di modo che il medico o
le infermiere possano farvi ulteriori esami. Per assicurasi che il vostro intestino sia completamente
libero, il giorno precedente l’operazione dovrete seguire una dieta rigorosa e assumere un lassativo.
Il vostro medico, o l’infermiera, vi informerà a riguardo.
Chirurgia del cancro al colon
L’intervento chirurgico dipende dalla posizione esatta del cancro all’interno dell’intestino.
L’intervento per la rimozione dell’intero colon è chiamato colectomia totale; la rimozione di una
parte, indipendentemente se sinistra o destra, viene detta colectomia parziale.
Alcune persone vengono sottoposte a colectomia del sigma (rimozione del sigma) o a colectomia
traversa (rimozione del colon trasverso).
Generalmente dopo un intervento di rimozione del colon, rimane una ferita che va dallo sterno al
pube.
Raramente vi sono casi in cui l’intervento per la rimozione del cancro al colon viene eseguito
attraverso una serie (4-5) di piccoli tagli in cui viene fatto passare un tubo flessibile e sottile munito
di luce e videocamera. Generalmente il recupero dopo questo intervento è più veloce. In ogni caso
si tratta di un intervento abbastanza nuovo, i cui rischi e benefici non sono ancora completamente
definiti.
Chirurgia del cancro al retto
Per coloro che hanno un cancro al retto è più probabile che si dimostri indispensabile una
colectomia permanente rispetto a coloro che hanno un cancro al colon. Ciò è dovuto al fatto che nel
caso del cancro al retto è più difficile che rimanga una parte sana sufficiente alla ricongiunzione.
Chemio o radioterapia possono servire, prima dell’intervento, da un lato per ridurre il tumore e
dall’altro per ridurre il rischio di doversi sottoporre ad una colectomia permanente.
I due interventi chirurgici possibili per un cancro al retto sono la resezione anteriore e la resezione
addomino-perineale. La scelta dell’operazione dipenderà dalla posizione esatta del tumore nel retto
e dalla distanza dall’ano.
La resezione anteriore viene generalmente praticata quando il tumore al retto è posizionato vicino al
colon. Dopo l’intervento avrete una ferita simile a quella causata dalla colectomia.
12
Una resezione abdomino-perineal viene generalmente praticata quando il tumore si trova nella parte
più bassa del retto. Questa operazione prevede una colectomia permanente in quanto retto e ano
vengono completamente rimossi. Dopo l’intervento vi saranno due ferite, una addominale e una
dove l’ano è stato chirurgicamente chiuso.
La recisione mesorettale totale (TME) è un intervento solitamente usato per rimuovere un cancro
rettale. Ciò implica una rimozione completa del retto e del tessuto adiposo che lo circonda e che
contiene i linfonodi. Questa operazione dura dalle 3 alle 5 ore. Le ricerche hanno mostrato che
questo intervento (TME) è migliore rispetto agli altri nella riduzione del rischio di ricomparsa del
cancro.
Chirurgia del cancro avanzato del colon o del retto
La chirurgia può essere usata per rimuovere le cellule tumorali quando il cancro all’intestino si è
diffuso ad altre parti del corpo come al fegato o ai polmoni.
A volte la chemioterapia può anticipare o seguire l’intervento chirurgico.
Dopo l’intervento
Dopo l’intervento verrete incoraggiati ad alzarvi e a camminare quanto prima possibile. Si tratta di
una fase essenziale della convalescenza e, anche se sarete costretti a stare a letto, è fondamentale
che facciate regolarmente movimento con le gambe e che eseguiate esercizi di respirazione
profonda. Sarà un fisioterapista o un’infermiera a spiegarvi tutto.
Siccome non sarete in grado di muovermi subito come prima, potreste essere a rischio di formare
dei trombi (coaguli di sangue). Proprio per questo motivo vi verrà chiesto di indossare delle calze
speciali e vi verranno dati degli anticoagulanti chiamati eparina.
Subito prima e subito dopo l’intervento, vi verranno iniettati direttamente in vena degli antibiotici,
per prevenire eventuali infezioni.
Infusioni e dieta
Verrete sottoposti ad infusioni fino a che non sarete in grado di mangiare e bere.
A volte è possibile ricorrere ad un sottile tubo che passando dal naso giunge allo stomaco (catetere
naso-gastrico). Si tratta di un dispositivo che ha lo scopo di aspirare eventuali liquidi nello stomaco
per evitarvi di stare male. Normalmente il catetere naso-gastrico viene rimosso dopo 2 giorni.
Dato che gli anestetici rallentano la motilità intestinale, è particolarmente rilevante che non
riprendiate a bere fino a quando l’intestino non avrà ripreso la sua normale attività. Dopo circa due
giorni è probabile che possiate iniziare a bere piccoli sorsi d’acqua che gradualmente aumenteranno,
fino a che sarete in grado di seguire una dieta leggera. Solitamente questo processo si completa
attorno ai 4-5 giorni dopo l’intervento.
Drenaggi
Spesso viene inserito nella vescica un tubicino o catetere che serve a raccogliere l’urina in un
sacchetto di raccolta; questo vi permette di evitare di dovervi alzare per andare in bagno.
Solitamente il catetere viene rimosso dopo un paio di giorni. Potrebbe anche venirvi applicato un
drenaggio alla ferita per garantire che questa cicatrizzi senza i liquidi in eccesso.
13
Dolore
Dopo l’intervento accuserete dolore o fastidio che potranno persistere per qualche giorno. Ci sono
diversi tipi di antidolorifici molto efficaci. In caso di dolori o disturbi avvisate il vostro medico o
l’infermiera. Il tipo o la dose di antidolorifico può venir modificata a seconda delle necessità. Dopo
un intervento chirurgico all’intestino stare seduti potrebbe risultare fastidioso per un po’ di tempo,
questo disagio dovrebbe gradualmente affievolirsi e scomparire man mano che la cicatrice guarisce.
Tornare a casa
Sarete in grado di fare rientro a casa dopo circa 10 giorni dall’intervento. Se pensate che, una volta
tornati a casa potreste avere dei problemi (ad esempio se vivete da soli o dovete salire diverse
rampe di scale), informatene l’infermiera o l’assistente sociale già al momento del ricovero, di
modo che possano organizzarvi l’aiuto adeguato prima che veniate dimessi.
La dieta dopo un intervento all’intestino
Dopo un intervento all’intestino, noterete che alcuni alimenti sconvolgono il normale
funzionamento dell’intestino o della colostomia, se ne avete una.
Cibi ricchi di fibre, come frutta e verdura, possono produrre feci liquide. A seconda dell’intervento
a cui siete stati sottoposti potreste accusare diarrea. Informate il vostro medico se ciò dovesse
accadere, in quanto potrà somministrarvi dei farmaci in grado di controllarla. Se avete la diarrea, è
importante che assumiate molti liquidi. Si tratta spesso di una reazioni temporanea; dopo un po’ di
tempo noterete che gli stessi cibi non avranno alcun effetto su di voi. Non ci sono cibi specifici da
evitare, dovrete sperimentarlo da soli. Infatti alcuni cibi che non vanno bene per alcuni potrebbero
non avere effetti su altri.
Potreste anche accorgervi che il vostro intestino produce più aria del solito, che in alcuni casi può
accumularsi nell’addome e causare dolori. Bere acqua alla menta o assumere compresse di carbone
vegetale potrebbe aiutarvi a ridurre l’aria in eccesso. Questi rimedi possono essere prescritti dal
medico o acquistati in farmacia.
Potrebbero volerci dei mesi prima che il vostro intestino riprenda a funzionare normalmente dopo
l’intervento e dovrete gestirvi la dieta alimentare scoprendo di volta in volta, anche sbagliando,
quali cibi evitare. Alcune persone trovano che dopo l’intervento l’intestino lavori ad un ritmo più
elevato e che di conseguenza debbano stare molto attenti a come mangiano.
Se i problemi dovessero persistere, parlatene con il dietologo dell’ospedale che saprà darvi consigli
adeguati alla vostra situazione.
Vita sessuale dopo un intervento chirurgico all’intestino
Terminato il periodo di convalescenza, non c’è motivo per cui non possiate riprendere la vostra
normale vita sessuale. Tuttavia, potreste sentirvi a disagio a causa dei cambiamenti subiti dal vostro
corpo, soprattutto dopo una colostomia.
Se avete al vostro fianco una persona che vi sostiene, esternare i vostri sentimenti vi aiuterà a
superare l’ansia. Cercate di non sentirvi imbarazzati a parlare con il vostro medico, o l’infermiera,
di ciò che vi preoccupa. Entrambi potranno indirizzarvi ad un consulente esperto, se pensate che ciò
possa esservi di aiuto.
14
A volte un intervento presso la regione del retto può danneggiare i nervi che vanno verso gli organi
sessuali. Se ciò dovesse avvenire, un uomo potrebbe non essere in grado di raggiungere o
mantenere l’erezione e potrebbe avere problemi di orgasmo e eiaculazione. Le donne potrebbero
accusare che le funzioni sessuali siano compromesse. Ciò può migliorare col tempo e in alcuni casi
essere permanente.
La chemioterapia
Chemioterapia per il colon retto
La chemioterapia consiste nella somministrazione di farmaci anticancro (citotossici).
Cancro all’intestino allo stadio iniziale
Nel trattamento del carcinoma colorettale la chemioterapia viene solitamente somministrata dopo la
chirurgia. Lo scopo è quello di ridurre il rischio che il cancro ritorni: questa è chiamata terapia
adiuvante. Occasionalmente la chemioterapia viene somministrata prima dell’intervento per trattare
il cancro rettale; in questo caso si parla di terapia neo-adiuvante. La radioterapia può essere
affiancata alla chemioterapia; in questo caso si parla di chemioradioterapia neo-adiuvante o preoperatoria.
Chemioterapia neo-adiuvante
Questa terapia è somministrata soprattutto se il cancro è al retto e serve per ridurre la dimensione
del tumore di modo da rendere più semplice la sua asportazione durante l’intervento chirurgico.
Inoltre ciò potrebbe permettere di evitare una colostomia permanente.
Chemioterapia adiuvante
Dopo l’intervento chirurgico l’oncologo può ritenere opportuno sottoporvi a chemioterapia. Questa
modalità di trattamento si definisce adiuvante e ha lo scopo di distruggere eventuali residui di
cellule tumorali e ridurre la possibilità che il tumore si ripresenti.
In tale situazione ci sono diversi benefici e rischi a sottoporsi a chemioterapia e il vostro medico ne
discuterà con voi. La chemioterapia può ridurre le possibilità che il cancro ritorni ma può anche
causare effetti collaterali spiacevoli. Per decidere se, nel vostro caso, la chemioterapia adiuvante
può essere un’opportunità, l’oncologo considererà il rischio che alcune cellule tumorali siano
ancora in circolo, la probabilità che la chemioterapia ha di eliminarle e i possibili effetti collaterali
del trattamento.
Pro e contro della chemioterapia in caso di cancro allo stadio iniziale
Se le possibilità che il cancro ritorni è bassa, la chemioterapia è in grado di ridurre il rischio di
recidiva solo in misura minima. Diversamente, se il rischio di recidiva è elevato, la chemioterapia
può ridurre notevolmente la probabilità che il tumore si ripresenti.
È importante discutere a fondo col medico i rischi e i benefici della chemioterapia nel vostro
specifico caso. Questo vi permetterà di comparare i pro e i contro (effetti collaterali) e decidere se
sottoporvi, o meno, al trattamento.
15
La chemioterapia adiuvante per il cancro all’intestino avviene solitamente somministrando un
preparato che prende il nome di 5-fluorouracile (5FU). Generalmente, insieme al 5FU, viene
somministrata una vitamina, l’acido folinico, che ne potenzia l’efficacia. Ci sono diversi modalità di
somministrazione di questa terapia e il vostro oncologo vi illustrerà quella più adatta a voi.
Cancro del colon retto allo stadio avanzato
La chemioterapia può essere somministrata anche se il cancro si è diffuso ad altre parti del corpo
(cancro secondario o avanzato). Molti pazienti non hanno più problemi dopo il trattamento
originario del cancro colorettale, purtroppo in alcuni casi il tumore può tornare o diffondersi ad altri
parti del corpo. In questo caso si parla di cancro colorettale secondario (o metastatico). A volte il
cancro può risultare metastatico già dalla prima diagnosi. L’organo più comunemente aggredito dal
cancro, nel suo processo di diffusione, è il fegato. I polmoni sono al secondo posto tra gli organi più
comunemente aggrediti.
Nonostante il cancro al colon retto di tipo metastatico solitamente non sia guaribile, il vostro
medico potrà comunque consigliarvi di sottoporvi ad una chemioterapia. L’obiettivo della terapia
sarà quello di cercare di ridurre il tumore e diminuire i sintomi. A volte permette di prolungare la
sopravvivenza. La chemioterapia viene spesso anche somministrata prima di rimuovere il tumore da
fegato o polmoni proprio per ridurlo e rendere più semplice l’intervento.
Benefici e Svantaggi
Esistono diversi vantaggi e svantaggi per quel che concerne l’utilizzo della chemioterapia in caso di
cancro metastatico pertanto è importante che ne parliate col vostro oncologo.
Non è possibile prevedere l’efficacia della chemioterapia sul singolo individuo ma se la persona è
abbastanza in forma è più facile che la terapia sia più efficace. In questo caso è inoltre meno
probabile che vi siano effetti collaterali rispetto ad un paziente che inizia la terapia in condizioni
non ottimali.
Se non volete essere sottoposti alla chemioterpia, potrete ricevere farmaci che servono a tenere sotto
controllo i sintomi causati dal cancro. Ciò è conosciuto come trattamento di supporto o palliativo.
Il vostro medico prenderà in considerazione un certo numero di fattori prima di chiedervi di
scegliere il trattamento da seguire. Fra questi vi sono la localizzazione del cancro, il vostro stato di
salute generale e i trattamenti chemioterapici che avete seguito in precedenza.
I farmaci più comunemente adoperati per la chemioterapia del cancro colon rettale secondario sono:
- 5-fluorouracile, che solitamente viene somministrato in combinazione con l’acido folinico.
- irinotecan (Campto)
- oxaliplatino (Eloxatin)
- tegafur con uracile (Uftoral)
- capecitabina (Xeloda).
Sono diversi gli studi clinici in corso per valutare nuovi farmaci per il cancro colorettale avanzato e
per trovare il modo migliore per utilizzare quelli già in commercio (sopraindicati). Il vostro
oncologo potrebbe chiedervi di partecipare a uno studio clinico per testare nuovi farmaci o nuovi
tipi di trattamento.
16
Se il tumore dovesse riformarsi durante o dopo la chemioterapia, è possibile che vi venga
somministrata un altro tipo di chemioterapia (ciò viene definita terapia di seconda linea). In alcuni
casi può capitare che si venga sottoposti anche ad una chemioterapia di terza linea.
Come si somministra la chemioterapia
Alcuni chemioterapici sono disponibili in capsule o pastiglie da assumere con acqua. Le capsule
sono spesso usate da coloro che hanno un cancro colorettale in stadio avanzato.
La maggior parte delle persone con un cancro al colon retto, verrà sottoposto a chemioterapia per
endovena. I farmaci possono essere somministrati attraverso un tubicino sottile di plastica inserito
(linea centrale) nel torace oppure in una vena del braccio.
Posizione di una linea centrale
Il tubo è inserito nella vena e spinto fino a raggiungere le vicinanze del cuore
17
In alcuni casi la chemioterapia può essere somministrata tramite una piccola pompa portatile, della
dimensione di un lettore musicale, attaccata a un catetere contrale o un catetere centrale inserito
perifericamente (PICC). In questo modo è possibile far circolare una quantità controllata di farmaco
in un dato periodo di tempo. Questa soluzione permette di trascorrere meno tempo in ospedale e di
seguire la cura a casa. Ad alcuni pazienti il cui carcinoma si è diffuso al fegato, la chemioterapia
verrà somministrata attraverso una vena che finisce direttamente al fegato.
La chemioterapia è generalmente effettuata in diverse sedute. Una seduta può durare da qualche ora
a qualche giorno. Se il trattamento dura qualche ora, esso può essere ripetuto ogni settimana per
qualche mese. Generalmente questo tipo di terapia non richiede il ricovero (non è necessario
trascorrere la notte in ospedale).
Se il vostro trattamento dura qualche giorno, farete una pausa di qualche settimana prima della
seduta successiva. Ciò permetterà al vostro corpo di riprendersi dagli effetti collaterali della terapia.
La sessione di chemioterapia e il periodo di arresto costituiscono un ciclo di trattamento. In alcuni
casi potrebbe essere necessaria una breve degenza in ospedale per il trattamento. L’oncologo ne
discuterà con voi.
Il numero di cicli che dovrete seguire dipenderà dallo stadio del tumore e dal modo in cui
risponderete ai farmaci.
Effetti collaterali
La chemioterapia a volte può causare effetti collaterali spiacevoli, ma se il tumore provoca dei
sintomi, essa può anche farvi stare meglio alleviandoli. La maggior parte delle persone accusa
alcuni effetti collaterali che generalmente possono essere controllati dai farmaci. Di seguito sono
descritti alcuni fra effetti collaterali più comuni e i rimedi per alleviarli.
Riduzione della resistenza alle infezioni
Mentre i farmaci agiscono sulle cellule tumorali del vostro corpo, essi possono
contemporaneamente ridurre il numero di globuli bianchi del sangue, il che rende più alta la
possibilità di contrarre un infezione. Mentre il livello dei globuli bianchi nel sangue è basso, è
consigliabile evitare luoghi affollati, in cui è più facile venire a contatto con infezioni, ed evitare
chiunque sia affetto da un’infezione, quali raffreddore o influenza.
È importante che contattiate il vostro medico o direttamente l’ospedale qualora accusaste segni di
infezione o febbre alta (oltre 38° C) o un improvviso stato di malessere (anche con temperatura
normale). Durante il corso della chemioterapia verrete sottoposti a controlli periodici del sangue e,
se necessario, vi verranno somministrati degli antibiotici per trattare le infezioni.
Stanchezza
Potreste facilmente sentirvi molto stanchi e di conseguenza dover svolgere le vostre normali attività
quotidiane più lentamente. Limitatevi a fare solamente ciò che vi sentite in grado di fare.
Nausea
Alcuni farmaci possono causare nausea e vomito. Il medico potrà prescrivervi dei medicinali
(antiemetici) in grado di prevenire e ridurre il senso di nausea e vomito. Informate il vostro
oncologo se i farmaci antiemetici che vi ha prescritto non dovessero essere efficaci, di modo che ve
ne possa prescrivere altri.
18
Diarrea
Alcuni chemioterapici utilizzati per combattere il cancro intestinale possono causare diarrea.
Solitamente questo disturbo si presenta alcuni giorni dopo il trattamento. Se state seguendo una
chemioterapia presso la vostra abitazione attraverso l’assunzione di pastiglie o capsule, è importante
che, nel caso compaia questo disturbo, informiate il medico o l’infermiera. In questo caso, è
probabile che venga interrotta la terapia.
Se avete la diarrea, il medico potrà darvi dei medicinali in grado di fermare o diminuire questo
disturbo. Inoltre, è possibili ottenere una diminuzione del disturbo seguendo una dieta povera di
fibre.
Se avete subito una colostomia o un’ileostomia, potrebbe essere più difficile controllare la diarrea
causata dalla chemioterapia. Il vostro oncologo o l’infermiera saranno comunque in grado di
aiutarvi dandovi consigli e supporto. Alcune persone si sentono più a loro agio sapendo di avere un
bagno a portata di mano sia durante che dopo il trattamento. Questa situazione può essere molto
frustrante ma solitamente essa migliora qualche settimana dopo il trattamento. Qualora la diarrea
dovesse persistere anche tempo dopo la terapia, informate l’oncologo o l’infermiera di modo da
trovare una soluzione al problema.
Infiammazione del cavo orale
Potreste accorgervi di avere un’infiammazione del cavo orale o delle piccole ulcere dovute alla
chemioterapia. È importante effettuare regolarmente dei risciacqui della bocca per tenerla pulita.
L’infermiera si occuperà di mostrarvi come procedere. Se l’infiammazione dovesse rendere
dolorosa la masticazione, rimpiazzate i pasti con degli integratori sotto forma di bibite.
La caduta dei capelli
Domandate al vostro medico se la chemioterapia che vi ha prescritto può causare la perdita dei
capelli. Ciò avviene raramente coi chemioterapici contro il cancro intestinale ma è possibile che
questi medicinali rendano i capelli più sottili. Se i vostri capelli dovessero cadere a causa della
terapia, ricresceranno una volta che questa sarà portata a termine o sospesa.
Indolenzimento di mani e piedi
Nel caso in cui il 5FU o il capecitabine siano somministrati per un lungo periodo di tempo o
somministrati continuamente tramite pompa, potreste accusare indolenzimento e rossore del palmo
e della pianta dei piedi. Questo disturbo è conosciuto sotto il nome di sindrome palmare-plantare.
Per ridurre questo effetto collaterale può essere prescritta la vitamina B6 e l’utilizzo di una crema
inodore può spesso alleviare i sintomi.
Intorpidimento o formicolio
Oxaliplatin può compromettere i nervi e causare neuropatia periferica. Ciò può causare
intorpidimento e formicolio a mani, piedi collo e gola. A volte questi sintomi possono essere
scatenati da qualcosa di freddo come una bibita o il tempo. Questi effetti non dovrebbero
manifestarsi col primo trattamento. Se ciò dovesse accadere, la situazione dovrebbe migliorare una
volta terminato il trattamento.
19
Sebbene può essere duro superare questo momento, questi effetti collaterali spariranno
gradualmente una volta terminato il trattamento. Informate il vostro medico nel caso si presenti uno
di questi effetti di modo che possa prescrivervi un medicinale in grado di aiutarvi.
Contraccezione
Non è consigliabile rimanere incinta o diventare padre di un bambino durante l’assunzione di una
qualsiasi forma di chemioterapia contro il cancro intestinale in quanto il feto rischierebbe di
svilupparsi male o essere danneggiato. È pertanto di fondamentale importanza fare uso di un
contraccettivo efficace durante il trattamento fino ad un anno dopo averlo terminato. Può discuterne
col suo medico o con l’infermiera specializzata.
Durante le prime 48 ore che seguono la chemioterapia è consigliabile utilizzare un preservativo nel
caso si vogliano avere rapporti sessuali. Questo per impedire di mettere a contatto il o la partner con
i residui di medicinali presenti nello sperma o nel liquido vaginale.
La radioterapia
Radioterapia per il colon retto
La radioterapia tratta il cancro attraverso l’utilizzo di radiazioni ad alta energia per distruggere le
cellule tumorali cercando contemporaneamente di danneggiare il meno possibile le cellule normali.
Solitamente la radioterapia viene usata per trattare il cancro al retto e non quello al colon, eccetto in
casi eccezionali per alleviare i sintomi.
Cancro dell’intestino allo stadio iniziale
La radioterapia può essere prescritta prima di un intervento chirurgico per ridurre il tumore e
rendere più facile l’intervento. Inoltre, è in grado di ridurre la possibilità che il cancro si ripresenti
con una recidiva. Generalmente il paziente viene sottoposto ad un ciclo di 5 trattamenti la settimana
prima dell’intervento chirurgico. Se il tumore è ampio, il ciclo di radioterapia sarà più lungo
arrivando a durare fino a 5 settimane. In questi casi alla radioterapia viene affiancata anche la
chemioterapia (chemioradioterapia).
Se prima dell’intervento chirurgico non siete stati sottoposti a radioterapia, è possibile che vi
veniate sottoposti dopo. Ciò avviene nel caso che:
-
rimuovere il cancro sia risultato difficoltoso
siano rimaste tracce di cellule tumorali
il cancro si sia diffuso attraverso la parete intestinale o nei linfonodi vicini. Questo tipo di
radioterapia può essere condotta tutti i giorni per 4 o 5 settimane.
Radioterapia per il trattamento del carcinoma secondario
Se il cancro intestinale è cresciuto o è ritornato dopo il primo trattamento (particolarmente nell’area
pelvica), la radioterapia può essere utilizzata per ridurre il tumore. Può anche servire ad alleviare
sintomi come il dolore.
20
Come si somministra la radioterapia
Generalmente la radioterapia viene eseguita in ospedale sottoforma di brevi trattamenti giornalieri
durante tutto l’arco della settimana, con una pausa nel fine settimana. Il modo in cui viene eseguita
la terapia dipende molto da cosa risulta più idoneo nel vostro caso in termini di efficacia e di
sopportazione. Il ciclo di radioterapia dovrebbe durare da una a qualche settimana. Il medico
discuterà con voi del trattamento indicandovi modalità e durata.
Pianificando il trattamento
Per essere sicuri che il vostro trattamento di radioterapia sia il più efficace possibile, è necessario
pianificarlo attentamente. Durante la prima visita al centro di radioterapia, vi sarà chiesto di
sdraiarvi in un macchinario chiamato simulatore, che irradierà raggi x e scannerizzerà l’area che
dovrà essere trattata. A volte, allo stesso scopo, può essere utilizzata una scansione CT. Il
trattamento è pianificato da un oncologo clinico specializzato. Si tratta di una fase importante che
potrebbe richiedere più visite.
Il radiologo demarcherà direttamente sulla vostra pelle le zone da irradiare. Queste demarcazioni
dovranno rimanere visibili per tutta la durata del trattamento. All’inizio della terapia, vi verrà detto
come occuparvi delle zone sottoposte a radiazione.
Trattamento
Prima di ogni sessione di radioterapia, il radioterapista vi farà accomodare, seduti o sdraiati,
assicurandovi che siate comodi. Durante il trattamento, della durata di alcuni minuti, verrete lasciati
soli nella stanza. Potrete comunque parlare con il terapista che vi osserverà dalla stanza accanto. La
radioterapia non è dolorosa ma richiede pazienza in quanto dovrete stare fermi per una manciata di
minuti, ovvero la sua durata.
Effetti collaterali
La radioterapia condotta nella regione intestinale può causare effetti collaterali quali diarrea,
nausea, vomito e stanchezza. Può anche causare effetti collaterali più specifici quali infiammazione
dell’intestino o della vescica. Questi effetti possono essere leggeri o forti a dipendenza dell’intensità
e della durata della radioterapia. Nonostante gli effetti collaterali perdurino per una settimana circa
una volta che il trattamento è giunto a termine, essi migliorano gradualmente. Il vostro oncologo
clinico vi dirà cosa aspettarvi mentre, se gli effetti collaterali dovessero crearvi dei problemi, il
terapista vi consiglierà cosa fare.
Nausea
Alcune persone potrebbero accusare una sensazione di nausea che potrà essere controllata da
farmaci chiamati anti-emetici. Se non avete appetito, rimpiazzate i pasti con degli integratori
ottenibili in farmacia, anche su prescrizione medica.
Diarrea
La radioterapia può irritare l’intestino e causare diarrea.
Stanchezza
21
Siccome la radioterapia rende stanchi, cercate di riposarvi molto specialmente se dovete fare un
tragitto lungo per recarvi alle sedute quotidiane.
Reazioni cutanee
La pelle delle aree irradiate è soggetta a rossori e infiammazioni. Molte persone ritengono che non
sia nulla, mentre per altre la pelle può diventare così infiammata da causare dolore. Le infermiere ed
il terapista vi daranno indicazioni su come prendervi cura della pelle dopo la terapia. Se la vostra
pelle dovesse infiammarsi molto, potranno esservi prescritte delle creme calmanti.
Infiammazione della vescica
La radioterapia condotta sull’intestino, può causare l’infiammazione della vescica. Ciò potrebbe
manifestarsi attraverso la sensazione di dover urinare in continuazione e un bruciore nella minzione.
Ingerire molti liquidi può aiutare a rendere l’urina meno concentrata. Inoltre, il vostro medico può
prescrivervi un farmaco capace di alleviare i bruciori durante la minzione.
Generalmente questi effetti collaterali persistono per alcune settimane scomparendo gradualmente.
Nel caso non dovessero scomparire, è importante che informiate il vostro medico.
Possibili effetti collaterali a lungo termine
In alcuni casi l’intestino o la vescica possono essere permanentemente compromessi dalla
radioterapia. In questi casi, la perenne sensazione di dover urinare e la diarrea potrebbero persistere.
I vasi sanguigni nell’intestino e nella vescica possono diventare più fragili dopo la radioterapia, ciò
spiega la presenza di sangue nelle urine. Ad ogni modo se ciò dovesse accadere è importante che
informiate il medico, il quale vi sottoporrà ai dovuti controlli.
Infertilità ed impotenza
La radioterapia condotta nell’area pelvica può causare infertilità sia negli uomini che nelle donne.
Gli uomini potrebbero accorgersi di diventare impotenti a causa degli effetti della radioterapia sui
nervi della zona pelvica. Le donne potrebbero accorgersi di provare sensazioni diverse durante il
rapporto sessuale. Questi effetti possono essere molto angoscianti se si presentano. È importante
parlarne col medico o con l’infermiera specializzata di modo che vi possano aiutare nell’affrontarli.
Anticorpi monoclonali
Trattare il cancro all’intestino con gli anticorpi monoclinali
Gli anticorpi monoclonali sono medicinali che riconoscono e si legano a specifiche proteine
(recettori) presenti in particolari cellule tumorali.
Alcune cellule tumorali esprimono dei recettori di fattori di crescita epidermici (EGFRs). Quando le
proteine nel corpo chiamate fattori si crescita si attaccano ai recettori, la cellula tumorale è stimolata
a crescere e a dividersi. L’anticorpo monoclonale cetuximab (Erbitux) si lega all’EGFR rendendo
impossibile il legame con i fattori di crescita. Ciò permette di prevenire che le cellule tumorali
crescano e si dividano. Prima di ricevere il cetuximab, i medici si assicurano che le cellule tumorali
abbiano sufficienti recettori EGF.
Spesso il cetuximab, iniettato in vena, viene usato in combinazione con il chemioterapico irinotecan
per trattare il cancro intestinale avanzato o metastatico che non è stato controllato dall’utilizzo del
solo irinotecan.
22
Un altro anticorpo monoclonale chiamato bevacizumab (avastim), che funziona in una maniera
lievemente diversa dal cetuximab, può essere usato per trattare il cancro avanzato di colon e retto.
Alcune persone possono avere delle reazioni allergiche agli anticorpi monoclonali. Tra le reazioni,
un’influenza, una goccia nella pressione sanguigna o sensazioni di malessere. Altri possibili effetti
collaterali possono includere rush cutanei e stanchezza. Con alcuni anticorpi monoclonali, la prima
dose è data lentamente nel corso di un certo numero di ore. È possibile che vi vengano dati altri
medicinali per ridurre la possibilità di reazioni.
DOPO IL TRATTAMENTO
Follow up
Post trattamento per il cancro all’intestino – follow up
Una volta che il trattamento è concluso, verrete sottoposti a visite di controllo periodiche, analisi del
sangue e possibili scansioni (CT, MRI o ultrasuoni), raggi x e a volte colonoscopie. Questi controlli
potrebbero andare avanti per anni riducendosi man mano di numero e di frequenza. Se avete
qualche problema o avvertite qualche nuovo sintomo tra un appuntamento e l’altro, avvertite il
vostro medico al più presto.
Molte persone diventano ansiose nel periodo che precede il controllo. Si tratta di una reazione
naturale che può essere sostenuta meglio attraverso il supporto della famiglia, degli amici o da parte
di un’organizzazione specializzata.
Se riscontrate dei problemi o dei nuovi sintomi tra una visita e l’altra, informate il vostro medico al
più presto.
Studi clinici
Ricerca – Studi clinici per il cancro all’intestino
Gli studi di ricerca sul cancro sono condotti nel tentativo di individuare dei trattamenti migliori. Gli
studi condotti sui pazienti sono conosciuti sotto il nome di studi clinici.
Gli studi di ricerca possono essere condotti per:
- testare nuovi trattamenti, come nuovi chemioterapici o vaccini contro il cancro
- provare nuove combinazioni di trattamenti già esistenti
- paragonare l’efficacia dei medicinali che controllano i sintomi
- scoprire il modo in cui agiscono i trattamenti contro il cancro
- vedere quale trattamento è il migliore per quel che concerne la relazione costi-benefici
Gli studi clinici sono l’unico modo affidabile per scoprire se un’operazione, un tipo di
chemioterapia, radioterapia o altri trattamenti sono migliori rispetto a quelli già disponibili.
Prendere parte ad uno studio clinico
Potrebbero chiedervi di prendere parte ad uno studio clinico che porterebbe con sè molti benefici.
Questi studi migliorano la conoscenza sul cancro e lo sviluppo di nuovi trattamenti. Verrete
23
monitorati attentamente durante e dopo lo studio. Generalmente sono diversi gli ospedali che
conducono questi studi.
I medicamenti chemioterapici già menzionati, potrebbero venire utilizzati negli studi clinici per
cercare di capire le diverse possibilità di impiego. Si tratta di trattamenti al primo stadio di ricerca
impiegati su piccoli gruppi di pazienti di determinati ospedali. Potete discutere col vostro medico se
uno di questi può risultare adatto al vostro caso.
Trattamenti targhettizzati con anticorpi monoclonali. A volte sostanze radioattive o chimiche in
grado di aggredire le cellule tumorali, possono attaccarsi agli anticorpi monoclonali. L’anticorpo
monoclonale poi, porta le sostanze radioattive o chimiche alla cellula tumorale.
Vaccini. Molte cellule tumorali dell’intestino hanno una particolare proteina chiamata antigene
carcinoembrionale (CEA). I ricercatori stanno cercando un modo per usare queste proteine per
sviluppare un vaccino in grado di prevenire la ricomparsa delle cellule tumorali. Un vaccino per il
cancro all’intestino in stadio avanzato è già stato utilizzato in studi clinici precedenti.
È importante tenere a mente che alcuni trattamenti che sembrano promettenti all’inizio spesso col
tempo si dimostrano meno efficaci di trattamenti già esistenti o causano più svantaggi, in termine di
effetti collaterali, che vantaggi.
Campioni di sangue e tumore
Molti campioni di sangue, di midollo osseo o biopsie di tumori vengono fatti per capire cosa c’è che
non va. La maggior parte di questi esami è necessaria per giungere ad una buona diagnosi.
Potrebbero chiedervi di usare i campioni prelevati per fare ricerche nell’ambito del cancro. Alcuni
campioni potrebbero venir congelati e conservati per ricerche future.
La ricerca può venir condotta presso l’ospedale in cui avete ricevuto il trattamento, oppure in un
altro ospedale. Questo tipo di ricerca richiede molto tempo quindi è probabile che non veniate a
conoscenza dei risultati. I campioni verranno comunque usati per incrementare le conoscenze sulle
cause del cancro e sui suoi trattamenti. Queste ricerche hanno lo scopo di migliorare le prospettive
dei futuri pazienti.
L’INTESTINO TENUE
Cancro dell’intestino tenue
Il cancro all’intestino tenue sè un evento raro.
L’intestino tenue forma parte dell’apparato digestivo e si estende dallo stomaco all’intestino crasso
(o colon).
L’intestino tenue si divide in tre parti principali: il duodeno, il digiuno e l’ileo.
L’intestino tenue è lungo approssimativamente 5 m ed è avvolto molte volte in anse per riuscire a
stare nell’addome; è responsabile della scomposizione degli alimenti , che permette alle vitamine, ai
minerali e al nutrimento di venire assorbiti dal corpo. Sebbene l’intestino tenue costituisca i tre
quarti dell’apparato digerente, il cancro in questa parte è raro.
24
Il diagramma mostra la posizione dell’intestino tenue.
Ci sono quattro tipi principali di tumori all’intestino tenue e sono nominati secondo le cellule
sviluppate da:
Adenocarciroma. Questi tumori iniziano sul rivestimento o l’interno della parete dell’intestino.
Sono il tipo più comune di cancro all’intestino tenue e solitamente appaiono nel duodeno.
Sarcoma. Questi tumori si sviluppano nel tessuto di supporto del corpo quali muscoli o grasso.
Leiomiosarcomi sono sarcomi che generalmente crescono nel fascio di muscoli dell’intestino tenue.
Questo accade più comunemente nell’ileo. Un altro tipo raro di sarcoma è il sarcoma
gastrointestinale (GIST) che può svilupparsi in qualsiasi parte dell’intestino tenue.
Carcinoide. I tumori carcinoidi emergono in cellule che producono ormoni nell’intestino tenue.
Questi tumori appaiono solitamente nell’ileo e a volte nell’appendice.
Linfoma. Questi tumori iniziano nel tessuto linfatico dell’intestino tenue. Il tessuto linfatico fa
parte del sistema immunitario dell’organismo. Generalmente i linfomi dell’intestino tenue sono del
tipo conosciuto sotto il nome di linfoma non Hodgkin (NHL), e appaiono comunemente nel digiuno
o nell’ileo.
Occasionalmente un cancro all’intestino tenue può risultare un cancro secondario. Ciò significa che
si è diffuso da un cancro primario posto da una qualche altra parte nel corpo.
CAUSE E DIAGNOSI
Cause
Cause del cancro all’intestino tenue
Le cause del cancro all’intestino tenue sono in maggior parte sconosciute. Ad ogni modo alcune
persone con un tumore benigno all’intestino, possono essere più a rischio di tumore all’intestino
tenue. Ciò include la malattia di Crohn, celiamola celiachia, la sindrome di Peutz-Jegher e la
poliposi.
25
Sintomi
Segni e sintomi
I sintomi del cancro all’intestino tenue spesso sono vaghi e difficili da diagnosticare. Tra questi:
- sangue nelle feci
- feci scure/nere
- dolori addominali
- perdita di peso
- diarrea
Questi sintomi possono essere dovuti a molte cose, non solo da un cancro all’intestino tenue.
Sintomi che peggiorano, diventano più forti e persistono, sono da sottoporre all’attenzione di un
medico.
Occasionalmente il cancro può causare un blocco (ostruzione) dell’intestino che può essere
completa o parziale. I sintomi sono vomito, stipsi, coliche e una sensazione di gonfiore all’addome.
A volte un blocco dell’intestino tenue può causare lo scoppio dell’intestino. Si tratta di una
condizione seria che generalmente accade all’improvviso e richiede un intervento chirurgico. I
sintomi sono dolore intenso shock, (un crollo della pressione sanguigna) e gonfiore addominale.
Diagnosi
Come è diagnosticato
Generalmente si inizia recandosi dal proprio medico che si occuperà di farvi fare i necessari
controlli presso un ospedale. Lo specialista dell’ospedale si preoccuperà di interrogarvi sulla vostra
storia medica e vi farà i dovuti controlli fra cui un’analisi del sangue. È possibile che vi venga
chiesto di portare un campione delle vostre feci in ospedale. I seguenti esami sono quelli
comunemente usati per diagnosticare un cancro all’intestino tenue.
Endoscopia o colonocopia. Questi test permettono al medico di guardare dentro il duodeno, la
parte più alta del digiuno o la parte più bassa dell’ileo. L’esame può venir eseguito nell’ospedale di
giorno.
Vi verrà chiesto di sdraiarvi su un lato dove vi somministreranno un leggero sedativo che vi
permetterà di rilassarvi. Il medico vi inserirà delicatamente nello stomaco, o passando per la gola
(endoscopia) o passando per il retto (colonoscopia), un piccolo tubicino che, con l’aiuto di una lente
illuminata, gli permetterà di vedere eventuali anomalie. Se necessario, vi verrà prelevato un piccolo
campione di cellule (biopsia) da analizzare.
Sfortunatamente questi test non sono in grado di raggiungere alcune aree del digiuno o dell’ileo
pertanto è necessario rintracciare nuovi test in grado di scovare tumori in quelle zone.
Raggi x al bario. Si tratta di raggi x eseguiti sull’intestino tenue. Questo esame avviene solitamente
presso una struttura ospedaliera e necessita che l’intestino sia completamente vuoto di modo da
permettere un’immagine più pulita. L’ospedale vi darà indicazioni ma è probabile che il girono
prima dell’esame vi venga chiesto di assumere un lassativo e di bere molti liquidi.
26
Nello stesso giorno dell’esame, non vi sarà concesso di bere o mangiare. Vi verrà fatta bere una
sostanza contenete bario che irradiata colorerà di bianco l’immagine. Il medico potrà così seguire il
percorso del bario all’interno dell’intestino tenue e individuare le eventuali anomalie.
Nei giorni che seguono il test, le feci potrebbero risultare di colore bianco. Non vi preoccupate, si
tratta dell’espulsione del bario da parte del vostro corpo. Il bario può anche causare stipsi e rendere
necessaria l’assunzione per un paio di giorni di un leggero lassativo.
Altri esami
Altri esami
Scansioni CT, ultrasuoni e altri tipi di raggi x sono in grado di individuare, con qualche eccezione,
la presenza di un cancro all’intestino tenue. Ad ogni modo questi esami possono venir fatti anche
per vedere se i cancro si è diffuso ad altre pari del corpo.
A volte la diagnosi può essere fatta solo al momento di un intervento chirurgico in quanto è difficile
ottenere un’immagine chiara dell’intestino tenue e le biopsie non sempre sono fattibili.
Stadiazione
Stadiazione
Lo stadio di un cancro è un concetto usato per descrivere la sua dimensione e comprendere se si è
diffuso ad altre parti del corpo.
Il cancro può diffondersi nel corpo sia attraverso il flusso sanguigno che attraverso il sistema
linfatico. Il sistema linfatico fa parte della difesa del corpo contro le infezioni e le malattie. Il
sistema è stato creato attraverso un network di ghiandole linfatiche (conosciute anche come
linfonodi) che sono collegate tra loro da canali sottili contenenti liquido linfatico. Il vostro medico
farà un controllo anche per quanto riguarda i linfonodi nelle vicinanze dell’intestino tenue di modo
da permettere di capire lo stadio del cancro.
1° stadio: il cancro è concentrato sull’intestino tenue e non si è diffuso ai linfonodi o ad altre parti
del corpo.
2° stadio: il cancro si è diffuso alla fascia dei muscoli e potrebbe intaccare altre parti del corpo
come il pancreas.
3° stadio: il cancro si è diffuso ai linfonodi vicini.
4° stadio: il cancro si è diffuso ai linfonodi vicini e ad altre parti del corpo come i polmoni.
Se dopo il trattamento iniziale il cancro ricompare, ciò prende il nome di recidiva.
TRATTAMENTO
Trattamento
Questo dipende da un certo numero di cose inclusa l’età, il generale stato di salute, la posizione, la
dimensione e l’esatta tipologia di cancro e il fatto che si sia o meno diffuso ad altre aree. I
trattamenti per ogni tipo di cancro dell’intestino tenue può variare.
27
Chirurgia
Chirurgia
La chirurgia è il principale trattamento per il cancro all’intestino tenue. La chirurgia potrebbe essere
utilizzata per rimuovere il tumore e ricongiungere l’intestino tenue. Può anche essere usata nel caso
vi sia un blocco intestinale.
Spesso è possibile rimuovere l’intero tumore durante un’operazione ma ciò non vale in tutti i casi.
La posizione del tumore nell’intestino e la porzione di intestino coinvolta determinano quanto è
esteso l’intervento. Durante l’intervento potrebbe essere necessario rimuovere parte dello stomaco,
del colon, della cistifellea o dei linfonodi circostanti.
Generalmente, l’intestino può essere ricongiunto durante l’intervento (anastomosi), ma se per
qualche ragione ciò non fosse possibile, la fine dell’intestino viene portata alla parete dell’addome.
Questa apertura è chiamata stoma e la procedura viene detta ileostomia. Un sacchetto è posizionato
sopra lo stoma di modo da raccogliere l’attività intestinale. In genere l’ileostomia è temporanea,
questo fino ad un secondo intervento, possibile alcuni mesi dopo, mirato a ricongiungere l’intestino.
Sono possibili casi in cui l’ileostomia è permanente ma si tratta di vere rarità.
Se il cancro è largo ed ha causato un blocco intestinale, è possibile bypassare il tumore per alleviare
i sintomi anche se non è stato possibile rimuovere l’intero tumore.
Il chirurgo vi spiegherà il vostro intervento e risponderà alle domande che gli porrete. È possibile
che il medico non sappia con certezza cosa accadrà prima di trovarsi in sala operatoria di fronte al
caso.
Dopo un’operazione importante, è probabile che veniate posizionati nel reparto di cure intensive per
qualche giorno prima di essere spostati altrove.
Quando una parte dell’intestino tenue è stato rimosso o bypassato, potrebbe essere necessario
seguire una speciale dieta alimentare e assumere determinati farmaci. Ciò dipende dall’estensione
dell’intervento ed ha quale scopo quello di favorire la digestione e l’assorbimento del cibo. Il
medico o l’infermiera vi daranno maggiori informazioni a proposito.
La radioterapia
Radioterapia
La radioterapia consiste nell’utilizzo di raggi x a forte contenuto energetico in grado di distruggere
le cellule tumorali danneggiando il minor numero possibile di cellule sane.
È comunemente usata per trattare i tumori dell’intestino tenue. Può essere indicata dopo un
intervento chirurgico o in combinazioni con la chemioterapia a seconda dei casi.
La chemioterapia
Chemioterapia
La chemioterapia consiste nell’utilizzo di farmaci anti-cancro (citotossine) in grado di attaccare le
cellule tumorali.
28
Occasionalmente la chemioterapia può essere usata, in combinazione con la radioterapia o con un
intervento chirurgico, per trattare il cancro dell’intestino tenue. La chemioterapia può non essere
idonea a tutte le situazioni e la sua efficacia per combattere il cancro dell’intestino tenue è tutt’ora
studiata.
Terapie biologiche
L’interferone è un altro tipo di trattamento medicamentoso usato per alcuni tipi di cancro
dell’intestino, in genere tumori carcinoidi. L’interferone attiva il sistema immunitario
dell’organismo a combattere il cancro e viene somministrato con un’iniezione sottocutanea.
L’imatinib (Glivec) può essere usato per trattare un cancro gastrointestinale. L’imatinib è un tipo di
medicamento chiamato inibitore della protein-tirosin chinasi. Esso blocca un’azione chimica che
permette al cancro di crescere.
Per determinati casi possono essere prescritti altri medicinali o nuovi trattamenti con l’obiettivo di
controllare il cancro e i sintomi che ne derivano.
DOPO IL TRATTAMENTO
Follow up
Follow up
Dopo che il trattamento è stato completato, il medico vi chiederà di sottoporvi a regolari controlli
presso l’ospedale. Si tratta di buone occasioni per discutere col vostro medico dei vostri problemi o
preoccupazioni. Se nel frattempo avvertite nuovi sintomi o stati d’ansia, contattate il medico o
l’infermiera.
Studi clinici
Studi clinici
La ricerca dei trattamenti contro il cancro all’intestino tenue procede con buoni risultati. Gli
oncologi sfruttano gli studi clinici per appurare l’efficacia di nuovi trattamenti.
Potrebbero chiedervi di prendere parte ad uno studio clinico ma, per porvi nella posizione di poter
decidere, il vostro medico vi darà tutte le spiegazioni necessarie a comprender lo studio.
Le vostre sensazioni
È molto probabile che durante la diagnosi ed il trattamento proviate varie sensazioni e sentimenti,
dallo shock e dallo scetticismo alla paura e alla rabbia. A volte questi sentimenti possono essere
opprimenti e duri da controllare. In un certo senso è naturale e importante riuscire ad esprimerli.
Ognuno ha il proprio modo per far fronte alle situazioni difficili; alcune persone ritengono utile
parlarne con gli amici o la famiglia, altre preferiscono rivolgersi a persone esterne alla situazione.
Altri ancora, preferiscono tenersi per loro i propri sentimenti. Non c’è un modo giusto o sbagliato di
far fronte alla situazione ma, se vi serve aiuto, chiedetelo.
29