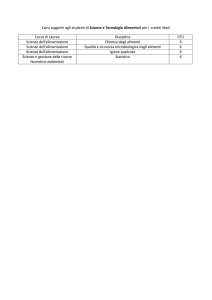
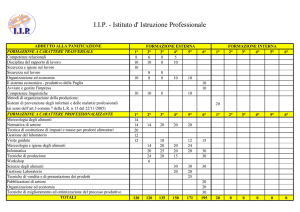
caricato da
common.user3639
Igiene Generale e degli Alimenti: Storia e Normative

Igiene generale e degli alimenti Dott.ssa Carmela Colica Master di I livello Direttore dei servizi socio-sanitari Indice Definizione di igiene Storia dell’Igiene 1 Dalle origini ai giorni nostri, come è cambiato il concetto di Igiene e Salute 2 Etimologia della parola Igiene 2 Gli albori dell’Igiene 2 Le prime testimonianze scritte 3 L’Igiene nell’antica Roma 5 La decadenza igienica dei secoli bui 6 La nascita di nuove regolamentazioni 9 Era moderna, malattie ‘moderne’ 11 L’epoca delle esplorazioni 12 Cambia il secolo, cambiano le regole 14 Il secolo dei lumi 15 Ottocento, nasce l’epidemiologia 17 Novecento, il secolo dell’Igiene 21 Una nuova definizione di Salute 24 La svolta nell’Igiene degli alimenti 25 L’evoluzione parallela dell’Igiene ‘pubblica’ e ‘degli alimenti’ 28 Enti e leggi sanitarie nell’Italia del XX secolo 31 Le riforme del ventennio fascista 33 Le leggi sanitarie della prima Repubblica 36 La privatizzazione della Sanità 38 La Sanità italiana del III millennio 41 La normativa CEE 44 Il Codex Alimentarius 47 Il Libro Verde 50 L’HACCP 52 Il Libro Bianco 54 Il regolamento CE n. 178/2002 58 Il Pacchetto Igiene 60 Il concetto di qualità 65 Le nuove sfide dell’Igiene 69 Definizione di Igiene Secondo l’Organizzazione Mondiale della Sanità (OMS), l’Igiene è la disciplina che si occupa della promozione, del potenziamento mantenimento dello stato di e salute del della popolazione, intendendo per salute una condizione di completo benessere fisico, psichico e sociale. È una disciplina appartenente alle scienze biosanitarie che, attraverso il potenziamento di fattori utili alla salute e l’allontanamento o la correzione malattie, dei tende fattori a responsabili conservare uno delle stato di benessere fisico, mentale e sociale dei singoli e della collettività. È l’esigenza dell’uomo, inserito nella sua comunità, di evitare la malattia, le menomazioni e una morte precoce. 1 Storia dell’Igiene Dalle origini ai giorni nostri, come è cambiato il concetto di Igiene e Salute Che l’Igiene generale e l’Igiene degli alimenti si siano evolute contemporaneamente è ovvio, in quanto la seconda può essere considerata parte integrante della prima; perciò, per meglio comprendere il loro stretto legame, la loro storia verrà trattata parallelamente. Etimologia della parola Igiene La parola “igiene” deriva dal greco Ὑγίεια (Ighìeia che significa “salute”, “rimedio”, “medicina”) una divinità della mitologia greca e, successivamente, romana. Igea è raffigurata sotto l’aspetto di una giovane donna prosperosa, nell’atto di dissetare con una coppa un serpente. Il serpente è il simbolo della Madre Terra, dunque Igea si prende cura della terra, ossia piante e animali (uomo compreso). Nella mitologia romana, Igea viene indicata come Salus o Valetudo, sinonimi, in latino, di (buona) salute. Il culto di Igea è associato strettamente a quello del padre Asclepio, tutelando in questo modo l’intero stato di salute dell’individuo. Igea viene invocata per prevenire malattie e danni fisici; Asclepio per la cura delle malattie e il ristabilimento della salute persa. Gli albori dell’Igiene L’igiene non è nata in epoca moderna, ma è antica quanto il mondo. In generale sono le religioni i primi “ministeri della sanità”, con prescrizioni sulla pulizia del corpo (comprese le abluzioni rituali), sul consumo dei cibi, sull’isolamento di malati infettivi. Le indicazioni medico-igieniche sono precetti sacri, in cui il fine sanitario e quello religioso sono complementari: se lo dice un dio è di sicuro effetto. 2 Già nell’antico Egitto e nella civiltà Minoica vengono promulgate leggi, norme di Igiene pubblica da osservare nella vita di comunità e provvedimenti eseguiti mediante opere pubbliche di utilità sociale. Nell’antica civiltà egizia, l’arte culinaria è praticata da medici e sacerdoti, i loro trattati consistono in lunghe compilazioni di ricette e precetti igienici. Nel Huangdi Neijing Su Wen (Libro Esoterico dell'Imperatore Giallo), un antico trattato di Medicina Tradizionale cinese del 2697 a.C., le principali misure dietetiche e igieniche, sono rivolte al beneficio dell’individuo come parte della comunità. Nel I capitolo leggiamo: Gli uomini dell’alta antichità erano osservanti della Via. Si regolavano sullo Yin/Yang e raggiungevano l’armonia con le pratiche e i numeri. Bevevano e mangiavano con misura, lavoravano e si riposavano con regolarità, non si estenuavano in attività sconsiderate. Potendo così mantenere l’unione del corpo e degli Spiriti, arrivavano alla fine dell’età naturale e, CENTENARI, se ne andavano. Notiamo come viene evidenziato che l’osservanza della via fosse la moderazione e la pratica dell’alternanza regolare lavoro-riposo. La religione ebraica dà molto rilievo all’igiene: la Bibbia è piena di prescrizioni rituali, miranti a tutelare non solo l’individuo, ma anche la collettività. Presso gli antichi ebrei, la salute della comunità è perseguita sia con norme di igiene alimentare che di igiene generale, infatti, per la prima volta nella storia dell’umanità, viene sancita la necessità del riposo fisico a intervalli regolari (l’osservazione del Sabato, che per la religione ebraica è il giorno in cui Dio, finita la Creazione, si riposò). Significative sono le prescrizioni impartite da Mosè (1400 – 1200 a.C.) per la raccolta, la preparazione e la conservazione della manna da utilizzare nel giorno di Sabato, in modo che non vada a male. Greci ed Etruschi conoscono le correlazioni tra terreno paludoso e febbri malariche, ovviando a ciò mediante bonifiche dei terreni. Aristotele, per esempio, nella Costituzione degli Ateniesi, parla dell’esistenza di un “assessorato” che dirige il lavoro dei coprologi, gli spazzini di allora, che hanno il compito di portare i rifiuti ad almeno due chilometri dalla città, liberando il centro urbano dal suo principale problema: l’accumulo d’immondizia nelle vie. Galeno conosce la relazione tra tipo di attività lavorativa e durata della vita: “la vita di molte persone è legata alla loro professione, è inevitabile che vengano danneggiate dal lavoro che fanno”. 3 Le prime testimonianze scritte Per quanto riguarda l’Igiene degli alimenti, fin dall’antichità si sente l’esigenza di emanare norme che disciplinino le filiere agroalimentari, dalla produzione primaria alla commercializzazione dei prodotti finiti. Già Hammurabi, re di Babilonia dal 1792 al 1750 a.C., pone le prime basi scritte per tutelare i consumatori dalle frodi alimentari e quindi per garantire loro la qualità dei prodotti sottolineando in tal senso la responsabilità del produttore e del venditore. Il cosiddetto codice di Hammurabi è inciso in una stele cilindrica in diorite nera, alta 2,25 m, nelle cui parte superiore è raffigurato lo stesso Hammurabi, in piedi al cospetto del dio Marduk, il sovrano celeste di Babilonia, che gli porge il cerchio e il bastone, simboli tradizionali del potere regale. All’inizio c’è un prologo, nel quale il re celebra la propria potenza e la propria autorità, dovute non soltanto alla benevolenza degli dei, ma anche al fatto che il suo potere è legittimo e giusto appunto perché difende il diritto. Seguono poi 282 articoli senza ordine sistematico (concernenti la proprietà, la famiglia, la successione, le offese fisiche, gli affitti, i salari, gli schiavi, gli animali e così via) e, infine, un epilogo, che ribadisce i concetti del prologo: “Ogni uomo oppresso che abbia in corso una contesa venga presso questa stele e legga con attenzione le mie preziose parole: possano esse chiarire il suo caso. Io, Hammurabi, sono il re del diritto, al quale Marduk ha affidato le leggi”. Per quanto riguarda l’Igiene alimentare, nel corpus delle sue leggi troviamo ad esempio, riferimenti al grano (usato anche come moneta di scambio), all’olio di oliva, alla birra e disposizioni riguardanti la violazione degli standards stabiliti per la produzione di detta bevanda, così come la sua vendita in locali privi della licenza richiesta. Le sanzioni sono molto severe e prevedono in certi casi la condanna a morte come nel caso di chi è colto ad annacquare la birra.1 È interessante ricordare che già in questo codice si trovano riferimenti alla professione e alla responsabilità veterinaria.2 1 Legge 108: “Se una taverniera tenutaria di una taverna non accetta frumento secondo il peso lordo per il pagamento della birra, ma prende denaro, o se ricevendo il frumento, annacqua la birra, sia condannata e gettata nell’acqua.” 2 Legge 224: Qualora un chirurgo veterinario esegua una seria operazione su un asino od un bue, e lo curi, il proprietario pagherà come compenso al chirurgo un sesto di shekel (il conio del tempo). Legge 225: Qualora egli esegua una seria operazione su un asino od un bue, e lo uccida, pagherà al proprietario un quarto del suo valore. 4 L’Igiene nell’antica Roma I Romani tengono in forte considerazione la sanità e l’igiene pubblica: vespasiani, acquedotti, e i loro ospedali pubblici sono rimasti insuperati fino ai tempi moderni. Le terme, l’ordinamento dei parchi, la sorveglianza igienica sugli alimenti, le cloache e le leggi sanitarie a difesa della salute pubblica sono ampiamente diffuse in tutto l’impero; Roma diviene maestra di igiene sociale nel mondo. Nella Grecia e a Roma l’igiene ha un significato purificatore: anche se non si conosce il sapone, sono molto diffusi bagni a varia temperatura, massaggi, e la pulizia della pelle si effettua con lo strigile3 e unguenti profumati. I Romani, con acquedotti e terme, mettono in pratica le raccomandazioni sull’igiene di esperti greci come Ippocrate, Erodico e Galeno. Nella Roma imperiale 22 acquedotti portano ogni giorno più di un miliardo di litri d’acqua corrente (circa 500 litri a persona) non contaminata e garantiscono a più di un milione di persone di bere, lavarsi ed espletare in sicurezza i propri bisogni fisiologici. I Romani hanno un atteggiamento positivo nei riguardi dell’igiene pubblica e personale: la considerano indispensabile e addirittura di origine divina, così che tutti i cittadini la praticano come un diritto oltre che come un dovere. L’istituzione delle Terme consente a chiunque, anche ai non abbienti, di aver cura del proprio corpo limitando in tal modo il diffondersi delle malattie. Già nel VI secolo a.C. a Roma viene realizzata la Cloaca Maxima, una delle prime grandi opere di urbanizzazione. Probabilmente la più antica fogna ancora funzionante al mondo. Inoltre s’intraprendono diverse misure per la salvaguardia delle condizioni igienico-sanitarie. Norme igieniche generali: leggi regolano lo smaltimento dei rifiuti urbani, le fognature, lo svuotamento dei pozzi neri, la manutenzione delle strade. Acqua: bonifica di zone paludose insalubri e malariche mediante la costruzione di canali di drenaggio, sorveglianza dello smaltimento delle acque di rifiuto, costruzione di acquedotti. 3 strumento in metallo o avorio costituito da un manico diritto e da una parte terminale ricurva e concava che veniva passata sulle membra. Impiegato alle terme o in palestra, per detergere dal corpo la mistura di olio, unguenti e sabbia usata per pulirsi. 5 Igiene mortuaria: i cadaveri sono bruciati e le ceneri riposte in urne e depositate in tombe comuni o familiari. Poveri, schiavi e animali sono gettati in fosse comuni a cielo aperto. Sia la cremazione sia la sepoltura dei cadaveri (inumazione) deve avvenire fuori della città. Igiene alimentare: sorveglianza sui generi alimentari, particolarmente grano e carni. Controllo di qualità sui prodotti in vendita nei mercati. Sappiamo che a Roma le derrate alimentari messe in commercio, ed anche le carni, sono controllate da apposite autorità statali: gli Edili Curuli, tra i loro compiti vi è quello di visitare le botteghe di generi alimentari e di controllarne le merci. Agli edili Curuli, patrizi, Cesare nel 44 a.C. aggiunge due edili Ceriali, plebei, col compito di occuparsi dell’annona; Augusto intorno al 7 a.C. affida questo incarico ai Prefetti dell’annona4, tra i cui compiti c’è quello di sovrintendere all’immagazzinamento delle enormi scorte di grano con metodi che ne permettano la perfetta conservazione per lunghi periodi di tempo. Il mercato in cui vengono convogliate le merci destinate alla vendita è il macellum: si tratta di un mercato specializzato nella vendita al dettaglio di carne, pesce e commestibili vari. Il primo esempio di macellum compare a Roma nella seconda metà del III secolo, rimanendo un unicum fino al 179 a.C., quando viene eretto in città un secondo mercato da Marco Fulvio Nobiliore. Successivamente, diventa un elemento fisso dell’urbanistica romana: lo testimoniano il Macellum Liviae sull’Esquilino di età augustea e il Macellum Magnum sul Celio di età neroniana. Da questo momento inizia la diffusione dell’edificio anche fuori del territorio strettamente urbano. La decadenza igienica dei secoli bui Ma durante i secoli che seguono alla caduta dell’Impero Romano, man mano che la gente lascia le città e si disperde nei campi, nei villaggi sulle montagne, per sottrarsi alle invasioni barbariche, alle guerre e ai costi che la vita ha raggiunto nei grandi agglomerati urbani, la cura dell’igiene personale e pubblica si va rarefacendo. Per dare un’idea della totale mancanza di una seppur minima concezione igienica basti conoscere lo stratagemma adottato dalle donne longobarde per salvaguardare la loro virtù dagli istinti degli invasori, che tengono nelle parti intime, appesa ad una cordicella, una coscetta di pollo, la quale, putrefacendosi, emana un odore nauseabondo, che respinge l’orripilato assalitore! 4 Prefetti al vettovagliamento, funzionari equestri preposti alla supervisione dei rifornimenti di grano. 6 In questo contesto di abbandono e ignoranza, spicca la figura di Carlo Magno e non solo nel campo dell’igiene. Egli, nel suo De villis, una raccolta di norme per la conduzione di una fattoria, dà suggerimenti di carattere igienico, ad esempio raccomanda, tra l’altro, che tutti i cibi e le bevande che dovranno essere utilizzati come ‘provviste’ siano preparati e conservati con estrema pulizia. La Scuola Salernitana (XI secolo) rivaluta l’importanza dell’igiene alimentare, Federico II, applicando le norme salernitane, stabilisce nella prima metà del XIII secolo, una legislazione relativa all’igiene pubblica nel Sacro Romano Impero all’avanguardia per l’epoca. Ma, il problema del tempo è la difficoltà di comunicazione, nell’Italia di allora le norme emanate nelle capitali difficilmente raggiungono le popolazioni sparse nelle campagne o arroccate sulle montagne, inoltre la frammentazione politica impedisce la trasmissione delle conoscenze tra i vari stati; senza considerare che la nostra penisola, è comunque progredita in campo igienico rispetto al resto d’Europa. Si suole affermare addirittura che forse un uomo si lava solo due volte nella vita: dopo essere nato e il giorno delle nozze. Di certo non esistono, anche nelle abitazioni dei ricchi, stanze delegate alle pratiche igieniche. Una donna che si lavi più spesso della comune norma è considerata di facili costumi. Gli abiti, anche quelli festivi, non si lavano mai o molto raramente, e vengono indossati nonostante siano sporchi e maleodoranti. Si può facilmente intuire che in questo contesto sociale l’igiene urbana non sia la preoccupazione principale: è consuetudine gettare tutto fuori dalla porta o dalla finestra, nelle strade si formano fiumi di acqua sporca e liquame, che favoriscono le grandi epidemie, come la “peste nera” di inizio Trecento. È facile immaginare come, in questa situazione di “decadenza igienicosanitaria”, la popolazione sia facile preda delle più diverse tipologie di germi patogeni. È in quest’epoca, infatti, che si verificano terribili epidemie che decimano letteralmente gli abitanti di tutta l’Europa: le cosiddette ‘pestilenze’ (con questa parola si indicava qualsiasi malattia epidemica rapidamente diffusibile anche per cause diverse dal contagio vero e proprio). Dal XII secolo in Europa c’è una pestilenza ogni 10-15 anni. L’epidemia di peste bubbonica dal 1347 al 1350 causa in Europa 43 milioni di morti. Oltre alla peste c’è poi la lebbra, il colera, la malaria, il vaiolo, lo scorbuto.... Di qui la necessità di separare i malati dal resto della comunità. 7 Con la caduta dell’impero romano e l’entrata in crisi della struttura legislativa dello Stato, la Chiesa cattolica rappresenta la struttura che si fa carico di problemi come l’assistenza e la tutela della salute pubblica, intese non come prevenzione ma, piuttosto, quasi come ‘repressione’, adottando misure come: l’allontanamento e l’espulsione dalle città dei malati, la sepoltura dei morti fuori città, la proibizione dei funerali (intesi come visite a casa del defunto e accompagnamento alla sepoltura), il rogo di suppellettili e case dei malati, l’obbligo di denuncia della malattia, l’allontanamento dalla città per 10 giorni delle persone che avessero assistito i malati. Vengono accesi fuochi in cui si gettano unguenti, resine, erbe aromatiche con l’inutile intento di depurare l’aria dai miasmi che si ritiene diffondano il male. Le navi che provengono da paesi sospetti devono rimanere fuori dal porto almeno per 40 giorni (da qui il termine quarantena). In Italia nel Medioevo così come nel periodo feudale e poi dei Comuni e delle Signorie si consolidano una serie di norme disciplinanti materie proprie dell’igiene pubblica: disposizioni concernenti fiere e mercati trasporti e commercio di derrate canalizzazione e deflusso di acque sporche bonifica delle terre paludose costruzione di impianti fognari e acquedotti pulizia delle piazze. Tali disposizioni assolvono, comunque, più ad esigenze di prelievo fiscale piuttosto che a motivazioni sanitarie. Il potere civile non si occupa delle esigenze sanitarie e quando se ne occupa è solo per necessità produttivistiche. Lo Stato non si fa carico della salute di tutti, le informazioni ‘scientifiche’ sono patrimonio di pochi. Il concetto di salute esteso a tutti deve attendere fino al Rinascimento, dopo le lotte per la conquista dei diritti universali. Nasce in quest’era la pratica dell’assistenza caritativa agli ammalati ed ai poveri. Nei primi secoli dell’anno mille sono gli Ordini e le Congregazioni religiose che creano e gestiscono strutture di ricovero per anziani, derelitti e malati di malattie gravi e croniche, mentecatti, strutture di asilo per viandanti e lazzaretti per malati durante le epidemie. Tutti gli ospedali nascono come OPERE PIE da donazioni di benefattori che lasciano il loro patrimonio per la costituzione dell’ospedale oppure per il mantenimento dell’attività assistenziale. 8 La nascita di nuove regolamentazioni Nel Medioevo il consumo di carni, al contrario di quanto si crede, raggiunge livelli piuttosto elevati nella dieta della popolazione urbana di tutti gli strati sociali, nonostante il calendario liturgico imponga numerosi giorni “di magro”. La diffusa richiesta dei consumatori e i problemi legati alla macellazione e alla vendita della carne costituiscono un serio impegno per l’autorità cittadina, chiamata a favorire il rifornimento dei mercati e a difendere i consumatori dalle possibili frodi e speculazioni degli esercenti alimentari. Le aree destinate alla macellazione sono fornite di fontane e fognature per il deflusso delle acque di scarico, infrastrutture indispensabili per garantire livelli minimi di igiene nelle lavorazioni delle carni e per consentire le periodiche pulizie che sono anch’esse curate dall’organizzazione del mestiere. Nel caso in cui il macellaio venda carni di diverso genere su uno stesso banco, queste devono essere nettamente divise e la normativa impone l’esposizione dell’intero animale, compresa la testa, perché il compratore possa verificarne il genere e, sulla base dello sviluppo dei denti, l’età. Ogni giorno i macellai fiorentini allineano i loro banchi nella beccheria, intorno alla quale si dispongono in circolo i banchi di altri generi alimentari, formando la caratteristica “grillanda”, cioè la ghirlanda di mercato. Tra la fine dell’XI e gli inizi del XII secolo, si costituiscono nell’Europa medievale numerose associazioni su basi del tutto volontarie con regole rigide a cui attenersi (gli statuti) e con un elenco preciso dei propri iscritti (le matricole). In Italia, nell’epoca dei comuni, la Repubblica fiorentina elabora una serie di norme e precetti – raccolti in un corpus statutario dell’arte – volti al controllo dell’approvvigionamento alimentare della città, regolando, anche, l'espletamento di alcuni mestieri come quello dei beccai, con ordinamenti indirizzati soprattutto a controllare gli aspetti legati all'igiene pubblica e alla pulizia urbana. Il corpus fissa una serie di regole che abbracciano tutti i diversi aspetti legati alla professione, dalla commercializzazione in senso lato, ai divieti di vendita fuori dalle botteghe, al rispetto delle festività, ai luoghi deputati e/o interdetti per uccidere gli animali, ai tempi e le stagioni in cui macellare le diverse carni, alle dimensioni e alla copertura del banco di vendita. Prevede sanzioni severe anche verso chi trasgredisce le norme igieniche, come mettere accanto carni di specie o di sesso differenti, e verso chi non ne garantisce la provenienza affinché non si vendano carni di animali morti per cause naturali o morbose. 9 Tuttavia, gli scarti e le carcasse sono scaricati a valle del fiume Arno, senza alcun tipo di smaltimento, ciò sta a dimostrare la concezione di Igiene dell’epoca. Solo dopo una grave epidemia di tifo, ci si accorge che il bel fiume di Firenze e i suoi artistici ponti sono diventati un'immonda pattumiera. Un’altra città, osservatorio interessante della legislazione dell’epoca, è Bologna. Questa città è una delle più popolose di Europa, grazie alle sue Università che richiamano all’interno delle mura numerosi docenti e studenti, con l’ingente indotto che ne deriva, rendendo di primario interesse avere sempre un approvvigionamento alimentare adeguato al gran numero di consumatori presenti. Per questo motivo l’autorità cittadina, considerando il rischio di carestie, vieta a chi si occupa dell’approvvigionamento dei viveri ritenuti di prima necessità, quali farina, pane e vino, di riunirsi in corporazioni, per evitare che attuino speculazioni sugli alimenti e “manovrino” le carestie. Perciò queste classi sono sottoposte ad un controllo ispettivo di competenza di ufficiali cittadini appositamente eletti. Anche a Bologna sono emanate una serie di norme che regolamentano la produzione e la vendita di derrate alimentari che, come a Firenze, pongono attenzione specialmente alla frode alimentare piuttosto che alla reale igienicità dell’alimento. I macellai e i pescivendoli, ad esempio, sono obbligati a non gettare in strada o nel fiume gli scarti delle loro lavorazioni e a preoccuparsi della pulizia dei luoghi di vendita una volta alla settimana, o anche più spesso in periodi di festività. A questi statuti comunali si aggiungono quelli della società dei Beccai, in cui vi sono altre norme, come ad esempio il divieto di gonfiare la carne se non soffiando cum sprocho5. È uso, infatti, gonfiare i polmoni degli animali macellati per aumentare la durata della loro freschezza, appoggiando le labbra direttamente sulla carne rischiando così il propagarsi di infezioni, che con lo sprocho si possono evitare. Anche il pesce, nel Medioevo, è molto consumato e apprezzato, soprattutto per il fatto che circa un giorno su tre è vietato il consumo di carne per prescrizioni religiose. Negli statuti cittadini del tempo le norme dedicate a chi commercia pesce sono di gran lunga meno numerose rispetto a quelle di chi commercia carne, ma comunque vigono diversi obblighi, ad es. quello di allestire i banchi per la vendita solamente all’interno del mercato del pesce; ogni giorno il pesce deve essere fresco ed esposto non in ceste bensì su banconi; ci si deve occupare della pulizia del mercato e, nel caso il pesce non sia stato venduto, è obbligatorio procedere al taglio della coda affinché il consumatore possa constatare, il giorno dopo, che non è fresco. 5 Cum sprocho significa con lo sprocho, una specie di tubo, simile a quello che si usa per attizzare il fuoco nel camino. 10 A garantire il rispetto delle norme è istituito un corpo di ufficiali denominati “Ufficiali della Carne e del Pesce”, con compiti di controllo sul mercato alimentare cittadino: intervengono sui prezzi e sulle attività legate alla commercializzazione dei prodotti, controllano la qualità delle merci e sorvegliano qualità e salubrità dei viveri. Dopo la peste nera che colpì l’Europa tra il 1346 e il 1348 si sente inoltre il bisogno di creare anche degli uffici permanenti preposti a trattare gli affari di sanità: si comincia infatti a considerare con sempre maggiore importanza il problema della sanità collettiva, legata non solo alla salute delle persone, ma anche all’ambiente in cui esse vivono. Proprio per questi motivi l'ufficio si trova spesso ad affrontare le problematiche inerenti alla produzione e commercializzazione di alimenti, considerate le attività più “pericolose” per il decoro e la pulizia della città. L’intensificarsi delle direttive di controllo è continuo, ma questo non impedisce il verificarsi di una varietà di trasgressioni di cui si hanno frequenti memorie nei provvedimenti punitivi emanati nei confronti degli inadempienti: si va dalle semplici multe pecuniarie ai provvedimenti più rigorosi, come ad es. la “serrata” della bottega, in caso di reiterazione delle trasgressioni, o addirittura l'esilio e la galera. Era moderna, malattie ‘moderne’ La fine del Medioevo, non segna la fine delle pestilenze, sia perché non c’è un miglioramento delle norme igienico-sanitarie pubbliche, sia perché la ripresa dei commerci e, di conseguenza, la fine dell’isolamento geografico di molte popolazioni portano ad un notevole incremento dei contatti e della promiscuità. Così, una nuova malattia, comincia a manifestarsi nel 1495 a Napoli durante l’occupazione dei Francesi di Carlo VIII. Essa è chiamata “morbo gallico” o “mal francese”, o, ancora, “morbo di Napoli”. Presto si diffonde in tutta Europa, nei luoghi in cui ci sono guerre e soldati. Poiché il medico veronese Gerolamo Fracastoro scrive un poemetto in latino in cui spiega in forma mitica l’origine del male con la favola del pastore Sifilo, la malattia prende il nome di “sifilide”. Nel Rinascimento la sifilide (e altre malattie gravissime) si propagano senza che nessuno sappia spiegare come. Si diffonde la teoria che l’acqua penetri nel corpo attraverso i pori e trasmetta le malattie; si pensa che uno strato di sporcizia sia una protezione dalla malattie. Nell’igiene personale dell’epoca niente acqua, solo un panno pulito per strofinare le parti visibili del corpo. La virulenza e la velocità di diffusione del 11 nuovo male è tale da essere paragonabile oggi solo al contagio verificatosi per l’AIDS, che, per altro, avviene per le stesse vie. Questa situazione di estrema vulnerabilità fa nascere, dopo il 1500, in tutta Europa l’idea di Sanità pubblica, che stimola progetti per il miglioramento delle condizioni di vita della specie umana. Nell’opera “Utopia” del 1516 Thomas More descrive un paese perfetto nel quale la salute dei cittadini è protetta dall’igiene e curata dalla medicina. Ospedali, acqua potabile, assicurazione contro le malattie, accertamenti medici e altre pratiche sanitarie sono soddisfatti dallo stato. Nascono in questo secolo in Inghilterra, e si diffondono in tutta Europa, demografia e statistica sanitaria con due provvedimenti legislativi: 1. istituzione obbligatoria nelle parrocchie europee del registro degli abitanti; 2. censimento settimanale dei decessi effettuato a Londra casa per casa. L’epoca delle esplorazioni Dopo la “scoperta dell’America”, grazie a Cristoforo Colombo nel 1492, inizia l’epoca delle esplorazioni e gli europei vengono in contatto con culture completamente diverse, diffondendo , tra i popoli conquistati malattie ad essi sconosciute e per questo letali. Gli indigeni (sia quelli americani che quelli asiatici) non tollerano il cattivo odore che emana dai corpi dei conquistatori, che non si lavano mai, che indossano abiti di lana e velluto anche nella stagione calda, che ignorano l’esistenza e l’uso di fibre vegetali come il cotone e il lino. In alcune zone, poi, il clima è sempre più caldo, in qualsiasi mese dell’anno, di quello europeo. Sotto le corazze e le divise, le maglie di lana degli europei, sono sporche e piene di parassiti, così come capelli, lunghi e incolti, barbe, sudice ed unte, ascelle e pube. Con l’umidità e il calore dei tropici, tra gli europei scoppiano vere e proprie epidemie di dermatite, scabbia e di ogni genere di malattie della pelle. Ad insegnare agli uomini l’opportunità prima e poi la necessità di lavarsi, sono le donne, che, allorquando i rapporti sessuali divengono più spontanei e non coercitivi, manifestano la loro intolleranza per tanta sporcizia e un così pessimo odore, rifiutandosi di lasciarli avvicinare se non si fossero lavati e se non avessero pulito i loro indumenti. Le donne dei popoli conquistati insegnano ai conquistatori quanto possano soffrire meno, come possano curarsi e rendere più gradevole lo star loro 12 vicini consigliando il bagno quotidiano, che per quei popoli è di uso familiare collettivo. Dapprima gli Europei sono scandalizzati dal fatto che quelle popolazioni considerino normale prendere un bagno quotidiano riunendo al mattino tutta la famiglia in una stessa vasca. Superata l’iniziale diffidenza, però, cominciano ad apprezzare l’azione curativa del bagno e l’uso di tessuti più leggeri: seta, cotone, fibre di origine vegetale a loro sconosciute, consentono di indossare abiti che lasciano passare l’aria e permettono di evitare le fastidiose malattie della pelle. Paradossalmente, i conquistatori sono vinti dai conquistati sul piano della pulizia personale. Per questa origine della pratica igienica, i bagni e la pulizia del corpo vengono considerati ancora per molto tempo peccaminosi dagli ecclesiastici, sin quando constatano essi stessi l’opportunità dell’igiene personale e il sollievo che può derivare, nei luoghi dal clima più caldo, dall’indossare abiti più leggeri che permettano alla pelle di respirare. Tornando a casa, gli Europei, mercanti, uomini d’affari, militari, marinai, portano con sé le nuove idee che diffondono nei paesi d’origine. Abituatisi ad essere puliti nei vestiti e nel corpo, si rendono conto di quale sporcizia sia depositaria l’Europa e decidono di adottare anche nei loro paesi di origine nuovi sistemi che consentano di avere una migliore qualità della vita. Cominciano a pretendere che le loro mogli e le loro donne si lavino, si taglino i capelli e li puliscano, che puliscano i bambini e tolgano ai neonati le orribili fasce che li mummificano sin dalla nascita. Questo fu un aspetto delle usanze occidentali fra i più difficili da smantellare. Infatti, sino all’inizio del secolo passato – il Novecento! – i neonati venivano puliti, nella migliore delle ipotesi, solo una volta al giorno, di mattina. Dopo di che, dall’addome ai piedi, venivano fasciati strettamente, per obbligare le gambe, naturalmente storte dei neonati, a raddrizzarsi, così che il piccolo crescesse diritto! Niente di più errato! In tal modo si favoriva, anziché contrastare, la displasia dell’anca! Inoltre, tale forma di inconsapevole tortura aveva spesso esiti mortali: l’epidermide delicata dei neonati, a contatto con i prodotti della digestione che si accumulavano dentro le fasce ben strette, si infiammava e si ammalava, spesso con complicazioni tali da indurre la morte. Quando finalmente si comprese che bisognava lasciare i neonati liberi di sgambettare e che i pannolini andavano cambiati spesso, al bisogno, la mortalità infantile diminuì improvvisamente. 13 Cambia il secolo, cambiano le regole Tra la fine del XVI e l’inizio del XVII secolo avviene una delle scoperte che hanno rivoluzionato non solo la scienza ma il mondo intero: il microscopio. Secondo alcuni, infatti, è inventato da due ottici olandesi, Zacarias e Hans Janssen (padre e figlio) che, nel 1604, avrebbero creato il prototipo di uno strumento lungo circa 40 centimetri, composto da tre tubi che scorrono uno dentro l’altro. Altri, invece, ne attribuiscono l'invenzione a Galileo Galilei che, nel 1624, avrebbe messo a punto un telescopio di dimensioni ridotte, chiamato occhialino. Nella seconda metà del secolo, questo strumento viene perfezionato: nel 1665 da Robert Hooke, uno dei più grandi scienziati del Seicento e una delle figure chiave della rivoluzione scientifica, nel 1674 da Anthoni van Leeuwenhoek, un mercante olandese dai molteplici interessi, anche scientifici e, tra il 1680 e il 1716, da Louis Joblot, un naturalista francese. Dopo il telescopio di Galilei, che ha permesso lo studio dell’universo infinitamente lontano, questo rivoluzionario strumento apre le porte alla conoscenza di un nuovo universo, quello dell’infinitamente piccolo. Vengono così minuziosamente descritti minuscoli esseri viventi – più che altro, insetti ed ectoparassiti – e scoperti cellule e vari microrganismi. Ma il problema della comunicazione permane e le nuove nozioni rimangono appannaggio di pochi eletti, quindi, dalla teoria alla pratica il divario è ancora incolmabile. Un esempio esplicativo di questa situazione è la moda del tempo. Nel Seicento vengono in uso le parrucche, confezionate con capelli veri tagliati ai defunti o a chi li cede per denaro in caso di bisogno. Ma poiché i capelli non si lavano mai, può capitare di acquistare una parrucca abitata da spiacevoli parassiti. I più sopportano stoicamente tale tortura che provoca prurito e malattie della pelle, ma già alla fine del secolo si cominciano a richiedere parrucche che non siano state almeno confezionate con i capelli degli appestati, e ci sono testimonianze scritte che non si tollera più di acquistare una parrucca infestata da parassiti. Nel 1639 ha inizio la registrazione civile delle nascite e dei morti nella colonia Britannica del Massachussetts (adottata in Francia per effetto del Codice Napoleonico nel 1792). Nel 1662 John Graunt, statistico britannico, calcola una delle prime tavole di mortalità, uno strumento fondamentale per l'analisi statistica della mortalità nell'ambito della demografia in generale. Descrive per singole generazioni (a seconda della disponibilità dei dati, anche singoli anni di nascita) l'andamento del numero di 14 sopravvissuti dal momento della nascita fino alla morte dell'ultimo. Essa non rappresenta il numero effettivo di persone viventi in dato territorio, ma astrae tenendo conto di eventi non fisiologici quali ad esempio le migrazioni, eventi bellici o catastrofi naturali. A Londra dopo l’incendio del 1666, il Re e il Parlamento proibiscono di costruire case troppo vicine le une alle altre. Sorgono quartieri dalle vie larghe ma dalle case più piccole per lasciare spazio a strade e piazze, che proprio perché più grandi sono più arieggiate e meno maleodoranti e, per decreto di legge, devono essere pulite. I cittadini non osano sporcarle gettando i rifiuti dalle finestre, come usavano prima della peste e dell’incendio. Dunque, le istituzioni dell’epoca impongono norme di igiene pubblica, ma l’igiene personale rimane ancora un concetto alquanto sconosciuto. Il secolo dei lumi Nel Settecento prende forma la civiltà industriale e inizia l’urbanizzazione; tornano in uso i gabinetti comuni nelle case e si impone il divieto di gettare escrementi dalle finestre; le autorità cittadine invitano gli abitanti a gettare le immondizie in appositi carretti col cassonetto ribaltabile. Purtroppo l’industrializzazione non tiene nel giusto conto la pratica dell’igiene, dal momento che, anche nelle case appositamente costruite per gli operai in prossimità delle fabbriche, i servizi igienici hanno uno spazio minimo e non contemplano i bagni o le docce. Ma il fermento scientifico aumenta costantemente e sono sempre più le personalità di spicco che diffondono idee e scoperte. Bernardino Ramazzini, medico, scienziato, accademico e scrittore, è considerato il fondatore della moderna Medicina del Lavoro; il suo spirito, acuto e critico, lo spinge allo studio delle malattie occupazionali, per primo, riconosce la necessità di realizzare ambienti di lavoro “sicuri”, obiettivo che cerca di raggiungere proponendo i primi, rudimentali ancorché ingegnosi, dispositivi di protezione dei lavoratori. Nel 1700 pubblica un trattato – probabilmente il primo dell’età moderna – sulle malattie professionali. Il chimico svedese Carl Wilhelm Scheele, membro dell'Accademia delle scienze di Stoccolma, nella sua farmacia compie molti esperimenti, che gli permettono di isolare l'ossigeno e studiare il suo comportamento nella combustione. Scheele scopre inoltre il tungsteno, il molibdeno, l'azoto, il manganese e, nel 1774, il cloro (negli anni 15 successivi si scoprirà la sua azione disinfettante); la sua dedizione e la sua curiosità gli sono fatali, visto che scompare prematuramente all'età di 43 anni dopo aver assaggiato degli elementi chimici altamente tossici. L’inglese George Adams jr., celebre ideatore e costruttore inglese di apparecchi scientifici, tra il 1770 e il 1780 si distingue per i perfezionamenti apportati al microscopio. Nonostante i notevoli progressi sociali e scientifici, fino a tutto il '700 il concetto di salute sta a significare un fatto personale, privato a cui provvedere a propria cura e spese e consiste essenzialmente nell’assenza di malattia. La cura è diretta alla malattia senza occuparsi di quello che sta prima e dopo questo stato. La salute, la sanità e l'igiene pubblica sono estranei all'organizzazione sociale. In Inghilterra nascono dalla metà del ‘700 le Friendly Societies, piccole associazioni in cui i soci versando contributi ricevono visite mediche gratuite e sussidi in caso di malattia. Ma solo verso la fine del secolo dei lumi si inizia a concepire il concetto di salute come un diritto sociale. In Francia, infatti, dopo la rivoluzione francese, nel 1789 viene stilata la ‘Dichiarazione dei diritti dell’uomo e del cittadino’ nasce la consapevolezza che: “… la salute non è solo un bene del singolo ma della società, del singolo che è costitutivo del tessuto sociale ...” Dato comune di quest’epoca, comunque, in Italia come in Europa, è che la salute non è un diritto o un bene da tutelare né un valore sociale ed economico che lo Stato si impegna a tutelare o di cui si fa carico, almeno per alcuni aspetti. Solo in caso di comprovata e pubblica indigenza i municipi e le congregazioni caritatevoli intervengono. La salute è una condizione personale e tutelarla è un’iniziativa privata. La cura della malattia culturalmente assolve ad esigenze di ordine pubblico interno e non di sanità pubblica. Infatti una malattia endemica crea nella popolazione fattori di rischio ai fini della quiete pubblica. Ottocento, nasce l’epidemiologia Nell’Ottocento si ha un rinnovamento delle nozioni sull’igiene. Fino a questo periodo nelle città italiane ed europee (eccetto a Roma) vi sono poche fontane pubbliche (con acqua di buona qualità); prevalgono pozzi privati scavati nei cortili 16 delle case; l’acqua è prelevata dalla falde acquifere superficiali o da cisterne di acqua piovana, di bassa qualità igienica, con residui fecali dei pozzi neri delle case, dato che ancora non esistono fognature. Dal 1835 al 1910 si susseguono otto epidemie di colera. Nel 1836 la registrazione delle nascite e dei morti viene adottata anche in Inghilterra. È in questo scenario che inizia a svilupparsi l’epidemiologia. Nell’epidemia del 1848 a Londra si registrano 15.000 morti, tutti residenti a sud del Tamigi. In queste zone l’acqua viene distribuita da due società idriche che la prelevano in una zona centrale della città dal fiume stesso. Un giovane medico, John Snow, intuisce che il colera si trasmette da ammalato a sano. Ipotizza quindi la presenza di un ‘veleno’ capace di moltiplicarsi nel soggetto malato, che può essere portato lontano tramite qualche via e che per poter provocare la malattia deve essere ingerito in qualche modo. Secondo Snow l’acqua potabile è la via di diffusione più probabile. Le sue idee ricevono un’accoglienza ben poco calorosa dalla comunità scientifica. Nel frattempo una delle due società responsabili dell’erogazione dell’acqua potabile ristruttura i suoi impianti e trasferisce il punto di approvvigionamento idrico a monte della città, mentre l’altra preleva ancora l’acqua dal centro. Nel 1853 il colera si ripresenta sempre al sud del Tamigi, esattamente come in precedenza. Snow capisce che dipende dal fatto che l’acqua prelevata dal fiume è contaminata, infatti, la società che ha spostato il punto di prelievo, eroga acqua più pulita ed i casi di colera sono più scarsi nelle zone da questa servite. L‘epidemia colpisce particolarmente alcune zone, Snow stila una mappa dei casi. La maggior parte di essi è concentrata intorno ad una pompa pubblica. Snow la rende inutilizzabile, le persone non prendono più acqua da lì ed i casi di malattia cominciano a diminuire drasticamente. È uno dei primi studi epidemiologici che getta le basi per le successive scoperte. Nonostante le ottuse resistenze dell’ambiente scientifico, s’impone l’esigenza di una maggiore attenzione all’igiene pubblica e lo studio accademico dell’igiene assume piena autonomia con l’istituzione, nel 1866, a Monaco, del primo Istituto Universitario di Igiene. Nei piccoli centri l’igiene è praticata con maggior diffusione che nel passato. Le grandi concentrazioni urbane sono, come al solito, divise in fasce sociali che, praticano differenti livelli di forme di igiene e di pulizia personale e dei siti abitativi. In linea di massima, però, tranne che per i quartieri più popolosi e più degradati, la maggior parte delle città possiedono condotte idriche, fognature, pozzi per la raccolta dei liquami e discariche pubbliche anche se a cielo aperto, ma spesso fuori dai limiti 17 dell’agglomerato urbano. Come conseguenza c’è l’incremento della popolazione mondiale e la diminuzione della mortalità infantile. Il fenomeno della migrazione, conseguente all’industrializzazione, crea grandi sobborghi industriali, che induce i governi più illuminati ad affrontare in maniera organica e normata i problemi di sanità pubblica. In Europa si afferma il centralismo, con uno stretto controllo statale su ogni atto rivolto all’igiene individuale e meno a quella dell’ambiente. Dalla metà dell’800, si costruiscono ospedali statali dove i pazienti vengono ricoverati e curati gratuitamente. In Francia la medicina è intesa come un servizio dello Stato per la società. L’epoca napoleonica è “l’epoca d’oro della vaccinazione”. La Costituzione della Seconda Repubblica recita: “La Repubblica deve assicurare l’assistenza dei cittadini in stato di necessità sia dando risorse sia aiutando chi non può più lavorare”. Nella metà dell’800 la Francia diventa punto di riferimento per le politiche sociali che, comunque, si limitano a un contributo statale alle organizzazioni previdenziali volontarie esistenti. In Italia durante la Repubblica Cisalpina vengono promosse campagne vaccinali antivaiolose coprendo in nove anni (1800-1809) circa 1,5 milioni di persone. Durante il periodo della Restaurazione, però, (1815-1830) le vaccinazioni vengono soppresse. In Austria la sanità pubblica è inquadrata come medicina sociale e sostenuta da misure di polizia sanitaria. In Inghilterra si crea la corrente di pensiero che la povertà è la causa principale della mancanza di salute. Nasce quindi, nel 1848, la Legge di istituzione del Servizio Nazionale di sanità pubblica inglese (public health act), che garantisce ai non abbienti l’assistenza anche medica. Viene istituita la figura dell’ufficiale sanitario che ha anche il compito di raccogliere dati epidemiologici. Inoltre, si collega per la prima volta la salute umana alla qualità igienica dell’ambiente di vita e di lavoro. Sir Edwin Chadwick, riformatore sociale inglese noto per la riforma delle leggi per i poveri e per l’Igiene e la Sanità pubblica, scrive: “… le condizioni insalubri delle città provocano malattie biologiche e sociali, degrado psicologico, vizi e spingono alla rivoluzione. Il dono pubblico di ambienti salubri rende il proletariato felice, sano e soprattutto produttivo e docile”. In nord America il pensiero inglese influenza in maniera determinante il modo di affrontare i problemi della sanità pubblica, si dà spazio all’amministrazione locale, il governo centrale si limita alla programmazione, al controllo e alla consulenza. Anche se con tempi diversi dovunque si vanno affermando il concetto di assicurazione contro le malattie e il diritto alla salute. 18 In Germania lo sviluppo dell’industrializzazione determina l’ingigantirsi della questione sociale. Nel 1883 viene istituita per gli operai l’assicurazione obbligatoria contro le malattie (casse alimentate per 2/3 dagli operai e per 1/3 dagli imprenditori). L’operaio malato ha diritto in caso di malattia a un’indennità per le prime 13 settimane. Chi non risulta iscritto a nessuna cassa viene iscritto d’ufficio all’Assicurazione Comunale. Nel 1885 l’assicurazione contro gli infortuni sul lavoro è a totale carico del datore di lavoro. L’inabilità viene tutelata con i 2/3 dello stipendio e in caso di morte la vedova ne riceve il 60%. Nel 1889 viene istituita la legge per la tutela di vecchiaia e invalidità, chi ha una retribuzione inferiore ad un certo valore è obbligato ad assicurarsi (casse alimentate da contributi degli operai, degli imprenditori e dello stato). Queste leggi per le assicurazioni obbligatorie coprono solo i lavoratori industriali (esclusione dei lavoranti domestici e agricoli). Nel 1895 ancora solo la metà dei lavoratori è coperta da assicurazione. Grazie alle ricerche di scienziati quali Pasteur e Koch, nella metà dell’800 viene chiarito il legame tra infezioni e qualità dell’acqua (fino al 1895 le malattie infettive gastrointestinali erano responsabili del 15% della mortalità generale, del 25% di quella infantile). Nelle città sono costruite fosse biologiche e sistemi di scarico delle acque reflue per tutte le nuove costruzioni, compaiono le prime stanze da bagno di concezione inglese (con gabinetto, lavabo e vasca) in tutta Europa. Sul versante scientifico sono faticosamente superate molte vecchie credenze, come quella della “generazione spontanea”.6 Significativo il caso del medico ungherese Ignác Semmelweis; verso il 1850 scopre nei reparti dell’Allgemeines Krankenhaus (Ospedale Generale) di Vienna – il più moderno ospedale europeo dei tempi, inaugurato nel 1784 dall’imperatore Giuseppe II – la causa dell'epidemia che causa la morte post-partum di molte donne; sono i medici stessi a diffondere la cosiddetta febbre puerperale, da donna a donna, visitandole con le loro mani infette dopo aver effettuato le autopsie; nei reparti gestiti dalle ostetriche – che non effettuano autopsie – i decessi sono 10 volte di meno (1% contro il 10%): Semmelweiss impone l’obbligo del lavaggio delle mani con ipoclorito di sodio ed il cambio delle lenzuola alle partorienti: salva la vita a migliaia di donne, ma viene deriso dai colleghi e licenziato (morirà in manicomio). 6 Dal 400 a.C., con Aristotele, si riteneva che alcuni organismi potessero generarsi spontaneamente dalla materia non vivente, per esempio le larve e le mosche che si generano sulla carne in decomposizione. Nonostante tale teoria fosse stata smentita da Francesco Redi, medico personale del granduca di Toscana, nel 600, questa errata credenza perdurò per quasi tutto l’800. 19 I lavori del francese Louis Pasteur (1879) e dello scozzese Joseph Lister (1883) dimostrano – con 40 anni di ritardo – la grandezza delle intuizioni di Semmelweis e la miseria intellettuale dei suoi detrattori (in pratica, l’intero ambiente medico del tempo). Con Semmelweiss, Pasteur e Lister nasce l’igiene moderna, basata sulla prevenzione, la pulizia e le vaccinazioni. Louis Pasteur dimostra, tra l’altro, come la fermentazione di liquidi sia legata ai batteri e come la bollitura sia capace di bloccarla. Lister intuisce che nelle ferite avviene qualcosa di simile: se il calore blocca la fermentazione, che cosa può impedire la putrefazione? Lister usa il fenolo (deodorante per le fogne). È un successo, che pubblica sulla rivista The Lancet il 16 marzo 1867. Questo metodo, detto antisettico, e la disinfezione degli attrezzi chirurgici dimostrano il valore dell’igiene su base “scientifica”. In questo panorama di fermenti scientifici, sociali e culturali, sull’esempio delle Friendly Societies inglesi del ‘700, nascono forme di mutualità volontaria solidale. Francia – ottengono il riconoscimento giuridico nel 1870 e crescono in concomitanza con il processo di industrializzazione. Germania – come mutualismo solidale nascono a metà dell’800 le casse sociali di credito per i lavoratori rurali. Italia – nascono nel 1844 a Pinerolo le società di mutuo soccorso, che si diffondono poi in altre regioni (Piemonte, Lombardia, Emilia, Toscana). Hanno il riconoscimento giuridico nel 1886. Nel secolo seguente, però, la mutualità volontaria ha un declino per: Esigua percentuale di popolazione coperta. Insostenibilità finanziaria per allungamento della vita che richiede un’assistenza per malattia e vecchiaia per troppe persone, per troppi anni. Arginamento delle malattie infettive causa di epidemie. L’organizzazione sanitaria in tutti i paesi rafforza le strutture di sanità pubblica deputate al controllo delle malattie infettive e parassitarie mentre la componente assistenziale mantiene grossi problemi per differenze di censo e quindi con conseguenze di ineguaglianza nell’accesso ai servizi. Novecento, il secolo dell’Igiene Il Novecento ha visto, per la prima volta, l’applicazione su larga scala dell’igiene moderna; agli inizi del secolo, infatti, la situazione igienica generale è ancora 20 precaria. Tranne pochi privilegiati, la popolazione vive in case senza acqua corrente e senza servizi sanitari; manca il riscaldamento (eccetto un’unica stufa o un camino) e l’illuminazione è insufficiente, le stanze sono in genere buie con piccole finestre; anche l’alimentazione è insufficiente e monotona; il lavoro è massacrante: uomini, donne e bambini lavorano dalle 12 alle 15 ore al giorno per 6 giorni a settimana senza vacanze; per chi vive in campagna è normale convivere nelle stanze con gli animali e le case coloniche hanno spesso le cucine sopra le stalle. Con la scoperta dei vaccini e della sterilizzazione degli strumenti medici si aprono nuovi orizzonti, si analizza l’acqua e si prescrive d’obbligo, da parte dei medici, la pratica del bagno e dell’igiene personale. A Dresda nel 1911 la prima mostra sull’igiene attira 5 milioni di persone. Risalgono agli inizi del Novecento le prime leggi per regolamentare l’approvvigionamento di acqua, i sistemi per la distribuzione comunale dell’acqua e i sistemi di smaltimento dei rifiuti fecali. Si iniziano a costruire gallerie in calcestruzzo impermeabili, ad usare ghisa e acciaio nelle tubature dell’acqua; compaiono pompe più efficienti per far risalire l’acqua ai serbatoi e fontane economiche nelle città e in campagna; si diffondono le fognature in muratura e la disinfezione dell’acqua con cloro per eliminare i microbi patogeni ancora presenti. L’organizzazione sanitaria in tutti i paesi rafforza le strutture di sanità pubblica deputate al controllo delle malattie infettive e parassitarie mentre la componente assistenziale mantiene grossi problemi per differenze di censo e quindi con conseguenze di ineguaglianza nell’accesso ai servizi. Il modello tedesco delle “assicurazioni obbligatorie” rivolte a determinate categorie di lavoratori viene adottato nei principali paesi europei, dove vengono attivate le assicurazioni degli infortuni sul lavoro, sulla malattia e maternità, invalidità e vecchiaia, disoccupazione. In alcuni paesi, accanto alla copertura assicurativa del lavoratori, vengono introdotti elementi universalistici negli schemi assicurativi come la copertura dell’assicurazione malattie ai familiari del lavoratore o schemi pensionistici rivolti a tutti gli anziani (Gran Bretagna, Nuova Zelanda, Svezia, Danimarca, Norvegia, Finlandia). Lo “stato sociale” comincia a perdere il carattere “particolaristico” (volto alla protezione di determinate categorie di lavoratori) e comincia ad occuparsi di settori crescenti della popolazione. La crisi del 1929 ha effetti sulle economie di Europa e Stati Uniti e mette in crisi il sistema di copertura mutualistico. 21 Negli USA Franklin Delano Roosevelt è artefice di una legge per la “social security” (1935) ovvero per la copertura assicurativa sulla vecchiaia, per l’assistenza agli anziani, per l’indennità di disoccupazione, per l’assistenza ai figli a carico, per l’assistenza ai ciechi, per l’assicurazione di invalidità. Non riesce ad introdurre nelle legge provvedimenti nel campo dell’assistenza sanitaria per forti opposizioni. In Nuova Zelanda nel 1938 oltre ad un “social security act” viene istituito un “National Health Service” (Servizio Sanitario Nazionale) finanziato con il prelievo fiscale e rivolto a tutta la popolazione. Anche in Inghilterra, nel 1948, nasce il National Health Service, con una profonda riforma delle istituzioni e organizzazioni deputate ad erogare assistenza sanitaria. Tutti gli ospedali (sia privati no profit sia municipali, nonché i medici di famiglia) passano sotto la gestione ed il controllo dello Stato. In Europa si sviluppano sistemi sanitari orientati in senso universalistico basati su due modelli: Modello È un britannico modello (Beveridge) universalistico. - in Tutti Italia, hanno Spagna, diritto Portogallo, all’accesso ai Grecia. servizi indipendentemente dal reddito o dall’appartenenza ad una categoria. Il finanziamento avviene attraverso la tassazione generale, il controllo è solo pubblico. Modello tedesco (Bismark) - in Germania, Francia, Svizzera, Austria, Belgio, Olanda, Lussemburgo. Si basa su tre componenti: 1. fondi assicurativi, suddivisi per categoria occupazionale, che servono per compensare l’erogazione di assistenza in caso di malattia; 2. produttori di servizi (medici, servizi territoriali e ospedali); 3. stato, che figura come il regolatore del sistema; definisce i livelli contributivi, assicura la copertura assistenziale per i non iscritti nei fondi occupazionali, stabilisce i livelli di reddito oltre i quali non è più obbligatoria l’iscrizione ad un fondo (ricorso ad assicurazioni private). Nel 1948, l’Organizzazione delle Nazioni Unite (ONU), dopo soli tre anni dalla sua istituzione, emana la ‘Dichiarazione universale dei diritti umani’, tra i quali, il diritto alla salute: “Ogni persona ha diritto ad un adeguato livello di vita che assicuri a lei e alla sua famiglia la salute ed il benessere, inclusi il cibo, il vestiario, l’abitazione, l’assistenza medica e i servizi sociali necessari e il diritto alla sicurezza in caso di disoccupazione, malattia, disabilità, vedovanza e vecchiaia”. 22 L’anno seguente, nel 1949, l’Organizzazione Mondiale della Sanità (OMS) – agenzia speciale dell'ONU per la salute, istituita da circa un anno – dà la definizione di salute: “La salute è uno stato di completo benessere fisico, mentale e sociale e non semplicemente un’assenza di malattia o infermità”. Cambiano sia il concetto di salute che diventa un “diritto universale” che quello di assistenza sanitaria che diventa “un servizio omnicomprensivo volto a garantire il miglioramento della salute fisica e psichica delle persone attraverso gli interventi di prevenzione, diagnosi e cura delle malattie”. Queste definizioni vengono interpretate in maniera differente a seconda delle nazioni. Negli USA non si è mai realizzata una vera riforma sanitaria. Nel secondo dopoguerra si verifica un boom di assicurazioni sanitarie commerciali che però coprono solo i lavoratori tenendo fuori i disoccupati, i disabili, gli anziani. Nel 1965 viene istituito il Medicaid programma di assistenza per i poveri ed il Medicare programma di assistenza per gli anziani (oltre i 65 aa). Sono strumenti di protezione sostenuti con fondi pubblici. Negli anni ’70-’80, negli USA si verifica una forte crescita dei costi sanitari. Le imprese che offrono assieme al contratto di lavoro la copertura assicurativa (benefit) si trovano nelle condizioni di non riuscire a sostenerne i costi. Si sviluppano e prendono piede le HMO (Health Maintenance Organization) ovvero organizzazioni che offrono prestazioni ambulatoriali, specialistiche e ospedaliere a fronte di una quota fissa pre-pagata annualmente (inferiore alle tariffe praticate dalle assicurazioni tradizionali) con il limite dell’esiguo numero di medici e strutture specialistiche e ospedaliere convenzionate. Negli anni ’90 si sviluppa una nuova formula di assicurazione privata, la MSA (Medical Saving Account) in cui l’assicurato versa una quota fissa annuale in un conto vincolato per le spese sanitarie. In caso di bisogno le prestazioni necessarie sono pagate attingendo dal conto. Esaurito il conto interviene l’assicurazione per i rischi catastrofici. Quella delle assicurazioni M.S.A. è una formula per le persone giovani e sane. È una formula che ha avuto molto successo determinando una riduzione importante delle iscrizioni alle assicurazioni convenzionali da parte dei lavoratori e conseguentemente un aumento dei loro costi. L’aumento dei costi delle assicurazioni tradizionali determina una minore accessibilità da parte delle famiglie e una minore offerta da parte delle imprese di un contratto di lavoro insieme al benefit della copertura assicurativa. L’amministrazione Bush ha sostituito le MSA con la Health Savings Account (HSA), un deposito bancario riservato alle spese sanitarie, rendendo la quota annuale 23 e gli interessi del conto deducibili dalle tasse e ha stabilito che quanto del conto non è speso possa essere utilizzato come fondo pensione. Ciononostante, le persone che in USA non sono iscritte a nessuna assicurazione, aumentano. Nel 2010 entra in vigore la cosiddetta Obamacare, la riforma sanitaria fortemente voluta e ottenuta da Obama, che ha consentito a milioni di statunitensi, che non avevano alcuna forma di assistenza medica, di stipulare un'assicurazione privata con un sistema di aiuti pubblici. Con l'approvazione della legge, vengono tutelate 32 milioni di persone in più. Una nuova definizione di Salute La Crisi petrolifera degli anni ‘70- ‘80 ha effetti negativi sull’economia mondiale. In questo scenario si svolge nel 1978 la Conferenza internazionale sull’assistenza sanitaria ad Alma Ata (Kazakistan) promossa da OMS e UNICEF (United Nations International Children's Emergency Fund, poi modificata in United Nations Children's Fund, fondo delle Nazioni Unite per l’infanzia), che definisce la salute come benessere fisico, mentale e sociale e non solo come assenza di malattia o infermità; la dichiara un diritto fondamentale dell’uomo e dichiara l’accesso ad un livello più alto di salute, un obiettivo sociale estremamente importante, di interesse mondiale che presuppone la partecipazione di numerosi settori socio-economici oltre che di quelli sanitari”. Ma, la Banca Mondiale nel 1987 dà indicazioni per il risanamento (structural adjustement) delle economie dei paesi più poveri: tagli nei consumi e nella spesa pubblica, (compresa la sanità) per ridurre l’inflazione e il debito pubblico; privatizzazione in tutti i settori; decentramento. In tal modo rende di fatto inattuabile quanto dichiarato ad Alma Ata. Il rapporto della Banca Mondiale del 1993 “Investing in health” al fine di investire in salute prevede una serie di misure che, anziché migliorare la situazione, hanno come conseguenza: o diminuzione della quota del PIL destinata alla spesa sanitaria e ancora di più della quota pubblica di questa spesa nei paesi poveri; o privatizzazione all’interno delle strutture pubbliche; o diffusione di riforme dei sistemi sanitari basate sul mercato in tutto il mondo (anche in Paesi con sistemi universalistici). 24 Tali misure vengono applicate indistintamente a tutti i Paesi, senza tener conto della loro situazione economica e provocano l’aggravamento delle condizioni di vita e di salute nei paesi più poveri a causa di: Malattie non trattate Ridotto accesso ai servizi Impoverimento a lungo termine (le spese sanitarie producono indebitamento, rinuncia ad altre spese vitali, sono inaspettate e la loro entità è imprevedibile fino alla fine del trattamento). L’introduzione del “mercato” in sanità impatta sui sistemi universalistici europei (Gran Bretagna, Italia, Spagna). Le regole di mercato mirano a una maggiore efficienza del sistema, introducendo privatizzazione e competizione, che spesso, invece, causano l’effetto opposto. Nel 1987, in Inghilterra, Margaret Thatcher ha tentato di sostituire il finanziamento statale del sistema sanitario con le assicurazioni private ma la manovra non è riuscita per una forte opposizione. Le riforme sanitarie che vediamo in Europa non modificano tanto il sistema di finanziamento che rimane comunque sempre nelle mani dello Stato, ma modificano gli assetti istituzionali, organizzativi e gestionali. Si separa il finanziamento e la programmazione dalla gestione ed erogazione dei servizi. Viene introdotto il sistema contrattuale fra committenti e produttori. La separazione fra committenti e produttori diventa costituzionale in tutti i Sistemi sanitari europei e risponde all’esigenza di ridurre le inefficienze. La svolta nell’Igiene degli alimenti Di pari passo con il progresso sociale, l’Igiene pubblica, e con essa l’Igiene degli alimenti, si evolve adeguandosi via via a nuove e stringenti normative. Alla luce di quanto fin qui esposto, possiamo considerare Medioevo, Rinascimento e Illuminismo come periodi di transizione fatti di contraddizioni, ma anche di evoluzioni che hanno condotto alla nostra visione del concetto di sicurezza alimentare (le norme igienico sanitarie di tali epoche possono essere viste come una massima semplificazione di quelle odierne). In questa materia, il rapporto fra gli esercenti e le autorità sanitarie si evolve in uno stato di conflittualità che perdura fino a tutto il XVIII secolo. Il punto di 25 svolta si registra nel corso del 1800, con i mattatoi centralizzati, con le condotte veterinarie e con il nuovo apparato ideologico e scientifico che determina un contesto completamente differente. Per quanto riguarda l’Italia, essendo frammentata in diversi stati, la questione della pubblica sanità viene affrontata in modo diverso da stato a stato. Al momento dell’Unità d’Italia, l’amministrazione centrale della sanità è affidata a una sezione amministrativa della divisione per le opere pie presso il Ministero dell’interno, e quella periferica agli uffici di prefettura. Dopo l’Unità di Italia si ha bisogno di una unificazione delle leggi sanitarie, quindi nasce la prima normativa organica in materia, ovvero il Regio Decreto (R.D.) 20/04/1865 n. 2248 che reca il titolo “Ordinamento dell’amministrazione e della assistenza sanitaria”, conosciuto come Legge Lanza, dal nome dell’allora Ministro dell’Interno del Governo La Marmora, in cui si prevede che la tutela della salute pubblica sia affidata, a livello centrale, al Ministro dell’Interno e, sotto la sua dipendenza, in sede periferica, a Prefetti e Sindaci. Viene istituito il Consiglio Superiore di Sanità composto da un Presidente di diritto che era il Procuratore Generale presso la corte di appello di Torino e 12 membri, scelti tra esperti di Medicina, Chirurgia, Farmacia e Veterinaria, più il “Conservatore del vaccino” per il vaiolo. Il Consiglio Superiore di Sanità funge da organo tecnico consultivo del Ministero dell’Interno in cui è costituita una Direzione Generale di Sanità Pubblica, mentre in periferia nascono i Consigli Sanitari Provinciali alle dipendenze dei Prefetti. È però una legge generica, che non entra nel merito delle professioni sanitaria e veterinaria, oggetto di critiche per la sua incongruenza, in quanto si afferma che solo i veterinari abilitati possano esercitare e poi che lo possa fare chiunque abbia dieci anni di pratica alle spalle. Che la salute sia considerata un problema di ordine pubblico è dimostrato anche dal fatto che dal 1865 fino al 1958, in Italia il Responsabile politico dell’Igiene e Sanità pubblica è il Ministero dell’Interno, non il Ministero della Sanità, che viene istituito appunto in quell’anno. Dal 1865 fino alla legge 30/12/1978, che istituisce il Servizio Sanitario Nazionale (SSN), vi è un accentramento dei poteri e delle attribuzioni per quanto riguarda l’organizzazione sanitaria e vi è una prevalenza dell’elemento amministrativo sull’elemento tecnico. Ogni potere è dato al Ministro dell’Interno e ai Prefetti con attribuzioni limitate ai municipi e soprattutto ai medici condotti. L’attività legislativa 26 stenta a partire se non in casi di emergenza con epidemie, endemie, epizoozie 7. Nel periodo post-unificazione un codice sanitario è di difficile attuazione, in quanto non esiste un sistema omogeneo di politica sanitaria, essendo stati ereditati sistemi sanitari disomogenei provenienti da stati diversi per storia e organizzazione socio-economica. Nel regno unificato la questione sanitaria è affrontata come un problema di ordine pubblico e quindi da controllarsi con misure repressive di impronta poliziesca. La riforma sanitaria stenta quindi a procedere per quanto sia prolifica l’attività propositiva dei Congressi Nazionali di Medici e Veterinari, in cui è sempre sottolineata la necessità di leggi sulla professione e sulla pratica ispettiva che siano attuali e in armonia con l’evoluzione che le Scuole stesse del Regno stanno attuando. Inoltre si richiede che sia imposto nei comuni un veterinario e che si creino nelle province tante condotte quante ne servono; che si istituiscano nei comuni macelli pubblici diretti da un veterinario per rendere così obbligatorie le ispezioni delle carni; infine, che in tutti i comuni venga assicurata l’ispezione non solo della carne, ma di tutte le derrate alimentari e che ci sia un servizio locale di Polizia Veterinaria in contatto con il territorio nazionale e con l’estero e che venga affidato a veterinari ufficiali scelti dal governo o dalla provincia stessa. La necessità di consolidare lo Stato e l’Amministrazione rallenta sicuramente la nascita di un vero SSN, in quanto non sembra che il problema sanitario sia prioritario se non quando si devono affrontare situazioni di emergenza. Una riforma sanitaria non trova la possibilità di affermarsi perché sono le forze economiche a indirizzare le scelte politiche e la Sanità si presenta come una questione di spesa pubblica secondaria. Col R.D. del 9 ottobre 1889 n. 6442, a cui segue la circolare del 5 novembre, viene disciplinata l’igiene delle bevande e degli alimenti, indicando le norme generali per la macellazione, per la sorveglianza sui mattatoi e per impedire negli spacci pubblici la vendita di cibi e bevande insalubri, nocivi o adulterati. Si definiscono, infine, le misure contro la diffusione delle malattie infettive dell’uomo e degli animali, specificando quali siano le malattie per le quali necessita la denuncia e quali le precauzioni contro la loro diffusione. Benché approvata, la legge stenta a decollare per mancanza di fondi, ciò induce la Federazione Veterinaria Italiana a sollecitarne l’ottemperanza, nonché ad apportare importanti modifiche. 7 In veterinaria, diffusione di una malattia infettiva, in un territorio più o meno esteso, a un gran numero di animali della stessa specie o di specie diverse, ed eventualmente anche all’uomo (come nel caso della brucellosi o dell’aviaria). 27 L’evoluzione parallela dell’Igiene ‘pubblica’ e ‘degli alimenti’ Il 17 luglio 1890, la Legge Crispi trasforma le Opere Pie – che nascono dalla tradizione caritativa della Chiesa Cattolica per l’assistenza di poveri, infermi, infanzia abbandonata – vengono trasformate in Istituzioni Pubbliche di Assistenza e Beneficenza (IPAB), ovvero vengono inserite nella pubblica amministrazione; sono regolamentate e sottoposte a controllo sia la funzione assistenziale sia i patrimoni accumulati nei secoli da parte del Ministero dell’Interno (a livello provinciale tramite il Prefetto). Sono dettate disposizioni circa amministratori e amministrazioni, la contabilità e la vigilanza governativa. È il primo tentativo di “laicizzare” il settore sanità. La prima forma di previdenza è rappresentata dalle Casse Malattia costituite dalle Corporazioni con i contributi degli associati, seguono le “società di mutuo soccorso” (mutualità volontaria) su base comunale, sindacale e aziendale in modo libero e volontario. Non esiste un intervento statale. Nel 1886, con la Legge 3818, le Mutue ottengono la personalità giuridica e vengono regolate come società civili: sono associazioni che in cambio di una contribuzione assicurano ai loro iscritti ed ai loro famigliari forme assistenziali e previdenziali in base alle disponibilità economiche delle stesse; sono finanziate dai contributi dei lavoratori e dei datori di lavoro nella misura determinata dal contratto collettivo di lavoro; l’assistenza sanitaria diventa oggetto di trattative e accordi al momento della stipula di contratti di lavoro; l’entità dei contributi varia in rapporto alla categoria di lavoratori. Lo sviluppo del sistema mutualistico per i lavoratori dipendenti di industria, aziende agricole, aziende commerciali, aziende di credito e così via da origine all’INAM (Istituto Nazionale per l’Assicurazione contro le Malattie) che garantisce assistenza sanitaria generica, domiciliare e ambulatoriale, farmaceutica, ospedaliera, ostetrica, pediatrica e assistenze integrative. L’Istituto, in caso di malattia superiore a tre giorni, eroga indennità economica. Per garantire la copertura dei rischi di malattia dei dipendenti pubblici, oltre l’INAM, sono istituiti anche: - ENPDEP - Ente Nazionale Previdenza Dipendenti da Enti di Diritto Pubblico - ENPAS - Ente Nazionale Previdenza e Assistenza per dipendenti Statali - INADEL - Istituto Nazionale Assistenza per Dipendenti da Enti Locali - ENPALS - Ente Nazionale Previdenza e Assistenza Lavoratori dello Spettacolo. 28 Per i lavoratori autonomi vengono create casse mutue autonome provinciali: casse mutue provinciali di malattia per coltivatori diretti, esercenti attività commerciali, artigiani … Viene istituito l’INAIL (Istituto Nazionale Assicurazione Infortuni sul Lavoro) che gestisce l’assicurazione obbligatoria contro gli infortuni sul lavoro e le malattie professionali nell’industria e nell’agricoltura. Accanto a queste mutue sopravvivono le casse di mutuo soccorso “aziendali” (Aziende Autoferrotranviarie, Aziende Municipalizzate) e mutue, che tutelano specifiche categorie di professionisti e lavoratori. Il meccanismo con cui viene garantita la copertura dell’assistenza sanitaria è quello del convenzionamento con i medici di base, gli specialisti, le farmacie, le strutture ospedaliere pubbliche e private per garantire la diagnosi e cura a domicilio, in ambulatorio, in ospedale, l’assistenza farmaceutica e la riabilitazione. Le Mutue non coprono però tutta la popolazione perché c’è una quota di benestanti che provvede direttamente alle proprie spese e i poveri alla cui copertura assistenziale provvede un finanziamento del Comune di residenza. L’assistenza garantita con il sistema mutualistico, non viene erogata in modo uniforme, ma viene estesa negli anni a fasce sempre più vaste di popolazione, garantendo forme di interventi di previdenza, assistenza sociale, sanitaria ed ospedaliera. Il R.D. del 3 agosto 1890 n. 7045 introduce un regolamento speciale per la vigilanza igienica sugli alimenti e sugli oggetti di uso domestico, determinando i primi interventi organici in materia alimentare. Nelle disposizioni generali si vieta la fabbricazione, la vendita e la detenzione di prodotti alimentari o bevande che non corrispondano per natura o qualità alla denominazione con la quale vengono commercializzate. Non viene considerata l’aggiunta di sostanze cosiddette “innocue” ovvero che servono solo per la commercializzazione del prodotto alimentare, a meno che non siano aggiunte per aumentarne fraudolentemente il volume o mascherarne la scadente qualità. Nel caso, quindi, che siano state aggiunte tali sostanze al prodotto alimentare ne deve essere rivelata la presenza tramite specifica indicazione. Per quanto riguarda le carni, a parte la regolamentazione di ubicazione, struttura, attività e controllo dei macelli, vi sono regole sullo stato di salute e sull’età degli animali destinati al macello e sull’indicazione delle modalità di vendita e di consumo delle loro carni. Negli spacci l’autorità sanitaria deve fare frequenti ed improvvise visite di controllo e le carni esposte senza adeguata marcatura vengono sequestrate e 29 considerate come merce di contrabbando. Vengono presi in esame nel dettaglio animali da cortile e selvaggina, pesci, crostacei e molluschi e i latticini. Per quanto riguarda, ad es., latte, burro e surrogati, formaggi e latticini si legifera che chi voglia aprire una latteria deve darne annuncio, nei 15 giorni precedenti, all’autorità municipale e il sindaco negli 8 giorni successivi debba far eseguire un controllo dall’autorità sanitaria al fine di verificare le buone condizioni igieniche e la disposizione dei locali rilasciando in caso di esito positivo una licenza. Ogni capo aggiunto alla stalla deve essere denunciato nelle 24 ore seguenti al suo arrivo e non possono prendere parte alle operazioni di mungitura persone convalescenti o con patologie infettive in corso; negli altri casi comunque deve essere fatta prima della mungitura una disinfezione delle mani con acqua e sapone e aggiungendo preferibilmente, dopo, una soluzione di acido borico al 3%. Proseguendo, vengono prese in esame uova, grassi animali e vegetali, cereali, farine e panificati, frutti, legumi, funghi (gli articoli riguardanti questi ultimi sono ancora ad oggi in vigore), conserve, miele, tè, cioccolato, spezie, acque gazzose e limonate, profumi, dentifricio e, infine, petrolio. Possiamo notare che ancora manca una definizione specifica di alimento, inteso come “sostanze che si introducono nel tubo digerente e che, convenientemente modificate, vanno a i tessu t i ” 8 , la com mest ib ilit à non è un requ is ito restr itt ivo per la definizione di alimento; si parla anche di utensili da cucina, petrolio o comunque tutto ciò che potesse venire in contatto con qualsiasi sostanza alimentare. Nel 1896 la Direzione di sanità viene soppressa e ridotta a divisione della Direzione generale dell’amministrazione civile; nel 1900 è sostituita con un Ispettorato generale di sanità; nel 1902, con RD 28 dicembre n. 538 (Regolamento per l’esecuzione della legge sulla tutela dell’igiene e della sanità pubblica), è ricostituita con dignità di direzione generale. Enti e leggi sanitarie nell’Italia del XX secolo Il “Regolamento generale sanitario”, pubblicato sulla Gazzetta Ufficiale (G.U.) del Regno n.44, il 21 Febbraio 1901, stabilisce che spetta all’ufficio sanitario presso il Ministero dell’Interno vegliare sulle condizioni di igiene e di sanità pubblica, proporre al Ministro i provvedimenti necessari e vigilarne l’esecuzione, istruire gli affari sui quali debba essere sentito il Consiglio Superiore di Sanità (CSS) e presentagli le relazioni. 8 Dizionario di Cognizioni utili, a cura di Mario Lessona, Vol I, pag 132, Torino 1905. 30 L’ufficio sanitario è diretto da un medico, e costituito da impiegati tecnici (medici) e amministrativi. I prefetti e i sindaci si avvalgono dei medici provinciali, circondariali e degli ufficiali sanitari comunali. Il CSS risponde solo al Ministro dell’Interno che lo convoca in sessione ordinaria due volte l’anno, mentre i Consigli Provinciali di Sanità (CPS), costituiti preferibilmente da professori universitari di igiene, vengono convocati dal prefetto quattro volte l’anno e tutte le volte che questi lo giudica opportuno. Il veterinario provinciale è nominato da una commissione scelta dal Ministro dell’Interno composta dal capo dell’ufficio sanitario, che lo presiede, e da altri membri scelti tra i professori delle facoltà mediche e delle Scuole Superiori di Medicina Veterinaria. I suoi compiti, oltre all’assistenza zooiatrica (il pubblico ufficiale di riferimento è sempre il prefetto), sono: vigilanza sulle condizioni sanitarie del bestiame e sull’igiene delle stalle; ispezione degli animali prima della macellazione, dei locali del macello, delle carni e dei punti vendita; compilare un rapporto annuale sullo stato sanitario del bestiame e sui provvedimenti adottati nel corso dell’anno. Per quel che concerne l’igiene delle bevande e degli alimenti, è vietata la vendita o somministrazione di carni di animali malati, alimenti adulterati oppure “qualunque prodotto alimentare che, o per la sua sostanza o perché in modo anormale preparato, possa riuscire dannoso alla salute di chi ne usa, o che presenti segni di decomposizione anche solo incipiente”. Si dispone che gli animali colpiti da tubercolosi possono, qualora la forma sia circoscritta, essere ammessi al consumo, se in buono stato di nutrizione, mentre se la patologia si presenta grave e diffusa possono essere venduti solo se bolliti per non meno di trenta minuti sotto il controllo dell’autorità sanitaria. Gli animali colpiti da affezioni morvo-farcinose9, carbonchio o altre patologie contagiose per l’uomo non possono essere macellati per il consumo alimentare. Nei comuni i progetti di regolamento di igiene, deliberati dai consigli comunali, devono essere trasmessi al prefetto per l’approvazione, previo parere del CPS. Il prefetto rimane la figura di massima importanza a livello provinciale e comunale, tanto da poter obbligare i comuni a creare consorzi ed emettere provvedimenti contro cui si può far ricorso al solo Ministro dell’Interno. Il Ministro dell’Interno, sentito il CSS, può in qualsiasi momento riformare o annullare i provvedimenti locali se contrari alle leggi o ai regolamenti in vigore. In questo regolamento vengono passate in rassegna tutte le professioni sanitarie tra cui i veterinari al cui compito di assistenza zooiatrica, a livello comunale, si aggiunge il controllo delle carni e delle industrie alimentari. Anche in questo 31 regolamento la definizione di alimento risulta poco circoscritta, tanto che si parla ancora di utensili da cucina con particolare interesse alla presenza di zinco e piombo. Nel 1907, viene adottato, con RD 636, il Testo Unico (T.U.) delle leggi sanitarie, il quale dispone che la tutela della sanità pubblica spetta al ministro dell’interno e, sotto la sua dipendenza, ai prefetti, ai sottoprefetti e ai sindaci. Esso comprende un Regolamento di Igiene e Sanità che indica, tra l’altro, i criteri in base ai quali si definisce quando una persona è povera e ha diritto dunque all’assistenza sanitaria e chirurgica e ai medicinali gratuiti; istituisce Dispensari per la profilassi e la cura gratuita delle malattie veneree, l’Opera Nazionale maternità e infanzia, i Consorzi Provinciali antitubercolari e le assicurazioni contro la Tubercolosi. Il T.U. è articolato in Titoli ad esempio: dell’igiene del suolo e dell’abitato; della risicoltura (norme generali e disposizioni sulle condizioni igieniche per la coltivazione del riso; disposizioni sul contratto di lavoro nelle risaie); dell’igiene delle bevande e degli alimenti (misure contro la diffusione delle malattie infettive dell’uomo e degli animali; disposizione per la profilassi delle malattie celtiche10 – blenorragia, ulcera semplice contagiosa, infezione sifilitica; disposizioni per diminuire le cause della malaria e per la vendita del chinino per conto dello Stato; disposizioni per la prevenzione e la cura della pellagra). Il Titolo “Dei regolamenti locali di igiene”, prescrive che ogni comune si doti di un regolamento locale di igiene che deve contenere le disposizioni speciali dipendenti dalla topografia del comune e dalle altre condizioni locali per l’esecuzione degli articoli del T.U. riguardanti l’assistenza medica e la vigilanza sanitaria, la salubrità del suolo e delle abitazioni, la difesa della purezza dell’acqua potabile e l’igiene e degli alimenti, le misure contro la diffusione delle malattie infettive dell’uomo e degli animali e la polizia mortuaria. Dispone: che i regolamenti locali contengano altresì le prescrizioni per evitare o rimuovere altre cause di insalubrità non enumerate nel T.U.; che le contravvenzioni alle prescrizioni dei regolamenti locali di igiene, per le quali non siano dai precedenti articoli stabilite pene speciali, siano punite con pene pecuniarie da ₤ 5 a ₤ 500 etc.; che i regolamenti locali di igiene vengano deliberati dai Consigli Comunali e trasmessi con le osservazioni dei Consigli Provinciali Sanitari e del medico provinciale al Ministro dell’Interno il quale li approverà con le aggiunte e modificazioni che giudicherà opportune. 9 Malattia contagiosa degli equini, che si manifesta con la formazione di ulcere e noduli. 10 Malattia celtica, o, più spesso, morbo celtico, cioè francese, era detta, in origine, la sifilide (perché nel Rinascimento se ne attribuiva l’introduzione in Italia ai soldati francesi), poi anche, per estensione, le altre malattie veneree. 32 Le riforme del ventennio fascista La questione sanitaria viene ripresa in maniera organica con Benito Mussolini, capo del Governo e Ministro dell’Interno. Nel dicembre 1928 è emanato il R.D. n. 3298 col titolo “approvazione del regolamento per la vigilanza sanitaria delle carni”, pubblicato poi sulla gazzetta Ufficiale n. 36 del 12 febbraio 1929; questo regolamento abroga tutte le leggi precedenti in materia. Si afferma che la macellazione possa avvenire unicamente nei pubblici macelli o, nei comuni che non sono tenuti ad averne uno, in locali riconosciuti idonei a tale scopo dall’Autorità comunale. Nei macelli pubblici di particolare rilevanza, diventa obbligatorio avere un reparto per la macellazione d’urgenza, un frigorifero per la conservazione delle carni, la presenza di strumentazioni idonee alla salagione, preparazione, cottura e sterilizzazione delle carni che devono essere vendute previo trattamento e uno spaccio per la vendita delle Carni di Bassa Macelleria (CBM, carni provenienti da animali morti per malattia o traumi di varia natura), dopo referto “nettamente favorevole”. La direzione e l’ispezione dei pubblici macelli devono essere affidate a veterinari municipali: negli stabilimenti di elevata importanza tale figura deve essere scelta tramite concorso con prove scritte ed orali riguardo all’ispezione e alla polizia sanitaria, con giudizio di una commissione di tre professionisti veterinari nominati dal prefetto. Si elencano le disposizioni in merito alle preparazioni carnee come gli insaccati, si trattano le carni avicole, cunicole e la selvaggina. A differenza dei regolamenti precedenti, si passa da una visione non organica di alimento ad una più specifica ed attenta alla salute del consumatore e molti degli articoli possono essere considerati il punto di partenza delle più moderne disposizioni. Si inizia anche a prestare maggiormente attenzione all’etichettatura dei prodotti, come quelli in scatola, che deve precisare non solo il contenuto, ma anche il “nome della ditta produttrice e la marca di fabbrica”; ci sono anche numerose disposizioni riguardanti il trattamento delle carni in scatola, insaccate e congelate e del personale addetto, che deve essere provvisto di certificato medico e sottoposto a regolari visite. L’anno successivo viene pubblicato sulla Gazzetta Ufficiale del 24 giugno 1929 il R.D. n. 994 che approva il regolamento sulla vigilanza igienica del latte destinato al consumo diretto. 33 I ricoveri per gli animali e i locali annessi devono essere autorizzati, previa richiesta del proprietario, dal podestà allegando una descrizione dell’ubicazione e della struttura, ed informando quanti animali dovrebbe contenere e di quale razza. Alla domanda segue un controllo da parte di un veterinario per quanto concerne la parte zootecnica, mentre un ufficiale sanitario controlla lo stato sanitario del personale di stalla. Una volta rilasciata l’autorizzazione, il veterinario e l’ufficiale sanitario sono obbligati, come pubblici ufficiali, ad eseguire controlli ispettivi periodici. L’alimentazione deve essere fornita da foraggi privi di sostanze velenose o che possano influenzare le proprietà organolettiche del latte. In caso di malattia del bestiame deve essere avvertita l’autorità comunale che tramite un veterinario comunale dà le necessarie disposizioni. Per quanto riguarda le centrali del latte, queste devono avere determinate caratteristiche per essere autorizzate a raccogliere il latte per destinarlo poi ai processi di pastorizzazione, o ad altri trattamenti che siano stati riconosciuti idonei per assicurare la salubrità del prodotto; i progetti devono essere approvati dal prefetto dopo che sia stato sentito il parere del consiglio provinciale di sanità. Un nuovo T.U. della sanità è approvato con il R.D. 27 Luglio 1934 n. 1265, anche questo fondamentalmente non si discosta dalle linee guida già stabilite, in quanto si mantengono come organi centrali la Direzione generale della sanità, sempre dipendente dal Ministero dell’Interno, affiancata dal CSS e dagli Istituti di Ricerca e, come organi periferici, il Prefetto, il CPS, il medico provinciale, i laboratori provinciali di igiene e profilassi, gli ufficiali sanitari marittimi, di frontiera, degli aeroporti, il sindaco e l’ufficiale sanitario. L’interconnessione tra diritto all’alimentazione e diritto alla salute inteso come salubrità degli alimenti, nel nostro paese, appare con evidenza già da questo testo unico delle leggi sanitarie. Vi è, infatti, una sezione, intitolata “Della tutela igienica dell’alimentazione, dell’acqua potabile e degli oggetti di uso personale”, dedicata alla vigilanza igienica “sulla genuinità e salubrità degli alimenti e delle bevande”, al cui interno diversi articoli prevedono il controllo da parte dell’autorità sanitaria al fine di assicurare la tutela della sanità pubblica e a questo proposito è designato un prefetto che può disporre della chiusura, temporanea o permanente, di uno stabilimento commerciale presso il quale siano state poste in vendita sostanze in qualsiasi modo pericolose per la salute pubblica. Altre sezioni sono dedicate alla tutela di specifiche sostanze alimentari quali il granturco, ai recipienti destinati alla preparazione o alla 34 conservazione di alimenti e bevande, all’acqua potabile, ai colori nocivi per la salute e all’alcool diverso da quello etilico. Fino alla riforma del 1978, questo decreto fissò le specifiche funzioni dei singoli organi dell’amministrazione sanitaria. Il R.D. n. 1631 del 1938, ovvero la Legge Petragnani, opera un’organica riforma ospedaliera con l’emanazione di norme generali (che valgono sia per le strutture ospedaliere pubbliche sia per le religiose e le IPAB) per l’ordinamento dei servizi sanitari e il personale sanitario degli ospedali. La legge distingue tra ospedali e infermerie: gli ospedali sono classificati in generali e specializzati; le infermerie si distinguono per malati acuti, convalescenti e cronici. I servizi ospedalieri sono organizzati in reparti e sezioni; il personale medico è differenziato in primario, aiuti e assistenti. Le leggi sanitarie della prima Repubblica Con il Decreto Legge (D.L.) 417 del 12 luglio 1945 è istituito l’Alto Commissariato per l’Igiene e la Sanità pubblica, alle dirette dipendenze della Presidenza del Consiglio dei Ministri e con il successivo D.L. del 31 luglio 1945 n. 446 ne vengono spiegate le funzioni e le competenze; inoltre viene soppressa la Direzione Generale della Sanità. Il primo di gennaio del 1948, viene emanata la Costituzione della Repubblica Italiana, l’articolo 32 di detta Costituzione recita: "La Repubblica tutela la salute come fondamentale diritto dell'individuo ed interesse della collettività e garantisce le cure gratuite agli indigenti. Nessuno può essere obbligato ad un determinato trattamento sanitario se non per disposizione di legge. La Legge non può in nessun caso violare i limiti imposti dal rispetto della persona umana." Con la legge del 13 marzo 1958 n. 296 è istituito il Ministero della Sanità, sorto dall’esigenza di dare piena attuazione al sopracitato articolo, che sostituisce il Ministero degli Interni come responsabile politico nazionale per l'Igiene e la Sanità Pubblica. Le competenze espletate fino ad allora, in materia di sanità, dall’Alto Commissariato e dalle altre Amministrazioni vengono assorbite dal Ministero della Sanità, mentre a livello periferico rimangono le figure del Medico e del Veterinario 35 Provinciale, coordinate dal Prefetto, assieme agli Uffici Sanitari dei comuni, dei consorzi e gli Uffici Sanitari speciali (di confine, porto e aeroporto). Il 30 aprile 1962 viene emanata la legge n.283, fondamentale per la sicurezza alimentare, che modifica il R.D. del 27 luglio 1934 n.1265 e regolamenta l’igiene della produzione e della vendita delle sostanze alimentari e delle bevande. Con la Legge 132/68 il Ministro Mariotti, invece di varare una Riforma Sanitaria, impone una Riforma Ospedaliera, incentrando tutto il problema sanitario sugli ospedali. Vengono istituiti gli Enti Ospedalieri con cui viene riconosciuta agli ospedali pubblici una soggettività di diritto pubblico, giacché diventano enti pubblici dotati di personalità giuridica e gestiti da politici, istituzioni deputate al ricovero e cura degli infermi. Diventano Enti Ospedalieri le IPAB, gli ospedali appartenenti ad Enti pubblici ma con finalità solo assistenziali. Diventano Enti Ospedalieri e vengono distaccati dall’Ente di appartenenza anche gli ospedali che alla data del 1968 appartenevano ad Enti pubblici ma avevano finalità diverse oltre all’assistenza ospedaliera (es. gli ospedali sanatoriali gestiti dall’INPS e gli ospedali ortopedico-traumatologici gestiti dall’INAIL). Con questa legge, viene esteso il diritto all’assistenza ospedaliera a tutti i cittadini, si incarica lo Stato di finanziare il debito degli ospedali e le Regioni, una volta istituite, hanno il compito di curare la programmazione ospedaliera. L’effetto voluto è quello di uniformare e rendere più razionale la rete sanitaria: tutte le strutture sono sottoposte a stessi obblighi e controlli e gli ospedali sono classificati in zonali, provinciali e regionali. Il rovescio della medaglia è che vengono riconosciuti come ospedali di zona anche fatiscenti strutture sanitarie, sulle quali interessi politici fanno a gara nel creare divisioni ospedaliere, nominando primari accreditati politicamente. Viene anche instaurata la retta ospedaliera, cioè il quantum che un ospedale incassa, a piè di lista, per ogni giornata di ricovero. Ciò comporta che tutti gli spazi degli ospedali, a mo’ di albergo, siano strutturati in posti letto, relegando i servizi nei sottoscala, poco funzionanti, per poter allungare le giornate di degenza e quindi incassare più soldi. Nonostante questa riforma in teoria abbia degli obiettivi ben precisi e delle conseguenze rilevanti, in pratica non ha fatto altro che incentivare i ricoveri, creando un enorme sperpero del denaro pubblico, senza offrire un servizio adeguato, a tutto vantaggio delle case farmaceutiche e delle industrie di apparecchiature biomediche, di conseguenza, non è in grado di risollevare dal dissesto finanziario le mutue. I motivi del fallimento economico delle Mutue dipendono da un notevole incremento progressivo dei costi di gestione a fronte di un mancato incremento delle 36 entrate. Gli Enti mutualistici non adeguano annualmente le rette di degenza per cui gli ospedali garantiscono via via un’assistenza sempre migliore ed efficiente a fronte di rette di degenza che non coprono i reali costi, per gli ospedali vanno progressivamente esaurendosi le fonti di finanziamento di natura caritativa mentre l’attività aumenta. Necessita quindi una fonte di entrate: la retta di degenza. Ogni paziente è giornalmente una fonte di reddito per l’ospedale tanto più la sua degenza si prolunga. Lo Stato deve intervenire nella gestione sanitaria; l’esito è che le mutue, con la legge 386/74 e la legge 833/78, vengono prima commissariate e poi liquidate. Questo primo cambiamento radicale ha dato il via al successivo e definitivo cambiamento, cioè l’istituzione dell’attuale Servizio Sanitario Nazionale (SSN). La legge 833/78 di riforma sanitaria istituisce il SSN, passando da un sistema assicurativo di tipo mutualistico a un sistema ad accesso universale. Essa recita: “La Repubblica tutela la salute come fondamentale diritto dell'individuo e interesse della collettività mediante il servizio sanitario nazionale. La tutela della salute fisica e psichica deve avvenire nel rispetto della dignità e della libertà della persona umana. Il servizio sanitario nazionale è costituito dal complesso delle funzioni, delle strutture, dei servizi e delle attività destinati alla promozione, al mantenimento ed al recupero della salute fisica e psichica di tutta la popolazione senza distinzione di condizioni individuali o sociali e secondo modalità che assicurino l'eguaglianza dei cittadini nei confronti del servizio. L'attuazione del servizio sanitario nazionale compete allo Stato, alle regioni e agli enti locali territoriali, garantendo la partecipazione dei cittadini. Nel servizio sanitario nazionale è assicurato il collegamento ed il coordinamento con le attività e con gli interventi di tutti gli altri organi, centri, istituzioni e servizi, che svolgono nel settore sociale attività comunque incidenti sullo stato di salute degli individui e della collettività. Le associazioni di volontariato possono concorrere ai fini istituzionali del servizio sanitario nazionale nei modi e nelle forme stabiliti dalla presente legge”. Nascono le Unità Sanitarie Locali (USL) che devono assolvere ai compiti del SSN nell’ambito territoriale di competenza e gestiscono attività di prevenzione tramite: Servizio di Igiene Pubblica ed Ambientale; Servizio di Tutela della Salute nei Luoghi di Lavoro; Servizio Veterinario con competenza sia sull’igiene della zootecnia sia sull’igiene degli alimenti di origine animale. Di solito comprendono un ambito da 50.000 a 200.000 abitanti, tenuto conto delle caratteristiche geo-morfologiche e socio-economiche della zona. 37 Ma, a soli tre mesi dalla emanazione della legge 833/78, viene introdotto il “ticket” sui farmaci e sulle prestazioni sanitarie, una vera e propria “tassa sulla malattia” che, prevedendo una forma di compartecipazione diretta dei cittadini alla spesa sanitaria, incrina il principio della gratuità dell’accesso al sistema. Inoltre il sistema dei partiti e importanti lobby economiche sono già in agguato, pronti a mettere le mani sul nuovo SSN. La privatizzazione della Sanità Ed è così che nel 1992, durante il governo Amato, viene partorito, dall’allora ministro della Sanità De Lorenzo, il D.L. 502/92. Questo provvedimento, poi leggermente modificato dal D.L. 517/93, varato dal governo Ciampi, inizia a sfaldare l’omogeneità delle prestazioni sul territorio nazionale inserendo un cuneo nell’universalità del servizio: pur identificando dei “livelli uniformi di assistenza” su base nazionale, vengono devoluti grandi poteri alle Regioni che diventano economicamente e, in parte, politicamente responsabili dei propri sistemi sanitari; inoltre le USL diventano Aziende Sanitarie Locali (ASL), vere e proprie aziende pubbliche dotate di autonomia imprenditoriale e gestite da potenti “managers della salute” principalmente secondo criteri di efficienza economica e “produttività”. Parallelamente a questa vera e propria riorganizzazione in senso aziendalistico della sanità pubblica, si spalancano le porte alle strutture sanitarie private, di fatto equiparate a quelle pubbliche attraverso il meccanismo dell’accreditamento, che le rende a tutti gli effetti un pilastro del SSN e non più semplicemente accessorie e supplementari. Viene delineata, esattamente come accadeva con il sistema delle mutue, una tendenziale separazione tra i soggetti committenti e paganti da un lato (le ASL) e le strutture erogatrici delle prestazioni sanitarie dall’altro (le Aziende Ospedaliere). In questo modo le ASL possono iniziare a rimborsare parimenti prestazioni sanitarie “acquistate” dagli utenti presso Aziende Ospedaliere pubbliche o da soggetti privati accreditati, alimentando così la concorrenza e la competizione tra i due poli. Il D.L. 517/93 istituisce il Dipartimento di Prevenzione, comprendente i Servizi di: Igiene e Sanità Pubblica; Prevenzione e Sicurezza degli Ambienti di Lavoro; Igiene degli Alimenti e della Nutrizione; Attività Veterinarie (Sanità Animale, Igiene degli alimenti di origine animale, Igiene degli Allevamenti e delle Produzioni 38 Zootecniche). Questo decreto conferma i principi fondamentali già introdotti dalla precedente legge di riforma: globalità degli interventi in materia di prevenzione, cura e riabilitazione uguaglianza di tutti i cittadini di fronte al SSN tutela della salute come diritto fondamentale dell’individuo e interesse della collettività livelli uniformi di assistenza unitarietà strutturale del SSN programmazione nazionale delle attività sanitarie (Piano Sanitario Nazionale PSN e Piano Sanitario Regionale PSR) partecipazione dei cittadini nell’attuazione del servizio. Con la legge 61/94 viene istituita l’Agenzia Nazionale per la Protezione dell’Ambiente (ANPA), un Organismo esterno al Ministero della Sanità che ha Competenze di Tutela Ambientale a livello centrale – a cui corrisponde, a livello regionale, l’Agenzia Regionale per la Protezione dell’Ambiente ARPA – che assorbe alcune competenze e strutture sottratte alle ASL. In particolare, vengono attribuite all’ANPA attività tecnico-scientifiche quali: protezione dell’ambiente; coordinamento tecnico e metodologico delle ARPA; supporto nei confronti del Ministero dell’Ambiente (relazione annuale sullo stato dell’ambiente). Nel 1999 arriva il D.L. 299, la cosiddetta “riforma Bindi” o “riforma ter”, l’ultimo grande passo legislativo ad oggi che il sistema sanitario abbia compiuto dalla sua costituzione. Completando il processo di organizzazione e razionalizzazione necessario per raggiungere un servizio sanitario efficiente ed efficace. Questa riforma, pur tentando di correggere alcune criticità dei precedenti provvedimenti, ridefinendo i principi di tutela del diritto alla salute, la programmazione sanitaria e i Livelli Essenziali di Assistenza (LEA) da garantire a tutti i cittadini, conferma l’impostazione fondamentalmente privatistica dell’ordinamento sanitario. I punti fondamentali del D.L. 299 sono i seguenti: Tutelare la salute come diritto fondamentale dell'individuo e interesse della collettività (art. 32 Costituzione). Assicurare LEA, individuati nel PSN contestualmente alla risorse finanziarie da destinare alla sanità. Prevedere prestazioni sanitarie e modalità della loro erogazione che rientrare nei LEA se conformi ai principi etici di dignità dell'uomo. 39 possano Garantire equità di accesso, requisiti di qualità e appropriatezza delle cure, soddisfare il principio dell'economicità nell'impiego delle risorse (vengono delimitati gli ambiti di intervento del SSN come obiettivi e garanzie che escludono dai livelli assistenziali erogati a carico del SSN stesso le modalità assistenziali e le prestazioni sanitarie che non corrispondano ai principi di: tutela della necessità assistenziale, efficacia dimostrabile, appropriatezza, economicità, efficienza dell'uso delle risorse). I livelli di assistenza aggiuntivi rispetto a quelli essenziali sono a carico dei Comuni; i fondi integrativi del servizio sanitario nazionale autogestiti e alimentati da contributi dei singoli associati possono finanziare prestazioni aggiuntive rispetto a quelle essenziali ma comunque con queste ultime integrate ed erogate da professionisti e strutture accreditate. Con i fondi integrativi possono essere fornite prestazioni di medicina non convenzionale, cure odontoiatriche, cure termali, rimborsi dei tickets, tariffe di libera professione intramuraria ecc. Assicurare libera scelta del luogo di cura e dei professionisti da parte dei cittadini, sempre però all’interno delle strutture del SSN (soggetti accreditati) e degli accordi contrattuali previo condizionamento delle politiche tariffarie tra Regioni atte a favorire l'autosufficienza regionale e il miglior utilizzo delle strutture a valenza interregionale e nazionale. Dopo circa sei mesi, viene approvata la Legge 13 maggio 1999 n. 133 che determina la soppressione nell’arco di tre anni del Fondo Sanitario Nazionale, lasciando alle Regioni il compito di finanziare direttamente il proprio Servizio Sanitario. La Sanità italiana del III millennio Nel 2001 muta il quadro costituzionale: la riforma del titolo V della Costituzione ridefinisce i rapporti tra Stato e Regioni in senso federalistico e, attribuendo nuovi poteri e autonomia a queste ultime, approfondisce ulteriormente la frammentazione e la disomogeneità dei servizi erogati nei diversi territori. In sostanza, dagli anni Settanta alla riforma del 2001, le regioni hanno visto crescere in tutti i campi la loro autonomia organizzativa e di spesa, senza che, di pari passo, crescesse la loro autonomia fiscale. Le regioni, quindi, si trovano ad avere la possibilità di spendere sempre più denaro in un numero sempre maggiore di campi, ma nel contempo senza 40 doversi impegnare a recuperare quel denaro: senza che siano soldi loro. Le imposte che vengono alzate per riparare ai buchi nei bilanci regionali, infatti, sono imposte statali; e aumentano per decisione del Parlamento (che si prende anche tutte le critiche). Molto spesso lo Stato aiuta direttamente le regioni, prelevando il denaro dalla fiscalità generale (quella che pagano tutti i cittadini) e utilizzandolo per ripianare le perdite di una sola regione. In questo modo si toglie anche agli abitanti della regione l’incentivo a punire gli amministratori locali inefficienti. Se la perdita viene spalmata su tutti gli italiani, gli abitanti della regione non subiscono particolari danni da una gestione poco oculata dei soldi pubblici (paradossalmente potrebbero anche riceverne dei vantaggi). In questo panorama nasce la Legge Regionale 23 dicembre 2004 n. 29: “Norme generali sull’organizzazione ed il finanziamento del servizio sanitario regionale”, i cui principi fondamentali sono: Centralità del cittadino come titolare del diritto alla salute Responsabilità pubblica per la tutela del diritto alla salute Universalità e equità di accesso alle prestazioni Globalità della copertura assistenziale Finanziamento pubblico dei Livelli Essenziali di Assistenza (LEA) Responsabilità individuale e collettiva nella promozione di stili e ambienti di vita Libera scelta del luogo di cura Compartecipazione degli Enti locali alla programmazione Collaborazione con le Università Nella organizzazione attuale il Ministero della Salute è l'organo centrale del SSN. È preposto alle funzioni di: indirizzo e programmazione in materia sanitaria; definizione degli obiettivi da raggiungere per il miglioramento dello stato di salute della popolazione; determinazione dei livelli di assistenza da assicurare a tutti i cittadini in condizioni di uniformità sull'intero territorio nazionale. Attraverso il PSN approvato dal Parlamento, il ministero definisce degli obiettivi generali da raggiungere per la salute pubblica, l’importo del fondo sanitario, il metodo di ripartizione di tale fondo alle Regioni che, mediante la rete delle ASL – intese come il complesso dei presidi di ricovero, cura e riabilitazione, degli uffici e dei servizi dei comuni e delle comunità montane – garantiscono l’attività dei servizi sanitari. Il ministero definisce inoltre i criteri generali per l’erogazione di tali servizi, le linee guida 41 per la formazione e l’aggiornamento di medici, infermieri e tecnici, nonché i sistemi di controllo e verifica dei risultati raggiunti. Gli altri organi del SSN sono: L’Istituto Superiore di Sanità (ISS), organo tecnico-scientifico del SSN, svolge funzioni di ricerca, sperimentazione, controllo e formazione per quanto concerne la salute pubblica. Il Consiglio Superiore di Sanità (CSS), organo tecnico-consultivo del Ministero della Salute, esprime pareri e proposte in merito ai vari ambiti relativi alla tutela e al miglioramento delle condizioni di salute della popolazione. L’Agenzia Nazionale per il Farmaco (AIFA), di recente istituzione, assolve a diversi compiti. Riunisce competenze disperse a vari livelli e unifica la problematica del farmaco. Sostiene il confronto tra i farmaci attualmente in uso e quei farmaci che vengono proposti come innovativi. All’interno dell’Agenzia vi è il fondo per le malattie rare che ha a disposizione risorse per studiare e per trattare questo genere di patologie. Responsabilità dell’Agenzia è anche la comunicazione e il sistema di informazione sui farmaci alla popolazione. L‘Istituto Superiore per la Prevenzione E la Sicurezza del Lavoro (IPSESL), organo tecnico-scientifico che collabora direttamente con enti pubblici e privati. Oltre a fornire consulenza al ministero nella stesura dei piani sanitari, si occupa dell’ideazione di metodologie e criteri standard per valutare i rischi a cui può essere soggetta la salute dei lavoratori e formulare proposte atte a migliorare la sicurezza. Nel 2010 l’ISPESL viene soppresso con il Decreto Legge 78/2010, convertito successivamente nella legge n.122 del 2010 e le sue funzioni spostate all’INAIL. Istituti di Ricovero e Cura a Carattere Scientifico (IRCCS), ospedali di eccellenza che perseguono finalità di ricerca, prevalentemente clinica e traslazionale, nel campo biomedico ed in quello della organizzazione e gestione dei servizi sanitari ed effettuano prestazioni di ricovero e cura di alta specialità. Istituti Zooprofilattici Sperimentali (IZS), rappresentano un importante strumento operativo di cui dispone il SSN per assicurare la sorveglianza epidemiologica, la ricerca sperimentale, la formazione del personale, il supporto di laboratorio e la diagnostica nell’ambito del controllo ufficiale degli alimenti. Costituiscono una struttura sanitaria integrata, unica in Europa e nel mondo, in grado di assicurare una rete di servizi per verificare la salubrità degli alimenti e dell’ambiente, per la salvaguardia della salute dell’uomo. 42 AGEnzia NAzionale per i Servizi sanitari regionali (AGENAS), organo tecnicoscientifico del SSN che svolge attività di ricerca e supporto nei confronti del Ministero della Salute e delle Regioni. Punto di raccordo tra il livello centrale, regionale e aziendale, l’AGENAS assicura il proprio supporto tecnico-operativo alle Regioni e alle singole aziende sanitarie in ambito organizzativo, gestionale, economico, finanziario e contabile, in tema di efficacia degli interventi sanitari, nonché di qualità, sicurezza e umanizzazione delle cure, svolgendo attività di ricerca, monitoraggio, valutazione, formazione ed innovazione con l’obiettivo di migliorare le prestazioni sanitarie e l’organizzazione dei servizi. Il Ministero della Salute emana periodicamente (in genere ogni tre anni) il PIANO SANITARIO NAZIONALE, il principale strumento di programmazione sanitaria mediante il quale, in un dato arco temporale, vengono definiti gli obiettivi da raggiungere, attraverso l’individuazione di azioni e di strategie strumentali alla realizzazione delle prestazioni istituzionali del Servizio Sanitario Nazionale. Esso rappresenta quindi il primo punto di riferimento per ogni riforma e iniziativa riguardante il sistema sanitario, sia a livello centrale sia a livello locale. È attraverso il PSN che lo Stato stabilisce le linee generali di indirizzo del SSN, nell’osservanza degli obiettivi e dei vincoli posti dalla programmazione economicofinanziaria nazionale, in materia di prevenzione, cura e riabilitazione, nonché di assistenza sanitaria da applicare conformemente e secondo criteri di uniformità su tutto il territorio nazionale. Il primo PSN, approvato dopo le modifiche apportate al Titolo V della Costituzione, con il DPR 23 maggio 2003, rappresenta il primo punto di equilibrio di un patto “federale” tra Stato e Regioni in sanità, preceduto da una proposta formulata dalle Regioni in sede di “auto-coordinamento” che ne delinea le linee generali tenuto conto del nuovo quadro istituzionale e del ruolo assegnato allo Stato e alle Regioni. La normativa CEE Con il Trattato di Roma del 195711 nasce la Comunità Economica Europea (CEE) e in Europa sorge l’esigenza di garantire la sicurezza nel libero scambio di persone e merci tra gli Stati membri. 11 Il trattato venne stipulato tra 6 soli Stati: Italia, Lussemburgo, Paesi Bassi, Francia, Germania, Belgio. L’articolo 30 recita: “Senza pregiudizio delle disposizioni che seguono, sono vietate fra gli Stati membri le restrizioni quantitative all’importazione nonché qualsiasi misura di effetto equivalente”. 43 La normativa CEE concernente le modalità e il controllo delle fasi di produzione e distribuzione degli alimenti di origine animale è caratterizzata da una serie di atti di tipo ‘verticale’, ovvero riferiti ai singoli comparti produttivi, emanati in un’ottica oramai superata, che però rispecchia, all’epoca della sua istituzione, l’intenzione del legislatore di arrivare a liberalizzare gli scambi commerciali all’interno dei confini europei. Fino agli anni ‘80, l’aspetto igienico non è avvertito ancora come una necessità primaria e l’attività di tutela della salute dei cittadini è affidata ai singoli stati membri, che si dedicano soprattutto a stabilire una normativa relativa agli aspetti tecnici delle produzioni alimentari, con leggi che spesso si dimostrano essere un ostacolo piuttosto che una facilitazione alla libera circolazione delle derrate alimentari, per la diversità delle disposizioni nazionali in materia. Nel nostro paese il concetto di autorizzazione e di controllo delle produzioni alimentari trovano una prima organica sistemazione giuridica con la legge n. 283 del 30 aprile 1962. Questa è di fondamentale importanza per la tutela della sicurezza degli alimenti, così come il suo regolamento di attuazione (emanato con ben 18 anni di ritardo ovvero il DPR 327/80), e si presenta sì come un testo normativo alquanto complesso di carattere amministrativo, ma con importanti inserti di carattere penale – come tutta la normativa dell’epoca – destinato a regolare l’intero ciclo merceologico del prodotto alimentare, dalla preparazione alla distribuzione; fino ad oggi è rimasta, se pur modificata in parte dalla legge 441/63, uno dei punti di riferimento, non solo storico, per la legislazione alimentare di carattere nazionale. Questa legge modifica il R.D. del 27 luglio 1934 n. 1265 (anche detto Testo Unico delle leggi sanitarie) e disciplina l’igiene della produzione e della vendita delle sostanze alimentari e delle bevande. Lo sviluppo della produzione industriale, l’inarrestabile urbanizzazione, nonché la crescita del potere d’acquisto di ampi strati della popolazione sono fattori determinanti una sempre maggiore complessità nella produzione e nel commercio degli alimenti e, al contempo, elevate massificazioni e standardizzazioni nei consumi. Questo sviluppo economico-sociale, che interessa l’intero territorio europeo, porta due conseguenze fondamentali: la prima dovuta al fatto che l’eventuale nocività di una partita di alimenti è oramai in grado di produrre effetti diretti su un numero di consumatori sempre più ampio; la seconda dovuta alla crescente carenza di informazioni possedute dal consumatore, all’interno di un mercato che oramai supera i 44 confini nazionali, riguardo alla sicurezza, alle tecniche di produzione e al luogo di provenienza del prodotto alimentare. A quanto detto si sommano poi i maggiori rischi derivanti dalle nuove tecniche di lavorazione dei prodotti, dal crescente utilizzo di sostanze chimiche, sia nella produzione primaria (come per esempio gli antiparassitari), che nella successiva fase della trasformazione, basti pensare agli additivi alimentari. Negli anni ‘60 infatti l’ampio uso di queste sostanze inizia a creare qualche dubbio su una eventuale scarsa sicurezza e si ritiene necessario un controllo legislativo; gli additivi vengono menzionati per la prima volta nel 1962 proprio nella legge n. 283 dove si stabilisce che il loro uso da parte delle industrie deve essere preventivamente approvato dal Ministero della Salute. La legge n. 283 del 1962 permette di perseguire frodi e sofisticazioni alimentari vigilando per tutelare la salute pubblica. Circa quaranta anni dopo la strategia integrata dell’Unione Europea in materia di sicurezza alimentare ha individuato come primario lo stesso obiettivo: garantire che al consumatore arrivino alimenti “sicuri”. Nel corso degli anni, e con l’allargamento del territorio comunitario, la normativa ha subito numerose rivisitazioni ed aggiornamenti che possiamo distinguere in tre momenti principali: a) L’armonizzazione con le Direttive verticali: a partire dagli anni ’60 è stata sviluppata una serie di Direttive per regolare la produzione e commercializzazione di specifici alimenti; gli strumenti legislativi, denominati “verticali” perché relativi a specifiche filiere, sono stati emanati unicamente per quei prodotti ritenuti di particolare importanza per l’Unione Europea quali le carni fresche, il latte, il burro, ecc. Al periodo iniziale risale anche l’introduzione del “bollo CEE ” per identificare gli stabilimenti produttivi che, essendo in possesso di particolari requisiti strutturali e sanitari prescritti dalla normativa comunitaria, erano autorizzati a commercializzare i loro prodotti tra i Paesi di tutta l’Unione. Gli stabilimenti sprovvisti del bollo CEE (in quanto con requisiti strutturali e di sicurezza non in linea con le prescrizioni comunitarie) potevano commercializzare i prodotti solo all’interno del singolo Stato Membro; questo doppio livello di autorizzazione è stato comunemente identificato con il termine “doppio mercato”. b) La liberalizzazione del mercato: il secondo momento storico ha avuto inizio a partire dalla fine degli anni ’80, a seguito della necessità di adeguare il commercio alimentare alle novità introdotte dal MEC (Mercato Europeo 45 Comune). L’abolizione dei controlli alle frontiere e la libera circolazione delle merci (oltre che di persone e capitali) imponeva, infatti, il rispetto di un livello minimo di sicurezza comune tra tutti gli Stati aderenti al circuito comunitario e la necessità di eliminare il cosiddetto “doppio mercato”. In questo periodo l’Unione Europea ha, da un lato, emanato norme comuni a tutti gli alimenti indipendentemente dalla loro natura o categoria di appartenenza (Direttive “orizzontali”) e, dall’altro, ha aggiornato gli strumenti legislativi di natura “verticale” dettagliando le procedure igieniche di fabbricazione con precisi requisiti tecnici. Al primo gruppo appartengono, ad es., le norme relative all’igiene alimenti, sui degli ai controlli ufficiali prodotti alimentari, all’etichettatura degli alimenti. Al secondo gruppo appartengono invece tutte le Direttive inerenti alla produzione, trasformazione e commercializzazione degli alimenti di origine animale. c) Il nuovo approccio verso la sicurezza alimentare: la terza ed ultima fase è iniziata a seguito delle gravi crisi alimentari che si sono verificate in Europa a partire dal 1996 (es. BSE – Bovine Spongiform Encephalopathy – contaminazione da diossine negli alimenti, ecc.) e che hanno dimostrato una non omogenea applicazione delle norme da parte degli Stati Membri e la presenza di carenze nel sistema dei controlli. Questi elementi hanno indotto la Commissione Europea (CE) ad avviare una profonda revisione della normativa sulla sicurezza alimentare, per garantire la sicurezza degli alimenti ai consumatori e salvaguardare il settore agroalimentare da crisi ricorrenti. L’Unione Europea ha dunque adottato la strategia globale di intervento “sicurezza dai campi alla tavola”. In questa formula è racchiuso lo spirito dell’intervento normativo e di controllo degli ultimi anni: affrontare la sfida di garantire cibi sani e sicuri lungo tutta la filiera12 produttiva, predisporre un controllo integrato e abbandonare l’approccio settoriale e verticale. Essa si basa su una combinazione di requisiti elevati per i prodotti alimentari e per la salute e il benessere degli animali e delle piante, siano essi prodotti all'interno dell'UE o importati. Le prime valutazioni sul tema risalgono all’anno 1997 con il “Libro verde della Commissione sui principi generali della legislazione in materia alimentare dell’Unione Europea” che trovano una formulazione condivisa nel “Libro Bianco sulla sicurezza alimentare” del 2000. 12 Il termine filiera è molto ricorrente nella comunicazione pubblicitaria riguardante il settore alimentare, perciò è bene conoscerne e comprenderne il significato, poiché è un concetto importante che riguarda la produzione alimentare. La filiera consiste nell’insieme di tutte le imprese, anche entità istituzionali, che concorrono a un qualche titolo nella produzione di un bene finale. 46 I libri verdi sono documenti pubblicati dalla Commissione europea, attraverso cui si vuole stimolare la riflessione a livello europeo su un tema particolare. Essi invitano le parti interessate (enti e individui) a partecipare ad un processo di consultazione e di dibattito sulla base delle proposte presentate. Talvolta i libri verdi danno origine a sviluppi legislativi che vengono poi presentati nei libri bianchi. Il Codex Alimentarius Un’importante tappa, raggiunta dalle Organizzazioni internazionali, lungo il cammino della sicurezza alimentare, è l’istituzione del Codex Alimentarius, un insieme standardizzate di linee guida e codici di buone pratiche, a livello internazionale, che contribuisce al miglioramento della sicurezza, qualità e correttezza del commercio mondiale di alimenti. Il commercio internazionale di cibo esiste da migliaia di anni ma fino a non molto tempo fa il cibo è stato prodotto, venduto e consumato per la maggior parte localmente. Durante l'ultimo secolo il quantitativo di cibo commercializzato a livello internazionale è cresciuto in modo esponenziale ed oggi enormi quantità e varietà di alimenti, come mai in passato, viaggiano ogni giorno attraverso il globo. Si pone, dunque, ai governi dei Paesi interessati, l’imperativo di uniformare le regole relative al comparto agro-alimentare per garantire la sicurezza dei propri cittadini. Il Codex Alimentarius è una raccolta di norme internazionali adottate da un’apposita Commissione creata, nel 1962, da due Organizzazioni delle Nazioni Unite, l'OMS e la FAO (Food and Agriculture Organization), con il compito di elaborare un corpo di norme relative a una disciplina uniforme, nei diversi Stati, sulla produzione ed il commercio dei prodotti alimentari, al fine di: 1. facilitare gli scambi internazionali, assicurando transazioni commerciali leali; 2. garantire ai consumatori un prodotto sano e igienico, non adulterato oltre che correttamente presentato ed etichettato. L’esistenza del Codex Alimentarius come ente ha radici che risalgono ad oltre cento anni fa. Infatti, il Codex Alimentarius, che in Latino significa codice alimentare, deriva direttamente dal Codex Alimentarius Austriacus, un insieme di standards e descrizioni di svariati alimenti nell’Impero Austro-Ungarico tra il 1897 e il 1911. 47 Questo insieme di norme è il frutto sia dell’industria alimentare che dell’ambiente accademico ed è stato usato dai tribunali per determinare l’identità del cibo in maniera legale. Già dal 1897 le nazioni erano spinte all’integrazione delle leggi nazionali verso un insieme internazionale di standards che avrebbe ridotto le barriere commerciali create dalle differenze tra le leggi nazionali. Mentre il Codex Alimentarius Austriacus guadagnava terreno all’interno della sua area localizzata, anche l’idea di avere un unico insieme di standards per tutta l’Europa ha iniziato a prendere piede. Dal 1954 al 1958 l’Austria ha perseguito con successo la creazione del Codex Alimentarius Europaeus. Quasi immediatamente la FAO sotto la direzione dell’ONU è entrata in azione quando la Conferenza Regionale della FAO per l’Europa ha espresso il desiderio di un insieme internazionale, globale di norme alimentari. La Conferenza Regionale della FAO ha successivamente inviato una proposta attraverso la catena di comando della FAO stessa con il suggerimento di creare un programma congiunto FAO/OMS che concernesse gli standards alimentari. Proprio l’anno seguente, il Codex Alimentarius Europaeus ha adottato la risoluzione che il suo lavoro sugli standards alimentari fosse affidato alla FAO. Nel 1961 è stato deciso dall’OMS, dal Codex Alimentarius Europaeus, dall’Organizzazione per la Cooperazione e lo Sviluppo Economico (OCSE, in inglese Organization for Economic Cooperation and Development, OECD) e dalla Conferenza della FAO di creare un programma internazionale di standards alimentari noto come Codex Alimentarius. Nel 1963, per effetto delle risoluzioni approvate da queste organizzazioni due anni prima, è stato ufficialmente creato il Codex Alimentarius. La serie di standards di sicurezza di carattere generale e specifico, sono quindi formulati dalla Commissione del Codex con l’obiettivo di tutelare la salute del consumatore e garantire la correttezza del commercio alimentare. I cibi immessi sul mercato per il consumo locale o per l’esportazione devono essere sicuri e di buona qualità. Inoltre, non devono contenere organismi vettori di malattie che potrebbero danneggiare gli animali o le piante nei paesi che li importano. Pur non essendo legalmente vincolanti, gli standards qualitativi adottati dal Codex Alimentarius hanno notevole peso e sono ampiamente riconosciuti in quanto basati su una solida documentazione scientifica. Ove opportuno, l’Organizzazione Mondiale per il Commercio (World Trade Organization, WTO) fa riferimento agli standards del Codex nella soluzione di controversie commerciali che interessano 48 generi o prodotti alimentari. Tali standards sono quasi sempre un punto di partenza per le leggi e le norme nazionali e regionali. L’influenza del Codex Alimentarius si estende a tutti i continenti e il suo contributo alla tutela della salute pubblica e alla correttezza del commercio alimentare è immenso. Nel Codex Alimentarius vi sono migliaia di norme e standards, da quelle di carattere generale, che si applicano a tutti gli alimenti, a quelle specifiche per un determinato alimento o prodotto. Le norme generali riguardano l’igiene, l’etichettatura, i residui di pesticidi e di farmaci veterinari, l’ispezione di importazioni, esportazioni e sistemi di certificazione, i metodi di analisi e campionatura, gli additivi alimentari, i contaminanti, l’alimentazione e i cibi per speciali usi dietetici. Vi sono inoltre norme specifiche per tutti i tipi di alimenti e prodotti alimentari: frutta e verdura fresca, surgelata e lavorata, succhi di frutta, cereali e legumi, grassi e oli, pesce, carne, zucchero, cacao e cioccolato, latte e latticini. Le preoccupazioni dell'opinione pubblica sui temi della sicurezza degli alimenti hanno spesso visto il Codex al centro del dibattito internazionale. Biotecnologie, pesticidi, additivi e contaminanti alimentari sono tra i principali argomenti trattati dalla Commissione. Gli standard del Codex si basano su dati e considerazioni oggettive, confortati dalle migliori acquisizioni scientifiche disponibili, provenienti da organismi di ricerca indipendenti sulla valutazione dei rischi oppure su consultazioni internazionali "ad hoc" organizzate dalla FAO e dall'OMS. Pur essendo solo raccomandazioni per applicazioni volontarie degli stati membri, gli standards del Codex sono utilizzati spesso come base per la legislazione sanitaria nei Paesi membri del Codex, che coprono il 99% della popolazione mondiale. Il Codex Alimentarius è gestito dalla Commissione per il Codex Alimentarius, un organismo intergovernativo in cui tutti gli stati membri hanno un voto. Vari comitati specialistici sono preposti all’elaborazione degli standards, che vengono poi approvati dalla Commissione per il Codex. Il processo di definizione di una norma si avvia quando un governo nazionale, o un comitato della Commissione per il Codex, propone lo sviluppo di uno standard per un particolare problema o prodotto alimentare. Se la Commissione per il Codex (o il suo Comitato Esecutivo) decide che è necessario fissare uno standard, la Segreteria della Commissione redige una bozza e la diffonde agli Stati membri per una valutazione. I commenti sono quindi riesaminati dal comitato competente, che può presentare il testo come bozza di standard alla Commissione per il Codex. Se la Commissione la approva, la bozza viene inviata ai 49 governi con una procedura per fasi successive, mediante la quale la bozza finale diventa un nuovo standard del Codex. Il procedimento, che prevede dai cinque agli otto steps, può richiedere vari anni ed è impostato in modo da riscuotere il più ampio consenso possibile dagli Stati Membri. Nel frattempo, il comitato competente, affiancato dalla Segreteria, modifica e adatta i particolari sulla base delle richieste. A volte, possono essere ripetute alcune fasi. Una volta approvato dalla Commissione per il Codex, lo standard è aggiunto al Codex Alimentarius: il Codice Alimentare del mondo. Il Libro Verde Il 30 aprile 1997, la Commissione europea decide la pubblicazione di un libro verde sul diritto europeo dei prodotti alimentari, allo scopo di avviare un dibattito pubblico sull'argomento. Esso tende a verificare in che misura le attuali disposizioni di legge in materia di prodotti alimentari soddisfino le esigenze e le aspettative dei consumatori, dei produttori, degli addetti alla trasformazione e dei rivenditori e in che limiti le misure relative alla sicurezza, all'indipendenza, all'obiettività, all'equivalenza e all'efficacia dei sistemi di ispezione e di controllo realizzino il loro obiettivo di garantire la fornitura di prodotti alimentari sicuri e di gusto gradevole. Il libro verde, come punto di partenza della discussione, fissa alcuni obiettivi principali della legislazione comunitaria sui prodotti alimentari: 1. garantire un'elevata protezione della salute, della sicurezza e degli altri interessi dei consumatori; 2. garantire la libera circolazione delle merci nel mercato interno; 3. garantire che le disposizioni di legge si basino innanzitutto su conoscenze scientifiche e sulla valutazione dei rischi; 4. garantire la competitività dell'industria europea e migliorare le sue possibilità di esportazione; 5. attribuire la responsabilità primaria della sicurezza dei prodotti alimentari ai produttori, trasformatori e fornitori. La legislazione sui prodotti alimentari dovrebbe inoltre essere coerente, razionale e di facile applicazione. Con il libro verde la Commissione invita a discutere pubblicamente: 50 - se le attuali disposizioni legislative soddisfino le esigenze e le aspettative dei consumatori, dei produttori, degli addetti alla trasformazione e dei rivenditori; - se i sistemi di ispezione e di controllo funzionino in modo soddisfacente; e - in che modo la legislazione comunitaria sui prodotti alimentari possa essere ulteriormente sviluppata in futuro. In complesso, la Commissione vuole aver cura che il quadro giuridico relativo copra tutta la catena alimentare, in base al principio "dalla terra alla tavola" e che le regole giuridiche comuni vengano correttamente eseguite anche in tutti gli Stati membri e ne venga controllata l'applicazione. Per raggiungere tale obiettivo la Commissione, nel libro verde, sottopone a discussione fra l'altro le seguenti questioni: - è possibile applicare le stesse regole generali alla produzione agricola e all'industria di trasformazione dei prodotti alimentari, nonostante le differenze esistenti fra i due settori? - il principio della responsabilità dei produttori per i prodotti difettosi può essere esteso anche ai prodotti agricoli primari? - come può essere applicato in modo ottimale il principio di sussidiarietà, nel settore del diritto dei prodotti alimentari? - devono essere introdotte nuove definizioni nel corpo legislativo? (Per es. la nozione di "prodotto alimentare" al momento della formulazione del libro verde non è definita sul piano europeo) - come si può garantire l'indipendenza e l'obiettività dei consulenti e dei comitati scientifici? - come si può garantire che l'apposizione di marchi e l'etichettatura, da un lato non vengano regolamentate in modo inutilmente minuzioso e, dall'altro, contengano tutte le informazioni utili per i consumatori? Al termine di tale procedura di consultazione la Commissione considera quali modifiche siano opportune. Vengono ‘suggerite’ iniziative del seguente tipo: elaborazione di una proposta di direttiva generale in materia di legislazione sui prodotti alimentari; il consolidamento ovvero la riformulazione delle disposizioni di legge attuali; raccomandazioni o proposte di natura non legislativa, per es. modifiche dei procedimenti e dei metodi di fabbricazione. 51 L’HACCP In risposta alle sollecitazioni contenute nel Libro Verde, lo Stato italiano ha emanato il D. Lgs. 155/97, entrato in vigore dal Dicembre 2000 e poi sostituito dal D. Lgs. 193/07, una normativa cui devono adeguarsi tutte le aziende che hanno a che fare nelle loro attività con il trattamento e/o la conservazione degli alimenti. Il D. Lgs. 155/97 nasce per stabilire le norme generali sull’Igiene degli Alimenti e le relative modalità di verifica degli stessi. Detto decreto, oltre ai doveri, fornisce la definizione di industria alimentare, sono quindi da considerarsi facenti parte di questo settore tutti i soggetti pubblici o privati, aventi o meno scopo di lucro, che svolgano una qualsiasi delle seguenti attività: organizzazione, variazione, produzione; imballaggio, custodia, trasporto, distribuzione, trattamento, vendita o fornitura di prodotti alimentari. Non rientrano in queste operazioni quelle legate alla produzione primaria come la raccolta dei prodotti la macellazione e la mungitura. Di particolare rilievo è l’art. 3 del decreto, in cui vengono indicati gli obblighi che il responsabile dell’attività produttiva è tenuto a rispettare; il Responsabile dell’Industria Alimentare (RIA) può anche non essere il titolare dell’azienda che ha facoltà di nominare in sua vece un responsabile di sua fiducia, cui quindi saranno delegati i suddetti obblighi. Il “delegato” deve avere ampi poteri di autonomia decisionale conferitigli da parte del primo, oltre come è ovvio essere dotato di adeguate capacità professionali. La delega costituisce un fatto importante dal punto di vista giuridico, pertanto deve essere scritta con approvazione del ricevente, il quale diventa il referente giuridico per tutto quello che riguarda la sicurezza alimentare dei propri prodotti. L’attività principale del responsabile è quella di individuare, all’interno della catena produttiva, tutte le fasi che potrebbero rilevarsi critiche per la sicurezza degli alimenti, deve, inoltre, individuare, applicare e mantenere aggiornate le procedure di sicurezza, avvalendosi dei principi su cui si basa il sistema di analisi dei rischi e di controllo dei punti critici ossia l’HACCP (Hazard Analysis and Critical Control Points). L’HACCP nasce per volere della NASA nel 1960, con l’obiettivo di controllare gli alimenti che dovevano nutrire gli astronauti durante le missioni spaziali. Dal 1960 ad oggi le conoscenze di igiene e microbiologia degli alimenti sono decuplicate ma il sistema HACCP rimane sostanzialmente invariato. Grazie alla sua semplicità applicabilità e efficacia è reso obbligatorio con il D. Lgs. 155/97 per tutti gli operatori del settore alimentare (OSA), con l’intento di 52 aumentare il livello di sicurezza degli alimenti, attraverso il controllo e la gestione dei punti critici durante la manipolazione degli alimenti. Il metodo HACCP è basato su sette principi: 1. Individuazione dei pericoli ed analisi del rischio 2. Individuazione dei punti critici di controllo 3. Definizione dei Limiti Critici 4. Definizione delle attività di monitoraggio 5. Definizione delle azioni correttive 6. Definizione delle attività di verifica 7. Gestione della documentazione In base a questi principi si applicano i compiti del responsabile: analisi dei rischi per gli alimenti; individuazione delle fasi di rischio per gli alimenti; identificazione delle precauzioni da adottare per risolvere le criticità individuate; definizione delle procedure di controllo per le precauzioni adottate; riesame periodico dei punti precedenti. Parallelamente al controllo sulla filiera produttiva, il responsabile deve: Accertarsi che anche gli addetti siano controllati e formati rispetto all’igiene alimentare e alla mansione svolta. Verificare che i locali, i mezzi adibiti al trasporto, tutte le attrezzature in uso rispondano anch’essi a requisiti di igiene, pulizia e manutenzione. Controllare che gli scarti alimentari vengano trattati secondo la normativa vigente che riguarda deposito, smaltimento e rimozione. Il sistema HACCP prevede anche forme di autocontrollo per salvaguardare l’igiene degli cibi. Ultimo compito, ma non per questo meno importante, il responsabile deve essere in grado di mostrare all’autorità competente il documento aziendale di autocontrollo, nel quale si troveranno tutte le informazioni su natura, frequenza e i risultati dell’autocontrollo alimentare. Il Libro Bianco Come già accennato in precedenza, dalle importanti osservazioni avanzate nel Libro Verde sui principi generali della legislazione alimentare dell’Unione Europea, è 53 scaturito, il 12 gennaio 2000, come sviluppo legislativo, il Libro Bianco della Commissione sulla sicurezza degli alimenti. In tale documento, la Commissione osserva innanzitutto che la normativa comunitaria sull’igiene e salubrità degli alimenti si è sviluppata nell’arco di un decennio in modo inorganico, spesso dando luogo a sovrapposizioni fra direttive o creando “zone grigie” prive di precise disposizioni di riferimento. Il risultato di questo quadro normativo è una realtà in cui il consumatore non si sente pienamente tutelato, a causa della mancanza di omogeneità delle disposizioni nelle diverse fasi della filiera: il prodotto finito è frutto di una serie di processi di trasformazione e di “passaggi” di commercializzazione di cui spesso non si ha alcuna traccia, con gravi rischi per la salubrità dello stesso, come molti recenti scandali alimentari hanno dimostrato (ad es. polli alla diossina, BSE) La mancanza di coerenza sistematica della normativa crea, inoltre, a parere della Commissione, disorientamento negli stessi operatori alimentari, costretti a misurarsi con una selva di norme e spesso in difficoltà quando si tratti di individuare le disposizioni vigenti. Per porre rimedio a questi aspetti il libro bianco avanza oltre 80 proposte diverse operando sostanzialmente in due diverse direzioni, da un lato a livello “istituzionale” proponendo la riforma del sistema di consulenza scientifica vigente e la creazione di nuovi organismi in materia, dall’altro a livello normativo, avanzando proposte volte a dare coerenza organica e sistematica alla legislazione alimentare vigente. Sin dalle prime pagine del libro bianco risulta immediatamente evidente un intento della Commissione ben più ampio dei provvedimenti degli anni ’90: l’igiene delle produzioni alimentari infatti, pur rivestendo ancora un ruolo chiave nel quadro dei meccanismi di tutela della salute dei consumatori, non è l’unico strumento oggetto di discussione, rientrando nel concetto di “sicurezza degli alimenti” anche la normativa sugli OGM, i fattori ambientali, le nuove sostanze impiegate nella industria alimentare, l’applicazione del principio precauzionale, la rintracciabilità e così via. Dal punto di vista “istituzionale” la Commissione europea, tracciando un quadro del funzionamento dei meccanismi comunitari di raccolta ed analisi delle informazioni sul mercato dei generi alimentari e la salute dei consumatori, indica chiaramente che, nonostante la riforma dei comitati in materia operata nel 1997, l’aumento vertiginoso delle questioni da esaminare rende l’attuale sistema sostanzialmente inefficiente. Per sopperire a queste carenze la Commissione ha proposto nel libro bianco l’istituzione di una nuova Authority alimentare (EFSA European Food Safety Authority: 54 Autorità Europea per la Sicurezza Alimentare) connotata da caratteristiche di spiccata indipendenza, eccellenza scientifica e trasparenza. Questa nuova istituzione, che vede la luce il 28 Gennaio 2002, con il regolamento 178/2002 (General Food Law – legge alimentare generale), non è dotata di poteri normativi ma ha esclusivamente compiti di sorveglianza e comunicazione scientifica. Attraverso la rete di istituzioni deputate al monitoraggio di fenomeni di tossinfezioni e patologie alimentari nei diversi Paesi membri e nei Paesi extra UE con cui abbia eventualmente stipulato accordi l’Authority sarà in grado di fornire informazioni qualificate sotto forma di pareri scientifici e comunicazioni alla Commissione che potrà così adottare eventuali provvedimenti urgenti necessari a salvaguardia della salute dei consumatori europei o avanzare proposte al Parlamento ed al Consiglio per l’adozione di nuove misure in materia. L’Authority gode anche di un potere di iniziativa autonomo nella comunicazione dei rischi potendo quindi disporre con propri fondi campagne di informazione e sensibilizzazione dei consumatori tramite i media. Per quanto riguarda gli aspetti normativi, il Libro Bianco, riaffermando la necessità di creare un corpus coerente e trasparente di norme in materia di sicurezza alimentare, formula proposte che delineano un nuovo quadro giuridico per la sicurezza dei mangimi, la salute e il benessere degli animali, il coordinamento organico, la semplificazione e il completamento delle normative relative ai contaminanti ed ai residui, l’aggiornamento ed il completamento delle norme relative agli additivi, ai metodi di irradiazione di alcuni alimenti e alle nuove sostanze. La Commissione è animata in quest’opera da due esigenze fondamentali: rendere più trasparente, coerente ed organica la normativa esistente, in modo che gli stessi operatori del settore possano identificare facilmente le norme vigenti cui attenersi, e dare coerenza organica agli interventi normativi pregressi in modo da eliminare quelle “zone grigie” che fra una disposizione e l’altra siano rimaste prive di idonea “copertura normativa”. Anche in questo caso, il reg. 178/2002 rappresenta il primo passo verso la riforma prospettata, dal momento che, per la prima volta nel diritto comunitario, esso fissa i principi generali della legislazione alimentare europea, creando un sistema di valori di riferimento che faranno da guida per tutti gli interventi normativi futuri. La proposta di riforma delle disposizioni sull’igiene delle produzioni alimentari giunge a 10 anni di distanza dall’introduzione dell’autocontrollo aziendale e rappresenta, insieme con l’introduzione di principi quali la rintracciabilità di filiera e il principio precauzionale, un tentativo importante per recuperare la fiducia dei consumatori nelle produzioni alimentari industriali. Essa è, al contempo, anche il 55 completamento di quel processo iniziato nel 1997 con il ‘Libro Verde sui principi della legislazione alimentare’ che dall’igiene degli alimenti ha portato il legislatore europeo a parlare di “sicurezza alimentare”: l’ordinamento comunitario cerca così di dotarsi di strumenti normativi in parte nuovi e comunque idonei a fronteggiare l’emergere di nuovi pericoli derivanti da uno sviluppo industriale esasperato e spesso anche scomposto. Come in concreto queste misure operino e quale efficacia esse abbiano è materia di verifica negli anni a seguire. Nel Libro Bianco si fa esplicito riferimento al Codex Alimentarius, a sottolineare come l’UE, primo esportatore e importatore mondiale di prodotti agroalimentari, attribuisca grande importanza alle linee guida emanate dalla Commissione del Codex e partecipi con molto interesse ai lavori di tale Organizzazione. Anche a causa delle recenti situazioni di grave crisi, l’UE ha avviato una profonda riconsiderazione delle problematiche legate alla salute del consumatore e alla sicurezza dei generi alimentari sostenendo, soprattutto, la separazione delle responsabilità legislative da quelle di consultazione scientifica e di ispezione e controllo, da potenziare e rendere più trasparenti. L’UE attua una continua revisione normativa, al fine di completare, semplificare e razionalizzare la legislazione comunitaria in materia alimentare con l’obiettivo di mantenere un elevato livello di tutela dei consumatori. Tale processo di razionalizzazione del sistema della sicurezza alimentare, nel Libro Bianco trova il suo inquadramento programmatico. Ricapitolando, il Libro Bianco sulla sicurezza alimentare è il documento ufficiale nel quale la Commissione Europea ha riassunto i principali impegni che l’UE si è posta per modernizzare la legislazione comunitaria in materia di alimentazione. Le misure individuate dalla Commissione possono essere così sintetizzate: a) la creazione di un'Authority alimentare europea autonoma (EFSA), incaricata di elaborare pareri scientifici indipendenti su tutti gli aspetti inerenti la sicurezza alimentare, la gestione di sistemi di allarme rapido e la comunicazione dei rischi; b) la revisione del quadro giuridico normativo affinché possa coprire tutti gli aspetti connessi con i prodotti alimentari dalla produzione al consumo (“from farm to fork”: letteralmente dalla fattoria alla forchetta, si rende con: dalla terra – o dai campi – alla tavola); c) la creazione di un sistema di controllo più armonizzato; 56 d) l’avvio di un dialogo più trasparente con i consumatori e altre parti interessate (stake holders: sostenitori di un’azienda). I punti chiave del Libro Bianco sono: • la politica della sicurezza alimentare deve basarsi su un approccio completo e integrato; • i produttori di mangimi, gli agricoltori e gli OSA hanno la responsabilità primaria per quanto concerne la sicurezza degli alimenti; • la politica "dai campi alla tavola" si dovrà attuare sistematicamente e in modo coerente; • una politica alimentare efficace richiede la rintracciabilità dei percorsi dei mangimi e degli alimenti nonché dei loro ingredienti; • l'analisi del rischio deve costituire il fondamento su cui si basa la politica di sicurezza degli alimenti; • si applicherà il principio di precauzione nelle decisioni di gestione del rischio. L’introduzione del concetto di ‘principio di precauzione’ rappresenta un punto importante nell’evoluzione dell’Igiene degli alimenti. Il principio di precauzione permette di reagire rapidamente di fronte a un possibile pericolo per la salute umana, animale o vegetale, ovvero per la protezione dell'ambiente. Infatti, nel caso in cui i dati scientifici non consentano una valutazione completa del rischio, il ricorso a questo principio consente, ad esempio, di impedire la distribuzione dei prodotti che possano essere pericolosi, ovvero di ritirare tali prodotti dal mercato. Secondo la Commissione europea, il principio di precauzione può essere invocato quando un fenomeno, un prodotto o un processo può avere effetti potenzialmente pericolosi, individuati tramite una valutazione scientifica e obiettiva, se questa valutazione non consente di determinare il rischio con sufficiente certezza. Il ricorso al principio si iscrive pertanto nel quadro generale dell'analisi del rischio (che comprende, oltre la valutazione del rischio, la gestione e la comunicazione del rischio) e più particolarmente nel quadro della gestione del rischio che corrisponde alla fase di presa di decisione. La Commissione sottolinea che il principio di precauzione può essere invocato solo nell'ipotesi di un rischio potenziale, e che non può in nessun caso giustificare una presa di decisione arbitraria. Il ricorso al principio di precauzione è pertanto giustificato solo quando riunisce tre condizioni, ossia: — l'identificazione degli effetti potenzialmente negativi; 57 — la valutazione dei dati scientifici disponibili; — l'ampiezza dell'incertezza scientifica. Il regolamento (CE) n. 178/2002 Esaminando più dettagliatamente il regolamento (CE) n. 178/2002, possiamo constatare che un punto fondamentale è come abbia accentuato l’estensione del concetto di responsabilità alla produzione primaria. Infatti, tale regolamento introduce esplicitamente il concetto che la responsabilità principale per la sicurezza degli alimenti ricade sull’operatore del settore alimentare. Responsabilità diretta a tutte le entità che operano lungo tutta la catena alimentare, a cominciare dalla produzione primaria, ovvero dei prodotti della terra, dell’allevamento, della caccia e della pesca. Il regolamento definisce la ‘tracciabilità di prodotto’, estende, inoltre, il campo di applicazione della legislazione alimentare ai mangimi, definiti come: “qualsiasi sostanza o prodotto, compresi gli additivi, trasformato, parzialmente trasformato o non trasformato, destinato, per via orale, alla produzione animale”. Rimangono escluse la produzione primaria per uso domestico privato e la preparazione, la manipolazione, la conservazione domestica di alimenti destinati al consumo domestico privato. Un altro caposaldo stabilito dal Reg. CE 178/2002 è l’aver stabilito l’analisi del rischio come elemento basilare della legislazione alimentare, esso definisce: - “rischio”, funzione della probabilità e della gravità di un effetto nocivo per la salute, conseguente alla presenza di un pericolo; - “pericolo” o “elemento di un pericolo”, agente biologico, chimico o fisico contenuto in un alimento o mangime, o condizione in cui un alimento o un mangime si trova, in grado di provocare un effetto nocivo sulla salute; - “analisi del rischio”, processo costituito da tre componenti interconnesse: valutazione, gestione e comunicazione del rischio; - “valutazione del rischio”, processo su base scientifica costituito da quattro fasi: individuazione del pericolo, caratterizzazione del pericolo, valutazione dell’esposizione al pericolo e caratterizzazione del rischio; - “gestione del rischio”, processo, distinto dalla valutazione del rischio, consistente nell’esaminare alternative d’intervento e, se necessario, compiendo adeguate scelte di prevenzione e controllo; 58 - “comunicazione del rischio”, lo scambio interattivo, nell’intero arco del processo di analisi del rischio, di informazioni e pareri riguardanti gli elementi di pericolo e i rischi, i fattori connessi al rischio e la percezione del rischio, tra responsabili della valutazione del rischio, responsabili della gestione del rischio, consumatori, imprese alimentari e del settore dei mangimi, la comunità accademica e altri interessati, ivi compresi la spiegazione delle scoperte relative alla valutazione del rischio e il fondamento delle decisioni in tema di gestione del rischio. A tal proposito, il Reg. CE 178/2002 ha istituito un sistema di allarme rapido per la notificazione di un rischio diretto o indiretto per la salute umana dovuto ad alimenti o mangimi (Rapid Alert System for Food and Feed, RASFF), un network tra le autorità sanitarie dei paesi membri dell’Unione Europea, l’EFSA e la Commissione Europea. Questo network permette ai diversi stati membri dell’Unione Europea di condividere rapidamente le informazioni sulla circolazione di alimenti rischiosi nel mercato europeo, grazie a procedure condivise e armonizzate per scambiarsi segnalazioni su episodi o situazioni che possono costituire un pericolo per i consumatori e quindi far scattare delle allerte. Dunque, il Regolamento (CE) n. 178/2002: stabilisce i principi e i requisiti generali della legislazione alimentare; dispone l’obbligo della tracciabilità e, di conseguenza, della rintracciabilità lungo tutte le fasi di produzione, trasformazione e commercializzazione degli alimenti e dei mangimi; istituisce l’Autorità Europea per la sicurezza alimentare; fissa procedure nel campo della sicurezza alimentare. I termini tracciabilità e rintracciabilità possono sembrare sinonimi ma, in realtà, identificano due processi distinti: la tracciabilità (tracking) è il processo attraverso il quale si può seguire il prodotto da monte a valle della filiera (“from farm to fork”) registrando informazioni (“tracce”) in ogni fase della sua lavorazione; la rintracciabilità (tracing) è il processo inverso, cioè quello che riprende e collega tutte le informazioni precedentemente archiviate in modo tale da poter risalire alla storia globale del prodotto e alle relative responsabilità nelle diverse fasi di lavorazione. La Rintracciabilità è quindi fortemente interconnessa con la Tracciabilità, anzi ne è la diretta conseguenza. Un ulteriore obbligo previsto dal Regolamento 178/02 è quello della gestione del ritiro/richiamo del prodotto non conforme ai requisiti di sicurezza. Se un OSA ritiene o 59 ha motivo di ritenere che un alimento/mangime da lui importato, prodotto, trasformato, lavorato o distribuito non sia conforme ai requisiti di sicurezza, e l'alimento/mangime non si trova più sotto il controllo immediato di tale operatore, esso deve provvedere al ritiro dello stesso. Il Pacchetto Igiene Il ‘Libro Verde’, il ‘Libro Bianco’ e il Regolamento (CE) n. 178/2002 sono i documenti fondamentali che hanno ispirato l’impianto normativo comunitario in materia di sicurezza alimentare; in particolare, il Regolamento (CE) n. 178/2002, che introduce il principio fondamentale di un approccio integrato di filiera, è il fulcro da cui discende un intero “pacchetto” di regolamenti comunitari, conosciuto come "Pacchetto Igiene", entrato in vigore il 1° gennaio 2006, con cui cambiano definitivamente le regole comunitarie sull'igiene e il controllo ufficiale degli alimenti. Attraverso il Pacchetto Igiene tutti gli Stati Membri hanno gli stessi criteri riguardo l’igiene della produzione degli alimenti e quindi i controlli di natura sanitaria vengono effettuati secondo i medesimi standard su tutto il territorio della Comunità Europea. Precedentemente esistevano notevoli differenze tra le legislazioni dei vari paesi riguardo ai concetti, ai principi e alle procedure in materia alimentare. Uniformando le norme sanitarie, si rende così sicura la libera circolazione di alimenti contribuendo in maniera significativa al benessere dei cittadini nonché ai loro interessi sociali ed economici. I principi generali sui quali verte la nuova legislazione comunitaria sono: controlli integrati lungo tutta la catena alimentare interventi basati sull’Analisi del Rischio responsabilità primaria dell’operatore del settore per ogni prodotto da lui realizzato, trasformato, importato, commercializzato o somministrato rintracciabilità dei prodotti lungo la filiera consumatore come parte attiva della sicurezza alimentare. Il Pacchetto Igiene altro non è che un insieme di norme che regolamentano l’igiene e la sicurezza degli alimenti, formato da quattro regolamenti divenuti applicabili dal primo gennaio del 2006 di seguito riassunti: - Regolamento (CE) 852/2004 riguardante l’igiene dei prodotti alimentari. 60 - Regolamento (CE) 853/2004 riguardante l’igiene degli alimenti ad uso zootecnico. - Regolamento (CE) 854/2004 riguardante le norme specifiche per i controlli ufficiali su alimenti di origine animale. - Regolamento (CE) 882/2004 riguardante i controlli ufficiale (ispezione e verifica). A questi si affiancano – oltre al già discusso Reg. 178/2002, che stabilisce i principi e i requisiti generali della legislazione alimentare – altri regolamenti specifici come i Regg. 2073 – 2074 – 2075 – 2076/05 e la Dir. CE 2002/99, che vanno a completare i diversi aspetti del Pacchetto Igiene, così come il recepimento della Dir. CE 2004/41, nota a tutti come la direttiva killer. Molti sono i cambiamenti e le sfumature apportate dal nuovo regolamento. Si espande il campo di applicazione anche alla produzione primaria, cioè diventa d’interesse anche per gli agricoltori, vengono introdotti specifici limiti su alcuni parametri microbiologici, variano alcune procedure di rapporto con la pubblica amministrazione. Andiamo ad analizzare sinteticamente i regolamenti citati. - Il Regolamento 852/2004 sull’igiene dei prodotti alimentari: mira a garantire l'igiene alimentare in tutte le fasi del processo di produzione, dalla produzione primaria fino alla vendita al consumatore finale. Non concerne tuttavia le questioni riguardanti la composizione e la qualità dei prodotti alimentari. Né si applica alla produzione primaria e alla preparazione di alimenti per uso domestico privato. Stabilisce i principi del sistema HACCP e impone agli operatori del settore alimentare di predisporre, attuare e mantenere una procedura permanente basata sui principi di detto sistema. Con questo regolamento ci si sposta verso un nuovo concetto di Igiene degli alimenti e cioè delle misure e delle condizioni necessarie per controllare i pericoli e garantire l’idoneità al consumo umano di un prodotto alimentare. Nel regolamento viene sottolineato il tema della responsabilità principale che incombe all’operatore del settore alimentare. L’OSA rappresenta una persona fisica o giuridica Garante e responsabile che dovrebbe garantire che la sicurezza non sia compromessa lungo la catena alimentare. - Il Regolamento 853/2004 stabilisce norme specifiche in materia di igiene degli alimenti di origine animale: fissa le prescrizioni d’igiene cui devono sottostare le imprese del settore alimentare che trattano alimenti d’origine animale in ogni 61 fase della catena alimentare. Spetta alle imprese alimentari attuare il regolamento, garantendo la sicurezza alimentare mediante la corretta applicazione di tutte le prescrizioni. - Il Regolamento 854/2004 stabilisce norme specifiche per l’organizzazione dei controlli ufficiali sui prodotti di origine animale destinati al consumo umano: gli operatori del settore devono fornire all’autorità competente assistenza e disponibilità di accesso a strutture e documentazione e registri. I controlli comprenderanno l’AUDIT delle buone prassi di igiene (i controllori ufficiali verificheranno il costante rispetto delle procedure degli OSA), delle procedure HACCP (conformità ai criteri microbiologici; sui residui, contaminanti e sostanze proibite) e specifici Auditing; e controlli specifici di settore di talune filiere con esigenze specifiche (carni fresche, molluschi bivalvi, prodotti della pesca, latte e prodotti lattieri). - Il Regolamento 882/2004 relativo ai controlli ufficiali intesi a verificare la conformità alla normativa in materia di mangimi e di alimenti e alle norme sulla salute e sul benessere animale: colma le lacune nella legislazione esistente, riorganizzando i controlli ufficiali al fine di integrarli in tutte le fasi di produzione e in tutti i settori e stabilisce le responsabilità degli ispettori nazionali e dell’UE. Intende prevenire, eliminare e ridurre a livelli accettabili il rischio per esseri umani e animali, garantire pratiche leali nel commercio di alimenti e mangimi e proteggere il pubblico. - Il Regolamento n. 2073/2005 sui criteri microbiologici applicabili ai prodotti alimentari. Il criterio microbiologico definisce l’accettabilità di una partita di prodotti alimentari o di un processo in base alla assenza, alla presenza o al numero di microrganismi e/o in base alla quantità delle relative tossine/metaboliti, per unità di massa, volume, area o partita. Il criterio di sicurezza alimentare definisce l’accettabilità di un prodotto o di una partita di prodotti alimentari, applicabile ai prodotti immessi sul mercato. Il criterio di igiene del processo definisce il funzionamento accettabile del processo di produzione; non si applica ai prodotti immessi sul mercato, fissa un valore indicativo di contaminazione al di sopra del quale sono necessarie misure correttive volte a mantenere l’igiene del processo di produzione in ottemperanza alla legislazione. Gli Operatori del Settore Alimentare (O.S.A) provvedono a che i prodotti alimentari siano conformi ai relativi criteri microbiologici fissati. 62 - Il Regolamento n. 2074/2005 reca modalità di attuazione relative a taluni prodotti di cui ad alcuni regolamenti precedenti, nello specifico: modalità di attuazione relative a taluni prodotti di cui al regolamento (CE) n. 853/2004 del Parlamento europeo e del Consiglio e all'organizzazione di controlli ufficiali a norma dei regolamenti del Parlamento europeo e del Consiglio (CE) n. 854/2004 e (CE) n. 882/2004, deroga al regolamento (CE) n. 852/2004 del Parlamento europeo e del Consiglio e modifica dei regolamenti (CE) n. 853/2004 e (CE) n. 854/2004 - Il Regolamento n. 2075/2005 definisce norme specifiche applicabili ai controlli ufficiali relativi alla presenza di trichine nelle carni: quali le norme per il campionamento delle carcasse di specie a rischio di contaminazione da Trichine, nonché le condizioni di importazione di carni nell’Unione. - Il Regolamento n. 2076/2005 fissa disposizioni transitorie per l’attuazione e/o modifica di alcuni regolamenti precedenti, nello specifico: fissa disposizioni transitorie per l’attuazione dei regolamenti del Parlamento europeo e del Consiglio (CE) n. 853/2004, (CE) n. 854/2004 e (CE) n. 882/2004 e modifica i regolamenti (CE) n. 853/2004 e (CE) n. 854/2004. - Direttiva CE 2002/99 stabilisce norme di polizia sanitaria per la produzione, la trasformazione, la distribuzione e l’introduzione di prodotti di origine animale destinati al consumo umano: tali norme riguardano tutte le fasi di produzione, i processi di trasformazione e distribuzione effettuati all’interno dell’Unione europea (UE) e le importazioni da altri paesi. - Direttiva Ce 2004/41 un provvedimento unicamente abrogativo di una serie di normative comunitarie che disciplinano specificamente alcuni settori dell’agroalimentare: contestualmente alla pubblicazione nel 2004 sulla Gazzetta Ufficiale dell’Unione Europea dei regolamenti Ce 852/2004 e 853/2004 sull’igiene dei prodotti alimentari in generale e di quelli di origine animale in particolare, oltre che degli altri provvedimenti costituenti il cosiddetto “Pacchetto igiene”, è stata pubblicata anche tale direttiva, che ha abrogato alcune direttive recanti norme sull’igiene dei prodotti alimentari e le disposizioni sanitarie per la produzione e la commercializzazione di determinati prodotti di origine animale destinati al consumo umano, e ha modificato una serie di direttive verticali di settore concernenti l’igiene degli alimenti di origine animale (carni, prodotti ittici, latte e uova) che i vari Stati membri avevano provveduto, 63 nel corso degli anni, a recepire nei rispettivi ordinamenti giuridici con altrettanti provvedimenti nazionali. Tale innovazione riassume l’intento del legislatore comunitario, la filosofia del nuovo quadro giuridico europeo in materia di igiene alimentare, ossia di stabilire soltanto i requisiti minimi necessari in relazione agli scopi primari da raggiungere, responsabilizzando maggiormente gli operatori del settore e facendo sì che la sicurezza degli alimenti venga attivata sulle base delle concrete esigenze della fase produttiva di volta in volta interessata. Col passare degli anni, questa serie di normative si è evoluta, adeguandosi alle mutate e sempre più stringenti esigenze di sicurezza in materia alimentare, scaturite dalle emergenze sanitarie verificatesi – nonostante i severi controlli – in Europa e nel mondo, complice la sempre più capillare rete di comunicazioni che ha fatto crescere in maniera esponenziale gli scambi, i contatti (e i contagi) alimentari tra gli abitanti del pianeta Terra. Restano comunque la base su cui si è impiantato tutto il quadro normativo attuale. Le modifiche più rilevanti consistono nel Regolamento (UE) n. 218/2014 della Commissione, del 7 marzo 2014, che modifica gli allegati dei regolamenti (CE) n. 853/2004 e (CE) n. 854/2004 del Parlamento europeo e del Consiglio e il regolamento (CE) n. 2074/2005 della Commissione. Questi nuovi provvedimenti rendono conto dei duplici obiettivi della politica europea di sicurezza alimentare: proteggere la salute umana e gli interessi dei consumatori e favorire il corretto funzionamento del mercato unico europeo. Di conseguenza, l’UE predispone affinché siano definite (e rispettate) norme di controllo nei settori dell'igiene dei prodotti alimentari e dei mangimi, della salute animale e vegetale e della prevenzione della contaminazione degli alimenti da sostanze esterne. L'UE disciplina altresì l'etichettatura dei generi alimentari e dei mangimi. Come possiamo constatare, dunque, l’Igiene degli alimenti ha occupato un posto via via più importante nel corso della storia della Sanità in Italia (come pure in Europa e in tutte le società industrializzate), sviluppando un apparato di leggi e provvedimenti e venendo dotata di enti specifici e di tutta una serie di figure professionali specialistiche. Nata come disciplina accessoria dell’Igiene Pubblica, è assurta agli onori di disciplina scientifica a tutti gli effetti, con un costante aumento dell’interesse nei suoi riguardi, sia da parte dei cittadini che delle istituzioni, sintomo di una accresciuta coscienza e consapevolezza che l’alimentazione è una delle basi insostituibili dello stato di salute dell’uomo. 64 Il concetto di qualità Un concetto che si è evoluto di pari passo con l’Igiene degli alimenti è la qualità delle produzioni alimentari. Nella storia, il concetto di qualità e le metodologie di certificazione dei vari prodotti o servizi hanno subito dei cambiamenti non di poco conto. La nascita del concetto di qualità può essere attribuita all’instaurarsi del lavoro di artigianato in cui il produttore è allo stesso tempo controllore del proprio operato. Già al tempo dei fenici si narra che gli ispettori mozzassero la mano a chiunque non rispettasse gli standards di produzione prestabiliti. La più antica guida alla qualità risale, invece, al 1450 a.C. nell’antico Egitto (spiega come è possibile verificare, con l’aiuto di una corda, la perpendicolarità di un blocco di pietra). Queste istruzioni sono gli antenati delle presenti certificazioni, ovvero guide con lo scopo di garantire una qualità standard per ciò che viene offerto. Solo nel Medioevo, con l’avvento delle corporazioni, vengono formalizzate per la prima volta le regole di base del lavoro dell’artigiano. Mediante la trascrizione del know-how, infatti, si può garantire la ripetibilità della fornitura (elemento essenziale per la garanzia di qualità) e la preservazione del mestiere. Anche l’apposizione del marchio sui prodotti è un indice di come il concetto di qualità si stia evolvendo. Un marchio identifica il produttore e ne attribuisce le responsabilità relativamente alla qualità del prodotto. Con l’avvento della prima rivoluzione industriale, risalente alla fine del XVIII secolo, si ha una spinta verso un concetto di qualità più formalizzato. In questo periodo infatti si passa da una produzione artigianale alla produzione di massa. Le quantità prodotte aumentano considerevolmente, assieme alla loro standardizzazione, grazie all’energia termica ricavata dall’utilizzo del carbone, all’introduzione di macchinari innovativi per la produzione, alla possibilità di una maggiore suddivisione o frammentazione del lavoro ed alla possibilità di trasporto rapido su rotaie. In questo tipo di produzione i risultati qualitativi dipendono sempre meno dalle capacità del singolo e sempre più dalla progettazione e dalla formalizzazione dei processi produttivi. Con l’avvento della seconda rivoluzione industriale (dalla seconda metà dell’800 alla prima guerra mondiale), grazie all’utilizzo di nuovi macchinari e all’energia elettrica, si ha una spinta ulteriore verso la standardizzazione della produzione e verso la scomposizione del lavoro degli operai, incentivata anche dalla produzione a catena 65 di tipo Fordista.13 Nel periodo antecedente alla prima guerra mondiale le organizzazioni iniziano a basarsi sui principi di ispezione e di collaudo. La quantità rimane l’obiettivo principale della produzione mentre la qualità viene affidata al nuovo organo del collaudo. La differenza si riscontra nella nuova tendenza ad abbassare i volumi di produzione inserendo manodopera più qualificata e riducendo lievemente la standardizzazione. La qualità, nel senso tradizionale del termine, inizia ad apparire negli anni ’20, con l’avvento delle prime grandi aziende con modelli organizzativi più complessi, per la necessità di sottoporre i processi a sempre più rigidi controlli, per far fronte a quantità sempre più elevate con costi sempre minori. Lo scopo del controllo è quello di garantire la conformità del prodotto, verificando i punti critici della produzione attraverso l’esame dei difetti ripetitivi, con l’obiettivo principale di separare i prodotti conformi da quelli non conformi. Tra gli anni ’20 e la seconda guerra mondiale, si introducono tecniche di controllo sull’intero processo produttivo non limitandosi più a verificare la difettosità dei prodotti solo alla fine del processo, ma facendo ricorso a metodi statistici che prevengono le non conformità, tramite l’analisi di alcuni campioni che possono evidenziare delle irregolarità lungo il processo produttivo. Nascono i primi metodi statistici per il controllo della qualità basata sui grafici: le carte di controllo. 14 I controlli basati su criteri statistici hanno la massima applicazione durante la seconda guerra mondiale, quando per l’industria bellica diventa necessario utilizzare in modo massiccio manodopera femminile non specializzata e soggetta, quindi, ad un margine di errore maggiore. Alla fine della seconda guerra mondiale si inizia a parlare di qualità in maniera sistematica grazie al Giappone che deve trovare uno strumento che gli permetta di riprendersi dalla profonda crisi economica nella quale si dibatte dopo la sconfitta e che rappresenti una nuova variabile competitiva. La qualità per i giapponesi diviene uno strumento di rivalsa davanti al mondo. Non si tratta, però, della qualità di prodotti ottenuta secondo i canoni della cultura industriale del tempo ma di una qualità dei processi e della produzione in grado di generare prodotti migliori a costi inferiori. 13 Sistema di organizzazione e politica industriale, attuato a partire dal 1913 da H. Ford nella sua fabbrica di automobili. Imperniato sull’organizzazione scientifica del lavoro basata sulla razionalizzazione del ciclo produttivo, mira ad accrescere l’efficienza produttiva attraverso una rigorosa pianificazione delle singole operazioni e fasi di produzione, l’uso generalizzato della catena di montaggio, un complesso di incentivi alla manodopera. 14 Le carte di controllo sono strumenti utilizzati nel controllo statistico preventivo della qualità. Servono per verificare se un processo è sotto controllo o meno. Tramite questi grafici si possono prevedere eventuali scostamenti e, quindi, intraprendere azioni correttive prima che si producano delle vere e proprie difettosità. Per analizzare la variabilità di un processo, le carte utilizzano gli indici statistici. Un processo viene ritenuto sotto controllo quando, attraverso l’analisi di misure effettuate, si può predire, con ragionevole approssimazione, il suo futuro andamento. 66 Cambia l’approccio al problema che passa dall’essere passivo all’essere proattivo e basato non solo sulla rimozione della non qualità ma anche sulla prevenzione degli incidenti attraverso la progettazione e l’applicazione di un Sistema Qualità formale capace di ridurre la possibilità di generare errori. Negli anni ’50 alcuni settori (aerospaziale, nucleare, petrolchimico) si chiedono come possano fare per applicare il concetto di controllo di prodotto, considerando il fatto che per i prodotti di questi settori deve essere effettuato in tempo reale. La risposta è quella di affiancare alla specifica tecnica una specifica organizzativa che illustri, ad esempio, come qualificare i fornitori, chi dovesse fare cosa, ecc. Nasce così l'”Assicurazione Qualità”. Per la prima volta si riconosce che la qualità è il risultato di sforzi congiunti di tutte le funzioni e che ciò che conta è la qualità dei processi aziendali e non più solo quella dei prodotti. Negli anni ’70 i contatti diretti con la clientela assumono un ruolo preminente: si cerca di venire incontro alle esigenze dei clienti più che di convincerli a comprare un certo prodotto, abbandonando la concezione di produzione standard. La spinta all’innovazione proviene dalla base. Le scorte di magazzino vengono abolite e viene introdotta la flessibilità dei processi produttivi. Nel 1979 le British Standards15 pubblicano la BS 5750 per i Sistemi Qualità, che può essere considerata come la progenitrice delle attuali ISO 9001. Solo negli anni ’80 vengono emesse a cura dell’ISO le prime norme di riferimento finalizzate alla qualità. Nel 1987, infatti, l’International Organization for Standardization adotta il codice britannico BS 5750 e pubblica quella che ora è chiamata serie di norme ISO 9000. Nel 2000 gli standard ISO 9000 vengono rivisti. Con l’emissione della serie UNI EN ISO 9000:2000 nasce la correlazione del concetto di qualità certificata con quello di qualità percepita e della soddisfazione del cliente. Per la prima volta vengono introdotti i concetti di processo, sistema e interazione di processi. Dalle norme ISO 9000 scaturiscono le norme ISO 9001, la più recente delle quali è la norma ISO 9001:2015, basata su una nuova struttura denominata HLS (High Level Structure). 15 Fondato nel 1901 in Inghilterra come primo ente di normazione al mondo, il Gruppo BSI è cresciuto fino a diventare una delle principali organizzazioni di servizi alle imprese con più di 80.000 clienti. Presente in 120 Paesi, con più di 50 sedi locali e circa 2.400 dipendenti, BSI è oggi uno dei principali organismi di certificazione e formazione a livello mondiale. La serie di norme ISO è stata sviluppata sulla base dello standard BSI, BS 5750, pubblicato per la prima volta nel 1979. Riconosciuto in tutto il mondo come lo standard di maggiore successo, BS 5750 è stato adottato da più di 950.000 organizzazioni in 175 Paesi. 67 Questa evoluzione corrisponde ad una volontà strategica dell’ISO di facilitare le aziende e le organizzazioni nel loro percorso di integrazione ed unificazione dei diversi Sistemi di Gestione aziendali (Qualità, Ambiente, Sicurezza, Energia, ecc.). La globalizzazione dei mercati spinge le aziende del comparto alimentare a competere con prodotti immessi sul mercato a prezzi sempre più concorrenziali. Si è quindi costretti a diversificare il prodotto alimentare puntando sull’innovazione e sul miglioramento qualitativo, facendo diventare il concetto di qualità e di sicurezza un prerequisito del prodotto. Tutte le figure coinvolte nella filiera agro-alimentare (aziende agricole, aziende di trasformazione, grossisti, stoccatore, GDO) hanno la responsabilità di immettere sul mercato un prodotto sicuro e igienicamente controllato. Le regole dettate dal mercato internazionale richiedono però delle garanzie aggiuntive circa la sicurezza dei prodotti a causa di condizioni di utilizzo e trasporto sempre più stressate e prolungate. È indispensabile, quindi, per l’OSA garantire fin dall’origine, mediante certificazioni standardizzate, non solo la qualità, ma anche la sicurezza del proprio prodotto, per raggiungere la piena soddisfazione del Consumatore finale, che è molto sensibile verso queste tematiche. Parallelamente, a livello internazionale, si sta assistendo ad uno sforzo, non semplice, di snellire ed armonizzare le diverse impostazioni dei numerosi standards presenti sul mercato. Partendo proprio da queste considerazioni, per quanto riguarda il settore “sicurezza alimentare”, la Commissione ISO ha lavorato alla pubblicazione della norma ISO 22000 “Sistemi di gestione per la sicurezza alimentare. Requisiti per qualsiasi organizzazione nella filiera alimentare”, uno standard volontario nato dall’esigenza di armonizzare lo schema HACCP con i differenti standards utilizzati fino ad oggi. Tale norma ha avuto un grande impatto sul mondo della certificazione perché permette di utilizzare un unico riferimento, valido in tutto il mondo, universalmente riconosciuto. Le certificazioni di prodotto sono, quindi, il risultato di un’evoluzione culturale strettamente legato al concetto di qualità e sicurezza procedurale. Un prodotto finito altro non è che un insieme di processi produttivi, e la sua valorizzazione necessariamente fa riferimento implicito alle diverse fasi che lo generano. 68 Le nuove sfide dell’Igiene La nozione di igiene, come prevenzione delle malattie e baluardo della salute pubblica, oggi è molto diffusa, grazie soprattutto alla sua introduzione nelle scuole. Sicuramente rimangono ancora credenze e abitudini errate sul pulito e sullo sporco – come la scarsa abitudine di lavarsi le mani dopo aver usato il bagno. Volgendo lo sguardo indietro vediamo come le misure igieniche abbiano debellato malattie come la sifilide, la peste, il colera, che hanno decimato la popolazione mondiale per molti secoli. Le sfide per l’igiene sono oggi le nuove epidemie di Aids, epatite B, epatite C ed Ebola, la recrudescenza della tubercolosi e l’ininterrotta strage della malaria e delle altre malattie infettive mai debellate (shigellosi, tifo, colera) nei Paesi del Terzo mondo. Le malattie infettive oggi sono ancora responsabili del 25% della mortalità totale, di quasi il 50% della mortalità nei Paesi africani ed asiatici non sviluppati, del 65% della mortalità dei bambini con meno di 5 anni. Alcuni anni fa si è svolta a Bruxelles una conferenza internazionale sulle malattie infettive "trascurate, organizzata da membri del parlamento europeo. Essa si è conclusa con un appello che invita tutti a rivolgere l’attenzione su alcune malattie infettive che stanno decimando intere popolazioni nei Paesi in via di sviluppo. L’ucera di Buruli, il dengue, la leishmaniosi, l’oncocercosi, la schistosomiasi, la tripanosomiasi umana africana e la malattia di Chagas sono solo alcune delle malattie attualmente “trascurate”, sebbene responsabili di circa 500.000 morti l’anno e di milioni di casi di disabilità; fra il 1975 e il 1999, dei 1400 nuovi farmaci che hanno raggiunto il mercato, solo 13 (meno dell’1%) erano molecole utili per le malattie tropicali, mentre fra i farmaci attualmente disponibili, alcuni sono considerati altamente tossici, inefficaci o di difficile somministrazione. Il cibo che mangiamo può compromettere la nostra salute in diversi modi. La scoperta del fuoco – intorno a 500.000 anni fa – rappresenta la prima grande rivoluzione scientifica per la nostra specie ed ha portato almeno quattro grandi vantaggi. Innanzitutto, ha reso commestibili cibi altrimenti velenosi o difficilmente digeribili. In secondo luogo, ha aumentato il valore nutritivo di carne e cereali; ha poi modificato la consistenza di molti cibi, riducendo il tempo da dedicare alla masticazione (ad es. per lo scimpanzé, quasi metà della giornata deve essere occupata nella masticazione). Infine, ha ridotto fortemente le infestazioni alimentari di vermi, protozoi, batteri ed altri agenti patogeni. 69 Il persistente consumo di prodotti carnei e ittici crudi – dal sushi giapponese agli antipasti crudi mediterranei – nonché la diffusione di diete crudiste o, comunque, legate al consumo di prodotti come latte e formaggi non pastorizzati non deve farci dimenticare l’importanza della cottura come fondamentale misura di sicurezza per ciò che mangiamo. Ogni anno, circa il 10% della popolazione mondiale si ammala per aver mangiato cibo contaminato e circa 420.000 persone muoiono per tossinfezioni alimentari. Si tratta grosso modo dello stesso numero dei decessi per malaria. Come per questa patologia, le popolazioni più colpite si trovano soprattutto nei Paesi dell’Africa e del Sud Est asiatico, con particolare riguardo ai bambini con meno di 5 anni di età (125.000 decessi l’anno). Nel mondo occidentale l’impatto delle malattie legate al cibo contaminato è minore, ma non trascurabile: decine di milioni di malattie alimentari vengono registrate sia in Europa sia negli USA causando rispettivamente 5.000 e 9.000 vittime ogni anno. I rapporti annuali dell’OMS ci dicono che sono in costante ascesa in tutti i Paesi industrializzati, in particolare per l’enorme diffusione dei pasti consumati fuori casa (soprattutto negli USA). Carni, formaggi, uova e piatti da buffet sono i cibi più a rischio. L’ambiente domestico rimane, comunque, il luogo dove si hanno il maggior numero di focolai: c’è sempre meno tempo per la preparazione del cibo casalingo, si è persa la capacità di confezionare e conservare gli alimenti, un tempo patrimonio comune, e si sottovaluta l’importanza dell’igiene degli alimenti (oltre il 50% delle intossicazioni alimentari domestiche sono semplicemente dovute alla scarsa igiene). Tanta strada è stata percorsa dall’umanità da quando si sono formate le prime civiltà. Ancora oggi, tuttavia, nell’era dell’innovazione tecnologica, del progresso scientifico e delle conquiste sociali, c’è un’enorme disparità delle condizioni igienicosanitarie tra la ristretta minoranza di popolazione dei Paesi industrializzati e la stragrande maggioranza di popolazione dei paesi sottosviluppati. Potremo parlare di progresso, solo quando i diritti enunciati dall’ONU nel lontano 1948 nella “Dichiarazione universale dei diritti dell’uomo” – di cui il diritto alla salute costituisce parte integrante – varranno per tutti allo stesso modo. 70