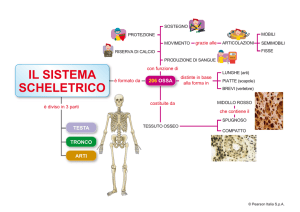
Esiti di emorragia
intraparenchimale SX da
rottura di MAV.
Scuola di Specializzazione in Medicina Fisica e
Riabilitazione
Rappresentano delle anomalie vascolari
caratterizzate da una comunicazione diretta,
patologica,tra arterie e vene.
Nelle MAV manca il normale letto capillare.
In queste lesioni il sangue passa dal distretto
arterioso a quello venoso con alto flusso e ad
alta pressione, percorrendo dei canali vascolari
anomali, dilatati e tortuosi. Questi ultimi
formano una sorta di gomitolo detto nidus.
Una MAV è quindi costituita da una o più arterie
afferenti (feeders), da un nidus e da vene di
drenaggio
Pathophysiology and treatment of brain AVMs.Grzyska U, Fiehler J.Klin Neuroradiol
• Incidenza media annuale: 140 su 100.000
abitanti.
• Lieve prevalenza del sesso maschile
• La maggior parte viene diagnosticata in
pazienti di età compresa tra i 20 e i 40 anni.
• Il 15% delle MAV viene diagnosticato nei
bambini.
[Bleeding
risk of intracranial vascular malformations].Wanke I, Panagiotopoulos V, Forsting M.Rofo.
.
• Le cause delle MAV sono sconosciute.
• Secondo Yasargil non si tratta di una agenesia
o di una distruzione secondaria della rete
capillare, ma di una malattia primaria o
anomalia di sviluppo che determina un
arresto o un malfunzionamento in uno stadio
della maturazione vascolare dei capillari.
The embryologic basis for the anatomy of the cerebral vasculature related to arteriovenous malformations.
Davidson AS, Morgan MK.
J Clin Neurosci.
La sintomatologia della MAV prima della rottura non è sempre presente. Può
essere caratterizzata da:
EPILESSIA (30%) che si manifesta con crisi focali rispetto a crisi generalizzate
EMICRANIA che interessa sempre lo stesso lato.
• La più comune e devastante complicanza della MAV intracranica è
l’EMORRAGIA (50% dei pazienti).
•
•
•
•
•
Disturbi stato di vigilanza e coscienza (dipende da sede)
Epilessia ( generale o focalizzata)
Semplice cefalea
Crisi convulsive ( frequenti nei bambini)
Deficit neurologici focali (anche in assenza di emorragia per effetto
compressivo o furto vascolare)
• Ipertensione endocranica (se interessate vie liquorali)
Unruptured brain arteriovenous malformations]. Stapf C.Rev Neurol (Paris).
• Fase acuta
Parestesie, paresi, cefalea violenta,vertigini, perdita di coscienza,vomito,
alterazioni respiro,tono muscolare diminuito, paralisi e ipotonia muscoli
facciali,flaccidità ed ipotonia arti colpiti.
• Evoluzione
Superficializzazione stato di coma, ripresa della coscienza, deficit motilità
volontaria con babinski, ipereflessia propriocettiva, cloni ed ineccitabilità
riflessi superficiali.
Paralisi estensoria arto superiore : flessione avambraccio su braccio e
dita sulla mano, adduzione e rotazione interna omero, pronazione
avambraccio.
Paralisi flessoria arto inferiore: adduzione coscia ed iperestensione di
tutti i segmenti dell’arto
Unruptured brain arteriovenous malformations].Stapf C.Rev Neurol (Paris).
• Tc cerebrale: non efficace nello specificare sede
e morfologia. Molto efficace in caso di
sanguinamento.
• AngioTC: molto valido, visualizza con precisione
nidus, ematoma e drenaggi venosi.
• RMN: esame di scelta, evidenzia nidus, arterie e
vene di drenaggio.
• Angiografia cerebrale: efficace a meno che non
ci siano vasi trombizzati o criptici che nascondo
la MAV.
[Current management of arteriovenous malformations. Retrospective study of 31 cases
and literature review].
Muñoz F, Clavel P, Molet J, Castaño C, de Teresa S, Solivera J, de Quintana C, Tresserras P,
Rodríguez R, Bartumeus F.
Neurocirugia (Astur). 2007
• Terapia chirurgica: nelle MAV che
si presentano acutamente con
sanguinamento. Non sempre è
possibile rimuovere il nidus.
• Terapia radiante: nei casi in cui la
chirurgia presenta elevato rischio
di mortalità e morbidità. Può
essere complementare alla
chirurgia. Nidus < 10 cm3 di
volume.
• Embolizzazione endovascolare:
trattamento complementare che
precede la chirurgia o la
radioterapia.
Surgery of cerebral arteriovenous malformations.Hashimoto N, Nozaki K, Takagi Y,
Kikuta K, Mikuni N.Neurosurgery.
Ematoma frontale:
emiparesi controlaterale, comportamento di
prensione ed afasia dinamica.
Ematoma parietale:
emianestesia controlaterale , emiparesi ed
emianopsia controlaterale omonima (bitemporale o
binasale), disturbi linguaggio
Ematoma temporale: afasia di wernicke, stato confusionale, emianopsia
laterale omonima (temporo – nasale)
Ematoma occipitale:
deficit visivo totale ed alessia
• Sede cerebellare: vomito insistente, cefalea nucale violenta,vertigini
accessuali. Nistagmo spontaneo e babinski bilaterale, ipertensione
endocranica, disturbi respiro e rigidità da decerebrato.
• Sede capsulo-lenticolare:
emiplegia controlaterale, deviazione
testa ed occhi lato lesione, afasia Broca, disturbo vigilanza.
• Sede pontina:
unilaterale: sindrome alterna con rotazione del capo dal
lato dal lato dei muscoli plegici; se bilaterale: tetraparesi di tipo centrale,
pupille miotiche e puntiformi, temperatura anarchica.
• Sede mesencefalica:
midriasi rigida con coma profondo, paralisi del
III e IV nervo cranico, rigidità da decerebrazione.
• Sede talamica: emianestesia controlaterale, emiparesi
o emiplegia
franca controlaterale, Claude-Bernard-Horner, deficit movimenti coniugati
(orizz-vert).
• È caratterizzata da sanguinamento nello spazio
subaracnoideo a causa di rotture di angiomi
artero-venosi e aneurismi arteriosi.
-Insorgenza brusca (spontanea o dopo esposizione prolungata
al sole, colpo tosse)
- Cefalea importante e diffusa
- Vomito
- Disturbi vigilanza
- Rigidità meningea ( + Brudzinski, + Kernig)
- Assenza febbre
AFASIE NON FLUENTI:
MASSICCIA RIDUZIONE DELL’ELOQUIO SPONTANEO
BUONA CAPACITA’ DI DENOMINARE GLI OGGETTI
DISTURBI ARTICOLARI E AGRAMMATISMO.
Afasia motoria BROCA
AFASIE FLUENTI:
PRODUZIONE VERBALE FLUENTE
PARAFASIE FONEMICHE E SEMANTICHE
RIPETIZIONE COMPROMESSA
INCEPPI ANOMICI
CIRCUMLOCUZIONI
DEFINIZIONI DESCRITTIVE
NEOLOGISMI
DISTURBI COMPRENSIONE
NON CONSAPEVOLEZZA DELLA MALATTIA
AFASIA GLOBALE:
Afasia sensoriale WERNICKE
ELOQUIO NON FLUENTE, SOPPRESSIONE PAROLA. RIPETIZIONE
IMPOSSIBILE. COMPRENSIONE MARCATAMENTE COMPROMESSA.
• Aprassia melo-cinetica: Impossibilità ad eseguire movimenti fini e
successivi. Lesione frontale (PRENSIONE) o parietale (EVITAMENTO)
• Aprassia dinamica: Incapacità di sottomettere l’azione ad una
strategia, impossibilità di esecuzione in un ordine definito tre gesti
elementari,impossibilità di sottoporre ognuna delle due mani ad azioni
alternate e di senso contrario. Lesione FRONTALE.
• Aprassia ideo-motoria: Si evidenzia nei gesti che non comportano
l’uso di oggetti reali. Può manifestarsi su ordine o imitazione dell’uso di
determinati oggetti. Lesioni parietali sx.
• Aprassia ideativa: Riconosciuto l’oggetto e determinato, perde il suo
valore d’utilizzo, scrivere per ersempio con un paio di forbici. Lobo
parietale.
• Aprassia costruttiva: Difficoltà a disegnare su comando o imitazione
una forma geometrica. Lesioni parietali dx e sx.
• Aprassia abbigliamento: Lesione bilaterale vascolare o degenerativa o
lesione focale parietale dx.
Si riferisce al malato emiparetico, il quale nel camminare
compie con l’arto inferiore un movimento di circonduzione e
abduzione a livello dell’anca per ovviare all’abolizione o alla
riduzione della flessione a livello del ginocchio, il piede è in
flessione plantare e striscia contro il suolo.
Cause:
Infarto in sede silviana,
Emorragia paralenticolare o capsulare
Esiti di intervento chirurgico per tumore cerebrale
Il passo può essere eseguito solo con una esagerata flessione del
ginocchio sulla gamba per evitare che il piede strisci sul terreno ed
impedisca la marcia (steppage). È dovuta alla paralisi dei muscoli
che consentono la flessione dorsale del piede ( tibiale anteriore,
estensore lungo delle dita, estensore proprio alluce).
Cause:
Ferite, lussazioni e fratture testa del perone
Bendaggi gessati troppo stretti
Compressione tra testa del perone e letto in occasione di lunghe
degenze
Neuropatie periferiche di diversa natura (tossiche,internistiche,
infettive, demielinizzanti, infiammatorie)
Poliomelite
PARALISI FLACCIDA
- FORZA GLOBALE
-TONO MUSCOLARE
- RIFLESSI
- ATROFIA MUSCOLARE
DEGENERATIVA
PARALISI SPASTICA
Superiore (sopranucleare o nucleare)
Inferiore (nucleare)
Cause strutturali sopratentoriali: Segni neurologici all’esordio,
progressione rostro-caudale, aree anatomiche interessate con sintomi nelle
strutture coinvolte, asimmetria deficit motori.
Cause strutturali sottotentoriali: Interessamento tronco
encefalico prima dell’esordio o all’esordio, insorgenza improvvisa, anomalie pupillari,
oculomozione e pattern respiratorio
Cause metaboliche, diffuse o multifocali: Confusione e
stupor precedono il deficit motorio simmetrico, riflessi pupillari conservati,
convulsioni, asterixis, mioclonie e tremori, disturbi equilibrio acido-base.
Cause psichiatriche: Assenza riflessi patologici, resistenza aperture
passiva palpebre, normo-iperventilazione, pupille reagenti, simmetriche e dilatate.
E’ causato da una modificazione dello stato funzionale
dell’arco diastaltico polisinaptico midollare che regola la
risposta nocicettiva pianta piede. Compromissione organica o
funzionale via piramidale.
CORTECCIA PRECENTRALE
È PRESENTE nelle ablazioni della area 4, sezioni chirurgiche, emiplegie pure da
localizzazione capsula interna e porzione basilare ponte, sindromi piramidali
bulbari, coma insulinico, coma cerebrale.
E’ ASSENTE se sono lese le fibre periferiche che innervano l’estensore lungo alluce
(SLA) o quando viene risparmiato il fascio cortico-spinale diretto
TRIADE SINTOMATOLOGICA:
CAUSE :
CEFALEA
VOMITO A GETTO
PAPILLA DA STASI
PROCESSO
INFIAMMATORIO
MENINGI
IDROCEFALO
SINTOMATOLOGIA ACCESSORIA:
VERTIGINI
ALTERAZIONI CARDIO-CIRCOLATORIE (BRADICARDIA)
MANIFESTAZIONI EPILETTICHE
DIPLOPIA
PROGRESSIVO OTTUNDIMENTO SENSORIO
DISTURBI PSICHICI
PROCESSO
PATOLOGICO
OCCUPANTE
SPAZIO
INTRACRANICO
(EMORRAGIA,
TUMORE, CISTI)
EMATOMA
EXTRADURALE
Caso clinico
•
•
•
•
•
•
•
E.G. 24 anni di sesso femminile
Nata a termine da parte eutocico
Allattata a seno materno
Sviluppo psico-fisico nella norma
Nega allergie a farmaci o alimenti
Nega fumo e consumo di alcool
Fino al giorno 24/9/08 nessun ricovero e/o
intervento chirurgico
Nonno materno: Deceduto. K palato molle, fumatore. Tubercolotico,
ricoverato per 7 mesi. Patologia aterosclerotica diffusa.
Nonna materna:Vivente. Patologia venosa diffusa, ipertesa, soffre di
piastrinosi, ictus 12 anni fa. Soffre di artrosi. Sincopi saltuarie da causa
non identificata.
Nonno paterno: Deceduto. 2 eventi ictus di cui uno prima dei 50 anni.
Fumatore. Decesso per probabile patologia vascolare cerebrale.
Nonna paterna: Deceduta (a 82 anni).
Madre: Buona salute, fragilità vascolare. Cefalea. Cervicobrachialgia.
Padre: Patologia aterosclerotica carotidea, iperteso in trattamento.
• Alle 18 E.G. riferisce parestesie e deficit improvviso di forza all’emisoma
destro con mal di testa e due cadute a terra con successivi rialzi. Terza
caduta a terra dopo la quale presenta uno stato di semicoscienza e mano
dx ostetrica, arti emisoma destro rigidi. incapace di aprire gli occhi e
rispondere alle domande della madre e dei primi soccorritori. Il medico
del 118 somministra 1fl e.v. di diazepam.
• In PS diagnosi di verosimile crisi isterica.
• Consulenza psichiatrica: in conseguenza della somministrazione di
diazepam stato soporoso, si consiglia di trattenere per la notte in
osservazione in compagnia di un genitore. Durante la notte perde più
volte il controllo vescicale con perdita di urine.
• TC encefalo con esito: grossolano ematoma intraperenchimale a sede
temporale sx profonda con compressione su ventricolo laterale
omolaterale e spostamento linea mediana di 4 mm. Clinicamente
presenta deviazione sguardo verso dx e babinski a dx. Intubata.
• Trasportata d’urgenza c/o U.O. Neurochirurgica Ospedale di Ancona
•
angio-tc: ectasia alcuni rami perforanti carotide interna sn afferenti
all’ematoma, precoce vena ectasica di scarico marginale all’ematoma
afferente alle vene cerebrali interne, compatibile con un MAV ad alto
flusso emisfero SX.
• Eseguito intervento in urgenza di evacuazione ematoma e
decompressione.
• 26/9/2008 subisce un secondo intervento per evacuazione ematoma
epidurale.
• 03-10-2008 (7° giornata) apre gli occhi al richiamo verbale ma non
aggancia lo sguardo. Non esegue ordini semplici.
– TC: riduzione segni di sanguinamento intraparenchimale temporomesiale sx ed in profondità. Area ipodensa cortico-sottocorticale
temporo-parietale a sx
• 5-10-2008 (9° giornata) sospensione sedazione, vigile ed esegue ordini
semplici ma emiplegica a dx.
• 9-10-2008 (13° giornata) viste le condizioni cliniche stabili, dopo ultimi
controlli, trasferita al centro riabilitativo Santo Stefano.
– Supervisione al corretto posizionamento dei 4 arti. Applicazione protocollo di
prevenzione sublussazione scapolo-omerale, mantenimento posizione neutra coxofemorale e tibio-tarsica a 90°. Mobilizzazione passiva 4 arti.
– EEG: tracciato di fondo asimmetrico: a dx tracciato di fondo con frequenze theta-delta
medio voltaggio irregolari morfologicamente. A sx onde delta di medio voltaggio, con
ampie punte lente sub continue.
•
•
•
•
•
•
•
•
•
Riapposizione dell’opercolo craniotomico.
Confermatala presenza di nidus malformativo sostanzialmente stabile già
segnalato alle precedenti indagini .
TVP profonda femorale comune dx ricanalizzata
Epilessia secondaria
Ecodoppler arti inferiori : a dx vena femorale comune parzialmente compressibile
a monte e a valle dello sbocco safenico da probabile esito di TVP ricanalizzata.
EEG 14-11-08 anomalie lente fronto temporali sinistre in tracciato con rallentata
attività fondo sx
EEG 5-12-08 anomalie lente cuspidali emisferiche sx in tracciato con
rallentamento attività fondo sx (anche 6-2-09)
PES AASS 21-10-08 riduzione ampiezza risposta corticale dopo stimolazione dx
PES AAII dubbia presenza risposta evocata tattile corticale con stimolazione a sx,
assente a dx
• Corretto allineamento posturale
• Mobilizzazione cauta spalla dx e bendaggio funzionale e FES
fascio post deltoide
• Stretching, potenziamento e facilitazione motoria
• Addestramento controllo tronco , verticalizzazione assistita e
training deambulatorio con corretto schema passo
• Trattamento disfagia
• Trattamento Logopedico e cognitivo
• Terapia occupazionale e addestramento per le ADL
• Il 17-12-08 tossina botulinica (Dysport) AS dx e AI dx.
• La paziente si è sottoposta ad un trattamento
radiochirurgico della MAV c/o centro di
radiochirurgia stereotassica, Ospedale di
Vicenza.
• 29.09.09 Ricovero c/o Ospedale di Ancona per
seguito ad una crisi epilettica generalizzata
secondaria agli esiti della MAV operata.
•
•
•
•
•
LIORESAL (baclofene) 25 mg ½ cp 2/die
KEPPRA (levetiracetam) 500 mg 1 cp 2 /die
LYRICA (pregabalin) 75 mg 1 cp 1/die
SEREUPIN (paroxetina) 20 mg 1cp 1/die
XANAX ( alprazolam) 7 gtt 1/die
- Paresi del VII n.c. tipo centrale
- Aprassia ideo-motoria
- Afasia di tipo espressivo, parola disartrica
- Deambulazione possibile con appoggio monolaterale e minima assistenza
- Andatura lievemente falciante e steppage corretto da ortesi tibio-tarsica (FAC 3/5)
- Severa emiparesi con deficit di forza AS: -Flesso-estensione gomito F2
-Accenno di flesso estensione dita F1
- Ipertono elastico di grado 2 al pettorale e di grado 1+ al polso e alle dita della mano.
- Migliorata la sublussazione e intrarotazione spalla dx ma persiste la richiesta di
bendaggio funzionale
- AI deficit stenico uguale a f4 alla flessione coscia ed estensione ginocchio, f3
estensione ginocchio, f2 flesso-estensione dita del piede. Ridotta retrazione a carico
della tibio tarsica.
- Ipoestesia a carico dell’emisoma dx.
- Babinski a DX
- Buona l’autonomia delle ADL
Le terapie, che stiamo utilizzando in modo integrato, sono rivolte ad una
ottimizzazione dell’equilibrio psico-fisico residuo del soggetto e sono le
seguenti:
ViSS: onde acustiche localizzate ad alto rendimento
RIEDUCAZIONE MOTORIA
IDROCHINESITERAPIA a 34° C
SPAD: SISTEMA POSTURALE ANTIGRAVITAZIONALE DINAMICO
BIORISONANZA CICLOTRONICA: campi elettromagnetici a bassa en.
RIEDUCAZIONE DEL LINGUAGGIO (logopedista presso il centro
riabilitativo di Santo Stefano)
MITH
MJS (multi joint system)
REALTA’ VIRTUALE
TERAPIA MANUALE MIOFASCIALE
EFFETTI MUSCOLARI DELLA
VIBRAZIONE SEGMENTALE
• Uno stimolo vibratorio applicato su un
tendine provoca una potente azione
eccitatoria sulle terminazioni primarie del fuso
neuromuscolare in modo simile a quanto
avviene durante una contrazione isometrica
• Lo stato di un muscolo è dettato dal quantitativo di
comando motorio che gli giunge continuamente.
• Il tono di un muscolo può essere quindi aumentato o
diminuito alterando l'input motorio
VIBRAZIONI SELETTIVE GENERATE DA
ONDE ACUSTICHE AD ALTO RENDIMENTO
VIBRAZIONI SELETTIVE GENERATE DA
ONDE ACUSTICHE AD ALTO RENDIMENTO
Permettono di selezionare il distretto corporeo
da trattare per cui si può decidere di rinforzare e
tonificare un distretto corporeo piuttosto che
un’altro.
Preparano il paziente a poter compiere
un’attività motoria più intensa e con meno fatica
andando ad incrementare la forza e la resistenza
muscolare.
Agiscono aumentando il reclutamento delle fibre
muscolari.
ONDE ACUSTICHE FOCALIZZATE AD ALTO
RENDIMENTO
• Variazioni di lunghezza trascurabili e sicuramente non dannose (<
0,12 mm)
• Inducono a livello cellulare una Long Term Potentiation (LPT),
ovvero un potenziamento a lungo termine (mesi) di selezionate
reti nervose
• I Propriocettori attivati non sono più solo i fusi neuromuscolari
ma anche
– gli organi tendinei del Golgi
– i meccanocettori di tipo III e IV
– i corpuscoli del Pacini
Onde acustiche focalizzate ad alto
rendimento
• Incremento della forza e resistenza muscolare
per vibrazioni con valori di 300Hz
• Riduzione della fatica muscolare
• Riduzione dei tempi necessari al recupero
muscolare post trauma(importantissima
applicazione in ambito sportivo)
• Azione antalgica per vibrazioni di 70-80 Hz
(Trigger Points)
• Azione miorilassante per vibrazioni di 120Hz
(Sindrome Miofasciale-contratture)
• Rinforzo muscolare in assenza di collaborazione e
senza la necessità di contrazione isometrica
• Rinforzo muscolare di selezionati gruppi
muscolari
• Incremento dell’equilibrio per rinforzo dei
muscoli posturali
• Applicazione nel recupero del piede piatto
stimolando muscoli importanti per la formazione
dell’arco plantare
• Applicazione in medicina estetica per l’evidente
azione sul tono muscolare e riduzione del
panniculo adiposo più superficiale per mezzo di
un incremento del microcircolo cutaneo
• Il percorso riabilitativo è passato da una
prima fase per la risoluzione della spasticità
all’arto superiore dx ad una seconda
fase per il rinforzo muscolare agli arti sup
e inf dx
• Ad oggi si è registrata una netta
diminuzione della spasticità soprattutto a
livello di AS DX.
Gli esercizi in una piscina riabilitativa a T=34°C servono a migliorare la
circolazione sistemica, attraverso un effetto sedativo sulle terminazioni
nervose, un aumento della plasticità tissutale e una riduzione della
contrattura per un aumentato rilassamento muscolare.
Il vantaggio di camminare in acqua è principalmente correlato con la
riduzione di peso che ci permette di accelerare la ripresa funzionale e
ridurre i rischi.
La cosa più importante di essere immersi in qualcosa
che ci offre una certa resistenza è l’aumento
delle afferenze esterocettive.
RISONANZA
• Fenomeno che si manifesta negli esseri umani in
un’ampia gamma di frequenze solo qualora vi sia
“coerenza” tra gli impulsi elettromagnetici utilizzati e le
oscillazioni degli elementi che costituiscono l’organismo
quali atomi, elettroni, ioni, cellule realizzando la propria
omeostasi.
Giudice E, Electromagnetic Interactions in Living Matter
• La lettura da parte del sistema vivente delle informazioni
utili al mantenimento della propria omeostasi si realizza
attraverso il fenomeno della risonanza.
Zhadin MN, Ionic cyclotron resonance in biomolecules.
• La risonanza è una forma di comunicazione a cui
l’organismo risponde in molteplici forme. La disfunzione
insorge proprio quando il fenomeno della risonanza non
riesce ad aver luogo.
TEFENFORD T.S , Magnetic Field Effects on Biological
System.
BIORISONANZA CELLULARE
E’ la forma di risonanza che si realizza a livello
delle membrane cellulari utilizzando campi
elettromagnetici a bassissima intensità e ad una
frequenza specifica (ciclotrone) che è in grado di
influenzare e stimolare il metabolismo delle
cellule umane regolando il traffico ordinato di
ioni selettivi tra l’ambiente interno ed esterno
della cellula e di stimolare l’attività degli enzimi
metallo attivi dando l’avvio alle reazioni
biologiche.
Liboff, Cyclotron Resonance in Membrane
Transport.
TECNOLOGIA
QUEC PHISIS
Genera onde elettromagnetiche di bassa intensità e
frequenza applicando il principio della biorisonanza
ciclotronica permettendo un flusso ionico in grado di
ottimizzare la capacita intrinseca di mantenimento
della differenza di potenziale intra ed extracellulare
indispensabile per un corretto funzionamento del
metabolismo ed omeostasi cellulare.
“...un dialogo fondato su codici di riconoscimento e
generando una risposta coerente che si traduce in un
effetto biologico.”
QUEC PHISIS
Ricordiamo il concetto di “SALUTE”,
SALUTE ben
definito nell’atto di costituzione
dell’Organizzazione Mondiale della Sanità:
“la salute è uno stato di completo
benessere fisico, mentale e sociale e non
consiste solo nell’assenza di malattia”.
PROGRAMMI: disfunzioni enzimatiche
ansia
muscoli
QUADRO DISTONICO valore 8,63
T0
Reatt 13 Resist 744
T1
61
742
T2
50
740
Approccio riabilitativo complesso che prevede:
la sollecitazione di specifiche catene muscolari
un riadattamento della postura
un’ottimizzazione della coordinazione motoria
Tale percorso prevede un sistema in allevio microgravitario
associato ad una riprogrammazione posturale.
Dotato di due sistemi alternativi:
1.Ad allevio costante di tipo pneumatico
2.Ad allevio intermittente di tipo meccanico gestito da
motori elettrici sdoppiati in modo da intervenire sui due
emisomi separatamente
IL SISTEMA PERMETTE DI
A . Lavorare separatamente sui due emisomi corporei, permettendo di gestire
gli adattamenti asimmetrici della deambulazione
B. Seguire il baricentro del soggetto nelle sue escursioni verticali, dovute
all’apertura del compasso degli arti inferiori
C. Ridurre il carico a livello della colonna vertebrale, attraverso la
degravitazione del passeggero sulla pelvi
D. Generare reazioni omogenee suolo-piede, con ripristino degli stimoli
propriocettivi fisiologici, con conseguente recupero dello schema motorio del
cammino
IPOTESI BIOMECCANICA ALLA BASE
DELLA TERAPIA IN ALLEVIO CORPOREO
La SPAD permette attraverso la degravitazione
della parte superiore del corpo (passeggero) sulla
pelvi, di ridurre il carico a livello della colonna
vertebrale. Pertanto il paziente tende a riacquistare
uno schema motorio del cammino più vicino alla
norma, con riduzione del dolore
OBIETTIVO:
MECCANICO: conseguente alla degravitazione parziale del
passeggero sulla pelvi, attraverso la decompressione delle
strutture vertebrali lombari durante il cammino;
PROPRIOCETTIVO: mantenendo nel tempo degli
adattamenti indotti e automatici relativi alla deambulazione,
una volta terminata l’azione meccanica di allevio realizzata
con il sistema.
nasce come strumento pensato per le tecniche di
Facilitazione Propriocettiva Neuromuscolare
(P.N.F.) con riferimento specifico al cammino.
INDICAZIONI
AREA ORTOPEDICO
REUMATOLOGICA
AREA NEUROLOGICA
•
•Ernia discale
•
•Spondilolisi/listesi
•
•Processi degenerativi articolari •
•Disallineamenti posturali
•
•Postumi di protesizzazione
•
•Lombalgia
•
•
Emiplegie
Paraplegie
Postumi di trauma cranico
Atassie
Esiti di mono-poliradicolopatie
e poliomielite
Miopatie
Sclerosi multipla
Morbo di Parkinson
CONTROINDICAZIONI
Disagio relativo alla pressione esercitata dalla cintura
pneumatica responsabile del sollevamento nella modalità
intermittente: soggetti molto magri soffrono la
compressione costale mentre altri riferiscono sensazioni di
tipo claustrofobico legate alla maggior difficoltà nella
respirazione diaframmatica.
ERNIE ADDOMINALI
ANEURISMI SIGNIFICATIVI DEL TRATTO
AORTICO ADDOMINALE
SPAD
OSSERVAZIONI CLINICHE E APPLICAZIONE
IN CARTELLA CLINICA ANNOTARE:
• PESO CORPOREO
• ALLEVIO CORPOREO
• VELOCITA’
• TRAZIONE MECCANICA(SE INDICATA)
• STABILIZZAZIONE PELVI
• CINTA UTILIZZATA
OSSERVAZIONI CLINICHE E APPLICAZIONE
La prima volta che viene eseguita la terapia è consigliabile,
per un migliore adattamento del paziente, effettuare una
seduta della durata di 15 – 17 minuti anche senza collare.
Si è notato in particolare che in pazienti ansiosi,
claustrofobici ed ipotesi è opportuno partire con uno
sgravio corporeo inferiore che verrà aumentato pian piano
nelle varie terapie al fine di attenuare la compressione
addominale creata dalla cintura pneumatica per favorire
una migliore compliance del paziente.
OSSERVAZIONI CLINICHE E APPLICAZIONE
• E’obbligatorio fare eseguire a tutti i pazienti lo stretching
prima del trattamento e in base alla disponibilità del
paziente stretching anche post trattamento con particolare
attenzione alla respirazione
diaframmatica.
• Osservare e rieducare per tutto il tempo di terapia il
paziente ad una corretta fase del ciclo del passo ,
controllando anche l’allineamento del capo e l’apertura
delle spalle; appuntare le varie osservazioni mediche sul
diario clinico che verrà continuamente aggiornato.
OSSERVAZIONI CLINICHE E APPLICAZIONE
ALLEVIO CORPREO ALMENO DEL 50% DEL PESO CORPOREO
MANTENERE BASSA LA VELOCITA’
VELOCITA’ DEL TAPIAS ROULANT
RESTITUIRE IL PESO CORPOREO ALLA FINE DEL TRATTAMENTO
Per la rieducazione posturale e del cammino
- 2bl spalle >dx
- 2bl SIAS >sx
- Trazione meccanica spalla dx
- Sgravio 40% del peso corporeo
Si è registrato un netto miglioramento
dell’andatura falciante e delle fasi del
cammino, riscontrabili anche se pur
parzialmente con l’ E.O. e indirettamente
attraverso la velocità della SPAD con T0
a 1,2 km/h- T1(28-04-10) a 1,6 km/hT2(14-11-11) a 1,9 km/h
Il sistema MJS ci permette varie opzioni terapeutiche:
-mobilizzazione passiva
-mobilizzazione attiva-assistita e potenziamento
muscolare
-miglioramento propriocezione
RISULTATI
T0 flex-45°
T1 flex-54°
T2 flex-65°
T3 flex-80°
abdu-25°
abdu-30°
abdu-58° IE- +10°/-40°
abdu-70° IE- +30°/-60°
PROPRIOCEZIONE
T0 liv.1A ; ATE 48%
T1 liv.2A ; ATE 28%
T2 liv.3A ; ATE 24%
T3 liv.1B ; ATE 27%
La riabilitazione propriocettiva nasce con l’intento di
stimolare i propriocettori ad incrementare le loro
afferenze al SNC e deve essere intesa come parte
integrante di un programma di rieducazione motoria.
In situazioni patologiche croniche dell’apparato
locomotore si ha sia una riduzione quantitativa del
patrimonio afferenziale, sia una sua alterazione
qualitativa che porta alla trasmissione di informazioni
propriocettive non idonee a permettere al SNC
un’efficace opera di controllo.
Le metodiche di biofeedback sono particolarmente
rispondenti al bisogno di migliorare la qualità delle
afferenze e conseguentemente il controllo sui
movimenti eseguiti dalla spalla.
Elemento di importanza fondamentale del sistema MJS è
rappresentato dal controllo della forza.
Il paziente durante la sua esplorazione articolare sviluppa forze
diverse per ogni piano di lavoro. Quindi per un perfetto controllo
dell’attività muscolare il sistema MJS è dotato di tre differenti
attenuatori pneumatici completamente autonomi:
• uno per l’asse di movimento Flesso-Estensione
• uno per l’asse Adduzione-Abduzione
• uno per il movimento di Intra-Extrarotazione della spalla.
L’operatore agendo sulle manopole di controllo modifica le
intensità di forza sviluppate dal sistema in modo differenziato
sui tre attenuatori e così facendo potrà selezionare in modo
preciso e mirato l’impegno dei diversi distretti muscolari.
Particolarmente utile è la funzione LightG che consente di sgravare
a livello articolare il peso del braccio. Infatti il sistema sviluppa
una spinta dal basso verso l’alto permettendo al paziente,
poichè in tal modo l’articolazione della spalla sarà
completamente “alleggerita”, una prima fase di esplorazione
percettiva in assenza di carico.
Il paziente stesso, quando è posizionato correttamente sulla sedia,
premendo il pulsante della manopola di controllo può attivare il
sistema pneumatico. Lasciando il pulsante in qualsiasi momento,
il paziente disattiva il sistema.
Il
•
•
•
•
sistema MJS (Multi-Joint-sistem) è una
apparecchiatura in grado di svolgere le funzioni
di:
mobilizzazione attiva-assistita e poi di
potenziamento attraverso la guida feedback del
monitor;
migliorare l’esecuzione del gesto motorio
attraverso la funzione “light g”, “sgravando”
parte del peso antigravitario nell’esecuzione
del gesto e quindi aumentando l’escursione del
movimento nei tre piani dello spazio;
correzione
dell’esecuzione
dell’esercizio
attraverso il sistema uditivo a feed-back;
potenziare la muscolatura usando il sistema
ligt-g contro-resistenza.
Quindi l’obiettivo ultimo dell’approccio
riabilitativo del sistema MJS è quello di
ottenere un buon controllo motorio in tutto lo
spazio articolare della spalla, sviluppando nel
contempo coppie di forze sempre crescenti
nei diversi piani di movimento.
indicazioni
Le patologie di spalla in cui può essere utile l’utilizzo del sistema
MJS come parte integrante del protocollo riabilitativo sono:
• Patologie tendinee di spalla (tendiniti e tenosinoviti del bicipite
brachiale o rotatori di spalla);
• Patologie capsulari (capsulite adesiva o retrattile);
• Periartrite di spalla (calcifica e non );
• Post-intervento (artroprotesi totale di spalla, esiti di intervento
delle patologie capsulo-legamentose);
• Sindrome da conflitto;
• Lesioni o rotture della cuffia;
• Lussazione e instabilità della spalla;
In generale in tutte quelle patologie di spalla in
cui è necessario intervenire per il recupero
dell’articolarità, per il rinforzo muscolare e
per il miglioramento della sensibilità
propriocettiva.
L’utilizzo della realtà virtuale è stato proposto subito dopo l’utilizzo dello MJS.
Perché:
-MJS per il recupero della mobilità articolare grossolana
-REALTA’ VIRTUALE per il recupero dei movimenti fini e l’esecuzione
completa di azioni quotidiane sempre più complesse
Sistema vibrante segmentale per:
-tonificazione muscolare arti superiori
-propriocezione
-stabilizzazione articolare
Sistema a vibrazioni meccano-sonore ad una frequenza di 120 Hz per la
spasticità muscolare e per le contratture, oltre ad un effetto antalgico sui
trigger points.
-Mobilizzazione delle dita in flesso-estensione attiva-assistita
-Movimento spalla-braccio-gomito contro resistenza
-Addominali con braccia unite
-Torsioni
-Respirazione
-Metodica KABAT: facilitazione temporo-spaziale applicando un movimento lungo una
diagonale e dando al muscolo un allungamento in stiramento che ci permette di
sfruttare il meccanismo dell’irradiazione
Controllo della postura, dell’equilibrio e delle pressioni di appoggio podalico.
Uno studio recente ha messo in evidenza la possibilità di trattare la spasticità,
soprattutto a livello degli arti, tramite iniezioni di
TOSSINA BOTULINICA A e subito dopo utilizzo di FES (stimolazione elettrica
funzionale).
Siti di iniezione: bicipite brachiale; tricipite;pronatore rotondo; flessore superficiale delle dita; flessore ulnare del carpo;
flessore radiale del carpo; flessore del pollice; adduttore del pollice. Somministrazione per ogni trattamento di circa 12 U/kg
corporeo fino ad un max di 300 U.
FES: corrente bifasica rettangolare a 30 Hz, pulsazione larga 0.2 ms; applicata 5-6 gg dopo l’iniezione per 2 volte al giorno per
15 minuti.
Sono stati trattati 15 pazienti e sono poi stati valutati a 6 mesi tramite scala MAS
(assegna un punteggio da 0 a 4 per assenza di spasticità o massimo grado).
Al controllo a 6 mesi tutti i pazienti hanno avuto un miglioramento del grado di
spasticità di 1-2 punti scala MAS.
5-6 gg
Karin Pieber et al., “Functional electrical stimulation combined with botulinum toxin type A to improve hand
function in spastic hemiparesis”- Wien Klin Wochenschr- january 2011.
La
TB
agisce
a
livello
della
giunzione
neuromuscolare determinando un blocco del
rilascio del neurotrasmettitore acetilcolina a
livello del nervo, con impedimento della
contrazione
muscolare.
Tale
effetto
è
transitorio poiché entro pochi mesi avviene lo
smaltimento della tossina, la riattivazione della
terminazione nervosa e il recupero della
normale contrattilità muscolare (De Paiva e coll.1999).
Accanto alle fibre nervose periferiche destinate
ai muscoli, anche i neuroni gangliari del sistema
nervoso
autonomico,
sia
simpatico
che
parasimpatico, ed i neuroni post-gangliari
parasimpatici
utilizzano
come
neurotrasmettitore l’acetilcolina. Pertanto la TB
può essere utilizzata per determinare una
ipostenia transitoria del muscolo striato e una
riduzione
di
secrezione
sudoripare e salivari.
delle
ghiandole
Tossina botulinica:meccanismo d’azione
Fenomeni di sprouting
assonale (innervazione di
più placche motorie da
parte di un singolo assone)
iniziano alcuni giorni dopo
l’inoculazione e continuano
per diverso tempo.
Le nuove giunzioni
muscolari vanno incontro
ad atrofia quando la
giunzione originaria
recupera la sua funzione.
DURATA D’AZIONE DEL FARMACO
• Generalmente l’effetto compare entro i primi
10 giorni di trattamento per esaurirsi in un
periodo che va dai tre ai sei mesi.
• In alcune condizioni l’intervento di altri fattori
può prolungare l’efficacia del trattamento. In
particolare, in alcune patologie come lo
strabismo e le distonie semplici all’ efficacia
terapeutica della TB si aggiunge nel tempo un
rimodellamento dei circuiti centrali del
sistema nervoso con persistenza del risultato
anche dopo la scomparsa dell’effetto del
farmaco.
Indicazioni cliniche
Dal 1979, momento della prima approvazione
ufficiale per l’utilizzo della TB in ambito clinico
da parte della Food and Drug Administration,
sono state segnalate più di 50 possibili
indicazioni per la terapia con TB.
Una minima parte di esse hanno ricevuto
l’approvazione del Ministero della Salute ed il
conseguente inserimento nel foglietto
illustrativo e vengono definite, quindi,
autorizzate o “label”; tutte le altre indicazioni
per cui viene utilizzata la TB, sia A che B, in
protocolli di ricerca o nella pratica clinica,
vengono definite non autorizzate o “off label”,
in quanto non (ancora) approvate dal Ministero
e inserite nella scheda tecnica del farmaco.
DOSAGGIO
La dose da utilizzare, per ogni singola
patologia e/o per muscolo, varia in
rapporto alla sensibilità individuale del
soggetto ed ai protocolli di trattamento dei
diversi centri.
In linea generale, la dose richiesta è
proporzionale alla massa del muscolo da
iniettare ed al suo grado di iperattività:
• muscoli grandi, ipertrofici o molto attivi
necessitano di dosi più grandi;
• muscoli più piccoli, meno attivi o pazienti
di poco peso necessitano di dosi più
piccole.
EFFETTI COLLATERALI
• eccessiva ipostenia del muscolo trattato;
• ipostenia di un muscolo o di gruppi
muscolari adiacenti a quello trattato;
• ipotrofia o atrofia del muscolo ;
• transitoria ipostenia generalizzata;
• bocca secca ;
• insufficienza respiratoria ;
• disfunzioni autonomiche;
• sintomi simil-influenzali;
• rash, neurite brachiale, alterazione del
gusto.
Controindicazioni e precauzioni
• Evitarne l’uso in gravidanza e allattamento;
miopatia infiammatoria, neuropatia acuta,
nei muscoli che abbiano subito contusioni.
• Cautela in caso di Miastenia Gravis
• Controindicazione assoluta è costituita da
una reazione locale di natura allergica ad
una precedente inoculazione e comunque
in pazienti con ipersensibilità accertata è
sempre opportuna una valutazione attenta
del rapporto rischio-beneficio.
• L’iniezione intramuscolare di TB è un affermato,
ben tollerato trattamento nella gestione
farmacologica della spasticità.
• Essa può facilitarne il trattamento producendo
una temporanea debolezza e un rilassamento
dei muscoli target, permettendo loro di essere
allungati più facilmente.
• La TB non deve essere utilizzata da sola ma
come parte di un approccio multidisciplinare
coordinato comprendente trattamento e
terapie fisiche, per cui l’iniezione deve essere
seguita da un appropriato programma di
streching e/o utilizzo di tutori per massimizzare
gli effetti del rilassamento muscolare.
EVIDENZE SCIENTIFICHE SULL’EFFICACIA
DELLA TB
• Relazione tra la riduzione della spasticità e
il miglioramento della funzione negli AASS
(Francis et al 2004- Pooled data from Bakheit et al 2000 and 2001
• vantaggio della fisioterapia aggiuntiva
dopo la TB nella riduzione della spasticità
(Giovannelli e coll.2007);
• basse dosi (100U Botox®) di TB seguite da
strapping della caviglia ha la stessa
efficacia di dosi standard (190–320U
Botox®) di TB senza strapping nel
trattamento del piede spastico equino varo
(Reiter et al 1998);
• il miglioramento della spasticità con TB
associata a fisioterapia è tre volte
maggiore rispetto al baclofen con
fisioterapia e dieci volte maggiore rispetto
alla sola fisioterapia
in pazienti con spasticità post-stroke
(Wallesch et all.-1997);
• il trattamento con TB di tipo A in pazienti
post-stroke con atteggiamento spastico in
polso flesso/pugno chiuso ha un miglior
rapporto costo-efficacia rispetto alla
terapia orale (Ward et al 2005).
PROGRAMMA RIABILITATIVO
• ONDE D’URTO: con sonda defocalizzata a livello dei muscoli flessori o estensori
ipertonici in corrispondenza della giunzione muscolo-tendinea (pressione 8 mPa;
energia 0,07 mJ/mm2)
- Per il ripristino dell’ elasticità della muscolatura ipertonica e favorire
l’allungamento passivo del complesso miotendineo
Temporanea inibizione funzionale dei recettori a
seguito di stimoli ripetuti che superino il tempo
fisiologico di recupero della capacità di
conduzione e vasodilatazione con aumento del
flusso sanguigno localmente ed effetto di wash
out e rilassamento.
Agevolato con:
-caute manovre di stretching immediatamente successive all’applicazione
Mantenuto con:
-intensa e prolungata terapia riabilitativa di inibizione riflessa
-strechting
-applicazione di tutore per estensione dell’arto
Diversi studi hanno messo in evidenza l’efficacia della
CIMT (Constraint Induced Movement Therapy)
che consiste nella immobilizzazione dell’arto sano per circa il 90% del
periodo di veglia e per 14 giorni, di modo da costringere il paziente a
utilizzare l’arto affetto durante tutte le attività quotidiane.
Si è così evidenziato un netto miglioramento della mobilità articolare con persistenza
dei risultati fino a 1-2 anni dopo l’interruzione della terapia.
E’ stato però evidenziato un elevato costo dovuto alla necessità di una costante
presenza di un terapista esperto, così da migliorare l’efficacia e la compliance alla
terapia.
Wolfgang H. et al., “Effects of Constraint-Induced movement therapy on patients with chronicmotor deficits
after stroke”, Kuratorium ZNS- december 1998.
L’utilizzo di una sedia a rotelle con pedali si è rivelata molto utile nei pazienti
emiplegici in una fase sub-acuta. Questi pazienti vanno spesso incontro a
deterioramento da non-uso nell’arto affetto e contratture da
sovraccarico nell’arto sano. In questo
studio sono stati reclutati 20 pz, trattati
con la C-W/C e valutati tramite EMG.
Lo studio ha dimostrato un aumento
della velocità di pedalata fino al valore
di 46,6 m/min, pari alla metà del valore
di un paziente sano ma comunque
maggiore significativamente rispetto
all’inizio dello studio e a pazienti che non
hanno utilizzato la C-W/C. Ciò dimostra
questo tipo di allenamento migliora
l’attività muscolare dei muscoli paretici se
utilizzata nella fase sub-acuta.
Seki et al., “Activity of lower limbmuscles during driving a cycling chair in hemiparetic stroke patients.” ; 2004 b.
Uno studio recente ha messo in evidenza l’efficacia della terapia tramite
REALTA’ VIRTUALE (VR)
che ci permette di lavorare sull’esecuzione di movimenti fini, tramite la
simulazione di azioni e attività quotidiane riprodotte sul monitor e
controllate dall’operatore. Il miglioramento è possibile grazie alla
ripetizione costante di azioni semplici, al feedback visivo e all’attivazione
dei cosiddetti neuroni mirror che compensano il deficit. Sono stati
effettuati diversi studi che hanno documentato un recupero più rapido nei
pazienti post-stroke cronico grazie all’utilizzo della VR in confronto agli
esercizi tradizionali.
Na Jin Seo et al., “Use of visual force feedback to improve digit force direction during pinch gripin persons with
stroke”, November 2010.
Grazie per l’attenzione
Il cervello: se lo coltivi funziona. Se lo lasci
andare e lo metti in pensione si indebolisce. La
sua plasticità è formidabile.
Per questo bisogna continuare a pensare.
(Rita Levi Montalcini)