gangliosidi
• Gangliosides, glycosphingolipids, and glycoproteins found
on the surface of oligosaccharide provide cells with
distinguishing surface markers that can serve in cellular
recognition and cell-to-cell communication. Structures
similar to the ABO blood group antigens on the surface of
human cells can be oligosaccharide components of
glycosphingolipids in addition to being linked to proteins
to form glycoproteins.
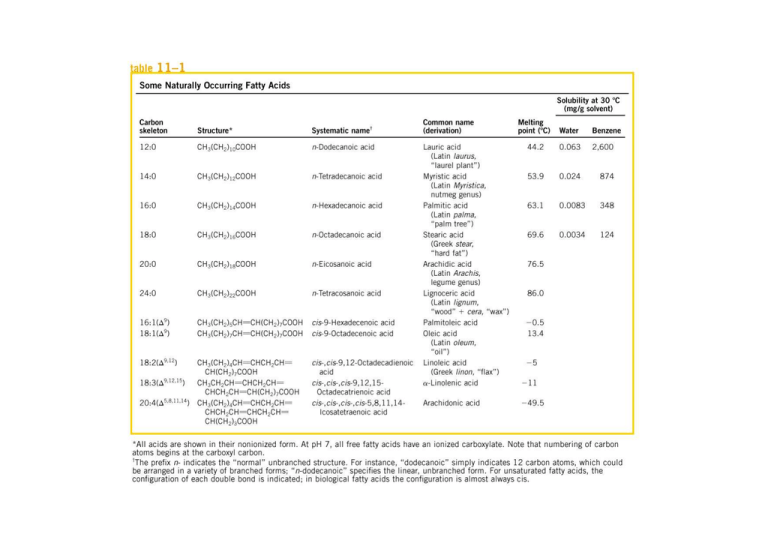
• GM2-1 = aNeu5Ac(2-3)bDGalp(1-?)bDGalNAc(1?)bDGalNAc(1-?)bDGlcp(1-1)Cer
GM3 = aNeu5Ac(2-3)bDGalp(1-4)bDGlcp(1-1)Cer
gangliosidi
• The name ganglioside was first applied by the German scientist Ernst
Klenk in 1942 to lipids newly isolated from ganglion cells of brain.
They were shown to be oligoglycosylceramides containing Nacetylneuraminic acid (sialic acid or 'NANA' or 'SA' or Neu5Ac)
residues (or less commonly N-glycoloyl-neuraminic acid (Neu5Gc), or
a Neu5Ac analogue in which the amine group is replaced by OH
(given the abbreviation ‘KDN’)), joined via α-glycosidic linkages to
one or more of the monosaccharide units, i.e. via the hydroxyl group
on position 2, or to another sialic acid residue. O-Acetylation or
lactonization of the sialic acid residue adds to the potential complexity.
As a result, the polar head groups of the lipids carry a net-negative
charge at pH 7.0 and they are acidic.
gangliosidi
• Gangliosides can amount to 6% of the weight of lipids from brain,
where they constitute 10-12% of the total lipid content (20-25% of the
outer layer) of neuronal membranes, for example. Aside from this, they
occur at low levels (1-2%) in all animal tissues, where like the neutral
oligoglycosphingolipids they are concentrated in 'rafts' in the plasma
membrane. Those in milk, which are derived from the apical plasma
membrane of secretory cells of the mammary gland, may be of
nutritional importance for the newborn, but they are poorly
characterized and quantified in foods in general. Gangliosides are not
found outwith the animal kingdom. One of the common monosialogangliosides (ganglioside GM1) is illustrated -
Biosintesi
• I Gangliosidi, appartenenti alla classe
generale dei glicolipidi, sono
particolarmente abbondanti nel cervello(in
cui è presente il ganglio, da cui il nome) ma
presenti anche in molti altri tipi di tessuti.
Contengono uno o più residui di acido
sialico.
• La gangliosidosi GM1 è una malattia neurodegenerativa, caratterizzata
dall'accumulo di gangliosidi GM1. Si distinguono tre forme di gangliosidosi GM1.
• La forma infantile (tipo 1) esordisce prima dei 3 mesi di vita, con encefalopatia
progressiva e amaurosi. All'esordio, compaiono epato-splenomegalia, infiltrazione
cutaneo-mucosa (che conferisce al viso l'aspetto grossolano) e deformazioni
scheletriche (compresa la cifoscoliosi). Durante i primi sei mesi di vita si manifesta
un ritardo o un arresto dello sviluppo, seguito da un deterioramento neurologico
progressivo. Nel 50% dei casi la macula presenta macchie rosso-ciliegia. I livelli
degli oligosaccaridi urinari sono elevati.
• La forma giovanile (tipo II) esordisce tra 1 e 5 anni di età. Il sintomo principale è
l'atassia locomotoria, che esita in uno stato di decerebrazione, con crisi epilettiche. I
visceri sono coinvolti solo in maniera lieve.
• Nella forme dell'adulto (tipo III o gangliosidosi GM1 cronica), l'esordio può essere
variabile, occasionalmente in età giovanile, ma la diagnosi non viene posta prima
dell'età adulta. I segni clinici sono simili a quelli delle forme giovanili della malattia
di Parkinson, della degenerazione spino-cerebellare atipica o della distonia. I visceri
non sono coinvolti e non si riscontra la macchie rosso-ciliegia a livello della macula.
Il deficit cognitivo può inizialmente mancare o essere di lieve entità, ma con il
tempo progredisce.
•
•
•
La gangliosidosi GM1 è causata da un deficit dell'enzima lisosomiale betagalattosidasi (beta-gal). Si trasmette come carattere autosomico recessivo. Il
gene-malattia è localizzato sul cromosoma 3p21-p33.
E' stata identificata una dozzina di mutazioni, che impediscono la
fosforilazione del precursore della beta-galattosidasi che, di conseguenza,
viene secreto, anziché essere trasferito ai lisosomi. Il deficit di betagalattosidasi e l'accumulo di GM1 sembrano indurre l'attivazione indiretta di
una via di apoptosi neuronale. La diagnosi può essere confermata con la
biopsia cutanea, che dimostra una notevole riduzione dell'attività enzimatica
della beta-galattosidasi sulle colture di fibroblasti, come nei leucociti.
E' possibile lo screening degli eterozigoti e la diagnosi prenatale. La prognosi
dipende dall'età di esordio della gangliosidosi. Le attese di vita non superano i
2 anni nella forma infantile e, raramente, i 20 anni nella forma giovanile. Nella
gangliosidosi dell'adulto, il fenotipo è variabile, ma i danni neurologici
progressivi, di solito, riducono le attese di vita. E' in corso la sperimentazione
una terapia rivolta alle forme lentamente progressive, che impedisce la sintesi
dei gangliosidi (Miglustat).
•
•
Malattia di Tay-Sachs
La malattia di Tay-Sachs o gangliosidosi GM2 è una rara cerebrosidosi genetica dovuta a deficit
dell’enzima esosaminidasi A, un enzima che all’interno dei lisosomi catabolizza il ganglioside GM2,
evitandone l’accumulo a livello dei neuroni.
La prevalenza della malattia di Tay-Sachs è di 1/320.000 nati vivi.
Questa patologia esiste in 3 forme diverse: la forma infantile, la forma giovanile e la forma
dell’adulto.
La forma infantile della malattia di Tay-Sachs si manifesta sin dai primi mesi di vita. Il segno più
precoce è rappresentato da scatti improvvisi continui, stimolati da un rumore. Il bambino diventa
presto cieco, sordo e perde la capacità di deglutire. Numerosi sono i segni neurologici associati a
questa malattia, tra questi la paralisi muscolare, la demenza, le crisi epilettiche i tremori. Nella forma
infantile la malattia può presentare a livello della macula una macchia di color rosso ciliegia.
La malattia progredisce fino ad una fase di decerebrazione che è la causa di morte.
Nella forma giovanile, l’esordio si ha intorno ai 2-6 anni di età. I primi sintomi sono rappresentati da
atassia, regressione mentale, disturbi del comportamento e perdita progressiva della capacità
cognitiva.
La causa di morte, che si verifica generalmente intorno ai 14 anni, è la decerebrazione.
La forma adulta della malattia di Tay-Sachs ( detta anche forma tardiva ), presenta sintomi più lievi
rispetto a quella infantile.
La malattia può avere il suo esordio attorno ai 15 anni, ma spesso rimane non diagnosticata fino
all’età adulta.
Il terzo tipo di malattia di Tay-sachs può presentarsi sotto due diverse forme: la prima è simile alla
malattia di Friedreich ed è caratterizzata da atassia spino-cerebellare, senza sintomi a livello cardiaco
o scheletrico; la seconda è simile alla sindrome di Wohlfart-Kugelberg-Welander.
Il gene, che codifica per l’esosaminidasi A, è localizzato sul cromosoma 15 ( 15q23 ).
La diagnosi è effettuata mediante analisi enzimatica e biopsia. E’ possibile, inoltre, eseguire una
diagnosi prenatale della malattia di Tay-Sachs.
Non è attualmente disponibile alcuna cura. Vengono impiegati farmaci anticonvulsivanti per
controllare le crisi epilettiche.