Anno diciassettesimo settembre 2012
Focus on...
Intervento combinato di Impianto endovitreale di
Desametasone a lento rilascio (OZURDEX) ed estrazione di
cataratta con impianto di IOL: descrizione di un caso clinico
Silvana Guerriero, Luisa Micelli Ferrari, Ermete Giancipoli, Lorenza Ciracì, Claudio Furino, Francesco Boscia
Istituto di Clinica Oculistica dell’Università di Bari Dipartimento di Neuroscienze ed Organi di Senso Piazza Giulio Cesare 11, 70124, Bari
INTRODUZIONE
focus
190
Le uveiti sono un gruppo
eterogeneo di patologie
oculari che causano il 10 -15%
dei casi di cecità nei paesi
industrializzati1. Le forme non
infettive sono trattate con
terapia immunosoppressiva
e gli steroidi rappresentano
il farmaco di prima scelta2.
Gli steroidi possono essere
somministrati per via topica,
locale (sottocongiuntivale,
sottotenoniana, retro bulbare)
e sistemica, la via topica è la
meglio tollerata, ma è efficace
solo nelle forme anteriori e,
come sappiamo, le forme più
gravi sono le uveiti intermedie e
posteriori, dove l’infiammazione
coinvolge la retina ed il nervo
ottico. In questi casi è necessaria
una terapia immunosoppressiva
sistemica. Purtroppo molti
pazienti sono intolleranti a
terapie immunosoppressive
sistemiche o agli elevati dosaggi
necessari perché una dose
adeguata del farmaco superi
la barriera emato oculare3. Per
questo motivo, già in passato,
le uveiti posteriori resistenti
a terapia sistemica venivano
trattate con iniezioni endovitreali
di steroidi4-5. Questa via ha reso
possibile la somministrazione di
alte dosi di farmaco direttamente
nella parte infiammata, con
importante riduzione delle dosi
e degli effetti collaterali sistemici.
Dopo la somministrazione di
singole dosi di steroide con
effetti limitati nel tempo, sono
stati introdotti dispositivi a
lento rilascio con effetto molto
prolungato che portavano a
un miglioramento del quadro
uveitico, ma spesso anche a
complicanze locali di difficile
gestione6.
Recentemente è stata introdotta
una nuova forma di cortisone
a lento rilascio endovitreale
composto da Desametasone
e da un mix di polimeri di
acido polilattico e poliglicolico,
iniettabile con procedura
ambulatoriale (Ozurdex,
Allergan, Inc, Irvine, California)7.
Questo impianto intravitreale, è
attualmente autorizzato dalla FDA
per il trattamento dell’edema
maculare secondario a occlusione
della vena centrale e di branca
della retina, e per il trattamento
delle uveiti intermedie e posteriori
non infettive.
Riportiamo di seguito la
descrizione di un caso di una
paziente con vasculite retinica
idiopatica resistente a terapia
sistemica immunosoppressiva
e cataratta, in cui è stato
effettuato un intervento
combinato di FACO+IOL
ed impianto endovitreale di
OZURDEX. Questa procedura ha
consentito un miglioramento del
quadro clinico ed una progressiva
riduzione della dose della terapia
immunosoppressiva sistemica
con grande soddisfazione della
paziente.
Caso Clinico
Nel settembre 2011 giungeva
alla osservazione del servizio
di patologie infiammatorie
oculari della Clinica Oculistica
di Bari una donna di 42 anni
che riferiva episodi di vasculite
retinica bilaterale ricorrente
dal 2009. All’anamnesi non si
rilevavano patologie sistemiche
associate. Portava in visione gli
esami di laboratorio eseguiti
all’esordio della malattia
e durante il follow up,
relativi al periodo compreso
tra il 2009 e il 2011 che
apparivano nella norma e non
evidenziavano patologie infettive,
reumatologiche o autoimmuni,
(non era presente positività per
ANA, anti ds DNA, ENA, ANCA,
gli anticorpi per Toxoplasmosi,
HIV, HVS, HVZ, HBV, Bartonella,
Borrelia, Brucella, salmonellosi,
lue, il quantiferon gold test, ACE
ed RX torace erano negativi,
non vi erano caratteristiche HLA
correlabili a particolari forme
uveitiche).
La paziente era seguita anche
presso il reparto di Immunologia
del Policlinico di Bari ed era
in terapia con: Prednisone 5
mgx2/die, Ciclosporina 150 mg/
die, methotrexate 15 mg/die.
La paziente riferiva inoltre di
aver effettuato nel 2009 e nel
2010 due iniezioni intravitreali di
triamcinolone (Kenacort o.1 ml)
in OS per comparsa di edema
maculare cistoide.
OtticaFisiopatologica
®
fig. 1 A: retinografia di OS prima dell’intervento. È evidente la scarsa trasparenza dei mezzi diottrici.
B: OCT della macula prima dell’intervento. Si evidenzia un lieve EMC ed una sottile membrana
epiretinica (spessore maculare medio 300 microns). C: tempo tardivo dell’esame fluorangiografico:
è presente abbondante fluodiffusione da tutti i vasi del polo posteriore. D: OCT dopo 3 mesi
dall’intervento che mostra una riduzione dell’EMC (spessore maculare medio 260 microns). E:
fluorangiografia 3 mesi dopo l’intervento: la fluodiffusione vasale appare notevolmente ridotta.
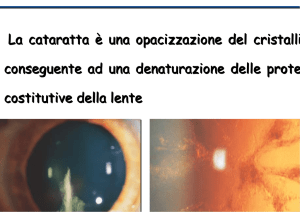
Alla biomicroscopia del
segmento anteriore, la paziente
presentava: occhio destro
nella norma, occhio sinistro:
cataratta sottocapsulare
posteriore grado III secondo la
classificazione LOC III. In OS
era presente corpuscolatura
vitreale (Haze +2, misurato
mediante scala fotografica
standardizzata), il fundus
evidenziava in OO una papilla
rosea, in OD esiti di vasculite
retinica con pigmentazioni
paravascolari periferica, in
OS edema maculare, alcuni
manicotti perivascolari, in
parte pigmentati in periferia.
In data 15/09/2011,
veniva eseguito un esame
fluorangiografico che
evidenziava in OD: nessuna
alterazione significativa, in
OS: fluodiffusione dei vasi nei
tempi intermedi e tardivi, lieve
EMC.
Il visus corretto era di 9/10 in
OD e di 2/10 in OS, la IOP
era: TOD 14 mmHg e TOS 18
mmHg.
Nel novembre 2011 la paziente
tornava alla nostra osservazione
presentando un quadro clinico
non migliorato. Il centro
immunologico le modificava
la terapia: Ciclofosfamide
50 mg 5 volte a settimana,
Ciclosporina 150 mg/die,
Prednisone 10 mg/die.
Dopo 2 mesi, per mancanza
di miglioramento la terapia
immunosoppressiva sistemica
veniva incrementata: prednisone
12.5 mg lun-merc-ven-dom, 15
mg mar-giov sab; Ciclosporina
150 mg/die; Ciclofosfamide 50
mg/6 volte a settimana.
In data 05/12/2011 la
paziente effettuava una nuova
fluorangiografia, dove si
evidenziavano ancora i segni
di vasculite retinica attiva con
fluodiffusione vasale non
migliorata rispetto al precedente
esame.
Data la mancata regressione del
191
focus
quadro vasculitico e la presenza
di una cataratta capsulare
posteriore, in data 20/03/2012
la paziente, dopo consenso
informato, vieniva sottoposta in
anestesia topica, ad intervento
di facoemulsificazione della
cataratta, impianto di IOL nel
sacco e iniezione intravitreale di
Ozurdex.
La paziente veniva quindi
sottoposta a multipli follow
up, a partire dal periodo
immediatamente successivo
all’impianto di Desametasone.
A distanza di una settimana
(27/03/2012) la paziente
presentava: visus corretto
di 10/10 in OD e di 9/10
in OS, TOD: 15 mmHg,
TOS: 17 mmHg. All’esame
biomicroscopico il vitreo appariva
disorganizzato e al fundus oculi
si apprezzava una notevole
riduzione dell’edema retinico.
L’iniziale regressione permetteva
una riduzione della terapia
generale: Deltacortene 12.5 mg/
die; Sandimmun 150 mg/die;
Endoxan 50 mg/die per 6 volte
alla settimana.
Nella valutazione eseguita a
distranza di circa un mese
dall’intervento (03/05/2012)
la paziente presentava: visus
invariato in entrambi gli occhi,
rispetto al controllo precedente.
TOD: 16 mmHg, TOS: 20
mmHg. Nella stessa data la
paziente veniva sottoposta ad
esame fluorangiografico che
mostrava una notevole riduzione
della fluodiffusione vascolare,
relegata unicamente alle arcate
vascolari temporali. Si procedeva
inoltre ad una valutazione
immunologica e, considerato
il parziale miglioramento
del quadro clinico, ad una
riduzione della terapia sistemica:
Anno diciassettesimo settembre 2012
focus
192
Prednisone 12.5 mg/die (lunedì - mercoledì - venerdì - domenica)
e 10 mg/die (martedì - giovedì sabato); Ciclosporina 150 mg/die;
Ciclofosfamide 50 mg/die per 6
volte a settimana.
In data 01/06/2012, la paziente
giungeva a nostra osservazione
per l’ultimo controllo
postoperatorio, presentando un
visus di 10/10 in entrambi gli
occhi, una IOP di 16 mmHg in
OD e di 18 mmHg in OS. Alla
biomicroscopia si evidenziava
un segmento anteriore privo di
alterazioni cliniche rilevanti in
entrambi gli occhi. Nell’occhio
di sinistra si apprezzava un
vitreo disorganizzato e assenza
di edema retinico al polo
posteriore e lungo le arcate.
Veniva dunque consigliato
alla paziente di proseguire
per ancora tre mesi la terapia
immunosoppressiva sistemica,
come mantenimento
Attualmente, a 3 mesi
dall’intervento, la paziente
presenta: VCOS: 10/10, TOS 17
mmHg.
Alla biomicroscopia in OS
si evidenzia un segmento
anteriore privo di alterazioni
cliniche, il vitreo presenta
haze = +0,5, l’edema retinico
al polo posteriore e lungo
le arcate è regredito, quadro
confermato anche da esame
fluorangiografico.
La terapia sistemica sta venendo
progressivamente ridotta e,
ad ora, non si evidenziano
riacutizzazioni della vasculite.
Discussione
Il trattamento delle uveiti
posteriori presenta particolari
difficoltà. La barriera emato
oculare riduce fortemente la
possibilità di penetrazione dei
farmaci somministrati sia locale
che sistemica, rendendo così
difficile il raggiungimento di
dosi efficaci3. Molte forme di
uveiti posteriori hanno inoltre
decorso cronico e necessitano
di terapie steroidee prolungate,
ciò si accompagna a molti
effetti collaterali, sia sistemici,
come ritenzione idrica, aumento
di peso, ulcera gastrica,
ipertensione, iperglicemia,
aumento della suscettibilità alle
infezioni, osteoporosi, alterazione
dell’umore e psicosi, sia locali,
come insorgenza di cataratta e
di glaucoma.
Già negli anni passati è stata
utilizzata la somministrazione
endovitreale dello steroide
per raggiungere rapidamente
dosi adeguate di farmaco
nella sede di infiammazione
minimizzando gli effetti
collaterali. Il farmaco più usato
è stato il Triamcinolone4, che si
è dimostrato efficace in molti
casi, ma che aveva un effetto
limitato nel tempo. Pertanto si
rendevano necessarie iniezioni
endovitreali ogni 2-3 mesi
che spesso comportavano
l’insorgenza di effetti collaterali.
Lo sviluppo farmaceutico ha
portato poi alla messa a punto
di dispositivi a lento rilascio
endovitreale di farmaco. Uno
dei primi è stato l’impianto di
Fluorcinolone acetonide (0,59
mg/dose), che si è dimostrato
efficace in molte uveiti posteriori
e che aveva una durata di 3
anni, ma che, come effetto
collaterale, portava all’insorgenza
di cataratta in quasi tutti i
pazienti e spesso a glaucoma
farmaco resistente8.
Il Desametasone è uno steroide
altamente idrofilico 5 volte più
potente del triamcinolone9,
ed è stato usato per iniezioni
endovitreali, ma la sua durata
di azione è molto inferiore,
con una emivita di 3-6 ore9.
per questo motivo è stato
sviluppato un sistema a lento
rilascio (Ozurdex®, Allergan, Inc,
Irvine, CA). Questo dispositivo è
formato da un polimero solido
biodegradabile composto da
una matrice di acido polilattico
- poli glicolico (PLGA) che in
vivo si dissolve in acido lattico
e acido glicolico che vengono
poi convertiti in diossido di
carbonio e acqua e quindi
facilmente eliminati. Questa
matrice è saturata con 0,7 mg
di desametasone7. Man mano
che il polimero si dissolve, il
desametasone viene lentamente
rilasciato e raggiunge i tessuti
infiammati. Questo dispositivo
è stato sviluppato per essere
impiantato sterilmente via pars
plana tramite un applicatore
22 gauge, come tutte le
iniezioni endovitreali, per via
ambulatoriale. Studi clinici hanno
dimostrato la permanenza del
farmaco nel vitreo fino a 6
mesi, con un picco della sua
concentrazione al secondo
mese10 e una successiva
riduzione nei 2-4 mesi successivi.
L’assorbimento sistemico è
minimo, anche questo con un
picco al secondo mese10.
In letteratura ormai sono
riportati numerosi studi che
dimostrano l’efficacia di questo
impianto intravitreale a lento
rilascio sul controllo delle uveiti
posteriori resistenti alla terapia
sistemica11-12, inoltre gli effetti
collaterali sembrano essere molto
minori rispetto al fluocinolone e
al triamcinolone, probabilmente
per la maggiore idrofilia del
OtticaFisiopatologica
®
rilascio ci consentirà, una nuova
somministrazione qualora dopo
i 4-6 mesi si dovesse notare
una riaccensione del processo
flogistico.
Riassunto
Obiettivo: gli Autori presentano
un caso di vasculite retinica
cronica resistente alla terapia
immunosoppressiva sistemica
e cataratta secondaria,
proponendo una tecnica
combinata di facoemulsificazione
del cristallino catarattoso,
impianto di lente intraoculare
e contemporanea iniezione
endovitreale di dispositivo a
lento rilascio di desametasone.
Procedure di base: FACO + IOL
+ IV OZURDEX.
Risultati: si è ottenuto un
miglioramento del quadro
infiammatorio, del visus, e una
riduzione della dose necessaria
di terapia immunosoppressiva
sistemica.
Conclusioni: questa terapia
combinata ha consentito
un rapido recupero visivo,
un migliore controllo della
infiammazione oculare ed
una riduzione della terapia
immunosoppressiva sistemica,
infine ha consentito di
minimizzare la infiammazione
postchirurgica che in questi
occhi affetti da uveite deve
essere sempre temuta.
Bibliografia
1) Darrell RW, Wagener HP, Kurland LT. Epidemiology of uveitis: incidence
and prevalence in a small urban
community. Arch Ophthalmol 68:
502-514, 1962
2) Taylor SR, Isa H, Joshi L, Lightman S.
New developments in corticosteroid
therapy for uveitis. Ophthalmologica
224 Suppl 1: 46-53, 2010
3) Hosoya K, Tachikawa M. Inner
blood-retinal barrier transporters: role
of retinal drug delivery. Pharm Res
26(9): 2055-2065, 2009
4) Couch SM, Bakri SJ. Intravitreal
triamcinolone for intraocular
inflammation and associated macular
edema. Clin Ophthalmol 341-347,
2009
5) Callanan DG, Jaffe GJ, Martin DF, Pearson PA, Comstock TL.
Treatment of posterior uveitis with
a fluocinolone acetonide implant:
three-year clinical trial results. Arch
Ophthalmol 126(9): 1191-1201, 2008
6) van Kooij B, Rothova A, de Vries P. The pros and cons of intravitreal
triamcinolone injections for uveitis
and inflammatory cystoid macular
edema. Ocul Immunol Inflamm 14(2):
73-85, 2006
7) London NJ, Chiang A, Haller JA. The
dexamethasone drug delivery system:
indications and evidence. Adv Ther
28(5): 351-366, 2011
8) Brumm MV, Nguyen QD.
Fluocinolone acetonide intravitreal
sustained release device - a new
addition to the armamentarium
of uveitismanagement. Int J
Nanomedicine 2(1): 55-64, 2007
9) Edelman JL. Differentiating intraocular
glucocorticoids. Ophthalmologica 224
Suppl 1: 25-30, 2010
10) Chang-Lin JE, Attar M, Acheampong
AA et al. Pharmacokinetics and
pharmacodynamics of a sustainedrelease dexamethasone intravitreal
implant. Invest Ophthalmol Vis Sci
52(1): 80-86, 2011
11) Lowder C, Belfort R Jr, Lightman S
et al. Dexamethasone intravitreal
implant for noninfectious
intermediate or posterior uveitis. Arch
Ophthalmol 129(5): 545-553, 2011
12) Williams GA, Haller JA, Kuppermann
BD et al. Dexamethasone posteriorsegment drug delivery system in the
treatment of macular edema resulting
from uveitis or Irvine-Gass syndrome.
Am J Ophthalmol 147(6): 1048-1054,
2009
13) Thakur A, Kadam R, Kompella
UB. Trabecular meshwork and
lens partitioning of corticosteroids:
implications for elevated intraocular
pressure and cataracts. Arch
Ophthalmol 129(7): 914-920, 2011
193
focus
desametasone e di conseguenza
una minore concentrazione
a livello del cristallino e del
trabecolato13. Nel nostro caso un
ulteriore aiuto al miglioramento
del quadro clinico è stato dato
dall’associazione dell’intervento
di cataratta che ha causato un
immediato miglioramento del
visus, seguito successivamente
da un rischiaramento dei
mezzi diottrici e dalla riduzione
dell’edema maculare.
Abbiamo ritenuto utile associare
le due procedure sia per
ottenere più rapidamente un
miglioramento della funzione
visiva, ma anche perché, a
nostro avviso, lo stress chirurgico
e la conseguente infiammazione
successivi all’intervento di
cataratta, potevano essere
ridotti dalla presenza steroide
intraoculare.
Il favorevole risultato in termini
di miglioramento clinico
soggettivo ed obiettivo, il buon
controllo della infiammazione
post chirurgica, la soddisfazione
della paziente che finalmente
può ridurre la terapia sistemica,
con conseguente riduzione
dei ben noti effetti collaterali,
la stabilità del quadro clinico
a oltre 3 mesi dall’intervento,
la mancanza di insorgenza di
effetti collaterali legati all’uso
dell’impianto intravitreale di
ozurdex, ci spinge a considerare
favorevolmente la combinazione
di queste metodiche in tutti
quei casi, purtroppo non
rari, dove alla patologia
infiammatoria uveale posteriore
sia associata una cataratta
secondaria alla infiammazione
stessa e /o al prolungato uso di
steroidi. Inoltre, la facilità della
somministrazione di questo tipo
di impianto intravitreale a lento