Università degli studi di Roma “La Sapienza”
Iᵃ Facoltà di Medicina e Chirurgia
Master in terapia intensiva pediatrica e neonatale
Direttore: Prof Corrado Moretti
Tachicardie parossistiche sopraventricolari
Dott.ssa Fatma Hammad
Anno accademico 2012-13
Aritmie fetali
• Riscontrate nell’ 1-2% di gravidanze.
• Frequenza cardiaca fetale: range tra 120-160
bpm a 30 settimane di gestazione e tra 110150 bpm a termine
• Frequenza cardiaca:
< di 100 bpm bradicardia
>180 bpm tachicardia
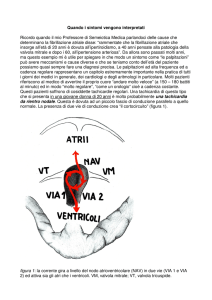
Diagnosi
Ecocardiografia fetale
Valuta
l’anatomia
cardiaca,
la
funzionalità
cardiaca e, mediante il cursore posizionato
attraverso l’atrio e il ventricolo, stabilisce il timing
della
contrazione
atriale
e
ventricolare
e
identifica il tipo di battiti prematuri e la modalità
di conduzione
Correlazione ecografica mono e bidimensionale
Tachicardie sopraventricolari neonatali
Incidenza 1:200-250 neonati
Tachicardie sopraventricolari neonatali
F =1:200-250
• Tachicardie atrioventricolari da macrorientro
-Sindrome di Wolf-Parkinson-White (WPW)
• Tachicardia da rientro intranodale
• Tachicardie atriali
- Flutter atriale
-Tachicardia atriale ectopica
WPW
• Prevalenza 0,1-0,3%, maschi più colpiti delle
femmine. L’incidenza annuale è 4‰
• Segni elettrocardiografici:
intervallo PR corto
complesso QRS > o,o8 sec
onda delta
Anomalie cardiache
•
•
•
•
10% Anomalia di Ebstein
l-TGA
5-10% cardiomiopatia ipertrofica
malattie da accumulo
ONDA DELTA
Meccanismo del circuito
Proprietà elettrofisiologiche della via accessoria e della via normale:
- Maggiore velocità di conduzione della via accessoria → onda delta
- Maggiore periodo refrattario della via accessoria → un impulso prematuro
generato a
livello atriale troverà la via accessoria refrattaria per cui sarà bloccato, mentre verrà condotto
per via anterograda lungo la via normale di conduzione e rientrerà in via retrograda nell’atrio
tramite la via accessoria dando origine ad una tachicardia ortodromica da rientro.
Tachicardia da rientro intranodale
• Rappresenta circa il 13% delle tachicardie
sopraventricolari
• Presenza di due vie di conduzione nel NAV, una lenta ed
una rapida
• Segni elettrocardiografici
- complesso QRS seguito dall’onda T
- onda P spesso non visibile nascosta dal
complesso QRS
Meccanismo del circuito
Un impulso atriale prematuro trova nel nodo atrioventricolare la via a conduzione rapida, ma
con periodo refrattario lungo, non eccitabile e blocca la conduzione dell’impulso che verrà
condotto solo dalla via a conduzione lenta ma con periodo refrattario più corto, per cui il nodo
viene attivato trasmette l’impulso al fascio di Hiss e alle fibre di Purkinje, che attivano i
ventricoli, e al tessuto atriale non refrattivo in via retrograda.
Evoluzione
• La preeccitazione può scomparire durante la
crescita per un progressivo aumento del
periodo refrattario anterogrado della via
accessoria: circa 4 msec per ogni anno di età.
• Anche il nodo atrioventricolare aumenta la
propria refrattarietà nel primo anno di vita.
• Ricorrenza > se primo episodio dopo il 1°anno
di vita 94% versus 29%
Tachicardie atriali
• Rappresentano il 14% dei casi
• Tachicardie atriali ectopiche:
FC atriale 300 bpm, onda P anomala(vene
polmonari e appendice atrio sinistro)
• Flutter atriale:
FC atriale 400-500 bpm, onde P a dente di sega
Tachicardia atriale ectopica
Flutter atriale
Mappa elettroanatomica dell’atrio destro in ritmo sinusale
Manifestazioni cliniche
• idrope fetale non immune
• scompenso cardiaco che si manifesta con
sintomi aspecifici: irritabilità,
ipoalimentazione, letargia, ipotonia
• riscontro accidentale durante un monitoraggio
fetale o una visita di controllo
Terapia in acuto
Paziente emodinamicamente instabile
• Cardioversione(0,5J/kg)
Paziente emodinamicamente stabile
• Diving reflex ( pannicolite da freddo e necrosi del
grasso sottocutaneo)
• Adenosina (asistolia, broncospasmo)
• Esmololo (b bloccante emivita 3 m’ dose 100-500
mcg/Kg al 1’ seguito da infusione di 50100mcg/Kg/m )
Terapia profilattica
•
•
•
•
•
•
Digitale(0,8-2ng/ml)
Propanololo(b bloccante)
Sotalolo (bloccante canali del potassio)
Propafenone
Flecainide(bloccante canali del sodio)
Amiodarone
Caso clinico
• Gravidanza decorsa regolarmente fino alla 31ᵃ
settimana di EG
poi
• PROM
• Esecuzione di ecografia ostetrica:” idrope
fetale”
• Taglio cesareo d’emergenza
Alla nascita necessità di rianimazione
cardiopolmonare
• IOT
• Assistenza ventilatoria
• Incannulamento arteria ombelicale
TC 36°C, FC 260 bpm, PA 25/15mmHg
Diagnosi
• Esecuzione di ECG: diagnosi di TPSV
- Iᵃ Infusione di primo bolo di adenosina 0,1 mg/kg seguito da bolo
di SF fallimento
-IIᵃ Infusione di bolo di adenosina 0,2 mg/kg
cardioversione
• Esecuzione di ecocardio che evidenzia deficit della contrattilità
ventricolare sinistra FE 40%, insufficienza media della valvola
mitrale, dilatazione atrio sinistro, dotto arterioso pervio con shunt
destro-sinistro, insufficienza tricuspidalica con stima indiretta della
pressione in polmonare di 45 mmHg, versamento pericardico senza
segni di tamponamento.
Terapia
• Inizia terapia con dobutamina 10ɣ/kg/m, lasix 1mg/kg in bolo .
• Ecocardio di controllo dopo 24h: migliorata la FE 52/, lieve IM, stima
indiretta della pressione in polmonare di 35 mmHg ,rapporto AS/Ao
1,5
• Inizia scalaggio della dobutamina.
• Dopo 24 ore di VM estubazione assistenza mediante nCPAP
• Inizia somministrazione di Digitale
Dopo 24 ore nuovo episodio di tachicardia
• Due boli di adenosina, non si ottiene la cardioversione
• Overdrive transesofageo
• Terapia profilattica con sotalolo per dodici mesi senza altri episodi.
Conclusioni
• Le tachicardie sopraventricolari ad esordio in epoca
neonatale hanno una buona prognosi
• Vi è la necessità di una terapia profilattica per un periodo di
almeno 12 mesi libero da nuove crisi
• Nonostante le linee guida internazionali consiglino il
propafenone come farmaco di prima scelta per la profilassi
delle tachicardie sopraventricolari, nel nostro centro la
digitale è usata spesso come prima scelta; il sotalolo risulta
essere un farmaco efficace e con
nessuna
controindicazione salvo la predisposizione al broncospasmo
Certe volte ritornano