Patologia Generale
Prof.essa Barbara Batetta
Lezione n. 11
25 Ottobre 2012
Monica Sorrentino, Salvatore Calagna
Parte 1
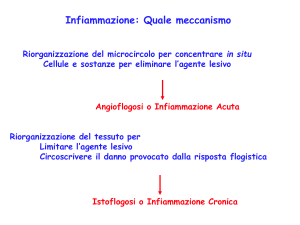
Infiammazione cronica
Ne abbiamo già parlato nella forma acuta. A me interessa sottolineare gli aspetti di manifestazione che hanno in
comune, anche se presentano notevoli differenze.
L'infiammazione cronica è una condizione molto frequente ed in gran parte responsabile di quella che è la
patologia degenerativa di cui si occupa oggi il sistema sanitario nazionale. Durante la 1° lezione, avevamo
sottolineato che non si ha più a che fare con tanta patologia acuta, del genere- infiammazioni. Cioè si ha a che
fare, però nel caso di una persona con tonsillite o polmonite la trattiamo , (la malattia infettiva non porta più al
rischio di perdere il paziente come succedeva quando gli antibiotici non erano conosciuti).
Almeno dalle nostre parti ora non ci sono problemi di guerre, ma quando questa incidenza di morte è
scomparsa, il problema dei motorini sta soppiantando tale causa di morte tra i giovani. Naturalmente sto
facendo un ragionamento che riguarda noi, perchè purtroppo ci sono focolai di episodi bellici che stanno
crescendo nel mondo.
Ma adesso parliamo più nello specifico : l'epatologo interviene sulle malattie epatiche , per esempio un’ epatite
acuta di tipo A o un’intossicazione da funghi , e il più delle volte la patologia sulla quale bisogna intervenire è
una patologia che riconosce delle voluttà alla base . Per es. nella steatosi , cioè l’accumulo di trigliceridi
all'interno dell'epatocita, che può a lungo andare , quando eccessiva dr luogo ad una flogosi. Le cellule del
Kupfer sono attivate e producono molecole pro- infiammatorie. Questo comporta morte a carico dei tessuti
cellulari, e in sostituzione delle cellule morte, il fegato interviene rimpiazzandole con cellule rigeneranti, e la
sostituzione di tale parenchima epatico con tessuto fibroso (la cirrosi).
Un'esempio di soggetto a rischio di steatosi di cui abbiamo parlato è l'individuo obeso che spesso ha eccesso di
acidi grassi, ma ciò avviene non solo per i soggetti obesi ( steatosi a livello epatico) ma anche negli alcolisti ,
soggetti non obesi, i quali introducono nella loro dieta prevalentemente zuccheri semplici.
Abbiamo visto 3 categorie di soggetti che possono andare incontro steatosi, flogosi conseguente ad accumulo di
trigliceridi, infiammazione cronica (il paziente non se ne accorge mai, solo l'epatologo con l'ecografia o
attraverso parametri di laboratorio, riscontrando le transaminasi mosse, ovvero quando sono più alte della
norma, anche se non sono indicative di una grossa sofferenza a livello epatico, ma il più delle volte dovute
magari al fatto che il soggetto è in sovrappeso o per eccesso di alcool o da una alimentazione errata. Anche
quando le transaminasi sono a 100 sono ritenute mosse (al di sopra dei valori normali) e questo succede spesso
in corso di infiammazione.
Per praticità parlo di fegato, ma anche quando parlo di fumatore, l’infiammazione cronica porta alla fibrosi a
livello polmonare ; la fibrosi polmonare risulta essere un grosso problema perchè il soggetto non è in grado di
affrontare richieste maggiori.
Quali sono gli esami di routine da fare?: esame emocromo. Tutte le prove di funzionalità d’organo. Tra le prove
di funzionalità epatica: le transaminasi ,le GammaGT , che costituisce l'enzima che partecipa alla
metabolizzazione di molecole alimentari, di alcool, farmaci, e sarà aumentato quando c'è un uso del sistema
farmaco-metabolico- epatico; si chiedono anche le fosfatasi (per il fegato),l’ albumina e le proteine
complete(con l’elettroforesi), anche se lì una modifica a questo livello non deve ricondurre solo a livello
epatico ma anche a livello renale. Per la funzionalità renale bisogna fare la creatinina, l'acido urico, e il filtrato
glomerulare.
Il soggetto che sta facendo esami di routine non è venuto da voi con un dolore stenocardico ( stenocardico -> al
cuore; la sofferenza è al livello epatico , ma qui sono sempre tutte e due le transaminasi mosse, a livello
cardiaco no , è una). A livello cardiaco abbiamo visto vari markers; nel caso di sospetto di problema cardiaco
fate fare , troponina, elettrocardiogramma.. etc. sempre meglio eccedere che trascurare.
La patologia cronica è molto presente oggi; si tratta di una patologia dove tutto l'organismo ne risente, nel
momento in cui abbiamo un’alterazione locale, e questo non deve essere sottovalutato poiché gli effetti sono
sistemici. Un' infiammazione cronica quindi è di lunga durata (settimane o mesi, per un obeso si parla di anni) è
attiva ed è costituita solitamente da distruzione tessutale e tentativi di riparazione che procedono
simultaneamente. Contemporaneamente succede che se l’origine è INFETTIVA, un microrganismo che non è
virulento, e non è in grado di far impazzire il sistema immunitario, e determinare quindi una risposta
infiammatoria dell’immunità specifica e non specifica, raggiunge comunque una sorta di compromesso a livello
di organismo.
Il micobatterio tubercolare è un esempio di questo fenomeno, non è eccessivamente virulento, e abbiamo la
possibilità di avere tale compromesso.
Ma anche altre molecole possono essere dannose e provocare danno. Queste sono anche normalmente
presenti nel nostro organismo, e provocano danno o quando aumentano o quando si “modificano”.
Chiamiamo in causa due molecole .
-
Quella molecola che guai che non ci sia, che quando si riduce crea dei problemi immediatamente
all’organismo. La CRISI IPOGLICEMICA è una delle condizioni più gravi. Poiché la glicemia normale può
essere 0.60, la crisi ipoglicemica comincia già a esserci a 0.50, a 0.40 è molto grave. Se un soggetto va
da una glicemia 0.70 -110, a 150 secondo voi ha sintomi ? No. A 200 ha sintomi? Difficile.
Deve andare molto in alto per cominciare ad avere poliuria, o ad avere sete. Mentre nell’altro caso il paziente
rischia la vita con un notevole abbassamento della glicemia, in questo caso la glicemia deve aumentare
moltissimo. Se rimane moderata , il paziente non se ne accorge, però magari rischiano i suoi organi e apparati
(non per forza deve essere a 200, anche una glicemia a 126 è già ritenuta a rischio di patologia, complicanze per
la patologia diabetica : questo perché lo zucchero può legarsi alle proteine nei vari distretti e danneggiare
tessuti, vasi etc.). Apparentemente 126 può sembrare un valore irrisorio anche se tuttavia al giorno d’oggi viene
trattato. Spesso il paziente riferisce di stare benissimo (non solo per la glicemia, ma anche per la pressione
arteriosa 140 ). Questo spesso un tempo veniva supportato dal medico di famiglia, dove un paziente che aveva
115 di glicemia e 135-140 di pressione arteriosa con una minima di 90 ( che comincia ad essere una pressione
minima a rischio), fumava 10 sigarette, e indulgeva davanti ai pasti dolci, e non voleva sentirne parlare di
controllare questi molteplici rischi di causa di infiammazione cronica, veniva magari pure sostenuto dal medico
che gli riferiva che non aveva nulla.
Inoltre vi ricordo, un paziente che diceva “perché dovrei prendere le statine se ho le arterie perfette “?
Trattandosi di trattamenti di fattori di rischio, le statine vanno prese proprio per abbassare il colesterolo e
mantenere le arterie sane. Anche nel caso del fumatore, all’inizio ha polmoni perfetti, ma a lungo andare il
continuo tartassamento, l’induzione della Flogosi, dopo anni il persistere porta le arterie a non essere allo
stesso modo sane (persistenza del danno).
- Infezioni persistenti - ed esposizione prolungata ad agenti esogeni ed endogeni.
Vedete qui , abbiamo sostanze esogene (silice) responsabile della silicosi, malattia professionale , come
poi vedrete quando farete i tumori.
Guardate qui l’ipergliemia e LDL ossidate. Questo vuol dire che la colesterolemia , anche quando è normale
può essere dannosa. Se le LDL si ossidano, o peggio diventano glicosilate (hanno un’elevata quantità di glucosio
legato perché il paziente è diabetico, e ha livelli glicemici elevati ), quella lipoproteina è dannosa, in quanto
supera l’endotelio e con meccanismi che vedrete scatena patologia aterosclerotica. Per cui le norme banali
sono spesso molto più importanti di quel che si pensi.
Un concetto importante : basta intervenire sulla dieta ovviamente, sul fumo, sull’attività fisica , intesa nel
movimento nella quotidianità in generale e non necessariamente sullo sport . Agire su questi livelli può essere
più importante e determinante che agire con qualsiasi medicina; certo questa può rimettere un meccanismo
“apposto”, ma non è comunque in grado di restituire lo stato di salute. In questo modo invece possiamo evitare
alla radice la patologia, ed è molto meno costoso di quanto possa sembrare. ( vi dedicherò un’ora
all’epigenetica, perché come vedremo quando faremo la patologia metabolica, molte delle cause che provocano
diabete tipo II, obesità e varie malattie metaboliche nell’adulto e nascituro, - la sensibilità a svilupparle- sono
sorte a livello intrauterino. E questo è un aspetto che si stà studiando notevolmente in quest’ultimo decennio.
Se ci pensate bene è comunque “spaventoso” pensare che comunque molte patologie potrebbero essere legate
a ‘ciò che la madre mangiava o faceva durante il periodo della gestazione) .
L’infiammazione cronica può essere cronica all’inizio, ma come abbiamo visto precedentemente, può essere
anche la cronicizzazione di una forma acuta, quando l’ immunità, per così dire, non “ riesce” a rimuovere
l’agente lesivo. Per cui troveremo materiale necrotico, con il richiamo di granulociti, macrofagi, che cercano di
eliminare tutto, mentre il microorganismo persiste. Vi possono essere anche dei difetti immunologici; diverse
sono le patologie immunitarie caratterizzate dal fatto che non si riesce “a far fuori” un microorganismo. Per
esempio può essere un difetto nel complemento che non si riesce a formare bene, poiché ci sono delle
alterazioni genetiche a carico di qualche fattore complementare. L’altro giorno vi ho parlato dei soggetto G6PD
carenti; abbiamo detto che i granulociti dei soggetti G6PD carenti hanno come meccanismo di difesa , un Nadph
Ossidasi – che consente la formazione dei radicali liberi – e l’Nadph viene formata nella via Pentosio Fosfatoquindi attraverso l’attività della G6PD.Questi granulociti NON sono efficienti, funzionano (poiché hanno
“l’artiglieria “) però meno di quelli normali. Vi sono poi altre circostanze dove l’apparato immunitario del
soggetto è perfetto, però ciò che viene ingerito o aspirato non può essere digerito . Pensate anche ai cristalli di
silice; questi vengono inglobati dal macrofago a livello di polmone. A livello di macrofago questa silice
(nient’altro che aghi) possono provocare la rottura dei lisosomi, degli organuli, quindi membrana cellulare,
attivazione del processo infiammatorio. Lo stesso succede anche durante la Gotta, con l’acido urico, e anche
questo scatena il processo infiammatorio. L’infiammazione cronica quindi è mediata sia da meccanismi
immunologici che non immunologici, e si ritrova contemporaneamente alle risposte riparative e anche alla
formazione di un tessuto di granulazione e tessuto fibrotico.
Qui abbiamo un esempio di patologie croniche di tipo immunologico date da microorganismi che conoscerete
bene dalla microbiologia e parassitologia:
Ad esempio una spina di fico d’india che penetra profondamente , può portare a formare un piccolo
granuloma, ma questo non è infettivo, cioè di tipo immunologico; ci sono i macrofagi e si forma tessuto
fibrotico. Qui c’è anche il tentativo di eliminare il microorganismo.
La lesione cronica può essere indotta da fattori anche chemiotattici (citochine) e anche da batteri, e da sostanze
estranee. Avremo il reclutamento dei monociti circolanti che diventano macrofagi, provenienti dall’esterno. Vi
sono macrofagi anche quelli a livello tessutale, per cui possono proliferare (l’unica lesione in cui per la verità si
sa che i macrofagi proliferano è quella aterosclerotica , in altri tipi di lesioni non è certo che i macrofagi tessutali
possano proliferare) . Anche i linfociti T attivati, attraverso il TNF gamma, che sono in grado di attivare i
macrofagi (la sintetasi di questi ) che produce ossido nitrico, si lega a molecole reattive dell’ossigeno e diventa
tossico (in precedenza accennato con l’ossido nitrico).
A livello di infiammazione cronica i macrofagi possono anche modificarsi, ingrandirsi e fondersi e diventare o
cellule epiteliali o cellule giganti multinucleate. Oltre questa attività, ad opera dei monociti diventati macrofagi,
che attaccano l’agente, che ha poi causato questa risposta, vengono anche accompagnati dai Linfociti, e poi
vengono circondati molto spesso da una membrana di fibre collagene, prodotta dai fibroblasti. Questi sono
responsabili della “delimitazione” nella risposta (tumore benigno incapsulato -> è incapsulato perché i
fibroblasti hanno messo una delimitazione in difesa dell’organismo). Questo per ricordarvi che le cellule che
partecipano ad una forma cronica di infiammazione sono fondamentalmente i monociti/macrofagi ( a eliminare
la “spazzatura” rimasta sul campo ), plasmacellule, Linfociti T e B, e fibroblasti. E’ scomparsa quella cellula
protagonista nella forma acuta, cioè il GRANULOCITA neutrofilo.
Parte 2
Abbiamo già dato delle informazioni riguardo la vita del
macrofago. Nasce come monoblasto a livello di midollo
osseo, circola per un breve tempo nel sangue sotto forma
di monocita, nei tessuti si differenza sotto forma di
macrofago. Il macrofago è molto più grande e ha altre
caratteristiche diverse ; ad esempio ha bisogno di sostenersi, sta sull’impalcatura del tessuto, il monocita no, è
circolante e non ha bisogno di sostenersi e di reggersi con sostegni di vario genere . Soprattutto il macrofago
secerne diverse molecole, ed ha anche recettori che nel monocita non ci sono.
La sua differenziazione avviene a livello dei tessuti, e se c’è un’infiammazione avremo il macrofago attivato.
Se la forma è cronica, si modifica ulteriormente, diventando
più grande, di forma epitelioide, o addirittura fondendosi con
altre cellule , diventando una cellula gigante. Oppure è
presente già all’inizio nella struttura del parenchima, come le
cellule del Kupfer, macrofagi alveolari, osteoclasti (ruolo
attivo importante nel metabolismo osseo) , macrofagi a livello
di sistema nervoso centrale e a livello del rene (cellula
mesangiale ). Quando faremo l’infiammazione nel caso di
insufficienza renale cronica, questabè la cellula responsabile
dell’insufficienza renale.
L’altro aspetto che dovete ricordare e che abbiamo detto
tempo fa, è che il macrofago può essere attivato dal Linfocita
T , attraverso la secrezione di una citochina, che è
l’INFgamma, che è in grado a livello macrofagico di indurre
una sintetasi, con aumento di produzione di ossido d’azoto
dentro il macrofago e rischio di produzione di specie reattive
unendosi con le rispettive specie reattive dell’ossigeno.
Qui vediamo tante altre molecole oltre l’ossido di azoto e le
molecole di ossigeno.
Poi abbiamo già dal macrofago, la possibilità di produrre
fattori di crescita che favoriscono sia il richiamo di fibroblasti,
che loro stessi la produzione di fattori che possono favorire il
riparo del tessuto, neo-angiogenesi. Quindi questi macrofagi
risultano essere essenziali nel ristabilire l’omeostasi di un tessuto danneggiato; però come abbiamo già
ripetutamente detto , un’eccessiva attività di questi può portare a patologia.
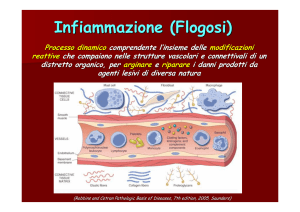
Come si accumulano, l’avrete già visto in immunologia. Perché i monociti vengono richiamati dal circolo?
I monociti andranno nelle sede dove è presente quel micobatterio ad es., o dove c’è l’LDL ossidata. Questo è
dovuto non solo dallo stimolo chemiotattico che da solo non basta.Il monocita infatti cercherebbe di spostarsi
ma urterebbe nell’endotelio (fungendo da barriera), se non ci fossero le citoadesine con le adesine che
permettono di attraversare l’endotelio (VCAM e ICAM).
L’endotelio quindi si modifica a livello locale con l’espressione di citoadesine, di MCP1 nel caso dei monociti, di
molecole di adesione e integrine , al fine di consentire il passaggio. Questo avviene grazie alle citochine che
vengono prodotte a livello tessutale. I macrofagi a livello tessutale riconoscono l’agente lesivo, si attivano ,
mandano delle molecole per “informare” l’endotelio e Ivi inducono la messa a disposizione di molecole di
adesione e sintesi di altre molecole; il meccanismo è identico anche nella forma acuta.
La persistenza continua dello stimolo porta ad un accumulo di tali molecole e qui in forma sintetica vedete
rappresentato tutto.
In ciò possono intervenire anche i linfociti attraverso la produzione ,come abbiamo visto, di INF gamma.
I macrofagi hanno , come ben sapete, la capacità di stimolare i linfociti . Producono molecole che stimolano l
loro attivazione (IL1, TNF alfa ); quindi i macrofagi interagiscono con l’immunità specifica.
Nella forma cronica sono presenti i macrofagi, ma sono presenti in cospicua quantità spesso anche i linfociti.
Questo è il meccanismo che alla fine porta alla presenza contemporanea di entrambi i tipi cellulari.
Il macrofago ovviamente produce molecole sia infiammatorie che antiinfiammatorie; ed è essenziale il
riconoscimento perché il
meccanismo parta, sia acuto che
cronico. Se non avviene il
riconoscimento (attraverso gli
antigeni di istocompatibilità )non
parte nulla; una cellula, che ha
perso gli antigeni di
istocompatibilità sfuggirà dal
controllo immunologico. Qui
abbiamo i vari tipi di linfociti ,
effettori e regolatori, Linfociti T e B,
con produzione di Ig.
L’altra cellula importantissima è il fibroblasto, responsabile della produzione di quella capsula, che consente di
delimitare eventualmente il granuloma, che per il momento è la forma infiammatoria di cui stiamo parlando.
Qui vedete le loro funzioni, produzione di proteine e matrice extracellulare, e anche molecole
antiinfiammatorie. Possono polarizzare inoltre la risposta infiammatoria, attraverso la produzione di citochine
specifiche, IL 12 e IL 4, possono indirizzare le cellule T verso la forma T1 o la forma T2. (questa parte la faccio
velocemente poiché so che l’avete fatta abbondantemente in
immunologia).
Abbiamo già detto le basi che portano alla formazione dell’infiammazione
granulomatosa. Abbiamo visto che la cellula principale è il MACROFAGO,
che può ingrandirsi ed assumere un aspetto epiteliale, e circoscrivere con
altri macrofagi l’agente lesivo. Questo può essere un corpo estraneo , sono
i cosiddetti granulomi non immunologici, ma possono essere anche dei
microorganismi, e allora sono immunologici.
Qui accanto passiamo dalla persistenza dell’agente patogeno, al
reclutamento, e formazione di granuloma, a cui partecipa , come abbiamo
visto prima, la risposta immunitaria cellulo -mediata.
Nella figura sottostante vedete il capillare, e dall’area dove è presente il
danno (o il microorganismo e tutto ciò che deve essere eliminato) sono
stati inviati dei segnali chemiotattici, che hanno modificato e consentito la
migrazione delle cellule verso la zona della lesione. Vedete che in seguito
al loro arrivo si forma un piccolo granuloma, costituto inizialmente da
macrofagi e dai linfociti.
Questi come avrete già visto sono piccole cellule, che se non attivate sono
costituite
solo dal nucleo e non si vede quasi il
citoplasma. Invece i macrofagi hanno l’aspetto
di “uova fritte “, con il cerchio attorno che è il
citoplasma, che si estende attorno al nucleo al
centro, denotandogli questo genere di forma
caratteristica. Chiaramente si può poi
rimuovere tutto , per la restitutio ad integrum;
tuttavia per la persistenza dell’agente lesivo (o
microorganismo) porta ad una necrosi
all’interno (in quanto all’interno c’è poco
nutrimento).
A seconda del microorganismo, abbiamo
caratteristiche specifiche, e la zona necrotica
‘centrale’ , è sempre circondata da cellule
epitelioidi (le cellule di Langhans -> cellula
immunitaria - macrofagi che si sono fusi ) o
cellule giganti polinucleate, ben visibili all’interno del granuloma – da non confondere con la cellula beta, che
costituisce le isole di Langherans .
Qui abbiamo un granuloma , dove non è presente necrosi , dove non vedete macrofagi, linfociti e anche tante
cellule di Langhans.
Quello che abbiamo descritto poco fa era immunologico; però vorrei che consideraste il fatto che le
caratteristiche del macrofago dipendono dal tipo di stimolo.
Esaminiamo il granuloma non immunologico. Qui è presente un corpo estraneo- non ci sono linfociti- il corpo
estraneo (esempio, spina di riccio molto frequente in questo tipo granuloma), è circondato da macrofagi e
naturalmente i macrofagi saranno circondati (il corpo estraneo dovrà essere delimitato) dalla capsula fibrosa. Se
il corpo estraneo dovesse essere di grosse dimensioni possiamo avere delle cellule giganti.
Questi macrofagi cosa stanno cercando di fare ? Di fagocitare questo agente estraneo, sia che sia silice, sia che
sia una spina di riccio, e chiaramente non ci riescono, per cui l’attività fagocitaria è più spiccata.
Notate che non ci sono linfociti ? Invece nel granuloma immunologico, che è quello che è stato indotto da
microorganismi fondamentalmente di tipo immunitario, il macrofago avrà una capacità secretiva importante,
poiché secernerà una notevole quantità di citochine e altre molecole; citochine, che richiamano a loro volta (IL1beta e TNF alfa) macrofagi e i linfociti.
Abbiamo detto che nella forma non immunologica (con l’agente estraneo, cioè non un microorganismo) ci sono
fondamentalmente macrofagi , ma non linfociti (in quanto i macrofagi qui non producono citochine e hanno
infatti dovuto sviluppare una notevole capacità fagocitaria nel tentativo di rimuovere il corpo estraneo). Negli
immunologici, cioè con i microorganismi , i macrofagi producono citochine.
Nel granuloma immunologico vengono attivati macrofagi e linfociti. Le citochine che richiamano i linfociti sono
l’1 e TNF alfa, beta soprattutto. Queste sono delle differenze sostanziali, che consente di distinguerli anche
istologicamente e sarà importante anche dal punto di vista diagnostico, dove l’ uno è di natura infettiva, l’altro
no.
Immaginate un fumatore, i macrofagi residenti del parenchima nel polmone (asfaltato dal fumo per così dire)
presenterà non solo i “macrofagi infarciti” d queste polveri che ha ingerito, ma abbiamo anche la produzione di
molecole che sono localmente pro-infiammatore; abbiamo danno a livello tessutale da compressione. Qui non
si formano granulomi (le infiammazioni croniche non sono tutte di tipo granulomatoso), l’infiammazione è
diffusa, piuttosto di quella specifica granulomatosa.
Vedete questi sono esempi di
infiammazione di tipo granulomatoso.
Questo è un vetrino, e qui una cellula
gigante- con la zona di necrosi, con le
cellule epitelioidi., gli ex macrofagi sono
tutti spariti in quanto sono diventati
cellule epitelioidi poichè stanno
“lavorando” per circoscrivere e rimuovere
l’agente.
L’infiammazione cronica persistente, l’abbiamo vista nei fumatori di lunga data, a livello di colon-infiammazione:
colite , possibile rischio di cancro- dove sono necessarie norme igieniche per evitare il cancro al colon, a livello
di bocca nel caso di protesi che battono persistentemente contro la mucosa , provocando una risposta
infiammatoria e una modificazione dell’epitelio stesso della mucosa. Abbiamo anche problemi a livello gastrico
(come nel caso dell’ helicobacter pylori presente a livello gastrico) che porta a gastrite, formazione di ulcera
gastrica e cancro gastrico.
Quindi vi ho fatto un elenco di patologie croniche. Ovviamente quando parliamo di situazione di rischio, non
vuol dire che tutti quelli hanno ad esempio la bronchite cronica sviluppano cancro o quelli con l’helicobacter
avranno tumore allo stomaco, ma vuol dire che statisticamente nei soggetti a rischio avremo probabilità molto
più alte che si sviluppi la patologia.