D.I. Prof.ssa Rizzo, 23/04/2013
Tiroide e Surrene
[Ad inizio lezione, la professoressa ricorda che la lezione è basata sul “commento delle immagini”. Nel
momento in cui la parola non è contemporaneamente associata all’immagine, la parola perde il suo
valore esplicativo. Dando a lezione dei concetti, è possibile che nello sbobinare – in assenza di
immagini – venga data un'interpretazione completamente diversa. E’ un consiglio che ha voluto dare
vedendo i registratori sul tavolo!]
La didattica riguarda le ghiandole endocrine. Le ghiandole anficrine presentano la doppia funzione di
secrezione interna e di secrezione esterna. Tra le ghiandole endocrine (o ghiandole a secrezione interna)
possiamo annoverare l'ipofisi, la tiroide, le ghiandole surrenali. Tratteremo oggi solo la tiroide e la
ghiandola surrenale.
Tiroide
Forma, posizione e rapporti
La tiroide è una ghiandola a secrezione interna, collocata nel collo e, nello specifico, nella regione anteriore
del collo. Parlando di un organo, qualunque esso sia, è necessario collocarlo topograficamente per meglio
definirne i rapporti e comprenderne i collegamenti vascolari e quant'altro. Occorre vedere dove la
ghiandola tiroide risulta essere collocata. Prima di passare all’esatta collocazione topografica della
ghiandola, è utile fare una breve premessa – relativa alla lezione dell'anno scorso – per mettere in
relazione gli effetti della secrezione della ghiandola tiroidea sotto l'influsso di quelli che sono gli ormoni
secreti dall'adenoipoifisi (o ipofisi anteriore).
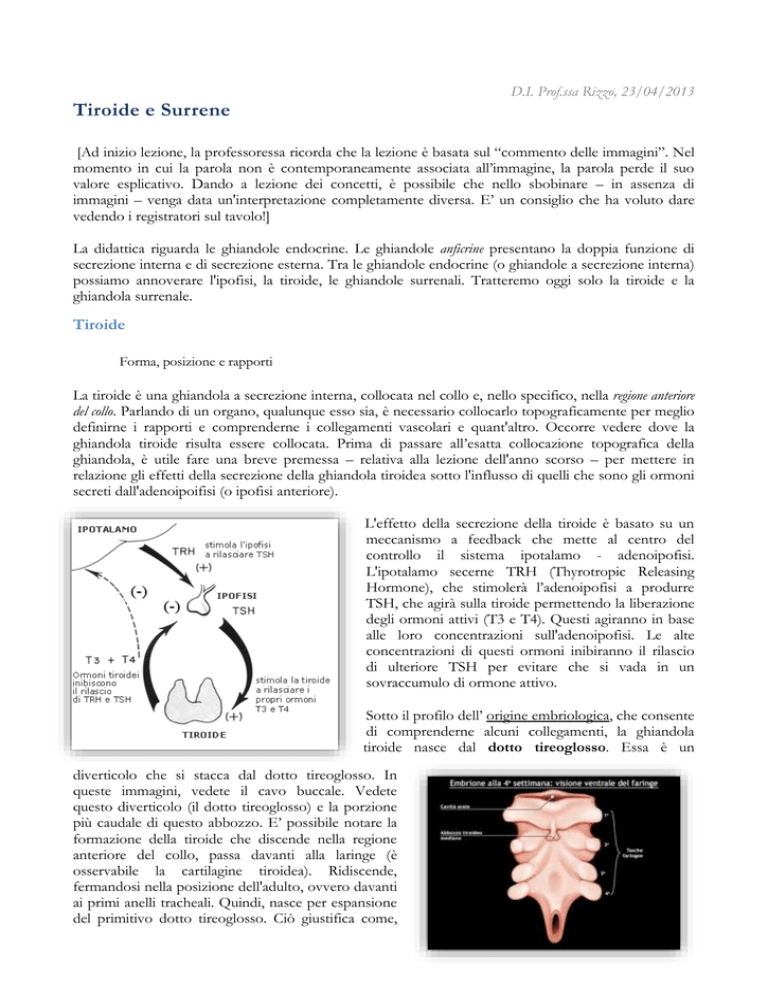
L'effetto della secrezione della tiroide è basato su un
meccanismo a feedback che mette al centro del
controllo il sistema ipotalamo - adenoipofisi.
L'ipotalamo secerne TRH (Thyrotropic Releasing
Hormone), che stimolerà l’adenoipofisi a produrre
TSH, che agirà sulla tiroide permettendo la liberazione
degli ormoni attivi (T3 e T4). Questi agiranno in base
alle loro concentrazioni sull'adenoipofisi. Le alte
concentrazioni di questi ormoni inibiranno il rilascio
di ulteriore TSH per evitare che si vada in un
sovraccumulo di ormone attivo.
Sotto il profilo dell’ origine embriologica, che consente
di comprenderne alcuni collegamenti, la ghiandola
tiroide nasce dal dotto tireoglosso. Essa è un
diverticolo che si stacca dal dotto tireoglosso. In
queste immagini, vedete il cavo buccale. Vedete
questo diverticolo (il dotto tireoglosso) e la porzione
più caudale di questo abbozzo. E’ possibile notare la
formazione della tiroide che discende nella regione
anteriore del collo, passa davanti alla laringe (è
osservabile la cartilagine tiroidea). Ridiscende,
fermandosi nella posizione dell'adulto, ovvero davanti
ai primi anelli tracheali. Quindi, nasce per espansione
del primitivo dotto tireoglosso. Ciò giustifica come,
talvolta, esista una comunicazione, perché questo dotto non si atrofizza, non si involve formando il
legamento tiroioideo e rimane pervio. Durante la migrazione, durante lo sviluppo, è possibile, quindi,
un difetto, un'alterazione embriogenetica.
Consideriamo la posizione della ghiandola nell'adulto. La ghiandola si trova nel collo anteriore a ridosso
del condotto aereo. Si trova collocata – a forma di bisaccia, a forma di sella su un cavallo – sui primi
anelli tracheali, prendendo comunque rapporto anche con le cartilagini laringee. Leggendo l'immagine
(è quello che dobbiamo imparare a fare), possiamo dire che la forma di questa ghiandola è assimilabile
ad una “H”, in cui troviamo una porzione intermedia, ristretta, e due porzioni laterali, più espanse, che
prendono il nome di lobi. I lobi sono tenuti insieme da questa porzione ristretta, che prende il nome di
istmo. La porzione ristretta prende rapporto in modo intimo e stretto con la fascia tracheale, con i
primi anelli tracheali. Mentre i lobi, che risultano essere espansi soprattutto in senso craniale,
raggiungono anche lo scudo laterale della cartilagine tiroidea.
Questa è la forma naturale e fisiologica della ghiandola, dove
possiamo notare la porzione istmica più piccola e le porzioni
laterali, i lobi, più grandi, che sotto il profilo funzionale non
presentano diversificazioni. La funzione secretoria dell'istmo
è totalmente sovrapponibile alla funzione secretoria dei lobi.
La porzione istmica non è una porzione ipofunzionante.
Oltre alla presenza di questa struttura standard, ne possiamo
apprezzare un'altra – non sempre presente, ma comunque
fisiologica dove rintracciabile – rappresentata dalla presenza
di un terzo lobo, il cosiddetto lobo piramidale. Questo
abbozzo di piramide si stacca dalla porzione superiore
dell’istmo e raggiunge con la sua punta, col suo apice, talvolta
anche l’osso ioide, che è collocato sopra la cartilagine tiroidea
e tenuto – per mezzo della membrana tiroioidea – alla
cartilagine della laringe. Il lobo piramidale può essere definito
quale il residuo di quello che era il dotto tireoglosso.
In questa immagine, possiamo incominciare a prendere coscienza dei rapporti della ghiandola stessa. Ci
troviamo nella regione anteriore del collo – adesso faremo un breve excursus su quelli che sono i limiti
topografici di tale regione – e ci troviamo nella
regione laterale della trachea e nella regione
laterale dell’esofago e, quindi, nella continuazione
caudale dello spazio latero-faringeo. In questa
regione – nella regione laterale della faringe –
trova passaggio il fascio vascolo nervoso del collo.
Poiché questi grossi vasi discendono nella regione
toracica, uno dei rapporti è col fascio vascolo
nervoso del collo. E, quindi, con quali strutture?
La carotide comune, la giugulare interna ed il nervo vago.
Il nervo vago si pone tra la giugulare interna e la
carotide comune. Nell’angolo diedro, però. E’
posto posteriormente all’angolo formato da questi
due grossi vasi. Tra i rapporti della ghiandola
tiroide c’è il rapporto con il fascio vascolo nervoso
del collo, che è tenuto insieme da una guaina di pertinenza della fascia cervicale media che ne
costituisce una struttura unica. La pars membranacea, che rappresenta la parete posteriore della trachea,
prenderà rapporti con l’esofago. La ghiandola, essendo tendenzialmente convessa, è come se
abbracciasse tale struttura. In questo modo, le porzioni posteriori dei lobi tiroidei raggiungono
l’esofago, con il quale contraggono rapporti.
E’ molto più semplice studiare l’anatomia sulle immagini piuttosto che soltanto su un dattiloscritto, su
un qualunque testo. Perché l’anatomia è una scienza visiva. Bisogna necessariamente collocare ciò che
c’è scritto con un’immagine, perché si tratta di cose che non è facile immaginare. Quando sentiamo
qualsiasi parola, ad esempio “elefante”, noi associamo subito alla parola l’immagine. Quando noi
parliamo di spazio laterofaringeo, ma non abbiamo mai visto uno spazio laterofaringeo, continueremo
ad ascoltare questo soggetto che ci parla dello spazio laterofaringeo, ma non riusciamo ad immaginarlo
nella nostra testa. Questo serva anche in sede di esame: alla domanda, la prima cosa che dovete fare è
rievocare l’immagine, non quello che c’era scritto nel libro. E dall’immagine ripetere, in forma quasi
semiautomatica, leggendo nella vostra mente l’immagine. Questo vi aiuta tantissimo a fare un esame più
razionale, un po’ più logico senza tanta ansia che purtroppo è quella che assale agli esami. Ed è
normale, considerando che si tratta di un esame con un impatto sicuramente maggiore per mole e per
difficoltà rispetto ad altri.
Tornando alla didattica, quelle dette sono nozioni che possiamo trarre già dalle immagini. La ghiandola
ha una forma ad “H”, con istmo e lobi. Abbraccia i primi anelli tracheali e, con la porzione superiore
(ovvero craniale) dei lobi, si spinge fino a contrarre rapporti con la cartilagine tiroidea della laringe. I
lobi posteriori abbracciano l’esofago, che è a diretto contatto con la parete posteriore della trachea. Ai
lati, troviamo il rapporto con il fascio vascolo nervoso del collo. Questa è la prima parte per definire la
ghiandola nella sua completezza.
Limiti del collo
Parlando del collo, possiamo riferirci al
collo di Modigliani, oppure al vero e
proprio collo anatomico, che si discosta
tantissimo dalla visione sterile del collo,
perché comincia dal limite superiore del
torace. Il limite inferiore del collo è dato
da una linea passante per l’incisura
giugulare dello sterno, che prosegue a
livello dell’articolazione sternoclavicolare,
risale (fate il gioco dell’asse cardiaco con
la penna), segue il margine superiore
della clavicola, arriva all’articolazione
acromio-clavicolare (con la scapola),
passa posteriormente e si unisce con
l’articolazione
acromio-clavicolare
controlaterale, passando per la settima
vertebra cervicale. La base del collo è
molto più ampia rispetto a quella che normalmente immaginiamo. Il limite superiore è dato dal margine
inferiore della mandibola, dall’angolo mandibolare, dalla regione mastoidea (sotto il meato acustico),
linea nucale (regione posteriore). Le donne lo sanno bene, quelle che – andando avanti con gli anni –
perdono il contatto della cute col muscolo pellicciaio, che sta immediatamente sotto, ovvero col
muscolo platisma, perché non c’è la fascia d’adesione ed ecco che i primi segni capitano proprio nel
sottomento, nella regione del collo. Nel momento in cui vado a dire che la ghiandola tiroide si trova nel
collo ho detto ben poco, perché è una regione troppo ampia. Cerchiamo di suddividere questa regione
in regioni topograficamente più piccole e più facilmente individuabili.
POSTERIORE
COLLO
Margine anteriore muscolo trapezio
ANTERIORE
Collo propriamente detto
Anteriore
Laterale
- Sopraioideo
- Sternocleidomastoideo
- Sottoioideo
- Sopraclavicolare
Nel collo, è presente una regione posteriore, data dal limite del muscolo trapezio. Il margine laterale
segna il confine tra la regione posteriore e la regione laterale ed anteriore. Tutto ciò che sta davanti al
muscolo trapezio è la regione antero-laterale. La regione antero-laterale del collo – è importante,
soprattutto, la regione anteriore muscolare, perché la tiroide contrae rapporti in modo particolare con
questa regione – viene suddivisa in una regione anteriore propriamente detta, individuata in relazione
alla posizione dell’osso ioide e, rispetto a questo, si avranno la regione muscolare sopraioidea e la
regione muscolare sottoioidea. La regione anteriore del collo è individuata dall’osso ioide, dai muscoli
sopraioidei e dai muscoli sottoioidei. Rispetto alla regione anteriore, se ci spostiamo lateralmente,
troviamo la regione laterale, ovvero la regione del muscolo sternocleidomastoideo e la regione
sopraclavicolare, cioè quella piccola regione che rimane tra il muscolo sternocleidomastoideo ed il
margine anteriore del trapezio. Nella regione anteriore, al di sotto della regione muscolare, abbiamo la
regione o loggia viscerale, cioè quello spazio impari e mediano che si trova posteriormente ai muscoli,
caratterizzato da tiroide, trachea ed esofago, che occupano la regione più interna della regione anteriore
del collo.
Riassumendo: regione anteriore, sopra-ioidea e sotto-ioidea; regione laterale, comprende lo
sternocleidomastoideo e la regione sopraclavicolare; regione impari e mediana, che prende il nome di
loggia viscerale. Nella regione laterale, insieme alla regione dello sternocleidomastoideo, troviamo lo
spazio vascolare, cioè la presenza dei vasi, della carotide comune, della giugulare interna e del nervo
vago.
Possiamo individuare, osservando un’immagine, la regione anteriore, la regione laterale, la regione
sopra-clavicolare (una piccola regione), la regione cervicale laterale. Il muscolo trapezio indica che
siamo nella regione posteriore. Il margine anteriore del muscolo trapezio segna il confine tra la regione
posteriore, che non trattiamo, e la regione antero-laterale. Prendendo in esame la sola regione anteriore,
troviamo l’osso ioide. Troviamo la regione sopraioidea, anche detta regione sottomentoniera. Se ci
spostiamo in basso, vediamo la regione sottoioidea, dove troveremo il triangolo muscolare, in cui si
troverà localizzata la ghiandola tiroide. Da una grande cartina geografica, stiamo facendo quadrati
sempre più piccoli per andare ad individuare il quadrato più piccolo entro cui circoscrivere la ghiandola
tiroide. La regione vascolare si trova adiacente alla regione del muscolo sternocleidomastoideo. E’
possibile individuare i muscoli digastrici, il muscolo miloioideo. Sopra l’osso ioide vi sarà la regione
sopraioidea, che non ha alcun rapporto con la ghiandola tiroide. Nella regione cervicale anteriore, è
visibile il triangolo sottomandibolare, il triangolo sottomentoniero ed il triangolo muscolare, quello che
è presente nella regione sottoioidea, dove troviamo i muscoli sternoioideo, sternotiroideo, tiroioideo ed
omoioideo, cioè i muscoli sottoioidei. In questa regione, in questo piccolo triangolo muscolare,
troviamo la ghiandola tiroide, le ghiandole paratiroidi e la laringe.
Guardando una sezione sagittale, è
possibile vedere come la ghiandola
con la trachea risulti essere avvolta
dalla fascia viscerale. Nel collo,
ogni gruppo muscolare, com’è
visibile a livello dei muscoli
dell’addome o anche dei muscoli
degli arti, è tenuto insieme da
fasce. A livello della regione
cervicale, sono presenti la fascia
cervicale superficiale, la fascia
cervicale media, la fascia cervicale
profonda e, in aggiunta, la fascia
viscerale, cioè quella localizzata
nello spazio impari e mediano, che
raggruppa ghiandola, trachea ed
esofago. Verso l’esterno, si
troveranno la fascia genioioidea, la
fascia cervicale superficiale, la
fascia cervicale media. E’ presente
anche la fascia bucco-faringea. Poi
troviamo la fascia cervicale
profonda o pre-vertebrale, proprio
perché sta davanti alle vertebre.
Rapporti
Lo spazio triangolare (triangolo dei muscoli) si trova nella regione anteriore sottoioidea. I muscoli sono:
lo sternotiroideo (il più profondo); sternoioideo, (il più superficiale). Quello che passa sopra è il
muscolo omoioideo. I muscoli più profondi, ovvero lo sternotiroideo ed il tiroioideo, contrarranno
rapporti con la ghiandola tiroide. Tutto questo discorso è stato fatto per comprendere quali sono i
rapporti della ghiandola e per vedere qual è la parte ispezionabile della ghiandola. Il piccolo triangolo
che rimane palpabile della ghiandola, che corrisponde all’istmo ed eventualmente alle regioni paraistmiche della ghiandola, è la regione compresa tra i muscoli sternotiroidei, ovvero i più profondi dei
muscoli sottoioidei. Ecco perché la regione anteriore del collo topograficamente va studiata con una
certa accuratezza perché, se si conosce bene questa, tutti i rapporti di questa regione (vedi anche i
rapporti della laringe) diventano più semplici da comprendere e da ricordare.
I muscoli della regione antero-laterale sono avvolti dalla fascia cervicale superficiale. I muscoli
sottoioidei possono essere distinti in muscoli profondi, che sono lo sternotiroideo ed il tiroioideo, ed in
muscoli più superficiali, che sono il muscolo omoioideo (che origina dalla scapola) ed il muscolo
sternoioideo. La ghiandola può avere un rapporto diretto solo con i muscoli profondi. Però, sia lo
sternotiroideo che lo sternoioideo, contribuiscono alla delimitazione di quello spazio che da l’accesso e
la palpabilità diretta alla ghiandola.
La tiroide è una ghiandola liscia, anche se l’aspetto è mammellonato, perché presenta una superficie
fortemente irregolare poiché è una ghiandola a follicoli. E’ una ghiandola che, in relazione alla
ipofunzionalità di parte del tessuto, può andare incontro ad ipertrofia, cioè una parte di tessuto aumenta
di dimensioni per sopperire il mancato funzionamento di un’altra parte di tessuto. Da qui, le cosiddette
“cisti”, che possono essere di natura acquosa o parenchimatosa, come nelle altre ghiandole. Altra
condizione non fisiologica correlata alla tiroide è il “gozzo”, con persone dal collo enorme. Alla
palpazione, per prima è rintracciabile la regione istmica, di cui è importante considerare la consistenza
ed un’eventuale variazione di essa. Oppure la presenza di rilievi o di alterazioni nella sua morfologia
esterna.
I rapporti muscolari sono quelli dati con i muscoli sottoioidei, più con i muscoli profondi che con quelli
superficiali. La faccia esterna, la convessità della ghiandola, ha rapporti diretti con i muscoli sottoioidei.
Importante è il rapporto intimo che si ha tra la faccia convessa della ghiandola e la faccia esterna della
trachea, ricordando che la fascia tracheale (ovvero la fascia che percorre tutta la trachea) è a tal punto
adesa alla fascia tiroidea che, tra di esse, a livello dell’istmo e a livello dei lobi, si vengono a determinare
delle vere e proprie strutture legamentose. In questa immagine, possiamo apprezzare la presenza dei
muscoli, sterno-tiroideo e sterno-ioideo, ed i rapporti con il fascio vascolo nervoso del collo. Siamo in
una sezione trasversale. Nell’angolo diedro formato dall’esofago e dalla trachea decorre il nervo
laringeo ricorrente. I lobi della tiroide vanno ad abbracciare posteriormente l’esofago. E’ presente un
rapporto importantissimo con il nervo laringeo ricorrente, sia quello di destra che quello di sinistra.
Questo rapporto è importante perché qualsiasi aumento volumetrico della ghiandola comprime il nervo
laringeo ricorrente, che è un nervo motorio, è un nervo che nasce dal X paio di nervi cranici e che ha la
funzione di dare motilità al muscolo di natura intrinseca della laringe. Comprimendo questo muscolo, si
avrà un’alterazione fonatoria. Un campanello di allarme in un soggetto può essere dato non
dall’aumento volumetrico della ghiandola, perché se aumenta di volume in profondità all’esterno non
l’apprezziamo, ma un sintomo indiretto potrebbe essere un’alterazione della voce, del tono della voce,
determinata proprio dalla compressione meccanica. Questo è possibile solo ed esclusivamente grazie ad
una conoscenza topografica. Ecco la correlazione tra l’anatomia su cadavere e l’anatomia clinica.
Vedete la fascia peritiroidea. C’è il rapporto intimo tra la faccia convessa della tiroide e la trachea. La
ghiandola poggia anche sulla cricoide. Da ciò, è facile comprendere come un aumento volumetrico,
soprattutto in clinostatismo, può dare difficoltà respiratorie per la compressione che si ha a livello della
glottide e, quindi, a livello delle corde vocali, visto che la cricoide posteriormente sorregge le aritenoidi
e che la cartilagine tiroide anteriormente lega i legamenti vocali. Dunque, potrebbe esistere una
compressione con difficoltà respiratorie notturne.
La ghiandola tiroide ha un rapporto molto importante con le ghiandole paratiroidi. Le paratiroidi sono
quattro, simmetriche, due per lato, e trovano alloggio all’interno del parenchima ghiandolare tiroideo.
La porzione posteriore della ghiandola tiroidea contrae rapporti con le ghiandole paratiroidi. I lobi,
posteriormente, accolgono le paratiroidi.
L’origine del nervo laringeo ricorrente
Il nervo vago discende, localizzato posteriormente tra la giugulare e la carotide. In questo caso, ci
troviamo a destra: passa sotto la succlavia, risale e, nel risalire, si pone tra la trachea e l’esofago.
Discende e, in corrispondenza della succlavia, emette un collaterale e risale. Si pone tra l’esofago e la
trachea. Passa al di sotto dell’arteria tiroidea inferiore, perché deve risalire per arrivare alla laringe. Passa
al di sotto dell’arteria tiroidea inferiore e, per poterlo osservare, nell’immagine è stato scostato il lobo
della tiroide.
Vascolarizzazione della regione inferiore
La tiroide, come la maggior parte delle ghiandole a secrezione interna, ha una ricca vascolarizzazione,
perché, giustamente, il prodotto di secrezione deve essere emesso nel circolo sanguigno. La
vascolarizzazione della tiroide è affidata non ad una sola arteria pari e simmetrica, ma a più arterie
(come anche per le ghiandole surrenali). Si distinguono arterie tiroidee inferiori ed arterie tiroidee
superiori. Le arterie tiroidee inferiori nascono dal tronco tireocervicale. Il tronco tireocervicale è un
tronco che nasce dall’arteria succlavia, dopo l’origine dell’arteria vertebrale. Dall’arteria succlavia nasce
l’arteria vertebrale, che si impegna nei forami trasversali del tratto cervicale per poi confluire con la
controlaterale e dare vita all’arteria basilare. L’arteria tiroidea inferiore nasce dal tronco tireocervicale,
che nasce dall’arteria succlavia, dopo che questa ha dato l’arteria vertebrale. Il tronco tireocervicale
fornisce l’arteria soprascapolare, l’arteria occipitale e l’arteria tiroidea inferiore. Si continua con il nome
di arteria cervicale ascendente. Il tronco tireocervicale continua, piega medialmente e va a vascolarizzare
la regione inferiore, con alcuni rami che penetrano all’interno della ghiandola ed altri, invece, che si
mantengono in superficie e vanno ad anastomizzarsi con quelli controlaterali, andando a formare la
cosiddetta arcata vascolare sotto-istmica. I rami che rimangono all’esterno, quindi, si portano verso la
regione istmica, confluendo con i rami esterni della tiroidea inferiore controlaterale e formano l’arcata
vascolare sotto-istmica.
Legamenti
Consideriamo la correlazione esistente tra il fascio vascolo nervoso del collo e la fascia cervicale media.
La guaina che avvolge il fascio vascolo nervoso del collo con la fascia cervicale media, la presenza della
guaina peri-tiroidea, che è fortemente adesa con la fascia tracheale. In alcuni punti, questi aderiscono
con del tessuto connettivo lasso, a formare dei veri e propri legamenti. A livello della trachea ed a livello
della fascia della faccia convessa della tiroide, si vengono a formare dei legamenti, che prendono il
nome di legamenti tiroidei laterali e legamenti mediali. I legamenti mediali sono quelli della regione
istmica. I legamenti laterali sono quelli dei lobi. La ghiandola rimane ancorata ed è impossibilitata a
muoversi al di là della fascia viscerale del collo proprio per la presenza di questo tessuto connettivo
lasso, che si va a stabilire tra la trachea e la faccia convessa della ghiandola stessa. Esiste un altro
legamento, il legamento tiroioideo. Il lobo piramidale può risalire fino al margine inferiore dell’osso
ioide ed ha il suo legamento, il legamento tiroioideo. All’interno di questo legamento può esistere, a
volte, questo terzo lobo, che prende il nome di lobo piramidale del Morgagni. E’ un lobo accessorio e,
qualora presente, sarà anch’esso funzionante. Non esiste una parte della tiroide che non svolga le sue
funzioni secretive.
La ghiandola è a contatto anche con i muscoli della laringe. Vediamo la membrana crico-tiroidea, il
muscolo crico-tiroideo. Ecco il motivo per cui l’aumento volumetrico della ghiandola può dare disturbi
anche a livello della respirazione e della fonazione. Questa è la membrana crico-tiroidea, questa è la
cartilagine tiroide, sotto ci sarà la cricoide e questo è il muscolo crico-tiroideo.
Rapporti completi. Fascio vascolo nervoso, vedete le fibre radiali, vedete la presenza del nervo laringeo
ricorrente. La guaina peri-tiroidea è fortemente aderente alla loggia, questa è la fascia viscerale. Quella in
neretto è la fascia viscerale, che tiene unita la trachea con la ghiandola. Questa, invece, è la fascia peritiroidea. In questo caso troviamo la presenza del tessuto connettivo che mi forma i veri e propri
legamenti laterali.
Questa immagine non c’entra niente con la conoscenza anatomica. Però, la porto e, dove esiste la
possibilità di portare una correlazione, porto sempre immagini cliniche per supporto all’anatomia,
perché vorrei stimolare l’osservazione di ciò che abbiamo visto in un disegno anatomico in quello che
sarà il disegno ecografico. Perché, se dovrete fare i medici, certo non lo farete su un disegno e saranno
pochi quelli che lo faranno su un cadavere. Per cui, avrete rapporti con una struttura umana, dinamica
ed in cambiamento. Le strutture vuote e le regioni vascolari, ecograficamente, appaiono nere, mentre le
regioni parenchimatose appaiono più o meno bianche sabbiose. E’ un’ecografia tiroidea. Dobbiamo
cercare di trovare in questa immagine le strutture che abbiamo visto finora nei disegni anatomici. La
struttura al centro è nera, può essere aria: è la trachea. Tutto attorno vi è un’immagine morfologica che
tende ad abbracciare la trachea: è la ghiandola tiroide. La porzione laterale dei lobi contrae rapporti col
fascio vascolo nervoso del collo. Le strutture nervose non le vedete. Con un’immagine radiologica non
avremmo visto niente e
con una TAC o
risonanza non avrebbe
avuto significato. La
differenza
in
un’immagine sagittale o
in
un’immagine
trasversale nasce dal
posizionamento di una
sonda, che può essere
messa in verticale o in
orizzontale.
L’immagine trasversale
o l’immagine verticale
non devono essere
guardate nello stesso
modo in cui viene
osservato
anatomicamente
un
piano
sagittale,
perfettamente sagittale, o
un piano trasversale, perfettamente trasversale. E’ l’inclinazione e la posizione di una sonda a variare il
piano di osservazione. Mettendola in verticale, avremo una visione trasversale. Orizzontale, viceversa. Il
piano dipende dalla posizione in cui si mette la sonda, dalla posizione acquisita dal soggetto. Possiamo
avere un’ecografia col soggetto leggermente spostato lateralmente o in altro modo. Al di là di questi
particolari di tipo tecnico-ecografico, occorre fare il paragone tra l’immagine ecografica e l’immagine
morfologica. E’ osservabile il rapporto intimo che si ha col fascio vascolo nervoso del collo. Non
possiamo guardare strutture nervose perché ecograficamente non è possibile metterle in evidenza.
L’indagine d’elezione per lo studio e l’osservazione del tessuto nervoso è la risonanza magnetica.
Possiamo mettere in evidenza i rapporti intimi con la trachea e con il fascio vascolo nervoso del collo.
Possiamo anche comprendere che la funzionalità della ghiandola è uguale in tutti i campi, perché
l’immagine sabbiosa è la stessa nelle porzioni dei lobi ed è uguale nella porzione dell’istmo e nella
porzione del lobo controlaterale. In caso di differente distribuzione funzionale (o dove essa è presente),
avremo immagini ipoecogene, iperecogene, cioè molto dense,
poco dense, avremo un’alterazione.
Per provare ulteriormente la normofunzionalità della
tiroide, ecco una scintigrafia tiroidea che utilizza la capacità
della captazione dello iodio. Le regioni rosse sono le più
funzionanti ed a mano a mano si riduce il funzionamento.
Entrambi i lobi risultano funzionanti. Anche la porzione
istmica risulta funzionante, meno della parte centrale ma è
sempre funzionante.
Tutto quello che abbiamo detto finora è racchiuso in questa
immagine. Vedete la regione muscolare, il triangolo
muscolare, la piccola porzione ispezionabile, quella istmica.
Vedete la cartilagine cricoide, la membrana crico-tiroidea, la
cartilagine tiroide. E quello che si apprezza è il muscolo crico-tiroideo, che risulta essere coperto dal
muscolo sternoioideo e dal muscolo sterno-tiroideo. Questi sono tutti i rapporti. La maggior parte dei
rapporti della ghiandola sono con le strutture muscolari, muscoli sottoioidei e con la muscolatura
intrinseca della laringe.
Nervo laringeo ricorrente
Andiamo a guardare l’ultimo nervo, il nervo
laringeo di sinistra, che, al pari del nervo
laringeo destro, nasce dal nervo vago (X paio di
nervi cranici). Per quanto riguarda il nervo
laringeo di destra, l’origine è a livello della base
del collo. Per quanto riguarda il nervo laringeo
di sinistra, il suo punto di emergenza è nel
torace. Se si fa una sezione trasversale al di
sotto dell’emergenza del nervo laringeo
ricorrente di destra, troveremo un solo nervo
laringeo ricorrente, quello di sinistra. Al di sotto
di T2, non troveremo niente. Dovremmo farlo
attorno a T3/T4 per trovare solo il nervo
laringeo ricorrente di sinistra, perché nasce al di
sotto dell’arco dell’aorta e, quindi, come
proiezione a livello del torace è a livello di T3,
perché l’arco dell’aorta termina a livello di T4.
E’ chiaro che l’arco si trova superiormente
rispetto alla fine dell’arco. Quindi, il punto di emergenza del nervo laringeo è intorno a T3. L’anatomia
non è da ricordare, è da ragionare! Riflettere! Creare i collegamenti ed approfondire vari aspetti. Il nervo
laringeo ricorrente di sinistra sale, ha sempre il medesimo rapporto, al pari del nervo laringeo ricorrente
di destra.
Vascolarizzazione della regione superiore
L’arteria tiroidea inferiore nasce dal tronco tireocervicale. L’arteria tiroidea superiore nasce dall’arteria
carotide esterna. Dall’arteria carotide esterna, subito quasi al di sopra della biforcazione della carotide
comune in carotide interna e carotide esterna, nasce l’arteria tiroidea superiore, che scende nella regione
inferiore, fornisce l’arteria laringea per la laringe, che si immette perforando la membrana tiroioidea, e si
porta alla vascolarizzazione della porzione superiore della ghiandola. Anch’essa, al pari dell’arteria
tiroidea inferiore, oltre a dare i rami che penetrano nella ghiandola, darà dei rami che rimarranno nello
strato superficiale ed andranno a congiungersi con i controlaterali, formando l’arcata istmica superiore.
Questa ghiandola l’abbiamo vascolarizzata nei lobi superiori ed inferiori e nell’istmo nella porzione
superiore ed inferiore.
Manca una sola arteria, cioè l’arteria tiroidea ima, un’arteria tiroidea incostante, non sempre presente,
che può nascere dal tronco brachicefalico, è impari e mediana, e raggiunge l’arcata vascolare istmica
inferiore, con la quale poi si getta e si anastomizza. Questa arteria non sempre è presente. Laddove è
presente, la maggior parte dei testi indicano che nasca dal tronco brachiocefalico.
Domanda: “C’è qualche tipo di correlazione tra questo tipo di vascolarizzazione e l’ipertiroidismo?”
No, l’ipertiroidismo nasce generalmente da una maggiore secrezione di ormone o di TSH. Nei testi
(consultati) non c’è correlazione tra arteria ima ed ipertiroidismo. I meccanismi dell’ipertiroidismo o
dell’ipotiroidismo sono meccanismi a feedback. In relazione alla maggiore o minore quantità di ormone
attivo circolante, si libera il releasing factor dell’ipotalamo, che va a stimolare il TSH di secrezione. Per
cui non è una questione di vascolarizzazione maggiore o minore, come si ha, invece, nei soggetti che
presentano i noduli ipertrofici, dove formano una neovascolarizzazione che può andare incontro a
degenerazione. Nel soggetto che presenta ipotiroidismo o ipertiroidismo, la presenza dell’arteria
incostante (arteria ima) non c’entra, perché non è l’apporto vascolare a determinarlo, essendo un
meccanismo a feedback. Se il meccanismo a feedback funziona, il maggiore o minore apporto di sangue
non può giustificare l’ipotiroidismo o l’ipertiroidismo.
Domanda: “La vascolarizzazione del lobo piramidale?”
La vascolarizzazione del lobo piramidale è affidata, essendo nella porzione sopraistmica, alle arterie
tiroidee superiori.
Avendo parlato della vascolarizzazione, si comprende come elevata sia la pericolosità nelle
tracheotomie, svolte nei soggetti che, a causa di uno spasmo o di una mancata respirazione ( dovuta ad
edema della glottide o all’ingestione di un corpo estraneo o per una crisi allergica e, quindi, una crisi
anafilattica), bisogna intervenire creando dall’esterno un varco di accesso sotto-cricoideo, sotto-glottico,
per l’aria. Avendo parlato di tutte le arcate vascolari e, aggiungendo anche la presenza delle vene
inferiori che si gettano nelle vene anonime, è evidente che in qualunque approccio chirurgico su questa
regione il rischio di un sanguinamento profuso nel soggetto è sicuramente elevato, perché è una regione
molto vascolarizzata. Non sto parlando della tiroidectomia, dove c’è programmazione. Sto parlando di
un intervento di urgenza in un soggetto a cui deve essere fatta una tracheotomia d’urgenza, perché
rischia il soffocamento.
Struttura
E’ una ghiandola a follicoli. I
follicoli non sono individuati,
l’uno rispetto all’altro, da una
trama di natura connettivale.
All’esterno, la capsula tiroidea è
di natura connettivale ed invia
all’interno dei tralci che, però,
non vanno ad individuare (come
a livello epatico) il lobulo e,
quindi, la struttura morfofunzionale. Questi follicoli li
troviamo disseminati all’interno
della struttura tiroidea e
possiamo apprezzarne di diverse
grandezze: follicoli grandi e
follicoli più piccoli. Non tutti
presentano lo stesso stadio
funzionale. Un follicolo qualsiasi
è caratterizzato dalla presenza
delle cellule follicolari o tireociti.
All’esterno troviamo la presenza
delle cellule parafollicolari e
dei capillari, che sono notevoli,
essendo che questi devono
andare a captare l’ormone attivo.
La cellula follicolare si presenta
voluminosa e, d’altronde, non
potrebbe essere una cellula
piatta, perché deve secerne.
Deve essere una cellula colonnare, una cellula cubica o cilindrica. La regione interna delimitata dalla
porzione apicale dei tireociti è occupata dalla colloide, secreta dai tireociti stessi.
La cellula follicolare presenta, nella porzione apicale, i vacuoli di secrezione, che sono i vacuoli di
colloide che vengono immessi nel lume del follicolo. Il nucleo è in posizione parabasale e
l’ergastoplasma è molto voluminoso. La cellula parafollicolare è una cellula a fiasco, capovolta. Il
nucleo, di forma ovale, è un po’ eccentrico. Sono evidenziabili vacuoli elettrondensi, che presentano un
alone trasparente periferico. Questa cellula non ha affatto le caratteristiche – nemmeno degli organuli
citoplasmatici – di una cellula piatta. Poiché non tutti i follicoli presentano lo stesso stadio funzionale,
essendoci follicoli attivi e follicoli non attivi, sarà possibile vedere che la cellula che, nel follicolo attivo,
è molto alta, nel follicolo inattivo si presenta bassa, come se fosse una cellula pavimentosa. Non è una
cellula pavimentosa, perché è una cellula in grado di secernere, una cellula con un corredo
ergastoplasmatico notevole. E’ una cellula che presenta di mitocondri abbondanti e vacuoli
elettrondensi. Tuttavia, questa cellula va incontro a modificazione delle sue caratteristiche in relazione al
suo stato funzionale. Guardando un follicolo attivo, troveremo cellule alte. Osservando un follicolo
inattivo, troveremo una cellula bassa. All’interno della struttura istologica della ghiandola, troveremo
follicoli grandi, follicoli più piccoli e, dunque, follicoli attivi, follicoli inattivi. Caratteristica è la presenza
di cellule basse nell’inattivo, alte nel follicolo attivo. Osservando un follicolo, se troviamo delle cellule
piatte siamo davanti ad un follicolo inattivo. In un’immagine, le cellule sono più voluminose e si sta
procedendo al riassorbimento dell’ormone da immettere in circolo. Nelle cellule piatte, vi è l’assenza del
cosiddetto “bordo a pettine” sulla porzione apicale delle cellule e siamo di fronte ad un follicolo
inattivo. I follicoli si presentano di varie dimensioni, non hanno tutti la stessa caratteristica. La trama
connettivale va a suddividere la tiroide, ma non ne va ad individuare la struttura morfo-funzionale.
Le cellule parafollicolari – che si trovano all’esterno – sono delle cellule neuroendrocrine. I tireociti e
l’intera ghiandola tiroidea hanno un’origine ectodermica, perché si formano dal dotto tireoglosso. Le
cellule parafollicolari sono delle cellule neuroendrocrine e la loro origine dipende dal sistema nervoso
centrale e, quindi, dalla cresta neurale, che da origine – per suddivisione – all’intera parte del sistema
nervoso. L’ormone che viene secreto dalle cellule parafollicolari è la calcitonina, che è l’antagonista del
paratormone (secreto dalle paratiroidi).
Surrene
Forma posizione e rapporti
La ghiandola surrenale, dal punto di vista macroscopico, è stata già ampiamente trattata nella didattica
sul rene.
Le ghiandole surrenali sono due strutture pari e simmetriche,
che si trovano a ridosso della porzione apicale del rene
destro e del rene sinistro. Esse presentano un aspetto
differente a destra ed a sinistra. A livello del rene di destra,
possiamo parlare di una struttura che presenta una forma
pressoché triangolare, poggiata sulla porzione apicale del
rene, che è spostato medialmente. Forma triangolare o
meglio piramidale (essendo tridimensionale). Il surrene di
destra presenta, quindi, una forma piramidale, la cui base
poggia sul polo superiore del rene. Esiste una leggera
convergenza dei poli superiori dei reni verso la parte mediale
e, quindi, i poli inferiori dei reni tendono a divergere.
Pertanto, la ghiandola surrenale sembra un po’ poggiata come
il cappello sulle 23, un po’ spostata medialmente. La ghiandola surrenale di sinistra presenta una forma
a semiluna. Non hanno la stessa morfologia, ma presenteranno le stesse caratteristiche strutturali e la
stessa funzione. Diversi saranno anche i rapporti a destra ed a sinistra. A destra, i rapporti sono
esclusivamente con quella regione del fegato che corrisponde all’aria nuda. Nel fegato, medialmente e
posteriormente all’impronta renale, si trova l’impronta surrenale, localizzata a livello dell’aria nuda
epatica. L’aria nuda nasce dal punto di riflessione del peritoneo viscerale epatico in parietale. Nello
specifico, dal legamento coronario, ovvero dal foglietto superiore e da quello inferiore del legamento
coronario. Nel punto in cui questi due foglietti si ribaltano per diventare parietale, lasciano scoperta una
porzione di fegato, che prende il nome di aria nuda del fegato, che contrae rapporti con la porzione
superiore del rene e, medialmente e posteriormente, con la ghiandola surrenale. A sinistra, troviamo il
rapporto con il peritoneo parietale, che ha tappezzato la parete addominale posteriore, passando sopra
il pancreas, la porzione sovramesocolica del pancreas e, per mezzo di questo – per mezzo della borsa
omentale o retrocavità degli epiploon –, con la parete posteriore dello stomaco. Anche con il fondo
dello stomaco. Questi sono i rapporti che possiamo avere a destra ed a sinistra. La regione posteriore,
sia a destra che a sinistra, contrae rapporti con il diaframma e con il seno costo-diaframmatico durante
le inspirazioni profonde. La pleura affonda nello spazio costo-diaframmatico durante le inspirazioni.
Parlando del rene, è possibile mettere in evidenza la presenza della fascia renale, tessuto connettivo
sottoperitoneale che va a sdoppiarsi, formando una fascia pre-renale ed una fascia retro-renale. Questa
fascia è fortemente aderente alla fascia trasversalis e va a fondersi, anteriormente, con la controlaterale,
posteriormente con i corpi vertebrali. Superiormente va a fissarsi al diaframma. La fascia renale
anteriore invia un setto che consente alla ghiandola surrenale di staccarsi dal polo superiore del rene e di
avere un punto di sostegno e, quindi, un pavimento su cui poggiare e fa sì che la ghiandola non si
muova e rimanga collocata al suo posto. Esiste il legamento – come lo chiamano alcuni testi o il Testut
– surreno-diaframmatico, che è proprio la fascia renale, che insieme al legamento si fissa alla
concavità del diaframma e ciò rappresenta un vero e proprio legamento sospensore. Rispetto al rene, la
ghiandola surrenale ha un vero e proprio apparato sospensore, un apparato di ancoraggio.
Vasi
La ghiandola possiede, come tutte le altre ghiandole, come la ghiandola tiroidea, un corredo vascolare
notevole. Mentre per la ghiandola tiroidea ne vengono annoverate soltanto due (la tiroidea superiore e
la tiroidea inferiore), per quanto riguarda la ghiandola surrenale, ne possiamo ricordare tre: l’arteria
surrenale superiore; l’arteria surrenale media;
l’arteria
surrenale
inferiore.
L’arteria
surrenale superiore nasce dalla concavità
delle arterie freniche, che passano sopra le
ghiandole surrenali stesse e che nascono –
queste arterie freniche – come rami pari e
simmetrici dalla faccia ventrale dell’aorta
addominale subito al di sotto dello hiatus
aortico del diaframma, prima ancora
dell’emergenza del tronco celiaco. Il primo
vaso che nasce dall’aorta (ventrale, ma anche
laterale) è il tronco celiaco, il tripode di Haller.
Prima ancora del tripode celiaco, che è un
ramo pari e simmetrico, nascono le arterie
freniche, che provvederanno alla vascolarizzazione della porzione addominale del diaframma. Queste
due arterie passano sopra le arterie surrenali e lasciano i loro rami vascolari. L’arteria surrenale media
nasce direttamente dall’aorta addominale. L’arteria surrenale inferiore nasce dall’arteria renale, prima
che questa si appropinqui verso l’ilo e dia il ramo perforante, il ramo per la capsula. !uesta ghiandola
risulta essere fortemente vascolarizzata. Anche questo può contribuire ad essere una forma di
ancoraggio, come per il rene, ma la presenza del legamento surreno-diaframmatico e della fascia fa sì
che la ghiandola rimanga in sede senza aver bisogno di ricorrere ai vasi quale sistema di ancoraggio.
Struttura
La struttura della ghiandola è caratterizzata da una porzione corticale (verso l’esterno) e da una
porzione midollare (all’interno). All’esterno della corticale vi è la capsula surrenale. Qualsiasi porzione
della ghiandola andiamo ad osservare, troveremo sempre, dall’esterno verso l’interno, la capsula, la
corticale e la midollare. La corticale, in base alle caratteristiche dei cordoni cellulari che vanno a
differenziarsi dall’esterno verso l’interno, può essere divisa in una regione glomerulare, in una regione
fascicolata, in una regione reticolata. Dalla regione della capsula fino alla midollare, si trovano vasi
sinusoidali che percorrono l’intero spessore
della ghiandola. Questi presentano diverse
altezze e ci saranno arterie brevi rispetto ad
arterie che ritroveremo più lunghe e che si
chiameranno arterie surrenaliche lunghe.
Osservando una ghiandola surrenale, la
midollare è contenuta – come se fosse un
sandwich – tra due strati di corticale. Lo
strato più esterno della corticale prende il
nome di zona glomerulare ed è
caratterizzata da alcune strutture che sono
organizzate in modo da dare figure
pressoché ovoidali, con dei nuclei
abbastanza
rotondi,
un
citoplasma
abbastanza chiaro, reticolo endoplasmatico
liscio e numerosi mitocondri. Guardando la
regione glomerulare rispetto alla regione sottostante, è evidente che le strutture che, nella regione
glomerulare, hanno forma tondeggiante od ovoidale, nella regione sottostante tendono a diventare
longitudinali. Ecco perché si passa dalla regione glomerulare alla regione fascicolata. La differenza tra
regione glomerulare, fascicolata e reticolata, al microscopio ottico, è data dall’aspetto che hanno queste
strutture, ovoidali, tondeggianti nella struttura glomerulare, che tendono a diventare molto più allungate
nella regione fascicolata. I sinusoidi si addentrano tra le strutture cellulari. Guardando la regione radiata
(o reticolata), i cordoni cellulari tendono a disporsi a raggi, come raggi della bicicletta (uno è verso l’alto,
uno è tangente, uno è addirittura in diagonale), per andare così ad abbracciare la regione sottostante,
che è la regione midollare. Nella regione midollare, vi è la presenza delle cellule cromaffini, che hanno
questo nome per le affinità tintoriali che esse posseggono. Le cellule cromaffini secernono adrenalina e
noradrenalina. La cellula glomerulare secerne mineralcorticoidi. E’ possibile vedere la presenza di questi
vacuoli. Le cellule glucocorticoidi si trovano nella regione fascicolata. Anche le cellule, rispetto alla
regione glomerulare, rispetto alla regione fascicolata, hanno aspetti differenti, perché secernono
sostanze differenti.
Riassumendo: regione glomerulare, mineralcorticoidi; regione fascicolata, glucocorticoidi; regione
reticolata, ai glucocorticoidi troviamo l’associazione della secrezione di parte degli ormoni sessuali.
Ognuna di queste regione della corticale, svolge una specifica funzione secretiva.
Nella regione midollare, si osserveranno la cellula che produce noradrenalina e la cellula che produce
adrenalina. Possiamo parlare, dall’esterno verso l’interno, di mineralcorticoidi, glucocorticoidi,
glucocorticoidi ed ormoni sessuali, noradrenalina ed adrenalina. Queste sono le strutture e le cellule che
partecipano alla secrezione di queste sostanze. I sinusoidi possono essere brevi o più lunghi, e vanno
tutti nella vena centrale della midollare, che si trova all’interno della struttura midollare. La regione
midollare (adrenalina e noradrenalina), la regione radiata (glucocorticoidi con ormoni sessuali), la
regione fascicolata (solo glucocorticoidi), la regione glomerulare (con la secrezione dei
mineralcorticoidi).
A proposito della vascolarizzazione, questa struttura è abbastanza convoluta all’interno. L’arteria
fornisce i rami all’interno, i sinusoidi, e i capillari venosi vanno tutti a convergere, a diversa altezza, i
vasi sinusoidi brevi con i vasi sinusoidi lunghi, nella vena centrolobulare.
Antonella Gambadauro