SEMEIOTICA MEDICA - Prof.ssa A. Mandas
18/05/2013 – Lezione 28 – parte 1
Maria Luisa Fais
Sono presenti tra parentesi [ ] alcune annotazioni che è sembrato opportuno riportare per una più adeguata
comprensione, tratte da “Semeiotica medica nell’adulto e nell’anziano”, G. Fradà & G. Fradà – PICCIN.
POLSO ARTERIOSO
In sede di esame obiettivo possono essere valutati sia l’onda sfigmica che le sedi elettive di palpazione dei
polsi arteriosi e venosi (considerati argomenti già affrontati nel corso di semeiotica chirurgica e per questo non
trattati in questa sede dalla docente).
La pulsazione che viene percepita a livello periferico -polso arterioso- dipende dalla variazione pressoria,
quindi dall’onda sfigmica, che origina in concomitanza della sistole cardiaca.
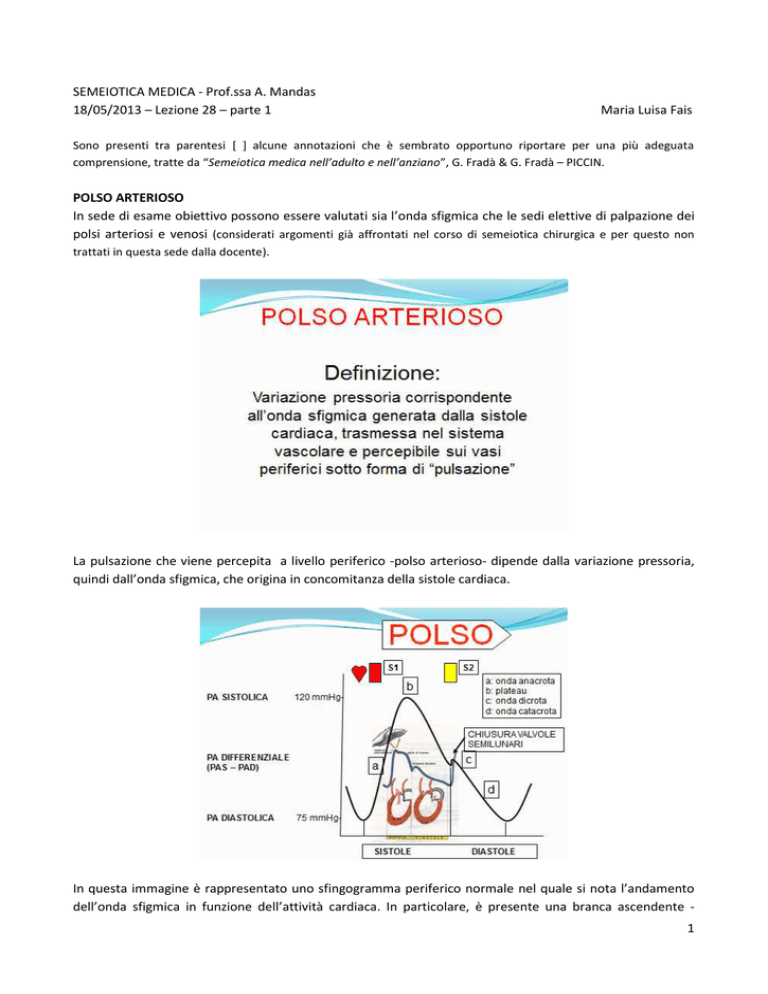
In questa immagine è rappresentato uno sfingogramma periferico normale nel quale si nota l’andamento
dell’onda sfigmica in funzione dell’attività cardiaca. In particolare, è presente una branca ascendente 1
chiamata onda anacrota che corrisponde alla sistole, un plateau di varia durata ed una branca discendente
detta onda catacrota che corrisponde alla diastole, nella quale si inserisce una piccola incisura, l’incisura
dicrota, subito seguita da un più piccolo sollevamento, l’onda dicrota. L’incisura dicrota è prodotta dalla
chiusura delle semilunari aortiche. Questa è la morfologia fisiologica dell’onda sfigmica che, in condizioni
patologiche, può subire modificazioni.
Valutazione dei caratteri del polso che devono essere descritti nell’ambito dell’esame obiettivo:
Riguardo al punto 4 della diapositiva sopra riportata, un’arteria di maggiore calibro consente di percepire
con più facilità i caratteri del polso. Ad esempio l’arteria carotidea risulterà più facilmente esplorabile
rispetto al polso radiale, soprattutto in una condizione di shock nella quale si ha una riduzione significativa
della percezione del polso. Quindi le caratteristiche del polso saranno meglio descritte se si va a ricercare il
polso in un’arteria meglio esplorabile, come può essere l’arteria femorale o l’arteria carotide. Così come
per l’esame obiettivo di altri distretti, anche nella valutazione del polso arterioso bisogna effettuare
ispezione, palpazione ed ascoltazione. Al contrario, in questo caso non trova applicazione la percussione.
2
All’ISPEZIONE si può osservare la presenza di alterazioni, per esempio una pulsatilità anomala oppure,
come già accennato nell’ambito dell’esame obiettivo generale, in un soggetto longilineo particolarmente
magro, quindi in condizioni fisiologiche, può essere osservata la pulsatilità dell’aorta addominale in
corrispondenza dell’epigastrio. Una pulsatilità anomala si verifica ad esempio nel caso in cui vi sia un
aneurisma esplorabile palpatoriamente; è altrettanto anomala l’individuazione di pulsatilità in un distretto
dove normalmente la pulsazione non è osservabile o in un paziente dalle cui caratteristiche somatiche non
ci si attenderebbe un’evidenza di questo tipo oppure può esserci l’evidenza di arterie con morfologia
anomala come in corso di “arterite temporale di Horton”, condizione nella quale si ha l’evidenza -a livello
temporale- di un’arteria temporale tortuosa e particolarmente evidente.
Alla PALPAZIONE bisogna valutare la frequenza, il ritmo, l’ampiezza, se il polso ha carattere di uguaglianza
o meno, la durata, la forza, la sincronia, la tensione, la consistenza e la simmetria.
All’ASCOLTAZIONE in corrispondenza di arterie facilmente esplorabili, ad esempio le carotidi, è possibile
mettere in evidenza la presenza di soffi causati o da un’importante stenosi dei vasi arteriosi presi in esame
o dalla presenza di fistole artero-venose, poiché anche in questa condizione si verifica un’alterazione del
flusso ematico che da laminare diventa vorticoso e conseguentemente dà origine alla presenza di soffi.
Di seguito vengono descritti i parametri che devono essere presi in considerazione all’atto della palpazione
dei polsi. Normalmente la descrizione dei parametri che devono essere valutati all’esame dei polsi arteriosi
è effettuata andando a palpare e valutare in maniera specifica il polso radiale, solo dopo -se all’esame del
polso radiale siano emerse alterazioni- vengono valutati tutti i polsi periferici e quindi tutti i punti di repere
periferici esplorabili. In tal caso è necessario effettuare un esame di tipo comparativo, verificando ad
esempio se in tutti i polsi in corrispondenza degli arti inferiori -femorale, popliteo, tibiale anteriore e
posteriore, pedidio- ci sia una normale percezione dei polsi o meno.
La frequenza del polso in condizioni fisiologiche ricalca ovviamente la frequenza cardiaca. Nella diapositiva
è riportato il valore di normosfigmia del giovane adulto attorno a valori compresi tra 60-80 bpm (battiti per
minuto), ma sono considerati entro un range di normalità anche valori pari a 90-100 bpm. È bene ricordare
che la frequenza cardiaca e quindi anche la frequenza del polso è più elevata -rispetto a quella nell’adultonel bambino e in età adolescenziale. Analogamente a quanto visto per le alterazioni della frequenza
cardiaca, anche nel caso della frequenza del polso si parlerà di tachisfigmia quando la frequenza supera gli
80-90 bpm, bradisfigmia se la frequenza diminuisce al di sotto dei 60 bpm e di polso raro nel caso in cui la
3
frequenza del polso sia inferiore ai 40 bpm. Quest’ultima condizione si verifica ad esempio in caso di blocco
atrio-ventricolare di terzo grado: l’attività ventricolare è determinata da un impulso idioventricolare che
consente una contrattilità ventricolare con frequenza decisamente più bassa rispetto a quella data dal
segna passo fisiologico, cioè dal nodo del seno, ed inferiore anche a quella dettata dal nodo
atrioventricolare. Il polso raro può essere il risultato di un effetto iatrogeno, a questo proposito viene
riportato l’esempio di una paziente che ha manifestato un episodio sincopale (=perdita dello stato di
coscienza temporanea associata a perdita del tono muscolare) la cui causa si è ipotizzato essere di
pertinenza cardiologica poiché era presente una bassa frequenza e nella valutazione di tutti gli elementi
utili nell’inquadramento di questo episodio sincopale c’era un dato molto importante: l’utilizzo di un bloccante. I -bloccanti determinano riduzione della frequenza cardiaca, pertanto nel caso specifico è stata
sospesa immediatamente l’assunzione del farmaco perché era causa della persistenza di bradicardia e
quindi dell’insorgenza di episodi sincopali.
In generale, affinché si verifichi un episodio sincopale deve realizzarsi un’ipoperfusione cerebrale
temporanea quindi un’ipossia transitoria cerebrale responsabile della perdita dello stato di coscienza. Una
delle cause più frequenti di ipoperfusione cerebrale temporanea è la reazione vaso-vagale che può avere
una semplice causa emotiva (I) oppure insorgere per importanti quadri patologici sia di pertinenza
neurologica (II) che di origine cardiologica (III). Nel caso riferito è stato doveroso -al di là della diagnostica
differenziale che è stata effettuata- sospendere l’assunzione del -bloccante per eliminare sicuramente una
potenziale causa dell’insorgenza di episodio sincopale in una condizione di bradicardia.
A una semplice valutazione del polso quindi è possibile mettere in evidenza il polso raro che -anche se in
assenza di un dato anamnestico di perdita di coscienza- rappresenta una condizione potenzialmente a
rischio che può portare il soggetto ad una situazione di lipotimia fino a situazioni sincopali [la sincope,
specie nella sindrome vaso-vagale, è spesso preceduta dalla lipotimia, che è caratterizzata da una
sensazione di intenso malessere associata a pallore, sudorazione, polipnea, bradicardia, nausea,
annebbiamento della vista, indebolimento dell’udito. Il paziente, che in questa fase percepisce ancora
l’ambiente che lo circonda, avverte un senso di mancamento, per cui cerca un appoggio e per lo più subito
dopo cade a terra privo di sensi].
In linea generale non solo devono essere indagati in maniera appropriata i sintomi, ma bisogna ricordare di
non trascurare mai la componente iatrogena quindi è fondamentale mettere in atto un’anamnesi
farmacologica sempre molto accurata, non solo della terapia attuale, perché molto spesso il paziente
utilizza in maniera estemporanea uno o più farmaci e nel momento dell’esame obiettivo -poiché il farmaco
non è stato assunto in quel giorno- non ricorda di riferirlo. Per quanto detto quindi non ci si può
accontentare delle informazioni riguardanti la terapia farmacologica assunta nel momento in cui il paziente
viene valutato, al contrario bisogna sempre ricordare di allargare il periodo e verificare se anche
occasionalmente esso ricorra all’utilizzo di farmaci.
Un altro esempio di quanto sia importante un’adeguata anamnesi farmacologica è dato dal caso di un altro
paziente con alterazione significativa della funzionalità epatica che sembrerebbe databile in periodo
recente; anche in questo caso può avere un ruolo determinante, se non addirittura esclusivo, l’aspetto
iatrogeno.
Tornando alla frequenza, si può avere l’evidenza palpatoria di un “deficit di polso”, cioè la frequenza
cardiaca superiore alla frequenza del polso periferico. A questo proposito, si deve valutare
contemporaneamente la frequenza cardiaca e la frequenza del polso, quindi sentire con il fonendoscopio la
frequenza cardiaca e con la palpazione del polso radiale verificare se la frequenza del polso percepita è
esattamente corrispondente a quella cardiaco ma poiché non si possono contare contemporaneamente
l’uno e l’altro per prima cosa è opportuno verificare la frequenza cardiaca, successivamente la frequenza
4
del polso e verificare se c’è una corrispondenza tra i due; solo dopo si procede alla valutazione
contemporanea di ascoltazione dei toni cardiaci con il polso arterioso. [In presenza di particolari alterazioni
del ritmo (quali l’extrasistolia e soprattutto la fibrillazione atriale) la frequenza cardiaca va determinata con
l’ascoltazione del cuore e non con la palpazione del polso, in quanto molte sistoli ventricolari possono non
essere apprezzate al polso per l’insufficiente ondata sfigmica; può, infatti, accadere che una bassa
frequenza del polso (bradisfigmia) non corrisponda in realtà ad una bradicardia (deficit del polso)].
Una causa del deficit di polso può essere l’extrasistole prematura sopraventricolare a cui non è seguita una
contrazione ventricolare efficace, pertanto non vi è onda sfigmica. Questa condizione può verificarsi in
corso di tachiaritmie di origine sopraventricolare o di fibrillazione atriale.
Esiste la possibilità che alcuni parametri, come frequenza cardiaca, frequenza del polso e pressione
arteriosa risultino aumentati a seguito di una risposta emotiva del paziente di fronte all’operatore. A questo
proposito, bisogna ricordare di verificare sempre se il paziente si trovi o meno a proprio agio; un eventuale
stato di disagio può essere facilmente percepito dal modo con cui il paziente interloquisce con il medico. In
presenza di una situazione di questo tipo il medico non solo si deve attivare per tranquillizzare il paziente,
ma dovrà provvedere in un periodo successivo alla rilevazione della frequenza, dopo che il paziente ha
ridotto il suo stato di tensione. Non si può fare una percentuale di quanto la frequenza cardiaca e quindi
quella del polso sia aumentata a causa dello stato emozionale del paziente, perché la risposta emotiva non
dipende solo dalle caratteristiche del paziente ma anche da quelle dell’operatore, dal tipo di interazione tra
i due e dal rapporto più o meno empatico che si viene a creare tra loro.
Nell’analisi del ritmo del polso bisogna valutare se esso è regolare o meno, considerando che in condizioni
fisiologiche vi è una lieve modificazione del ritmo in virtù dell’attività respiratoria, infatti la frequenza
cardiaca aumenta quando l’inspirazione si avvicina al suo acme e rallenta durante l’espirazione (aritmia
respiratoria). Un altro tipo di alterazione è quella dell’aritmia isolata o intermittente, nel caso in cui ci sia un
battito ectopico sopra ventricolare o un battito ectopico ventricolare; in questi casi, alla palpazione del
polso, si avrà la percezione di un battito che insorge prematuramente seguito da un tempo maggiore
rispetto a quello che segue i battiti normali nel ritmo basale. L’aritmia periodica si verifica qualora vi sia un
blocco atrio-ventricolare di secondo grado tipo Mobitz I, in cui si ha l’aumento del tempo tra l’onda P e
l’onda Q o l’onda R, quindi un progressivo aumento dell’intervallo PQ o PR, fino ad arrivare ad un’onda P
non condotta, di conseguenza si avrà un ritmo non regolare proprio perché c’è una variazione del tempo,
ma esso è così piccolo che non è possibile percepirlo. Quello che è possibile percepire andando a palpare il
5
polso è l’onda P non condotta, quindi un tempo che si allunga tra un complesso QRS rispetto a quello
successivo dove non c’è stata conduzione dell’onda P [il blocco atrio-ventricolare parziale tipo I di Mobitz
consiste in un allungamento progressivo del tempo di conduzione dagli atri ai ventricoli fino a quando uno
di essi non venga bloccato; si manifesta al polso con un’aritmia extrasistolica, da cui si differenzia mediante
l’ascoltazione, in quanto non si apprezza il tono sordo dell’extrasistole]. Un’altra causa di aritmia periodica
è rappresentata dai battiti ectopici regolari, classificati in sporadici o periodici, infatti le extrasistoli possono
essere isolate o raggruppate o verificarsi ogni 1-2-3 o più sistoli. Da ciò ne può derivare un:
ritmo bigemino: complesso QRS sinusale alternato ad un complesso ectopico [si parla di bigeminismo
extrasistolico se ad ogni sistole normale segue un’extrasistole. L’ascoltazione del cuore consente di
apprezzare un tono più sordo, più cupo, seguito o meno da un secondo tono con gli stessi caratteri,
dovuto alla chiusura delle semilunari aortiche];
ritmo trigemino: due complessi QRS sinusali alternati ad un complesso ectopico [si parla di
trigeminismo extrasistolico se a due sistoli normali fa seguito una extrasistole: al polso si ha la
mancanza di una pulsazione su tre].
Si può avere un quadrigeminismo sistolico e così via.
Si avrà la percezione di un’aritmia completa o totale nel caso in cui ci sia una fibrillazione atriale. [La
successione dei battiti avviene senza alcuna regolarità e l’irregolarità non riguarda soltanto la successione
dei battiti, ma anche la loro ampiezza e forza].
6