Flavia Usai
23/04/2013
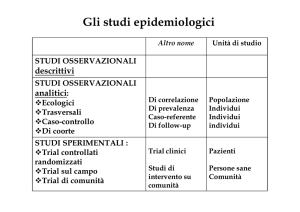
Epidemiologia statistica
Lezione 8 - parte 2
Riprendiamo quello che
abbiamo fatto con lo
studio e lo analizziamo.
Dobbiamo fare uno studio
caso controllo quindi
abbiamo bisogno in prima
battuta di selezionare dei
casi e dei controlli. Qual ’è
il primo problema ? E’ la
definizione dei casi. Ne
abbiamo parlato un po’
nella
discussione
precedente ,dove i nostri
casi erano carcinoma del
polmone; poi ho anche
dichiarato come elezione
del caso soltanto quelle
(penso che con “quelle “
intenda le definizioni) in
cui ho potuto verificare la
diagnosi con un doppio
controllo, ho definito se mi
serviva quello autoptico
oppure no ecc.. E’ chiaro che la definizione dei casi sta diventando sempre più precisa . Probabilmente se
avessi fatto negli anni 50’ uno studio sui fattori di rischio determinanti dell’epatite, avrei fatto uno studio su
che cosa ?Su una malattia in cui improvvisamente avevo un ittero, avevo un ingrossamento del fegato e
qualche altro sintomo di questo tipo. Negli anni 80’ avrei fatto uno studio su un’ epatite che potevo definire
come epatite A ,come epatite B oppure come epatite non A e non B. Però cosa sarebbe già cambiato da
l’uno all’altro? Se io avessi studiato l’effetto dei frutti di mare o l’effetto dello scambio di siringhe
sull’epatite in generale probabilmente li avrei trovati come due deboli fattori di rischio. Nel momento in cui
io nella definizione dei casi avessi separato l’epatite A dall’epatite B avrei scoperto che il consumo dei frutti
di mare è un importante determinante nell’epatite A e un irrilevante nella B, mentre per lo scambio di
siringhe si ha il contrario .Nel momento in cui mischiavo epatite A e B questo non l’avrei visto .E’ evidente
che il discorso di prima sul carcinoma a piccole cellule ,sul carcinoma epidermoidale, sull’adenocarcinoma o
su diversi tipi di carcinomi polmonari mi può dare dei risultati diversi. Fino agli anni 90’ più o meno il
carcinoma epidermoidale era nettamente più forte ma non lo era nelle femmine, mentre nelle femmine
l’adenocarcinoma era già importante . Poi c’è stata un’inversione. Cosa vuol dire se c’è stata un’inversione
?Probabilmente che i fattori di rischio son diversi e che qualche cosa è cambiato nei fattori di rischio per
far si che il carcinoma epidermoidale sia diventato poco importante rispetto gli altri tipi di tumore
polmonare. Che cosa vuol dire questo in un cambio ? Forse che non siamo tanto sicuri che il fumo sia
esattamente quel fattore di rischio sul tumore del polmone nella misura che pensavamo . Tutti i nostri
studi sul fumo son tutti studi sul carcinoma polmonare senza differenziazione istologica . Andando a fare i
nostri studi con differenziazione istologica io potrei scoprire che il fumo ha un rischio relativo di 10 per un
tipo istologico e di 3 per un altro tipo istologico ,e che quindi è molto importante in un caso e meno in un
altro .Pertanto la definizione del caso è senz’altro molto importante .Parliamo di definizione operativa ;
qual’ è la definizione di gastrite ? La definizione clinica la sapete più o meno ,ma qual è la mia definizione
operativa di gastrite, che è diversa da quella clinica ? Cioè la definizione di gastrite é un soggetto che ha
dolori di un certo tipo allo stomaco e altri sintomi in determinati momenti della giornata eccetera o e uno a
cui una gastroscopia ha dimostrato un quadro gastroscopico particolare ,oppure un soggetto in cui una
gastroscopia con biopsia ha dimostrato un certo quadro ? Qual’ è dei tre e cosa vuol dire scegliere uno dei
tre?Al di la di un problema clinico pratico che discuteremo il prossimo anno ,dopo che il paziente ha
effettuato la biopsia e voi medici avete deciso che quella gastrite, una volta effettuata la biopsia, è
effettivamente gastrite ,lo curate in modo diverso rispetto al paziente a cui avete fatto solo l’anamnesi
?Allora presumibilmente tanto vale che mi limiti solo all’anamnesi ,e sia per il bene del paziente che per le
finanze dello stato non è il caso di fare gastroscopia con biopsia a tutti quelli che hanno bruciore di
stomaco. Comunque al di la di questo è evidente che se io faccio due diverse diagnosi operative
probabilmente seleziono diverse gastriti, perché chi è disposto a fare una gastroscopia ? Il paziente a cui la
gastrite da molto fastidio e che quindi ha una gastrite grave .Un soggetto con una gastrite non grave non va
a fare una gastroscopia ,ma comunque la sua resta una gastrite. Quindi la mia definizione operativa mi
condiziona la mia definizione di caso . A quel punto avrei un BIAS da esclusione per troppa complicazione di
richiesta diagnostica . Il criterio di elezione è evidente: se io sto facendo uno studio per vedere se un
fenomeno può causare un tumore devono essere persone che possono avere malattia, ma al contrario,
studio di Coorte ,devono essere anche persone che possono essere state esposte a quel fattore di rischio
(suppongo intenda che per lo studio è necessario prendere in esame entrambi i prototipi di persone, ma ho
preferito riportare il più possibile le sue parole per quanto la frase risulti contorta. Riporto quanto scritto
nella slide 106 : “STUDIO DI COORTE Sono confrontati un gruppo di esposti all'ipotetico fattore causale o
protettivo e un gruppo di non esposti. I due gruppi sono seguiti per un tempo definito (spesso anni). In
ciascun gruppo è valutata l'incidenza della malattia analizzata.” ). Quindi occorre valutare se quel soggetto
può aver usato quella sostanza, o se è già escluso che il soggetto che presenta la malattia abbia usato quella
sostanza. Quindi una serie di criteri di elezione e definizione dei casi che mi consentono di avere un chiaro
gruppo di casi soprattutto .
Slide 131 :
•Criteri di elezione: Fissare i criteri di eligibilità dei soggetti da inserire nello studio ha lo scopo di limitare
l’accesso ai soggetti (casi e controlli) che hanno avuto la possibilità di essere esposti al determinante
studiato. Ad esempio in uno studio sulla possibile associazione tra infarto miocardico e consumo recente di
contraccettivi orali non saranno ritenute eligibili le donne affette da infarto del miocardio ma in menopausa,
ovariectomizzate o con condizioni che controindicano l’uso di contraccettivi orali. Criteri di eligibilità
analoghi dovranno essere fissati ovviamente anche per i controlli.
•Definizione dei casi : La definizione biologica della malattia considerata deve portare a riconoscere
un’entità eziologicamente omogenea. In questo senso sarebbe improprio uno studio caso-controllo sui
fattori di rischio del cancro dell’utero. E’ infatti noto che l’adenocarcinoma del corpo uterino e il carcinoma
della cervice sono differenti per molti aspetti, tra i quali i determinanti. Oltre ad una chiara definizione
biologica è necessaria anche una definizione operativa della malattia al fine di riconoscere ed includere
nello studio solo casi che siano veramente tali.
Dove li seleziono ? Qui abbiamo visto che era stata fatta una scelta piuttosto forte di selezione dei casi e
anche selezione dei controlli ,tale scelta sono gli ospedali(slide 132: Selezione dei casi : Gli ospedali sono la
principale fonte dei casi negli studi retrospettivi….).E’ evidente che per un tumore l’ospedale è un
eccellente posto dove selezionare i casi .Per una gastrite o per un’influenza o per una fibromialgia
l’ospedale non è un posto adatto per selezionare i casi ,e allora io posso avere degli ambulatori ,posso
avere dei centri . Qual’ è il problema se ho i centri ? Quello che abbiamo detto per il centro di Aviano, e che
quindi probabilmente la mia “Sindrome da stanchezza cronica” non è la Sindrome da stanchezza cronica
come entità in sé, ma è quella diagnosticata in quel particolare centro, sovradiagnosticata o
sottodiagnosticata con criteri un po’ diversi rispetto agli altri. I centri selezionano i malati ,e a volte
selezionano malati particolari quindi la scelta di particolari centri può distorcere i risultati .
Nuova diagnosi o vecchia diagnosi? Casi incidenti o casi prevalenti?
E’ chiaro che selezionare diagnosi recenti ha numerosi vantaggi ,soprattutto il fatto che il soggetto non ha
cambiato abitudini ( valgono i discorsi fatti in precedenza). Se una persona da quando ha iniziato a tossire
tende a fumare di meno è chiaro che se gli diagnostico la bronchite vent’anni dopo le sue abitudini sono
cambiate. Fa meno attività fisica ,ma è stato il fatto di fare meno attività fisica che gli ha fatto venire
l’enfisema polmonare o è stato l’enfisema polmonare che ha condotto il soggetto a fare meno attività
fisica? Allora mentre nel caso incidente in cui la diagnosi è recente ,dove i sintomi son recenti , è evidente
che quello che sto studiando è prima della malattia , quanto più mi sposto dopo la malattia quanto più è
difficile che una persona riesca a ricostruire le sue vecchie abitudini . Dall’altro lato se devo studiare i fattori
di rischio del diabete o peggio ancora della sclerosi multipla è palese che se ho a disposizione un anno di
tempo per effettuare la ricerca e prendo solo quelli che si sono appena ammalati probabilmente ne
seleziono 20 , 30 , quindi il fatto di usare casi un po’ più vecchi è l’unico modo per avere dei campioni
sufficientemente ampi. Perciò i casi incidenti allungano lo studio , e quindi molte indagini son condotte sui
casi prevalenti, però si deve cercare di costruire le interviste e i questionari in modo da risalire il più
possibile alla storia passata . Per maggiore chiarezza riporto la slide trattata (132):
Selezione dei casi :Gli ospedali sono la principale fonte dei casi negli studi retrospettivi. Altre fonti possono
essere i registri di patologia e di morte, gli ambulatori o altri presidi sanitari extraospedalieri. Per le
patologie che non necessariamente richiedono un ricovero ospedaliero il reclutamento di casi ospedalieri
può avere l’effetto di selezionare per lo studio solo le forme più gravi distorcendo i risultati. Abitualmente i
casi reclutati per uno studio retrospettivo sono casi incidenti, cioè casi di nuova diagnosi. I casi incidenti
sono più omogenei tra loro di quanto non lo siano quelli con diversa anzianità di malattia. Il ricordo delle
esposizioni precedenti la malattia è di solito più accurato nei casi di nuova diagnosi e non distorto dalla
consapevolezza di essere malati. Si è inoltre più sicuri che l’esposizione indagata abbia preceduto e non
seguito la comparsa della malattia, come in soggetti con malattie croniche che, proprio a causa della
malattia, modificano la loro esposizione ad un numero piuttosto vasto di determinanti comportamentali
quali l’alcool, il fumo, il caffè, i farmaci. L’utilizzazione esclusiva di casi incidenti può rendere lo studio molto
lungo e pertanto molte indagini sono condotte con casi prevalenti, verificando al momento dell’analisi
l’effetto della diversa durata di malattia.
Parliamo ora di selezione dei controlli : -CONTROLS,HOSPITAL ; -CONTROLS,SIBLING ovvero controlli dei
parenti ; -CONTROLS NEIGHBORHOOD cioè chi sta nella stessa zona, anche se qui intende più vicini di casa ,
ma potrebbe anche essere vicini di lavoro, ovvero chi ci sta intorno -CONTROLS, MATCHED cioè controlli
accoppiati di cui parleremo in seguito .
CONTROLLI OSPEDALIERI : è chiaro che è la situazione più comoda, ma perché è la più comoda ?
Normalmente i ricercatori son negli ospedali o vicino agli ospedali , e le persone che stanno negli ospedali ci
stanno più a lungo perciò è più facile avere un appuntamento. Cioè se voglio fare un’intervista di venti
minuti con qualcuno e devo andare a casa dell’intervistato devo trovare il momento opportuno ,fare la
strada, appurare quando l’intervistato accetta di ricevermi per venti minuti. Mentre venti minuti in
ospedale li trovo abbastanza facilmente ,l’intervistato si sta annoiando in ospedale ,io intervistatore mi
trovo lì e venti minuti in cui il soggetto è libero si trovano . Altro aspetto è la disponibilità e la somiglianza
nelle risposte: dato che sto intervistando dei malati in ospedale come casi, danno delle risposte che dà un
malato a chi sta cercando di curarlo . Se a voi fanno un’anamnesi per vedere se siete allergici a qualcosa
per esempio voi date tutte le riposte seriamente ,sinceramente e pensandoci su perché vi interessa che il
vostro medico curante capisca cosa avete . Se le stesse domande ve le fa in un’intervista telefonica una
persona che vi chiama a casa per chiedervi cosa avete mangiato nell’ultima settimana perché siete diventati
tutti rossi , è una situazione in cui probabilmente cerco di ricostruire quello che ho mangiato e che cosa ho
fatto , o cosa ho toccato, perché voglio capire perché mi è venuta l’allergia ; se invece vi fa la stessa
domanda quello che sta facendo l’indagine di mercato sulla catena alimentare e vi chiede di ricostruire
esattamente se avete mangiato nell’ultima settimana è probabile che lo ricostruiate con meno attenzione,
molta meno attenzione . Anche se vi intervista l’istituto superiore di sanità o chiunque sia facendovi
l’intervista da sani, quando non ve ne importa niente è chiaro che potrete avere un po’ più di voglia di
collaborare , ma entro certi limiti . E qualche volta se avete fatto qualche cosa lì vale poi tutte ( non ho idea
di cosa intendesse ) , ma se uno vi chiede se avete anche preso marijuana forse se siete in un pronto
soccorso in una situazione di semi coma e potete morire e i medici stanno cercando di capire la causa del
malessere probabilmente in quel caso ammettereste di averla presa ,se invece è una situazione in cui vi sta
intervistando un dipendente del “centro di controllo malattie “ che sta facendo un’indagine generale ,è
probabile che si mentirà non avendo voglia di farlo sapere ad altri . Comunque l’intervista fatta in un
ambiente ospedaliero dove il paziente è ricoverato ,anche se non è legata esattamente alla malattia
dell’intervistato ,porta magari il paziente ad avere un atteggiamento un po’ più collaborante, anche perché
porta a pensare che dalle informazioni ricevute se uscirà qualcosa di buono servirà anche per la sua
malattia . Quindi il controllo ospedaliero è buono , però dall’altro lato è cattivo, perché è evidente che se
vado in un ospedale oncologico e prendo i tumori del polmone come casi e poi prendo i tumori della
vescica, del colon , della laringe ,del fegato come controlli e poi salta fuori che il fumo è un fattore di rischio
per tutti i tumori, non solo per il carcinoma al polmone , cosa viene fuori ? Che io non scopro che il fumo è
un fattore di rischio. Perché se rispetto alla popolazione generale il fumo triplica il rischio di tumori ,il
tumore del polmone avrà 3,5 , tutti gli altri tumori avranno 2,8 , e la differenza tra 3,5 e 2,8 è tale che mi
viene circa 1 e quindi non mi accorgo che quello è un rischio. Se andiamo a prenderlo a Cagliari c’è o c’era
un ospedale fortemente orientato verso le malattie respiratorie che era il Binaghi . E’ chiaro che se vado a
prendere i controlli al Binaghi ,probabilmente prendo tanti fumatori perché son ricoverati lì per enfisema
polmonare ,per bronchite , per broncopolmonite ,per tutta una serie di situazioni in cui il fumo incide
,perciò i mie controlli hanno lo stesso fattore di rischio dei casi . Allora se prendo controlli ospedalieri devo
prendere dei controlli il più lontano possibile dal mio caso, perciò per un tumore non prendo altri tumori
,per un’infezione forse non prendo altre infezioni ,per un apparato non prendo lo stesso apparato ,cioè non
vado a cercare la gastrite per il tumore del colon . L’ ideale sarebbe prendere chi è in ospedale da sano .
Quindi ci sono alcune malattie molto comode o alcune situazioni di ospedalizzazione molto comode per i
controlli : sicuramente il parto è un’ottima situazione, un intervento di cataratta sugli anziani è una cosa
abbastanza normale con l’età, ce l’hanno praticamente tutti ,e riguarda il cristallino e se non c’entra niente
con altre malattie ,se ho bisogno di un controllo di settantenni tutto sommato chi va in oculistica per quello
è un ottimo controllo. E’ comunque in un ambiente ospedaliero . Molte volte anche l’ortopedia va bene ,
entro certi limiti però ,perché chi ha normalmente fratture può essere o più anziano o più attivo, cioè una
persona si può fratturare scivolando sul tappeto del bagno perché ha l’osteoporosi o sciando perché va a
sciare . Son due situazioni un po’ opposte ,però son tutte e due diverse dalla popolazione media. Per cui
l’ortopedia rientra nei controllo, ma anche alcuni interventi di ernia ,cioè devono essere delle situazioni
molto delimitate ,di organi come può essere l’occhio meno collegati o situazioni traumatiche abbastanza
comuni , per cui l’ospedale può andare se riesco a trovare qualcosa di abbastanza generale .
Le altre situazioni buone per quanto riguarda i controlli sono le altre situazioni sanitarie ,ad esempio i
controlli nella medicina del lavoro ,i controllo di routine e ad esempio c’erano prima ,anni fa, gli
alimentaristi ,cioè chi lavorava nel settore alimentare che doveva fare alcuni controlli sanitari ,ma ora son
stati eliminati . E’ chiaro che altri vi danno altri problemi perché tornando alla marijuana di prima , se voi
siete lì (in un ambiente sanitario) perché dovete prendere la patente o dovete effettuare il rinnovo della
patente ,avete ancora meno voglia di dire che avete fumato marijuana. Quindi le visite di idoneità
lavorative o di altro genere hanno il problema che una persona alle volte cerca di mostrarsi più sana di
quello che è, invece che più malata. In alcune visite di idoneità lavorativa può capitare che invece il
lavoratore si mostri più malato per avere limitazioni lavorative.
Quindi questi controlli vanno bene se la situazione è abbastanza neutra ,altrimenti le persone che vanno in
ospedale per controlli di tipo “di idoneità” son un po’ a rischio , salvo che le domande a cui devono
rispondere siano molto innocue. Quindi il controllo ospedaliero è una possibilità che può andare .
CONTROLLI NON OSPEDALIERI : stessa popolazione da cui provengono i casi. E’ chiaro che l’ideale sarebbe
la lista anagrafica , cioè se prendo la lista degli abitanti di una zona meglio di questa lista non c’è niente
perché sono totalmente casuali e rappresentano tutta la popolazione . Tuttavia è un po’ complicato, per cui
ci sono degli studi con chi è più motivato a collaborare , per esempio parenti ,amici ,colleghi o vicini di casa .
E’ logico però che questi hanno una particolarità che può essere negativa o positiva : se sono parenti è
evidente che non mi interessa studiare un fattore genetico o addirittura questo fattore genetico voglio
annullarlo . Sto infatti dicendo : a parità di genetica in questi parenti i fattori esterni che cosa causano? In
questo caso allora prendere in esame il fratello sano può essere l’ideale. Però per esempio studiare un
fattore alimentare non è che ci serve molto ,perché se lo sto andando a studiare in parenti e familiari è
chiaro che probabilmente molte abitudini alimentari son simili . Quindi mi ritroverei i controlli troppo simili
ai casi e più simili ai casi di quanto sia la popolazione generale. Molti fattori di rischio potrebbero essere
comuni e posso trovare alcuni fattori di rischio più presenti che nella popolazione generale ,per
alimentazione ,esposizioni ambientali ecc.. ,perciò è sempre una situazione un po’ difficile. In generale
comunque il problema è che devo avere dei campioni di controlli il più possibile simili ai casi tranne che per
quello che sto studiando ,su cui non lo devo sapere.
Nella slide 134 sono elencati i vari controlli ,prima nominati. Vi aggiungo il CONTROLS, MATCHED , cioè i
controlli sono scelti 1 a 1 ,1 a 2 in modo da essere simili ai casi , ed è quello che è stato fatto nello studio di
Londra se ricordate . Ogni malato di tumore era accoppiato a un sano per tumore della stessa età ,sesso e
che si trovava nello stesso ospedale . Questo fa si che queste variabili vengano eliminate . Per esempio
quando è stato fatto uno studio per valutare le malattie che portavano gli immigrati al pronto soccorso per
ogni immigrato si è preso un italiano della stessa età e sesso che si era recato al pronto soccorso nelle ore
,minuti o nella fascia di orario più o meno comune ,cioè quello più vicino che si trovava nella lista. Questo
perché ? Perché in un caso del genere era molto importante codificare…(ha lasciato la frase in sospeso)..se
io prendessi come controlli gli italiani che vanno al pronto soccorso per le malattie che cosa non
funzionerebbe (soprattutto anni fa) ? L’età ,perché è evidente che la popolazione di immigrati è un
popolazione di 20 -50 anni. La popolazione di italiani che vanno al pronto soccorso è generalmente una
popolazione di 70-100 anni soprattutto ,quindi totalmente diversa. Inoltre maggiormente anni fa un ‘altra
differenza era il sesso ,perché c’era un’immigrazione maschile molto più forte di quella femminile ,mentre
al pronto soccorso in Italia vanno uomini e donne in ugual numero ,inoltre mancavano i bambini .Pertanto
una situazione molto diversa ,per cui l’accoppiamento diretto funziona. Il problema è che se io accoppio
non sto facendo due studi ,sto studiando delle coppie ,quindi in realtà dovrei fare lo studio esaminando le
divergenze della coppia che ho fatto . Ad esempio prendo uno con il tumore e uno senza: se fumano tutte e
due non è rilevante (come dice il professore “se fumano tutte e due non me ne importa niente” ) ,se
nessuno dei due fuma non è rilevante , ma quanti ne trovo in cui uno fumava e l’altro no mi interessa
invece ,e nei casi in cui uno fumava e l’altro no quanto fumava il caso e quanto il controllo ? Perciò è uno
studio che analizza la coppia . Questa è una cosa di cui ci si dimentica, ma Doll e Hill andavano ancora
sull’epidemiologia iniziale e avevano fatto uno studio mischiando tutto , in realtà se si costruisce un
campione come un campione a coppia si devono anche elaborare i dati come dati a coppie , e quindi non
fare quello che si farebbe per il campione generale . Comunque è chiaro che il problema è trovare i casi ,poi
trovare i controlli ,e su questi controlli che trovo devo evitare i bias che siano più simili ai casi di quanto
dovrebbero o più lontani dai casi di quanto dovrebbero. Quali sono questi controlli e quali sono i vari BIAS?
BERKSONIAN BIAS : La fallacia di Berkson ( Berkson fallacy) ,molto importante, è proprio quella di trovarmi
qualche cosa per cui il fattore di rischio e il fattore di selezione sono troppo legati tra loro ; Uno va in
ospedale ed è caso per qualche cosa che gioca su tutte e due ,cioè il fatto di essere malato di quella
malattia lo spinge ad andare in quell’ospedale ,mentre i miei controlli non ospedalieri sono diversi o di un
altro ospedale perché quella è la malattia in cui si studia quel fattore di rischio (mi spiace ragazzi, so che
non è una frase di senso compiuto, ma non avendo ben capito il senso del discorso del professore ho
preferito riportare le esatte parole). Ad esempio il fattore di rischio è l’alcool ,l’ospedale in questione è un
ospedale in cui si lavora molto anche sulle campagne anti alcool e quindi sulla disintossicazione dall’alcool ,
perciò chi ha quella malattia legata all’alcool si reca in quel determinato ospedale ,chi ha invece quella
malattia legata ad altre ragioni non va in quell’ospedale , perché non sta bevendo . Altri malati di quella
malattia che son malati a causa dell’alimentazione andranno in altri ospedali .A questo punto io sovrastimo
l’effetto tossico dell’alcool .
Slide 136 : BERKSONIAN BIAS (Berkson fallacy) A form of selection bias arising when both the exposure and
the disease under study affect selection. In its classical form, it causes hospital cases and controls in a casecontrol study to be systematically different from one another. This occurs when the combination of exposure
and disease under study increases the probability of admission to hospital, leading to a systematically
higher exposure rate among hospital cases than among hospital controls; the process hence biases the odds
ratio.
ASCERTAINMENT BIAS: Il bias di accertamento ,in cui il processo diagnostico è diverso . Faccio un processo
diagnostico e un processo di accertamento dei fattori di rischio che non è certamente uguale . Può non
essere uguale si è detto nei casi e nei controlli perché i casi e controlli ricordano diversamente per esempio
,può esserlo anche culturalmente ,cioè dal momento in cui c’è la malattia il malato molte volte impara sulla
sua malattia, e quindi si rende più attento. Ad esempio un diabetico probabilmente ha una conoscenza
superiore sulla composizione degli alimenti, quindi interpreta più correttamente delle domande come “hai
mangiato carboidrati?” , e darà alle patate un peso diverso rispetto a quello che da un altro, o dà alla frutta
un significato diverso di quello che può dare un altro .Queste cose ,se le domande non sono poste bene,
possono andare a portare anche a qualche cosa di diverso. Altro aspetto è il BIAS di ACCERTAMENTO : se io
volessi andare a cercare se una condizione preclinica è legata a una malattia , o può essere determinante la
malattia ,e nei malati ho fatto quella diagnosi su quella condizione precedente in un posto dove la studiano
molto e con delle tecniche precise ,nei casi so che tutti quelli che hanno quella malattia hanno per esempio
anche il problema di elevato argento nel sangue. Ma perché lo so ? Perché ho fatto per quella malattia degli
esami molto completi ,quindi ho anche scoperto questa stranezza dell’argento nel sangue . Nei controlli
invece non faccio gli stessi esami completi e nessuno dei controlli sa di avere l’argento alto nel sangue
,perché non gliene importava . Pertanto trovo che nei controlli questa cosa (argento elevato nel sangue)
non c’è, nei casi c’è e vado a determinarmi la quantità d’argento (ha lasciato la frase a metà dopo
“determinarmi “, ma credo intendesse determinare la quantità d’argento nel sangue dei controlli) ; in
realtà non c’entrava niente con la malattia , solo ci hanno pensato e lo son andati a cercare.
Slide 136 : ASCERTAINMENT BIAS Systematic failure to represent equally all classes of cases or persons
supposed to be represented in a sample. This bias may arise because of the nature of the sources from
which persons come (e.g., a specialized clinic); from a diagnostic process influenced by culture, custom, or
idiosyncracy; or, in genetic studies, from the statistical chance of selecting from large or small families
Ultimo bias , fondamentale ,è il BIAS DI RICORDO .
RECALL BIAS : ne abbiamo già parlato varie volte , è l’errore sistematico dovuto alla differenza anche della
memoria di ricordare l’evento. La madre il cui figlio è morto di leucemia si ricorda di più di una serie di
dettagli , per esempio l’uso dei raggi x rispetto ai momenti in cui il figlio è stato sano. C’è una
compensazione, in alcuni casi non so se sia fondata , ma in altri casi no ,ad esempio la relazione tra autismo
e alcune vaccinazioni, ve ne avranno parlato; In Francia c’è una forte convinzione in cui si sostiene che la
vaccinazione abbia causato autismo ed in un caso, convinzione abbastanza ridicola, diabete . Su che cosa si
basa ? Mettiamo che si sia scoperto (poniamo una cosa più immediata rispetto diabete o autismo) una
malattia anche per caso in un bambino pochi giorni dopo o poche settimane dopo che il bambino è stato
vaccinato , ha fatto una diagnosi di malattia e a questo punto avendo fatto la diagnosi si ricorda di quella
vaccinazione ; altri che non hanno subito quella esperienza neanche si ricordano che in quel periodo il
bambino era stato vaccinato . Quindi tendo a collegare quell’evento i giorni dopo che è successo qualcosa
di importante ,tipo un effetto collaterale, chi non ha avuto quell’effetto collaterale non si ricorda neanche
di quell’evento . Ricordo di aver mangiato ciliegie perché son stato male il giorno dopo , e chi non è stato
male il giorno dopo non si ricorda assolutamente di aver mangiato ciliegie. Poniamo la cosa riferendoci a
cibo anche più strano : avete provato qualche ingrediente strano nel cibo, per cui una persona è stata male
e perciò ha ripensato a com’era fatto quel cibo, ad esempio quel particolare dolce , e gli viene risposto che
c’era dentro cannella , a quel punto chi è stato male scopre che ha mangiato cannella. Tanti altri che invece
hanno mangiato il dolce , ma non sono stati male non sono andati a ricostruire ciò che c’era nel dolce e non
sanno che conteneva cannella, e non hanno badato al fatto che hanno mangiato la stessa cosa che ha fatto
star male qualcuno . Allora con questo BIAS ,che non è neppure di ricordo , ma è detto di SAPERLO ( se
anche lo sapevo me ne son dimenticato ) io tendo ad attribuire ai casi una maggiore frequenza di quel
fattore di rischio .E questo è uno dei bias più frequenti nello studio CASO-CONTROLLO.
Slide 136 : RECALL BIAS Systematic error due to differences in accuracy or completeness of recall to memory
of past events or experiences. For example, a mother whose child has died of leukemia may be more likely
than the mother of a healthy living child to remember details of such past experiences as use of x-ray
services when the child was in utero.
Cosa si fa e come si calcola il RISCHIO RELATIVO ? Studio di Coorte , incidenza , rapporto tra incidenza degli
esposti e incidenza dei non esposti . Dimentichiamoci un attimo dello studio caso controllo , e andiamo allo
studio di Coorte. Ammettiamo che l’incidenza sia molto bassa, e questo cosa vuol dire ? Vuol dire che la
maggior parte degli esposti e dei non esposti restano sani. Questo vuol dire che a è molto più piccolo di b e
che c è molto più piccolo di b , che è la situazione tra l’altro normale, perché abbiamo visto che ad esempio
anche nel fumo la maggior parte dei fumatori è sana alla fine ,non si ammala di tumore al polmone, per cui
l’incidenza della malattia è quasi sempre bassa rispetto al totale della popolazione. Se a e c sono molto
piccoli rispetto al risultato del rapporto a/(a+b) , se a è molto più piccola di b, allora a/(a+b) è praticamente
uguale a/b ,cioè non c’è molta differenza tra 5/100 e 5 / 95 ,il rapporto è molto vicino. Posso quindi
semplificare quella formula a / (a+b) / c / (c+d) come a / b / c / d , che potrei anche scrivere come a / c /
b / d per trasformazione matematica . Qual è il problema in uno studio caso controllo ? Ho il problema che ,
se nello studio di Coorte io potevo calcolare l’incidenza avendo 1000 esposti e 500 non esposti, osservando
quando si ammalavano ,in uno studio caso controllo io non so quanto è l’incidenza della malattia perché ho
preso ad esempio 200 persone con il tumore al polmone e 400 persone senza tumore ,pertanto non ho idea
di quanti si ammalino tra quelli esposti al fumo . Perché se prendo 200 casi ,io ho che 20 fumavano , se
prendo 400 casi il numero di chi fumava è pari a 40 , se prendo 1000 casi il numero sale a 100,per cui man
mano che cambio la dimensione del campione il rapporto tra esposti che si ammalano e esposti che non si
ammalano cambia, perché se ho un campione di casi di 100 e un campione di controlli di 100 ho un tipo di
rapporto tra gli esposti che si ammalano e gli esposti che non si ammalano , se però io raddoppio o triplico i
controlli lasciando perdere i casi io non posso far questo calcolo a/(a+b) perché il valore di a e di b è legato
a quelle che sono le dimensioni del campione . Cioè io non ho le mie “coorti “ ,ma ho 2 gruppi di casi e di
controlli e devo fare le mie operazioni dentro i casi e dentro i controlli . Dentro i casi io non ho più a e b ,
ma ho a e c in questo caso .Quindi prima di procedere nel mettere assieme casi e controlli devo trovare un
qualche parametro che stia su a e c e questo parametro è l’ Odd , a/ c o b/d . Che cos’è a/c ?? E’ il
rapporto tra il numero dei casi esposti e il numero dei casi non esposti ,mentre b/d è il rapporto tra il
numero di controlli esposti e non esposti ; Quindi tra i malati di tumore al polmone qual è il rapporto tra
fumatore e non fumatore? tra i non malati di tumore al polmone qual è il rapporto tra fumatori e non
fumatori ? E’ evidente che se c’è una relazione io dovrò trovare tra i malati di tumore al polmone molti
fumatori e pochi non fumatori e tra i sani dovrò trovare molti non fumatori rispetto ai fumatori . Se si va
sulla microbiologia, in quanti trovo virus dell’epatite in quelli che hanno epatite ? Il fattore di rischio è il
virus dell’epatite e lo trovo nel 100% di quelli che ce l’hanno e lo trovo nel 5-10 % di quelli che non ce
l’hanno ,visto che potrebbe essere inapparente l’infezione. E’ però chiaro che è una grossa differenza. Fosse
il tetano, che è molto chiaro , lo trovo nel 100% di chi ha il tetano e nello 0% di chi non ce l’ha . Questo
cosa vuol dire ? Che questo rapporto a/c / b/d potrebbe ben esprimere questa differenza tra i due gruppi.
Se io accetto che anche nello studio di Coorte il rischio relativo può diventare a/c / b/d mi rendo conto che
a questo punto questo Odd RATIO ,cioè il rapporto tra Odd dei Casi e Odd dei Controlli è esattamente
uguale al rischio relativo che ho calcolato in uno studio di Coorte . Avevo detto che a bassa incidenza posso
semplificare la a /(a+ b) / c / (c+d) in formula che mi possa diventare a / c / b / d . Nello studio di caso
controllo io posso calcolarmi a / c / b / d , quindi a / c / b / d è l’equivalente del rischio relativo . Se chiamo
a/c Odd dei casi e b/d Odd ei controlli e chiamo Odd RATIO il rapporto tra questi , posso dire che l’Odd
RATIO è una buona stima del rischio relativo calcolato in uno studio di Coorte .Questo vale se l’incidenza è
bassa. Quindi visto che ho difficoltà nel fare studi di Coorte perché mi servirebbe troppo tempo e campioni
troppo grandi ,e perciò preferisco fare Studi caso controllo ciò che ottengo di importante è che il mio studio
caso controllo mi consente di calcolare questo particolare Odd RATIO che è una buona stima del rischio
relativo calcolato nello studio di Coorte. Abbiamo detto l’altro giorno che se il rischio relativo fumo- tumore
al polmone è 3 ,vuol dire che nei fumatori c’è un rischio relativo e una probabilità di malattia 3 volte più
alta che nei non fumatori. Se l’Odd ratio è 3 ha un ugual significato. Quindi attraverso lo studio caso
controllo posso stimare il rischio relativo. Che cos’è l’Odd ? Qual è il rapporto, nel mio campione di casi, tra
la probabilità di trovare un esposto e la probabilità di non trovare un esposto ? Abbiamo detto che su 100
individui il mio Odd ratio è 30 su 70, quindi la mia probabilità di trovare un esposto è 30/100 ,la probabilità
di trovare un non esposto è 70/100 ,per cui il rapporto tra queste probabilità è 30/70. E’3/7 ,ma potrebbe
essere anche 3/2 , 4/1 ,5/2 a seconda di come si giocano tra loro . Cosa vi ricorda questo ? Le scommesse.
Cioè se vince il favorito io pago 3 a 2 ,se vince quello che ha sempre perso io pago 10 a 1 . Il termine Odd
viene usato nelle scommesse .Quindi qui il concetto è qual è il rapporto tra la scommessa di trovare un
esposto nei casi e la scommessa di trovare un esposto nei controlli .E’ nato dal gioco delle scommesse ,in
Inghilterra le scommesse son importanti e perciò ve la potete tranquillamente giocare in questi termini . I
miei casi li do 10 a 1 , è chiaro che se li sto dando 10 a 1 ,da qualche parte quello è un grosso fattore di
rischio. Se nei controlli trovo un fumatore e lo do 10 a 1 ,nei casi un fumatore lo do 3 a 1 , è evidente che
nei casi è molto più facile trovare un fumatore e quindi il fumo è un fattore di rischio .
Per riassumere ciò ho fatto posso osservare la slide 139 : Quando io voglio fare epidemiologia analitica ,
posso farla secondo una logica di Studio di Coorte o Studio di caso controllo; Nella logica dello studio di
Coorte prendo la mia coorte di esposti e la mia coorte di non esposti, li seguo nel tempo, conto i malati e
faccio l’incidenza a /(a+ b) all’interno della coorte esposta malati e c / (c+d) all’interno della coorte non
esposta ,di nuovo malati .Tenendo sempre fermi gli a, b ,c e d che ho nella popolazione , nell’altro caso cosa
faccio ? Mi vado a cercare i casi che finiranno per essere gli a e i c ,mentre i miei controlli saranno b e d .
Cioè io vado a cercarmi questi dal lato opposto, andandoli a cercare dal basso verso l’alto . A un certo punto
in un caso il mio studio l’avevo fatto come cercato all’interno di esposti e non esposti , in un altro caso
faccio il calcolo all’interno dei casi , che possono essere esposti o non esposti a/c o b/d, mi faccio il calcolo
che va nell’insieme e alla fine ho dimostrato che da lo stesso risultato . Quali sono vantaggi e svantaggi ? E’
chiaro che la realtà è la Coorte, perché la realtà è che l’individuo ha la sua vita , è esposto a un fattore di
rischio o non è esposto, sviluppa malattia e quindi si ammala. Però questo è un processo lento. (mentre
l’atro è un processo veloce (?) ,non si è spiegato). Qual’ è l’altro grosso vantaggio? Abbiamo detto che su
1000 fumatori 50 probabilmente hanno tumore al polmone, su 1000 non fumatori in 6 hanno il tumore al
polmone. Questo vuol dire che quando vado a farmi i calcoli , di questi mille si ammaleranno in 6 perciò
6/1000 ; poniamo che qualcuno di questi 6 sia investito da un autotreno, emigri in Australia ,e perciò da 6
diventano 4 ; oppure poniamo che un individuo non fumatore viva in un ambiente molto inquinato e
sviluppi tumore allora la stima sale a 7 -8 .I numeri sono molto piccoli e rischio di non arrivare praticamente
a niente e qualunque evento perturba molto il calcolo. Quando io faccio i malati usando a e c che in uno
studio sarebbero stati circa 100 ,prendendo le due coorti di 1000( quindi studiando le due pile) trovavo un
centinaio di malati ; in questo caso decido in partenza (avendoli già ), e ne prendo 300-400 . Dato che i sani
son molto più dei malati , quando faccio lo studio di Coorte rischio di avere una sproporzione enorme tra
sani e malati ; nel caso controllo esalto un po’ di più la situazione dei malati, ne prendo un po’ di più e per
le significatività statistiche posso ottenere risultati un po’ più stabili, perché non ritrovo più situazioni in cui
ho 6 su 1000 e in cui un piccolissimo errore mi può comportare grossi danni .Da considerare, come ho detto
altre volte, è la velocità. E’ chiaro che il problema sono i campioni per cui ciò che si deve avere chiaro per la
scelta e la valutazione è la differenza tra questi due tipi di studio .